Аорта
Содержание:
Стандартные методы лечения
Лечение включает:
- препараты для контроля артериального давления;
- хирургическое вмешательство или иногда эндоваскулярный стент-графт.
Пациенты с расслоением аорты госпитализируются в отделение интенсивной терапии, где устанавливают тщательное наблюдение за их жизненно важными показателями (пульс, давление и частота дыхания). Смерть может наступить через несколько часов после начала расслоения аорты. Поэтому в максимально кратчайшие сроки начинают внутривенное введение препаратов для снижения частоты сердечных сокращений и артериального давления до минимального уровня, который еще способен поддерживать достаточное кровоснабжение мозга, сердца и почек. Снижение частоты сердечных сокращений и артериального давления поможет ограничить дальнейшее распространение расслоения. Вскоре после начала лекарственной терапии врачи должны решить, следует ли рекомендовать пациенту операцию или продолжать медикаментозную терапию без хирургического вмешательства.
Врачи практически всегда рекомендуют оперативное лечение в случае возникновения расслоения на ближайшем к сердцу участке аорты (восходящая аорта), если осложнения расслоения не ведут к повышению риска операции. Во время операции хирурги удаляют максимально возможный расслоившийся участок аорты, закрывают ход разрыва между средним и внешним слоями стенки аорты и восстанавливают целостность аорты синтетическим трансплантатом. При недостаточности аортального клапана хирурги восстанавливают или заменяют его. Операция по удалению и восстановлению расслоения аорты обычно занимает от 3 до 6 часов, а продолжительность пребывания в больнице, как правило, составляет от 7 до 10 дней.
При расслоении аорты в удаленных от сердца участках (нисходящая аорта) врачи обычно продолжают медикаментозную терапию без хирургического вмешательства или предлагают размещение эндоваскулярного стент-графта. Для выполнения процедуры эндоваскулярной пластики с помощью стент-графта врачи продвигают длинный тонкий проводник через большую артерию в паху (бедренную артерию) до участка расслоения. Затем они перемещают стент-графт, который представляет собой полую трубку, подобную складной соломке, вдоль проводника до пораженного участка аорты. Затем стент-графт открывают, формируя стабильный канал для потока крови. Эта процедура занимает от 2 до 4 часов, а продолжительность пребывания в клинике, как правило, составляет от 1 до 3 дней. Установка стент-графтов — менее инвазивный метод по сравнению с открытым хирургическим вмешательством — улучшила выживаемость и снизила риск осложнений у лиц с расслоением нисходящей аорты.
Операция или пластика с помощью стент-графта обязательно необходима, если расслоение вызывает утечку крови из артерии, блокирует кровоснабжение ног или жизненно важных органов в брюшной полости, вызывает симптомы, усугубляется или возникает у пациента с синдромом Марфана.
Все пациенты с расслоением аорты, в том числе прошедшие хирургическое лечение, должны, как правило, всю оставшуюся жизнь получать лекарственные препараты для поддержания низкого артериального давления. Такая терапия помогает уменьшить нагрузку на аорту. Медикаментозная терапия для снижения артериального давления обычно включает бета-блокатор или блокатор кальциевых каналов плюс другие гипотензивные препараты, например, ингибиторы ангиотензин-превращающего фермента (АПФ). При наличии атеросклероза назначаются препараты для снижения уровня холестерина и изменение диеты.
Врачи осуществляют тщательный мониторинг осложнений, которые могут возникать у пациентов с расслоением аорты в анамнезе. К наиболее важным из них относится еще одно расслоение, развитие аневризмы в ослабленной стенке аорты, а также усугубление недостаточности аортального клапана. Любое из этих осложнений может потребовать хирургического вмешательства.
Диагностика
Фото: organserdce.com
Как выявить аневризму аорты, если в ряде случаев она развивается бессимптомно и обнаруживается случайно при каком-либо обследовании или при вскрытии, но не является при этом причиной смерти? Некоторые случаи имеют специфические признаки аневризмы аорты и приводят к всевозможным осложнениям, угрожающим жизни человека. Данное заболевание чаще всего наблюдается у пожилых людей. Это вызвано возрастными патологиями сосудистых стенок, наличием гипертонии или нарушением метаболизма.
Существует два вида аневризмы, отличающиеся расположением в организме человека:
- Аневризма грудной аорты – находится в грудном отделе;
- Аневризма брюшной аорты – находится в брюшной полости.
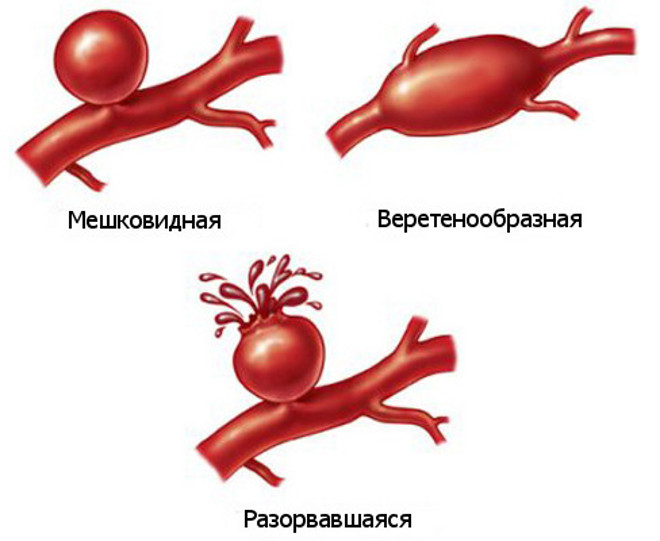
Эти аневризмы различают по форме, параметрам и имеющимся осложнениям. Признаки аневризмы аорты определяют течение болезни и методику хирургического вмешательства. Осложнение в виде внутреннего кровотечения в 2-х случаях из 5-ти приводит к смертельному исходу.
Постановка диагноза
Диагностика расслаивающей аневризмы аорты довольно трудна из-за нескольких причин:
- Признаки аневризмы аорты не отслеживаются;
- Симптоматика соответствует другим заболеваниям (например, кашель и дискомфорт в грудном отделе наблюдается при легочных заболеваниях); Патология редко встречается во врачебной практике.
При наличии признаков заболевания требуется проконсультироваться у терапевта или кардиолога. Они проведут первичный осмотр, по результатам которого назначаются обследования. После проведения исследований диагноз аневризма аорты часто подтверждается.
Как диагностировать аневризму аорты?
Диагностика расслаивающей аневризмы аорты выполняется с использованием определенных инструментальных способов исследования:
- Физикальный осмотр служит для сбора первоначальных данных (жалоб) без использования сложных способов обследования. Диагностика аневризмы аорты заключается во внешнем осмотре, перкуссии (простукивание), пальпации (прощупывание), аускультации (прослушивание стетоскопом) и измерении давления. После обнаружения характерных признаков назначается дальнейшая диагностика расслаивающей аневризмы аорты;
- Рентгенография показывает внутренние органы груди и живота. На снимке хорошо видно выпячивание дуги аорты или ее увеличение. Для выявления параметров аневризмы в сосуд вводится контрастное вещество. Из-за опасности и травматичности такая диагностика расслаивающей аневризмы аорты назначается по особым показаниям;
- Электрокардиография служит для определения активности сердечной мышцы. ЭКГ аневризмы аорты поможет отличить это заболевание от ишемической болезни сердца. При атеросклерозе, служащем причиной формирования аневризмы, страдают коронарные сосуды, что может вызвать инфаркт. Как выявить аневризму аорты? На кардиограмме можно отследить специфические признаки аневризмы аорты, соответствующие этой патологии сердечно-сосудистой системы;
- Магнитно-резонансная и компьютерная томография дают возможность определить все требуемые параметры аневризмы – ее расположение, размеры, форму и толщину стенок сосуда. Патогномоничный КТ-признак расслаивающей аневризмы аорты показывает утолщение стенки и резкое расширение просвета сосуда. На основании этих данных определяется возможное лечение;
- Ультразвуковое исследование – УЗИ аневризмы брюшной аорты является одним из распространенных методов диагностики. Оно помогает определить скорость кровотока и имеющиеся завихрения, расслаивающие стенки сосуда;
- Лабораторные анализы включают общий и биохимический анализ крови, а также мочи. Как диагностировать аневризму аорты по анализам? В них выявляются следующие признаки аневризмы аорты: Снижение или увеличение количества лейкоцитов, характерное для острой или хронической форме инфекционных болезней, которые предшествуют образованию аневризмы аорты. Также наблюдается повышение количества несегментированных нейтрофилов. Усиление свертываемости крови проявляется в виде увеличения уровня тромбоцитов, изменения факторов свертывания и указывает на вероятное формирование тромбов в полости аневризмы. Высокий уровень холестерина показывает наличие атеросклеротических бляшек в сосуде. В анализе мочи может находиться небольшое количество крови.
Перечисленные признаки аневризмы аорты не являются характерными симптомами данного заболевания и обнаруживаются не у всех пациентов.
Брюшной отдел аорты
От брюшной аорты отходят пристеночные и висцеральные ветви.
Пристеночные (париетальные) ветви брюшной части аорты:
Нижние диафрагмальные артерии, аа. phrenicae inferiores dex-tra et sinistra, отходят от передней поверхности начального отдела брюшной аорты сразу по ее выходе из hiatus aorticus и направляются по нижней поверхности диафрагмы вверх, вперед и в стороны.
Поясничные артерии, аа. lumbales, парные, числом четыре отходят от задней поверхности аорты на протяжении первых четырех поясничных позвонков и проникают в щели, образованные телами позвонков и начальными пучками поясничной мышцы, кровос-набжая нижние отделы переднебоковой стенки живота, поясничную область и спинной мозг.
Срединная крестцовая артерия, a. sacralis mediana, — тонкий сосуд, начинается на уровне V поясничного позвонка от задней поверхности аорты у места ее деления на обшие подвздошные артерии, спускается по середине тазовой поверхности крестца до копчика, снабжая кровью m. iliopsoas, крестец и копчик.
Висцеральные парные и непарные ветви брюшной аорты обычно отходят в таком порядке: 1) truncus coeliacus; 2) аа. suprarenales mediae; 3) a. mesenterica superior; 4) аа. renales; 5) аа. testiculares (ovaricae); 6) a. mesenterica inferior.
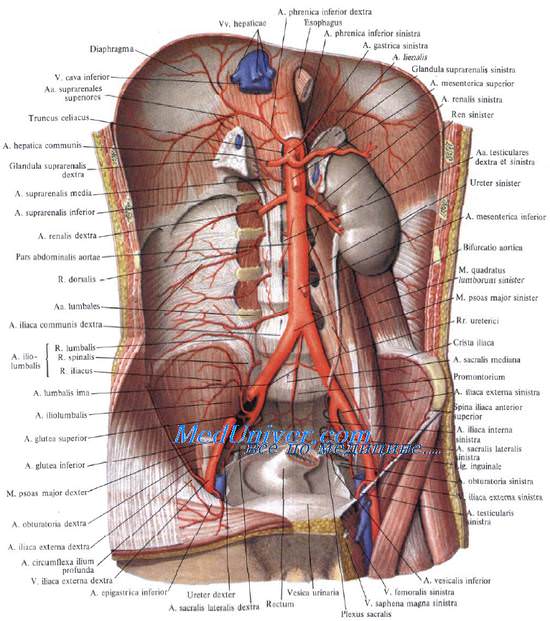
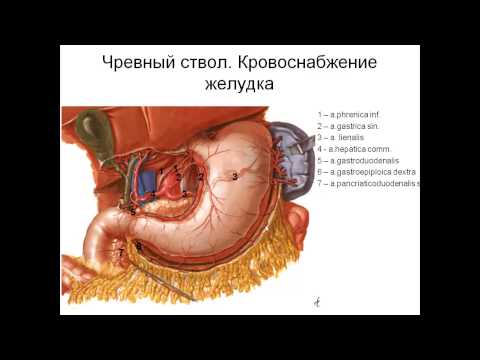
Чревный ствол, truncus coeliacus, отходит от передней поверхности аорты коротким стволом на уровне нижнего края XII грудного или верхнего края I поясничного позвонка между внутренними ножками диафрагмы. Он проецируется тотчас книзу от верхушки мечевидного отростка по срединной линии. У верхнего края тела поджелудочной железы чревный ствол делится на три ветви: аа. gastrica sinistra, hepatica communis et splenica (lienalis). Truncus coeliacus окружен ветвями солнечного сплетения. Спереди его прикрывает париетальная брюшина, образующая заднюю стенку сальниковой сумки.
Средняя надпочечная артерия, a. suprarenalis media, парная, отходит от боковой поверхности аорты несколько ниже отхождения чревного ствола и направляется к надпочечнику.
Верхняя брыжеечная артерия, a. mesenterica superior, начинается от передней поверхности аорты на уровне тела I поясничного позвонка, позади поджелудочной железы. Затем она выходит из-под нижнего края шейки поджелудочной железы и ложится на переднюю поверхность восходящей части двенадцатиперстной кишки, отдавая ветви к поджелудочной железе и двенадцатиперстной кишке. Далее a. mesenterica superior вступает в промежуток между листками корня брыжейки тонкой кишки и разветвляется, кровос-набжая тонкую кишку и правую половину ободочной кишки.
Почечные артерии, аа. renales. Обе аа. renales начинаются обычно на одном уровне — I поясничного позвонка или хряща между I и II поясничными позвонками; уровень их отхождения проецируется на переднюю стенку живота примерно на 5 см книзу от мечевидного отростка. От почечных артерий начинаются нижние надпочечниковые артерии.
Артерии яичка (яичника), аа. testiculares (aa. ovaricae), парные, отходят от передней поверхности брюшной аорты тонкими стволами несколько ниже почечных артерий. Они идут позади париетальной брюшины, составляющей дно мезентериальных синусов, пересекая спереди на своем пути сначала мочеточники, а затем наружные подвздошные артерии. У мужчин они у глубокого пахового кольца входят в состав семенного канатика и через паховый канал направляются к яичку, у женщин — через связку, подвешивающую яичник, идут к яичникам и маточным трубам.
Нижняя брыжеечная артерия, a. mesenterica inferior, отходит от переднелевой поверхности нижней трети брюшной аорты на уровне нижнего края III поясничного позвонка, идет забрюшин-но позади левого мезентериального синуса и кровоснабжает левую половину ободочной кишки через a. colica sinistra, aa. sigmoideae и a. rectalis superior.
Строение и отделы
По анатомическому строению аорта незначительно отличается от других артерий эластического типа. Ее форма практически на всем протяжении линейна с постепенным уменьшением диаметра от центра к периферии.
Стенки трубки состоят из трех слоев, отличающихся по гистологическому признаку:
- Интима, расположенная на внутренней поверхности — эндотелиальный слой, из которого образуется клапан аорты. В норме он трехстворчатый, но иногда наблюдается генетическая мутация, когда он двустворчатый.
- Медиа, расположенная под интимой часть — состоит из эластичных и гладкомышечных волокон, которые могут достаточно сильно растягиваться и сокращаться, поддерживая нормальную скорость кровотока.
- Адвентиция, расположенная на внешней поверхности, состоит из волокон соединительной ткани, коллагена и эластиновых клеток, которые в совокупности создают достаточно жесткий каркас.
Через сосуд ежеминутно транспортируется до 5 литров крови. Такой объем создает постоянное давление. Его нормальными показателями считается 120-140 мм. рт. ст. (систолический показатель, то есть в момент сердечного выброса) и 70-90 мм. рт. ст. (диастолический показатель, то есть в момент наполнения левого желудочка перед очередным выбросом).
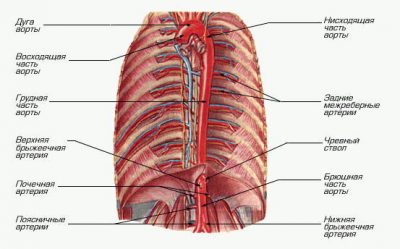
В зависимости от удаленности от сердца диаметр аорты постепенно уменьшается от 40 у корня до 18 мм в месте, где располагается бифуркация аорты на подвздошные артерии. Исключение составляет перешеек аорты, который располагается вблизи сердца на дуговой части сосуда. Он имеет меньший диаметр, чем расположенные выше и ниже участки. Топографически кровеносная магистраль делится на три части: восходящего отдела, дуги и нисходящего отдела.
Восходящий отдел
Восходящая часть аорты сердца располагается в левой части грудины на уровне третьего ребра. В месте, где ткани сердца переходят в сосуд, располагается трехстворчатый полулунный клапан. Эта система призвана предотвращать обратный заброс артериальной крови из сосудов в левый желудочек. Дистальнее клапана вплотную к ним располагаются синусы — небольшие выбухания на стенке, в которых берут начало коронарные артерии, доставляющие насыщенную кислородом кровь в миокард.
На выходе из сердца аорта образует луковицу — небольшое расширение, стенки которой более толстые, чем на расположенных дальше разделах. Она более прочная и имеет повышенную эластичность, чтобы гасить резкие колебания крови при сердечном выбросе. На уровне слияния второго ребра с костью грудины луковица сужается и переходит в дугу.
Дуга аорты
Дуга аорты является продолжением восходящего раздела и, как следует из ее названия, представляет собой изогнутый участок, отклоняющийся влево. Его конец располагается на уровне четвертого грудного позвонка, где дуга переходит в нисходящий отдел.
Иногда, при наличии генетической аномалии сосудистой системы, вместо левой обнаруживают правую дугу аорты. Ее перешеек имеет форму кольца, внутри которого могут располагаться пищевод и трахея. При правосторонней дуге аорты нет угрозы жизни больного, однако пульсация сосуда провоцирует сложности с дыханием и глотанием.
От леволежащей и праволежащей дуги аорты в области перешейка отходит три ветви, питающих верхнюю часть тела: плечеголовая, левая общая сонная и левая подключичная.
Нисходящий отдел
Нисходящий отдел имеет наибольшую протяженность в большом круге кровообращения и располагается в двух отделах:
- в грудной полости проходит торакальная аорта;
- в абдоминальной полости проходит брюшная аорта.
И торакальная, и брюшная аорты имеют линейную форму, от которой периодически отходят артерии меньшего диаметра. Начало отдела располагается на уровне четвертого грудного позвонка, а конец — на уровне четвертого поясничного.
Торакальная часть сосуда тянется до 12 грудного позвонка, где он проходит через отверстие в диафрагме и продолжается брюшным отделом аорты. По всей длине от него отходят непарные и парные ответвления, снабжающие кровью средостений, легкие, ребра, мышцы грудной клетки, плевру и т. д.
От брюшной части аорты также ответвляются артерии, которые участвуют в кровоснабжении абдоминальных органов: мышц передней брюшной стенки, печени, желудка и кишечника и т. д. Она же отвечает за кровообращение органов малого таза. Концом брюшной части аорты является бифуркация сосуда на подвздошные артерии.
Классификация состояния
Выделяют следующие типы коарктации аорты.
- Инфантильный.
- Взрослый.
Инфантильный
Для такого варианта характерен очень узкий просвет аорты вплоть до полного закрытия сосуда, который расположен на протяжённом участке стенки артерии (типичной локализацией является перешеек аорты). Он часто сочетается с врождёнными пороками сердца (открытый артериальный проток, двухстворчатый клапан аорты). Прогноз состояния неблагоприятный.
Взрослый
Характеризуется сужением просвета аорты на участке небольшой длины, чаще в области дуги аорты. Данный тип коарктации аорты является изолированным (не сочетается с другими пороками).
По степени сужения
По степени сужения аорты выделяют:
- умеренный — наименьший размер суженного участка аорты составляет 5 мм;
- выраженный — диаметр менее 5 мм;
- крайняя степень стеноза — через суженное отверстие можно пропустить лишь очень тонкий зонд или конский волос, обычно диаметр составляет 0,5-1,5 мм.
Наиболее частые патологические состояния и их осложнения
Сердечно-сосудистые патологии входят в тройку основных причин смерти. В группу нарушений включены болезни аорты, в том числе и ее абдоминального отдела.
Выделяют такие заболевания брюшной аорты:
- Облитерирующий атеросклероз – наиболее частая болезнь, которая возникает вследствие нарушения метаболизма липидов. Характеризуется отложением белково-жировых комплексов во внутренней оболочке (интиме) артерии и разрастанием соединительной ткани. Из-за этого снижается эластичность сосуда, образуются бляшки, которые суживают просвет и затрудняют движение крови. Также на фоне подобной патологии могут возникать тромбоэмболические осложнения (чаще всего инфаркт мезентеральных артерий) и вазоренальная гипертензия. Для лечения применяют медикаментозную терапию (антихолестериновые препараты), диету.
- Аневризма – этот диагноз ставят, если обнаруживается локальное увеличение диаметра сосуда больше чем в 2 раза. Чаще всего возникает вследствие гипертонической болезни. При том ухудшается кровоток, могут формироваться тромбы. Характеризуется болью, пульсированием в области живота. Лечение патологии – плановое или экстренное оперативное вмешательство.
- Расслаивающая аневризма отличается разрывом интимы, из-за чего кровь затекает между слоями стенки, вызывая их дальнейшее расслоение и образование патологических полостей. Считается самой опасной формой, поскольку существует очень большая вероятность полного прорыва и смерти пациента.
- Артериовенозная аневризма – обычно появляется вследствие травмы, из-за чего образуется патологическое соединение между артерией и веной, и возникает сброс крови из аорты. Это ведет к значительной перегрузке правого желудочка. Как следствие – развивается сердечная недостаточность и венозный застой.
- Аортит – воспалительное заболевание стенки артерии вследствие бактериальной или вирусной инфекции, аутоиммунной агрессии. Это частая причина аневризм и тромбоэмболий.
- Неспецифический аортоартериит (болезнь Такаясу) – аутоиммунное воспалительное заболевание, в результате которого стенка сосуда склерозируется, ухудшается перфузия нижних конечностей. Одним из осложнений этой патологии бывает вазоренальная гипертензия. На начальных стадиях применяют консервативное лечение (глюкокортикостероиды, симптоматическую терапию), в дальнейшем может потребоваться операция.
- Синдром Лериша – болезнь, которая характеризуется окклюзией (сужением) просвета дистальных отделов брюшной аорты и ее ветвей. Это приводит к ишемии соответствующих органов. Чаще всего становится осложнением таких стенозирующих патологий, как атеросклероз или неспецифический аортоартериит. Еще причиной могут быть врожденные пороки. Классические симптомы – перемежающаяся хромота, отсутствие пульсирования периферических артерий и эректильная дисфункция.
- Инфаркт мезентеральных артерий – одно из опаснейших осложнений, которое характеризуется ишемией висцеральной брюшины и кишечника в результате закупорки сосуда тромбом. К патологии приводят сердечно-сосудистые заболевания, врожденные и приобретенные пороки, нарушения ритма. В результате возникает некроз тканей и перитонит. Летальность составляет до 60%.
Диагностика
Как уже было сказано выше, чаще всего уплотнение аорты выявляется случайно. Тем не менее есть ряд признаков, которые могут навести врача на мысль о подобной патологии:
- При измерении артериального давления наблюдается большая разница между верхним и нижним показателями;
- При прослушивании сердца слышен специфический шум, а также усиливается второй тон на аорте.
Для подтверждения уплотнения стенок аорты проводят следующие диагностические исследования:
- Рентгенографический снимок грудной полости в прямой и боковой проекциях. Врач-рентгенолог сможет разглядеть на снимке характерные изменения, подтверждающие патологию. Если подозревается изменение в брюшной части аорты, то делают снимок брюшной полости.
- Ультразвуковое исследование, допплерография. Эти методы позволяют более точно и локализованно изучить поврежденный участок сосуда, а также выявить нарушения кровообращения и изменения во внутренних органах, если таковые присутствуют.
- Магнитно-резонансная томография.
- Контрастная ангиография.
1 Функции и расположение
Основной орган сердечно-сосудистой системы — сердце. Оно состоит из 2 частей, а каждая из них включает в себя 2 элемента. Правая сторона сердца — это правое предсердие и правый желудочек. Левая сторона — левое предсердие и левый желудочек. Такое удвоение неслучайно.
У человека 2 круга кровообращения, соединяющихся друг с другом только в сердце. Малый круг кровообращения включает легкие: там кровь обогащается кислородом. Большой — все остальное тело, ткани которого полученный в легких кислород потребляют.
Малый круг начинается с того, что кровь, поступающая по верхней и нижней полым венам в правое предсердие, оттуда переходит в правый желудочек и с силой выбрасывается им по легочному стволу. Легочный ствол скоро разделяется на правую и левую легочные артерии, идущие, соответственно, в сторону правого и левого легких. Обогатившись в легких кислородом, кровь возвращается к сердцу по правой и левой легочным венам, которые «впадают» в левое предсердие. На этом малый круг кровообращения заканчивается, начинается большой круг.
Из левого предсердия кровь поступает в левый желудочек. Это самая сильная часть сердца, толщина сердечной мышцы тут максимальная. Левый желудочек с огромной силой выбрасывает кровь в большой круг кровообращения, началом которого и является аорта. Это самый крупный кровеносный сосуд человека: ширина просвета аорты в наиболее широкой ее части у здоровых людей составляет около 3 см. Именно от нее ответвляются все остальные артерии (вернее, ответвляются крупные ветви, которые потом делятся на более мелкие).
Аорта состоит из 3 частей: восходящий отдел, дуга аорты и нисходящий отдел. В самом начале от восходящей части отделяются правая и левая коронарные артерии, они кровоснабжают само сердце. Восходящая часть идет от сердца, примерно с уровня третьего межреберья, до того места, где второе ребро соединяется с грудиной. Дальше начинается дуга: сосуд поворачивает влево и назад. От дуги «запитываются» кислородом и пищей, которые несет кровь, органы верхней части грудной клетки и головы, в том числе головной мозг, потребляющий пятую часть всей энергии человеческого тела. Мозг кровоснабжается по правой и левой сонным артериям, органы грудной клетки — по правой и левой подключичным артериям.
Нисходящая часть начинается примерно с уровня 4 грудного позвонка и спускается из грудной полости в брюшную. От нее кровоснабжаются органы нижней части грудной клетки, в том числе дыхательные мышцы, растягивающие и сжимающие грудную клетку при вдохе и выдохе, а также органы брюшной полости, в том числе вся пищеварительная система. Часть нисходящего отдела, расположенную выше диафрагмы, называют грудной аортой, находящуюся ниже — брюшной. По мере ответвления все новых сосудов брюшная аорта становится все уже и в конечном счете — в тазовой области — делится на правую и левую подвздошные артерии.
Причины уплотнения аорты
Какие заболевания могут вызвать уплотнение аорты:
- В первую очередь — гипертония. При данной болезни наблюдается постоянное повышение артериального давления, при котором на стенки сосудов оказывается очень большое давление. Под влиянием этого стенки аорты постепенно утолщаются и теряют свою эластичность. Гипертония является самым распространенным фактором, вызывающим уплотнение стенок аорты.
- На втором месте стоит такое заболевание, как атеросклероз сосудов. Если в крови человека повышается уровень холестерина, его излишки откладываются на стенках сосудов, в том числе и аорты. Таким образом возникают холестериновые бляшки. Тем более аорта является мышечно-эластичным сосудом, а они подвержены данному заболеванию в большей степени. Атеросклеротические бляшки сужают ее просвет и мешают нормальному току крови. Со временем они зарастают рубцовой тканью, не позволяя стенкам нормально растягиваться.
- Стенки бывают уплотнены и из-за различных инфекционных заболеваний. Это могут быть такие болезни, как скарлатина, бруцеллез, ревматизм, стрептококковая инфекция и другие.
- Аутоиммунные заболевания могут вызывать воспаление самой внутренней стенки аорты, что называется аортитом. Это также приводит к утолщению стенок.
- Аортит, а как следствие и уплотнение стенок могут вызывать и некоторые лекарственные препараты: антибиотики, сульфаниламиды. Поэтому не стоит назначать их себе самостоятельно и пользоваться ими бесконтрольно.
- Сифилис является одной из самых распространенных причин, вызывающих аортит. Уплотняется аорта при этом не сразу, а лишь через несколько лет, поэтому выявляется такой признак сифилитической инфекции в основном у людей после сорока лет, чаще у мужчин. Поражается обычно восходящая часть. Ее просвет не сужается, а, наоборот, расширяется, но при этом стенки теряют эластичность, а ведь именно в этом месте на них оказывается наибольшее давление. Иногда патологический процесс может затрагивать створки аортального клапана.
- На уплотнение аортальных стенок могут влиять и наследственные факторы. В таком случае данная патология может наблюдаться у лиц молодого возраста, а иногда даже у детей.
- Утолщение стенок может развиваться и с возрастом. Обычно оно сопровождается увеличенным в размерах сердцем и отклонением дуги аорты влево, что хорошо заметно на рентгеновских снимках.
Кроме основных причин существует ряд факторов, которые способствуют развитию уплотнения стенок аорты:
- Курение и употребление алкогольных напитков. Никотин, содержащийся в сигаретах, а также алкоголь, вызывают сужение сосудов и повышение артериального давления, что пагубно сказывается на стенках сосудов;
- Употребление в пищу большого количества жирных продуктов, богатых холестерином, который откладывается на стенках;
- Постоянное переедание.