Болезнь пертеса (асептический некроз головки бедренной кости)
Содержание:
Методики лечения
Лечение асептического некроза проводится ортопедом или травматологом. К терапии практикуется комплексный подход с использованием препаратов, физиопроцедур, массажа, ЛФК. Пациентам показано одновременное лечение непосредственно некроза головки бедренной кости и спровоцировавшего его заболевания.
Физиотерапия и массажи
Классический, точечный, вакуумный массаж используется для устранения мышечных спазмов, восстановления кровоснабжения костных структур питательными веществами. Всего пациентам назначается до 10 процедур с 2-3 дневными перерывами.

Из физиопроцедур наиболее востребованы электрофорез и ультрафонофорез. При их проведении применяются анальгетики, анестетики, витамины группы B для устранения болей в тазобедренном суставе, восстановления трофики и иннервации. В периоды ремиссии и реабилитации рекомендованы магнитотерапия, лазеротерапия, УВЧ-терапия, ударно-волновая терапия.
Медикаментозное
Острые боли купируются медикаментозными блокадами с применением глюкокортикостероидов и анестетиков. Используются также противовоспалительные нестероидные средства в форме мазей, таблеток, инъекционных растворов с диклофенаком, кеторолаком, мелоксикамом, нимесулидом. С первых дней лечения пациентам назначаются Пентоксифиллин, Курантил, Ксантинола никотинат для восстановления кровоснабжения.
Препараты с этидроновой кислотой (Ксидифон, Фосамакс) применяются для улучшения состояния костных тканей. Регенерировать поврежденные хрящи позволяет длительные прием системных хондропротекторов — Артра, Структум, Терафлекс.
Оперативное вмешательство
Показаниями к хирургическому вмешательству становятся неэффективность консервативного лечения, быстро прогрессирующий асептический некроз, возникшие осложнения, не устраняемые медикаментозно сильные боли. Проводятся следующие операции:
- туннелизация с формированием в кости дополнительных отверстий;
- пересадка костно-мышечного трансплантата;
- межвертельная остеотомия;
- артропластика.
Эндопротезирование
Коллапс субхондральной кости, характерный для 4 стадии асептического некроза, является показанием для однополюсного эндопротезирования — замены головки бедренной кости искусственным имплантатом. Тотальное хирургическое вмешательство показано при уже развившемся тяжелом коксартрозе. Эндопротезами заменяются и головка бедра, и вертлужная впадина.

Операция проводится под общим наркозом. Проксимальная часть кости спиливается под углом 45 градусов, а после формирования канала устанавливается эндопротез, фиксируется цементом или бесцементным способом. Рана ушивается, дренируется. Длительность госпитализации — до 2 недель.
У детей
Один из вариантов патологии — болезнь Петерса — диагностируется у детей и подростков. Лечение проводится ангиопротекторами, хондропротекторами в форме таблеток и растворов для внутримышечного введения. Больным показаны УВЧ-терапия, диатермия, электрофорез с растворами солей кальция и фосфора, грязелечение, аппликации с озокеритом.
После сращения перелома или при заболевании на 4-5 стадии рекомендованы занятия физкультурой и гимнастикой. В отличие от взрослых, у детей головка бедра обычно восстанавливается без каких-либо последствий.
Другие методы
Для снижения нагрузки на тазобедренный сустав, ослабления болей, профилактики распространения некроза пациентам рекомендовано ношение ортопедических приспособлений. В зависимости от стадии патологии используются эластичные бандажи с пластиковыми или металлическими вставками, жесткие или полужесткие ортезы. Среди ортопедов и травматологов до сих пор ведется спор о сроке их ношения. Одни врачи настаивают на долгой (до 6 месяцев) ортопедической коррекции. Другие указывают на риск мышечной атрофии, расстройства двигательного стереотипа. Они рекомендуют использовать ортез в течение месяца, а затем приступать к ЛФК и физиотерапии.
https://youtube.com/watch?v=P4uTfQ9tmYg
Народные способы
Ортопеды не рекомендуют использовать народные средства в терапии асептического некроза, а в лечении детей они категорически запрещены. В некоторых случаях спиртовые, водочные растирания, согревающие компрессы и мази способствуют распространению заболевания на здоровые участки бедренной кости.
Виды и стадии развития
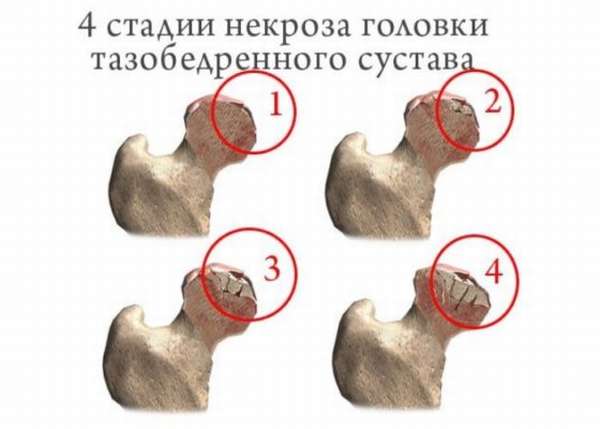
Некроз тазобедренного сустава развивается по нескольким стадиям. И при прогрессировании патологии головка сустава подвергается постепенному разрушению:
- 1 стадия длится полгода. Патология затрагивает балки кости сустава, но анатомическое строение не изменяется. Этиология болевого синдрома различна, боль иррадиирует в ягодицу, коленный сустав, пах или поясницу, что мешает постановке правильного диагноза.
- 2 стадия (полгода) – от нагрузок развивается сдавленный (импрессионный) перелом костных балок. Появляется ограниченность в движении бедра, атрофия мышечной ткани на пораженной нижней конечности.
- 3 стадия (18-30 месяцев) – в этот период происходит рассасывание отмерших клеток костной ткани, хрящи разрастаются, шейка бедренной кости укорачивается. Болевой синдром непрерывный, движение ограничены, ходить возможно только с тростью. Нижняя конечность укорачивается или удлиняется (на 10%).
- 4 стадия (полгода и больше) – развивается вторичный деформирующий артроз. Начинается процесс окостенения разросшейся хрящевой ткани (губчатое вещество головки бедра восстанавливается), но нарушается анатомическое строение вертлужной впадины. Боль постоянная.
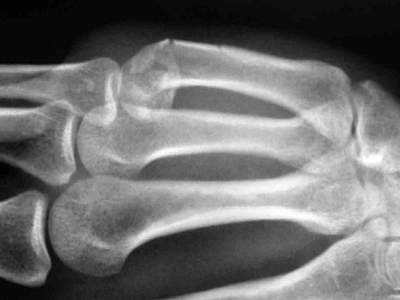
Клиническая картина асептического некроза полулунной кости (болезни Кинбека)
Клиническая картина имеет ряд характерных черт, но в некоторых случаях заболевание прогрессирует довольно быстро, симптоматология становится яркой и функциональные нарушения отчетливыми, а в других случаях проходит немало времени, прежде чем возникает мысль об этом заболевании. Такие особенности течения болезни, по-видимому, обусловленные различной скоростью смены фаз патологического процесса, сказываются и на сроках установления правильного диагноза. При этом следует иметь в виду, что диагноз болезни Кинбека может быть признан окончательным только после рентгенологического подтверждения. Следует иметь в виду еще одну присущую всем больным с асептическим некрозом полулунной кости особенность, о которой почему-то даже не упоминают многочисленные авторы. Дело в том, что на время обращения больных к врачу в немалой степени влияет характер выполняемой ими работы. Совершенно точно отражает положение следующая формулировка: «больному с поражением полулунной кости легко тянуть и тяжело толкать». Чем энергичнее и чаще больному приходится нажимать на рычаг, инструмент (экстензия!), тем труднее становится работа, тем раньше больной обращается к врачу. Анализируя сроки обращения к врачебной помощи, можно убедиться в том, что на первых местах в этом отношении стоят проходчики, обрубщики (нажим в сочетании с противоударом), монтажники, штамповщики, шлифовщики.
При обследовании больного удается выявить симптомы, часть которых следует назвать постоянными, часть — непостоянными.
Внимательный осмотр запястий позволяет выявить у 60% больных небольшую припухлость тыла запястья в проекции полулунной кости. Такая припухлость обнаруживается у больных и с небольшой давностью заболевания (до одного года), и у больных с давностью заболевания свыше 3—4 лет. При этом прямой зависимости частоты выявления припухлости от давности заболевания не отмечается.
Пальпация припухлости вызывает отчетливую болезненность; эта припухлость плотна, не совмещаема, не спаяна с кожей, иногда очень гладкая, реже с неровными ребристыми краями, величина ее колеблется от 1 до 1,5см. Иногда припухлость, незаметная в положении легкой экстензии кисти, становится отлично видимой, когда кисть переводится в положение легкой флексии.
Нет ни одного больного с асептическим некрозом полулунной кости, у которого была бы полностью сохранена и безболезненна флексия и экстензия кисти. Сравнение со здоровой рукой показывает некоторое отставание флексии и экстензии, причем экстензия нарушается прежде и в большей степени. Попытка увеличить угол ладонного и тыльного сгибания кисти пассивно иногда в какой-то степени удается, но всегда встречает заметное сопротивление больного из-за усиления болей. В какой бы степени ни оказалась нарушенной флексия и экстензия кисти, ее боковые, ульнарные и радиальные отведения не страдают. Лишь в тех случаях, когда деструктивный процесс в полулунной кости заканчивается выраженным деформирующим остеоартрозом лучезапястного сустава с почти полным анкилозом, страдают и боковые движения кисти. К ранним признакам асептического некроза ограничения боковых движений кисти отнести нельзя. Вытяжение за II—IV пальцы, так же как и нагрузка на них по оси в проксимальном направлении, иногда вызывают усиление боли в лучезапястном суставе, но при этом нет полной уверенности в том, что при этих манипуляциях не могла возникнуть хотя бы небольшая и кратковременная экстензия или флексия, которая и вызвала боль. Столь же неотчетлива реакция больного на давление непосредственно на головку III пястной кости при максимально согнутых пальцах.
Некоторые авторы (В. П. Селиванов, Д. К Языков и др.) утверждают, что при развитии компрессионного перелома полулунной кости появляется симптом Финстерера — при сжатии пальцев в кулак становится заметным, что головка III пястной кости не выступает над головками соседних II и IV пястных костей, как это всегда бывает в норме. Нам неизвестно, как часто встречали симптом Финстерера пишущие о нем, но нам ни у одного больного с асептическим некрозом полулунной кости наблюдать его не удавалось. Это тем более удивительно, что попытки выявить этот симптом предпринимались нами весьма активно и многократно. Нам также не удавалось ощущать крепитации в лучезапястном суставе, о которой упоминает В. П. Селиванов.
Сосудорасширяющие средства
К этой категории относят такие препараты, как «Трентал» («Пентосифиллин», «Агапурин») и «Теоникол» (никотинат ксантинола). Они достаточно эффективны при аваскулярном некрозе. Указанные медикаменты способствуют устранению застоя в кровообращении. При их приеме ускоряется восстановление тканей головки кости. Это становится возможным благодаря стабилизации артериального тока крови и устранения спазма в мелких кровеносных сосудах. Среди дополнительных преимуществ сосудорасширяющих препаратов следует назвать их практически абсолютную безвредность. При следовании рекомендациям врача и приеме в терапевтических дозах они почти не имеют противопоказаний и побочных действий. Их не назначают при инфаркте в остром течении, а также пациентам, недавно перенесшим геморрагический инсульт. При приеме сосудорасширяющих средств часто пациенты испытывают чувство жара, у них краснеет лицо. Это вполне нормальное явление в таких случаях. Обусловлено оно как раз активным расширением сосудов. Прием медикаментов этой категории осуществляется дважды в год курсами продолжительностью в 2-3 месяца.
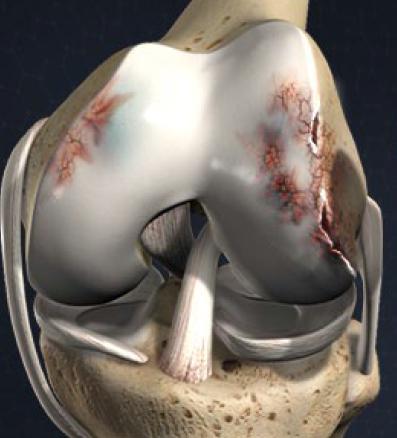
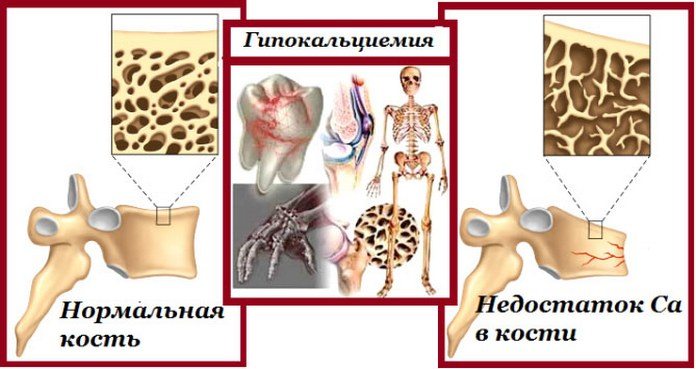
Асептический некроз головки тазобедренного сустава
Так называется дегенеративно-дистрофическая патология, для которой характерно повреждение отдельных участков костного мозга головки бедренной кости. Заболевание осложняется последующим развитием локального остеопороза и остеонекроза из-за расстройства кровообращения, дефицита питательных веществ в костных тканях.
Описание
Наиболее часто асептический некроз диагностируется преимущественно у мужчин 25-40 лет, при этом у 50% обследуемых выявляется поражение сразу двух бедренных костей. Толчком к развитию патологии становится расстройство локального кровообращения, что приводит к гибели отдельных участков костномозговых тканей и формированию отека в зоне некроза.
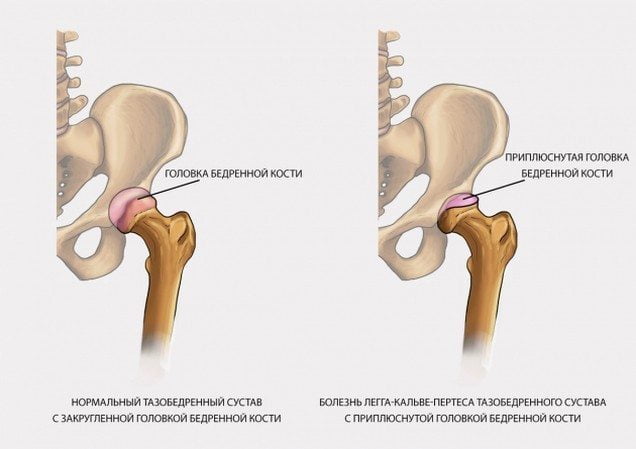
Процессы восстановления запускаются, но их недостаточно для репарации. Ей препятствуют парезы, спазм мелких кровеносных сосудов, застойные явления. Размеры омертвевшего участка неуклонно увеличиваются — патология распространяется на здоровые ткани.
Причины
Нарушение кровообращения наблюдается при травмах (переломах, вывихах) и дегенеративно-дистрофических патологиях (деформирующем остеоартрозе, остеохондропатиях).
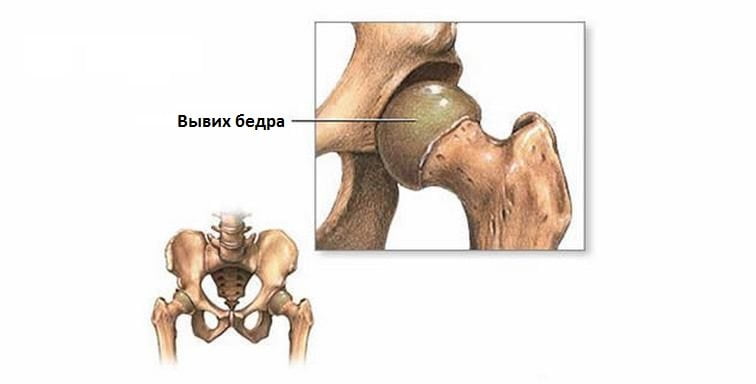
Причинами развития заболевания также становятся:
- трансплантация органов;
- заболевания соединительной ткани;
- почечная и печеночная недостаточность;
- расстройства кроветворения;
- декомпрессионная болезнь;
- атеросклероз;
- болезнь Кушинга;
- онкологические поражения;
- хроническая интоксикация;
- лучевая и химиотерапия.
Симптомы
Двухсторонний асептический некроз развивается более быстро, чем односторонний. Сначала возникают слабые боли в паху. Они появляются время от времени, иногда распространяются на бедра и пояснично-крестцовый отдел позвоночника. Интенсивность болей постепенно повышается, они становятся постоянными, ощущаются не только при движении, но и в состоянии покоя. В период рецидива болезненные ощущения не исчезают в течение нескольких дней, а объем движений значительно снижается.
По мере прогрессирования патологии возникает тугоподвижность. Человек не может полноценно сгибать и разгибать бедро, ограничивается отведение. Бедренные и ягодичные мышцы атрофируются, иногда возникает стойкая контрактура, что приводит к укорочению ноги.

Стадии
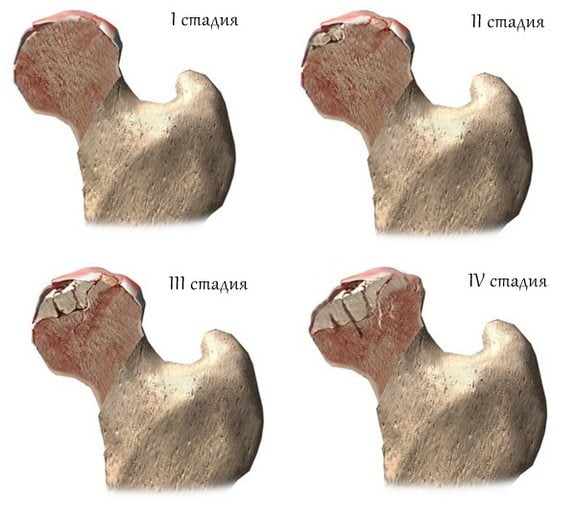
Есть несколько классификаций асептического некроза головки тазобедренного сустава. В одних выделяется семь стадий патологий, в других — всего три. В России при проведении диагностики и определении терапевтической тактики пользуются классификацией С. А. Рейнберга. На основе рентгенографических признаков он выделил 5 стадий заболевания.
| Стадия асептического некроза | Характерные особенности |
| Первая, дорентгеновская | Признаки некроза на рентгеновских снимках отсутствуют |
| Вторая, импрессионных переломов | На рентгенограммах нет четкого рисунка в зоне некроза, обнаруживается однородное затемнение, микропереломы, увеличение размеров суставной щели, уменьшение высоты головки |
| Третья, секвестрации | Костная головка уплощается, суставная щель еще более расширяется. На рентгенографических изображениях просматриваются отдельные участки кости различных форм, размеров |
| Четвертая, репарации | Не наблюдается прежней фрагментированности костного вещества, в нем визуализируются очаги просветления. Контуры головки бедренной кости приобретают прежние очертания |
| Пятая, деформирующего артроза | Структура кости восстановлена, головка деформирована. Она уплощается, расширяется, поэтому не совмещается с вертлужной впадиной. Формируются множественные остеофиты, образуются кистозные полости |
Последствия
Мышечная атрофия приводит к уплощению ягодиц, уменьшению объема бедер. Если асептический некроз двусторонний, то примерно через 2 года развивается коксартроз тазобедренных суставов. Это тяжелая дегенеративно-дистрофическая патология, которая часто становится причиной инвалидизации человека. Он полностью утрачивает способность к передвижению или ходит с помощью костылей.
Методы лечения
Завершив исследования и поставив диагноз, врач принимается за назначение лечебных процедур пациенту. Ни одно из известных современных лекарственных средств не способно ликвидировать процесс некротических изменений, сопутствующих этому заболеванию. При невозможности остановить прогрессирующий недуг назначается хирургическое вмешательство. На данный момент оперативное вмешательство является наиболее эффективным методом, способным повысить качество жизни болеющих асептическим некрозом.
Лечение асептического некроза головки тазобедренного сустава включает в себя несколько направлений.
Медикаментозные процедуры
Медикаментозная терапия всегда проводится с учетом конкретной симптоматики, возраста больного и требует предварительной комплексной диагностики.
При этом применяются следующие группы лекарственных средств:
- Сосудорасширяющие. Предназначены для улучшения кровообращения и ликвидации застоя в кровяном русле. Конкретная схема лечения данными препаратами определяется тяжестью протекания остеонекроза головки бедренной кости и редко длится меньше восьми недель. Как правило, каждые полгода назначают повторные курсы. Часто используемые препараты — Ксантинол, Курантил, Дипиридамол.
- Противовоспалительные. Данную группу, применительно к асептическому некрозу, составляют нестероидные препараты. Главное их назначение — снятие спазма мышц области бедра, уменьшение болевых ощущений и улучшение кровотока. Схема лечения представляет собой недельный курс внутримышечных инъекций. Наиболее популярные лекарственные средства этой группы — Ибупрофен, Наклофен, Ксефокам.
- Миорелаксанты. Это препараты для расслабления мышц. Их смысл сводится к стимулированию кровотока путем торможения нервных импульсов. Схема приема составляет не менее месяца.
- Контролирующие обменные процессы, связанные с кальцием. Эти лекарственные средства предназначены для ликвидации чрезмерных потерь организмом элемента кальция. Как результат улучшается процессы регенерации костной ткани, тормозятся деструкции внутреннего коллагена. Курсовой прием препаратов составляет не менее восьми месяцев. К наиболее известным средствам этой группы относят Альфакальцидол, Ксидифон, Витрум.
- Хондропротекторы. Предназначены для улучшения регенерации связочного аппарата в суставе и восстановления хряща. Препараты этой группы показаны к применению главным образом на третьей стадии развития патологии. Прием таких лекарственных средств требует соблюдения длительного курсового режима (обычно не менее полугода) с такими же продолжительными перерывами (не менее 5—6 месяцев). К наиболее популярным относятся Хондролон, Структум.
Хирургическое вмешательство
При отсутствии результатов в медикаментозной терапии назначают хирургические процедуры. На начальных стадиях развития патологии они, как правило, применяются с целью восстановления нарушенного кровообращения. К хирургическому вмешательству относят следующие манипуляции:
- Внедрение трансплантата с целью расширения локального кровотока и купирования болевых ощущений.
- Создание в костной ткани дополнительных отверстий для снижения местного давления (туннелизация).
- Остеотомия. Процедура применяется для перераспределения основной нагрузки с поврежденной части суставного аппарата путем ликвидации поврежденной части головки.
- Придание неподвижности в суставе путем его сращивания.
- Артопластика. Применяется с целью улучшения подвижности сустава.
- Эндопротезирование. Этот вид хирургического вмешательства назначается, как правило, на последней стадии развития патологии. Заключается в замене естественного сустава на искусственный.
Все хирургические манипуляции проводят под местным или общим наркозом.
Лечебная гимнастика и массажные процедуры
Выполнение специальных физических упражнений — одно из основных требований при лечении последствий некроза головки тазобедренного сустава. Главное условие заключается в том, что упор делается на статические движения. Большую пользу для пациента может принести и специальный массаж, но только под контролем профессионала. При правильном исполнении массажного комплекса должна соблюдаться плавность и мягкость в воздействиях.
https://youtube.com/watch?v=P4uTfQ9tmYg
Originally posted 2018-01-29 06:58:02.
Причины и факторы риска
У остеонекроза много разных причин. Нарушение кровоснабжения кости может привести к гибели костных клеток и может быть вызвано травмой (перелом кости или вывих сустава; это называется травматическим остеонекрозом). Иногда травма в анамнезе может отсутствовать (нетравматический остеонекроз); однако с заболеванием связаны другие факторы риска, такие как прием некоторых лекарств (стероидов, также известных как кортикостероиды), употребление алкоголя или нарушения свертывания крови.
Повышенное давление в кости также связано с остеонекрозом. Одна из теорий заключается в том, что давление внутри кости вызывает сужение кровеносных сосудов, что затрудняет циркуляцию крови по кости. Остеонекроз также может быть связан с другими заболеваниями. Точная причина развития остеонекроза не совсем понятна из-за некоторых факторов риска. Иногда, остеонекроз возникает у людей без факторов риска (идиопатический). У некоторых людей есть несколько факторов риска. Остеонекроз, скорее всего, развивается из-за сочетания факторов, возможно, включая генетические, метаболические, добровольные (алкоголь, курение) и другие заболевания, которые могут быть, и от лечения.
— Травма.
При травме сустава, например при переломе или вывихе, могут быть повреждены кровеносные сосуды. Это может нарушить кровообращение к кости и привести к остеонекрозу, связанному с травмой. Исследования показывают, что этот тип остеонекроза может развиваться более чем у 20% людей с вывихом тазобедренного сустава.
— Кортикостероидные препараты.
Кортикостероиды, такие как преднизон, обычно используются для лечения заболеваний, при которых наблюдается воспаление, таких как системная красная волчанка, ревматоидный артрит, воспалительное заболевание кишечника и васкулит. Исследования показывают, что длительное применение высоких доз системных (пероральных или внутривенных) кортикостероидов является основным фактором риска нетравматического остеонекроза, о чем сообщают до 35 процентов всех людей с нетравматическим остеонекрозом. Однако риск остеонекроза, связанный с нечастым использованием кортикостероидов, ингаляционных кортикостероидов или большинства инъекций стероидов в суставы невелик. Пациенты должны обсудить со своим врачом опасения по поводу использования кортикостероидов.
Врачи не совсем понимают, почему прием кортикостероидов иногда связан с остеонекрозом. Они могут оказывать негативное воздействие на различные органы и ткани организма. Например, они могут повлиять на способность организма строить новые кости и расщеплять жирные вещества. Затем эти вещества накапливаются и закупоривают кровеносные сосуды, вызывая их сужение. Тогда это уменьшит способность крови течь внутри кости.
— Употребление алкоголя.
Чрезмерное употребление алкоголя является еще одним важным фактором риска нетравматического остеонекроза. Исследования показали, что алкоголь вызывает около 30% всех остеонекрозов. Хотя алкоголь может замедлить ремоделирование кости (баланс между формированием новой кости и ее удалением), неизвестно, почему и как алкоголь может вызвать остеонекроз.
— Другие факторы риска.
Другие факторы риска или состояния, связанные с нетравматическим остеонекрозом, включают болезнь Гоше, панкреатит, аутоиммунное заболевание, рак, ВИЧ-инфекцию, декомпрессионную болезнь (болезнь Кессона) и заболевания крови, такие как серповидноклеточная анемия. Некоторые виды лечения, включая лучевую терапию и химиотерапию, могут вызвать остеонекроз. Люди, которым была проведена пересадка почки или другого органа, также могут иметь повышенный риск.
Лечение асептического некроза головки тазобедренного сустава
После медицинского обследования и постановки диагноза врач назначает лечение некроза бедренной кости. В комплекс лечебных мероприятий на ранних стадиях заболевания входят: медикаментозная терапия, массаж, грязевые ванны в санаториях, витаминотерапия, гирудотерапия (лечение пиявками), плавание. Однако консервативные методы не приводят к полному излечению болезни, а лишь тормозят ее развитие, сохраняя работу сустава на многие годы.
Уничтожить некротический процесс полностью не способно ни одно современное лекарство. Если не удается затормозить развитие заболевания, то врачи применяют оперативное вмешательство. Это единственное радикальное средство лечения некроза головки бедренной кости, которое способно существенно улучшить условия жизни человека с таким заболеванием. Хирургические операции применяют на всех четырех стадиях болезни.
Медикаментозное
Тактика медикаментозного лечения асептического некроза тазобедренного сустава зависит от развития симптомов, возраста пациента и полной картины болезни после тщательного диагностического обследования. Лекарственные средства, которые назначают врачи при данном заболевании:
Нестероидные противовоспалительные препараты. Они назначаются для расслабления мышц бедра, восстановления нормального кровообращения и купирования боли. Курс лечения – внутримышечно по одной ампуле ежедневно в течение недели. Известные препараты – «Наклофен», «Диклофенак», «Ксефокам», «Ибупрофен».
Сосудорасширяющие средства. Они позволяют устранить застой крови, улучшить артериальный кровоток. Схема приема зависит от тяжести течения некроза тазобедренного сустава, но составляет не менее 8 недель с повторами курсов каждые полгода. Популярные сосудистые средства – «Курантил», «Трентал», «Дипиридамол», «Ксантинол никотинат».
Регуляторы кальциевого обмена, предупреждающие чрезмерную потерю кальция. Они улучшают процесс восстановления костей, уменьшают разрушение коллагена. Применяют препараты не меньше 8 месяцев постоянно или с перерывами в несколько недель. Лучшие препараты – «Кальций D3 никомед», «Ксидифон», «Бонвива», «Фосамакс», «Витрум», «Остеомаг», «Остеогенон», «Альфакальцидол».Хондропротекторы. Это самые эффективные препараты на 3 стадии некроза тазобедренного сустава, когда в головке бедренной кости начинает отслаиваться и разрушаться хрящ. Они помогают восстановить хрящевую ткань, стимулируя регенерацию связок. Эти препараты надо принимать длинными курсами, не менее 6 месяцев, с интервалом в полгода. Самые известные хондропротекторы – «Структум», «Хондроитин сульфат», «Хондролон».
Миорелаксанты. Эти препараты способны расслабить мышцы, чем тормозят передачу нервного импульса, улучшая кровообращение. Курс лечения 15-20 дней по одной таблетке 2 раза ежедневно. Лучшие расслабляющие препараты – «Мидокалм», «Сирдалуд».
Хирургические методы
Если медикаментозное лечение не дает результатов, делается хирургическая операция. На первых стадиях асептического некроза тазобедренного сустава ее применяют для декомпрессии скрученных сосудов, которые не дают полноценного питания головке бедренной кости, или для пересадки трансплантата. Виды хирургического лечения:
- туннелизация, когда в кости формируются дополнительные отверстия для уменьшения болей и внутрикостного давления;
- пересадка костно-мышечного трансплантата для увеличения местного кровотока и устранения болевого синдрома;
- межвертельная остеотомия для устранения изношенной части головки бедренной кости и перераспределения нагрузки на другие ее участки;
- артродез (искусственное сращивание) для придания суставу неподвижности, чтобы устранить боль;
- артропластика для увеличения объема движений, устранения хромоты, улучшения кровоснабжения тазобедренного сустава.
Но чаще всего в современной травматологии- ортопедии применяют эндопротезирование, когда разрушенный сустав заменяют искусственным. Длительность использования протеза составляет около 15 лет, после чего он требует замены. Все хирургические операции проводятся под общим или эпидуральным (в области поясницы) обезболиванием. Сроки, уровень и объем проведения реабилитации зависят от методики операции и индивидуальных особенностей организма.