Мудрость человечества
Содержание:
Диагностика болезни Аддисона
На основании клинических симптомов и признаков можно предположить надпочечниковую недостаточность. Иногда диагноз предполагается только при обнаружении характерных изменений уровня электролитов, включая низкий уровень Na (< 135 мэкв/л), высокий уровень К (> 5 мэкв/л), низкий уровень НСО3 (15-20 мэкв/л) и высокий уровень мочевины крови.
Исследования
Лабораторные исследования, начинающиеся с определения уровня кортизола и АКТГ плазмы, подтверждают надпочечниковую недостаточность. Повышенный уровень АКТГ (> 50 пг/мл) с низким уровнем кортизола [
Низкий уровень АКТГ (
Если уровни АКТГ и кортизола находятся на границах нормы и по клиническим наблюдениям есть подозрения на надпочечниковую недостаточность, особенно у пациентов, готовящихся к операции, необходимо провести провокационные пробы. Если время не позволяет (например, экстренная операция), необходимо ввести пациенту гидрокортизон эмпирически (например, 100 мг внутривенно или внутримышечно), а провокационные пробы проводятся впоследствии.
Болезнь Аддисона диагностируется при отсутствии реакции повышения уровня кортизола в ответ на введение экзогенного АКТГ. Вторичная надпочечниковая недостаточность диагностируется при применении стимуляционного теста с пролонгированным АКТГ, пробы на инсулинотолерантность, глюкагонового теста.
АКТГ-стимуляционный тест заключается во введении синтетического аналога АКТГ в дозе 250 мкг внутривенно или внутримышечно. (По мнению некоторых авторов, при подозрении на вторичную надпочечниковую недостаточность вместо 250 мкг исследование необходимо проводить с низкой дозой 1 мкг внутривенно, так как при введении более высоких доз у таких пациентов развивается нормальная реакция.) Пациенты, принимающие глюкокортикоиды или спиронолактон, вдень исследования должны пропустить прием. Нормальный уровень кортизола в плазме до инъекции составляет от 5 до 25 мкг/дл (138-690 ммоль/л), в течение 30-90 минут он удваивается, достигая как минимум 20 мкг/дл (552 ммоль/л). У пациентов с болезнью Аддисона наблюдаются низкие или низко нормальные уровни, которые не поднимаются выше 20 мкг/дл в течение 30 минут. Нормальная реакция на синтетический аналог АКТГ может наблюдаться при вторичной надпочечниковой недостаточности. Однако, вследствие того что гипофизарная недостаточность может вызывать надпочечниковую атрофию, может быть необходимо вводить пациенту по 1 мг АКТГ длительного действия внутримышечно один раз в день в течение 3 дней до исследования при подозрении на заболевание гипофиза.
Пролонгированный АКТГ-стимуляционный тест используется для диагностики вторичной (или третичной — гипоталамической) надпочечниковой недостаточности. Вводится синтетический аналог АКТГ в дозе 1 мг внутримышечно, уровень кортизола определяется в течение 24 часов с интервалами. Результаты в течение первого часа схожи с результатами короткого теста (определение в течение первого часа), но при болезни Аддисона после 60 минут не происходит дальнейшего повышения. При вторичной и третичной надпочечниковой недостаточности уровни кортизола продолжают расти в течение 24 часов и более. Только в случаях длительной надпочечниковой атрофии для возбуждения надпочечников необходимо введение АКТГ длительного действия.
Обычно сначала проводится короткий тест, при наличии нормального ответа рассматривается проведение дальнейшего исследования.
Что такое Аддисонова болезнь
Бронзовая болезнь – это редкое заболевание эндокринной системы, в основе развития которого лежит разрушение тканей внешнего слоя надпочечников. При этом появляется дефицит глюкокортикоидных гормонов (альдостерона, кортизола), защищающих организм от стресса и отвечающих за метаболизм, водно-солевой обмен. Впервые гипокортицизм был описан британским врачом-терапевтом Томасом Аддисоном в 1855 году. Болезнь нарушает работу всего организма. Если вовремя не начать лечение, это может привести к серьезным осложнениям:
- паралич конечностей;
- тиреотоксикоз (гиперфункция щитовидной железы);
- дисфункция яичников;
- отек мозга;
- парестезия (нарушение чувствительности);
- тиреоидит (воспалительное поражение щитовидной железы);
- анемия (снижение концентрации гемоглобина);
- хронический кандидоз (грибковая инфекция).
«Tatler» и «Spectator»
Во время пребывания Аддисона в Ирландии его товарищ Стил стал трижды в неделю выпускать сатирико-нравоучительный журнал «Tatler» («Болтун»), призванный представлять лондонской публике наглядные примеры джентельменского поведения и хорошего вкуса. Аддисон время от времени пересылал Стилу для публикации собственные материалы, а после возвращения в Лондон зимой 1709 г. взял на себя бремя сочинения всех публиковавшихся в «Татлере» статей.
Издание журнала продолжалось до конца 1710 года. После поражения вигов на выборах Аддисон распределял своё время между парламентской деятельностью и общением с завсегдатаями клуба «Кит-кэт», среди которых ему в этот период был особенно близок Джонатан Свифт (впоследствии он перешёл в стан тори). Успех «Татлера» вдохновил Стила и Аддисона на издание нового журнала в том же духе. На этот раз инициатива принадлежала Аддисону, который видел задачу издания в том, чтобы «вывести Просвещённость из чуланов и библиотек, школ и университетов и поселить её в клобах и ассамблеях, в кофейнях и за чайными столиками».
Этот модный журнал, выходивший под названием «Spectator» («Наблюдатель», «Зритель») практически ежедневно с марта 1711 по декабрь 1712 г., представлял читателям не только политические новости, литературные новинки, обзоры последних веяний в мире моды, но и серьёзные критические разборы. Издатели стремились не столько потакать вкусам публики, сколько возвышать их уровень. Перед читателями «Наблюдателя» проходили галереи модных чудаков, сопровождаемые забавными карикатурами. Особенным успехом пользовались еженедельные эссе Аддисона о мильтоновском «Потерянном рае» — произведении, в то время почти забытом.
Ежедневно по Лондону расходилось до 3000 экземпляров «Наблюдателя», что по тем временам было рекордом, а после закрытия журнала его 555 номеров были переизданы в семи книжках. В 1714 г. Аддисон при содействии двух помощников сочинил и издал ещё 80 номеров «Наблюдателя». На протяжении всего XVIII века издание Аддисона и Стила оставалось образцом общественно-публицистического журнала — ему подражали во Франции, России и других уголках Европы.
Лечение
Лечение первопричины
В большинстве случаев, основные причины болезни Аддисона можно лечить, например, туберкулез лечится противотуберкулезными препаратами в течение как минимум 6 месяцев.
При необходимости другие инфекции можно лечить антибиотиками или противогрибковыми препаратами. Также будут лечиться аутоиммунные заболевания, хотя их обычно нельзя вылечить.
Лечение болезни Аддисона

В большинстве случаев болезни Аддисона лечение будет включать заместительную терапию кортикостероидами (стероидами), продолжительностью всю жизнь. Кортикостероидные препараты используются для замены кортизола и альдостерона, которые организм больше не производит. Они обычно принимаются в форме таблеток (перорально) один или два раза в день.
Для замены кортизола используются синтетические глюкокортикоиды. Обычно это гидрокортизон. Другими возможными лекарствами являются преднизолон или дексаметазон, хотя они назначаются реже.
Альдостерон заменяется оральными дозами минералокортикоида, называемого флудрокортизоном. Лечащий врач может также попросить включить соленную пищу в свой ежедневный рацион, хотя, если вы принимаете достаточное количество препарата флудрокортизона, в этом нет необходимости.
Болезнь Аддисона не должна влиять на качество и продолжительность жизни. Диета, физические упражнения и распорядок дня могут продолжаться как обычно. При приеме лекарств, симптомы болезни Аддисона должны полностью исчезнуть.
Медицинские браслеты

Также рекомендуется носить медицинский браслет или ожерелье, информирующее людей о том, что у вас болезнь Аддисона.
После серьезной аварии, например, автомобильной, тело вырабатывает кортизол. Это помогает справиться со стрессовой ситуацией и дополнительной нагрузкой на тело в результате серьезной травмы. Поскольку при заболевании тело не может вырабатывать кортизол, вам потребуется инъекция гидрокортизона, чтобы заменить его и предотвратить аддисонический криз.
Если носите информирующий медицинский браслет, он сообщит любому медицинскому персоналу, в чем вы нуждаетесь при лечении, о состоянии и о том, какие лекарства требуются.
Медицинские браслеты или ожерелья — это украшения, на которых выгравировано ваше медицинское состояние, в данном случае болезнь Аддисона, а также номер экстренной службы связи.
Если необходимо остаться в больнице, медицинские работники, несущие ответственность за лечение, также должны знать, что вам нужны стероидные заместительные лекарства на протяжении всего лечения.
Регулировка лекарств
В определенные моменты может потребоваться корректировка лекарств, чтобы учесть любые дополнительные нагрузки на тело. Например, может потребоваться увеличить дозировку лекарства, если больной испытывает одно из следующих состояний:
- болезнь или инфекция — особенно если высокая температура 37,5C;
- происшествие;
- нуждается в операции;
- принимает участие в некоторых напряженных упражнениях.
Это поможет организму справиться с дополнительным стрессом. Лечащий врач будет следить за дозировкой и сообщать больному о любых изменениях. Со временем, когда человек привыкнет к этому заболеванию и узнает, что может вызвать симптомы, он может научиться самостоятельно корректировать лекарства. Тем не менее, всегда необходимо консультироваться с врачом общей практики, если нет уверенности.
Первая помощь
Вы и партнер или член семьи могут быть обучены работе с инъекцией гидрокортизона в чрезвычайной ситуации. Это может быть необходимо, если у вас начался шок после травмы, или если вы испытываете рвоту или диарею и не можете принимать лекарства перорально. Это может произойти, если вы беременны и имеете утреннее недомогание.
Лечащий врач обсудит с вами, когда может потребоваться инъекция. Вам будут давать иглы, шприцы и гидрокортизон, а также обучат их использованию.
Если необходимо срочно ввести гидрокортизон, обязательно сразу после этого позвоните терапевту.
Лечение аддисоновского криза
Кризис надпочечников или аддисоновский криз потребует срочной медицинской помощи. Наберите 112, чтобы запросить скорую помощь, если испытываете аддисоновский криз.
Вам будет дано много жидкости через вену в руке для регидратации. Он будет содержать смесь солей и сахаров (натрия, глюкозы и декстрозы), чтобы заменить те, которых не хватает организму. Также будет введен гидрокортизон для замены отсутствующего гормона кортизола.
Любые причины, лежащие в основе аддисоновского криза, такие как инфекция, также будут лечиться.
Аддисонический криз
Основная статья: Аддисонический криз
В некоторых случаях симптомы болезни Аддисона могут возникнуть неожиданно быстро. Состояние острой недостаточности коры надпочечников называется «аддисоническим кризом» и является крайне опасным, угрожающим жизни пациента. Развитие аддисонического криза наиболее вероятно в случае несвоевременного распознавания болезни Аддисона, у пациентов не получавших лечения, либо получавших неадекватно малую, недостаточную дозу кортикостероидов, либо в случае, когда доза глюкокортикоидов не была своевременно увеличена на фоне болезни, стресса, хирургического вмешательства и так далее. Таким образом, любое острое заболевание, кровопотеря, травма, операция или инфекция может обострить существующую надпочечниковую недостаточность и привести к аддисоническому кризу.
У ранее диагностированных и получающих адекватное лечение пациентов аддисонический криз может возникнуть в результате резкого прекращения лечения кортикостероидами или резкого снижения их дозы, либо при увеличении потребности организма в глюкокортикоидах (операции, инфекции, стресс, травмы, шок).
Аддисонический криз может возникнуть также у пациентов, не страдающих болезнью Аддисона, но получающих или получавших в недавнем прошлом длительное лечение глюкокортикоидами по поводу других заболеваний (воспалительных, аллергических, аутоиммунных и др.) при резком снижении дозы или резкой отмене глюкокортикоидов, а также при повышении потребности организма в глюкокортикоидах. Причиной этого является угнетение экзогенными глюкокортикоидами секреции АКТГ и эндогенных глюкокортикоидов, постепенно развивающаяся функциональная атрофия коры надпочечников при длительном глюкокортикоидном лечении, а также снижение чувствительности рецепторов тканей к глюкокортикоидам (десенситизация) при терапии супрафизиологическими дозами, что приводит к зависимости пациента от поступления экзогенных глюкокортикоидов в организм («стероидная зависимость»).
Симптомы аддисонического криза
- Внезапная сильная боль в ногах, пояснице или животе;
- Сильная рвота, диарея, приводящие к дегидратации и развитию шока;
- резкое снижение артериального давления;
- потеря сознания;
- Острый психоз или спутанность сознания, делирий;
- резкое снижение уровня глюкозы в крови;
- Гипонатриемия, гиперкалиемия, гиперкальциемия, гиперфосфатемия;
- Коричневый налёт на языке и зубах вследствие гемолиза и развития дефицита железа.
Важные факты о болезни Аддисона
Болезнь была названа в честь врача, описавшего симптомы патологии в 1855 году, доктора Томаса Аддисона. Изначально Аддисон подумал, что это новая форма анемии (имеется в виду анемия Аддисона-Бирмера), относительно распространенная при Аддисоновой болезни. Но позже понял, что это две патологии, сопровождающие друг друга.
Кора надпочечников вырабатывает три типа гормонов:
- В поверхностном слое (zona glomerulosa), образуются гормоны, ответственные за солевой и водный баланс организма — минералокортикоиды, наиболее важным из которых является альдостерон. В результате его действия, в извилистых каналах почки усиливается поглощение натрия и воды, тем самым ингибируется потеря жидкости в тканях и повышается кровяное давление.
- В среднем слое коры надпочечников (zona flaviculata) организм вырабатывает гормоны метаболизма сахара — глюкокортикоиды, наиболее важными из которых являются кортизон и кортизол (гидрокортизон). Они влияют на расщепление гликогена до глюкозы в печени, усиливают расщепление белков и высвобождение глюкозы из аминокислот. Гормон повышает уровень глюкозы в крови.
- Во внутреннем слое коры надпочечников вырабатываются половые кортикоиды.
Кора надпочечников — один из наиболее важных органов для тела, позволяющий адаптироваться к стрессу, так как именно здесь обеспечивается достаточное снабжение организма сахаром, объем крови и кровяное давление в чрезвычайных ситуациях. Надпочечники контролируют центральную нервную систему. В свою очередь гипофиз вырабатывает адренокортикотропный гормон (АКТГ), стимулирующий функцию надпочечников.
Недостаточность надпочечников может быть вторичной,что означает гипофизарную недостаточность, или первичной — в этом случае кора надпочечников разрушается. Первичная недостаточность и называется болезнью Аддисона. К счастью, сейчас это достаточно управляемая болезнь.

Недостаточность надпочечников
Лечение
Как лечить синдром Аддисона? Больные с Аддисоновым синдромом нуждаются в постоянном приеме кортикостероидов. В большинстве случаев для полной компенсации достаточно введения только глюкокортикоидов; иногда требуется дополнительное назначение и минералокортикоидов. Гидрокортизон (кортизол) является препаратом выбора и назначается по 30 мг в день (15-20 мг рано утром и 5-10 мг в полдень). Кортизон обычно применяется в суточной дозе 40-50 мг. Другие синтетические глюкокортикоиды (преднизолон, дексаметазон, триамцинолон и др.) менее желательны, так как они не оказывают минералокортикоидного действия. При выраженной минералокортикоидной недостаточности дополнительно рекомендуются ДОКСА (по 5 мг 1 раз в сутки внутримышечно), триметилацетат дезоксикортикостерона (по 1 мл 2,5%-ного раствора парентерально 1 раз в 2-3 недели) или фторгидрокортизон/кортинеф (0,05-0,1 мг в сутки).
Избыток минералокортикоидов чреват отеками, головной болью, повышенным АД, гипокалиемическим алкалозом и мышечной слабостью. В этих случаях необходимо отменить минералокортикоиды и назначить хлорид калия.
Кроме того, больным рекомендуется прием повышенного количества поваренной соли и аскорбиновой кислоты.
При инфекционных заболеваниях легкой или средней тяжести дозу глюкокортикоидов удваивают или утраивают. Если заболевание протекает с рвотой, а также при появлении симптомов адреналового криза, необходима интенсивная терапия пациента в стационаре. Хирургические вмешательства у больных с ХНН производят при условии внутривенного введения гидрокортизона (100-200 мг в зависимости от вида операции). В послеоперационном периоде ударные дозы глюкокортикоидов снижают быстро — через 2-3 дня после ликвидации стрессовой ситуации.
Лечение
Для лечения болезни Аддисона назначается заместительная гормональная терапия. При недостатке кортизола назначают гидрокортизон; при пониженном содержании минералкортикостероида альдостерона — таблетки флудрокортизона ацетат (Флоринеф, Кортинефф). При приеме флудрокортизона возможно потребуется уменьшить потребление соли. Обычно пациенты с вторичной недостаточностью надпочечников не нуждаются в приеме минералкортикостероидов, потому что эта функция надпочечников сохраняется. Доза препарата подбирается индивидуально для каждого пациента и обычно составляет 50-200 мкг (0.05 — 0.2 мг).
Во время аддисонического криза наблюдается падение артериального давления и уровня глюкозы в крови, а также повышение содержания калия, что может угрожать жизни пациента. Обычно при аддисоническом кризе вводятся внутривенно гидрокортизон, физиологический раствор (0,9% NaCl) и декстроза (сахар). При этом обычно наступает резкое улучшение. Когда пациент сам сможет пить и принимать лекарства через рот, количество гидрокортизона уменьшают, сохраняя только поддерживающую дозу. При недостатке альдостерона назначают поддерживающую терапию с ацетатом флудрокортизона.
Причины и последствия
В ряде случаев при бронзовой болезни гормоны не вырабатываются в нормальном режиме из-за поражения тканей органа возбудителем туберкулеза
На практике подобные случаи диагностируются с исчезающе малой частотой, тем не менее не уделять им внимание нельзя. Как правило, возбудитель одновременно выявляется в нескольких органах, поэтому заболеванию Аддисона сопутствуют другие нарушения
В ряде случаев бронзовая болезнь выявляется как осложнение после перенесения операции изъятия надпочечников. Стать причиной патологии может медикаментозный курс, продолжительное употребление препаратов, угнетающих активность коры надпочечников. Заболевание может проявиться как симптом ракового процесса в органе или указание на метастазирование.
Зачем это нужно?
Бронзовая болезнь развивается при недостатке перечисленных гормональных соединений в человеческом организме. Глюкокортикоиды, как установили врачи, важны для обеспечения метаболизма. Без них обмен питательными компонентами сбивается, нарушается баланс содержания солей и жидкостей в тканях. Гормоны этой категории регулируют химические и биологические процессы в тканях и органах.
Минералокортикоиды отвечают за контроль содержания натрия, калия. Их концентрация регулирует показатели давления в артериях. Половые гормональные соединения – генерируемые в небольшом объеме вещества, регулирующие работу репродуктивных органов.
Чтобы надпочечники работали адекватно, импульсы сюда направляются из гипофиза. При понижении концентрации некоторого гормонального вещества гипофиз генерирует АКТГ, вещество, стимулирующее кору надпочечников.
Клиническая картина
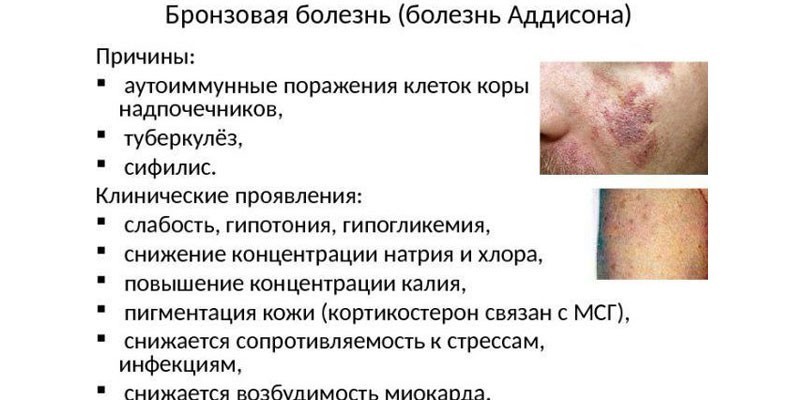
Заболевание развивается медленно. Первые признаки — немотивированная слабость и быстрая физическая утомляемость, похудание. У 99% больных постепенно появляется пигментация кожи (цвета загара, золотисто-коричневая, грязно-коричневая, бронзовая), имеющая диффузный характер.
Рис. 2. Пигментация слизистой оболочки рта и меланодермия при аддисоновой болезни
Пигментация кожи усиливается участках тела, подвергающихся соляции или усиленному трению. Характерно усиление пигментации ладонных линий, тыльной поверхности кистей и стоп, области ожоговых и послеоперационных рубцов. в местах физиологического отложения пигмента (соски молочных желез, половые органы). У 80% больных наблюдается пигментация слизистой оболочки полости рта (цветн. рис. 2), влагалища и прямой кишки.
Одним из характерных признаков Аддисоновой болезни является гипотония со снижением преимущественно систолического давления. Наблюдается уменьшение пульсового давления, минутного объема крови. Сердце уменьшено в размерах, на ЭКГ отмечается снижение вольтажа зубцов, смещение ST-интервала вниз, отрицательный зубец T.
У больных нередко наблюдаются желудочно-кишечные нарушения (сиижение аппетита, топшота, рвота, понос, боли в области живота). Кислотность желудочного сока снижена, внешняя секреция поджелудочной железы уменьшена. Нарушаются функции печени (белковообразовательная, антитоксическая, гликогенообразовательная). Характерно увеличение толерантности к глюкозе и признаки относительного гиперинсулинизма в результате недостатка глюкокортикоидов.
Нарушение электролитного обмена сопровождается увеличением уровня калия и уменьшением концентрации натрия и хлоридов в сыворотке крови. Выделение калия с мочой уменьшается, а натрия и хлоридов увеличивается.
Изменения функции центральной нервной системы характеризуются психической истощаемостью, головными болями, понижением памяти. В отдельных случаях могут развиваться острые психозы. На электроэнцефалограмме наблюдается снижение активности коры головного мозга и появление дельта- и тэта-волн.
Функция половых желез при легкой форме Аддисоновой болезни нарушается редко, при тяжелой форме наблюдается нарушение менструального цикла у женщин и снижение потенции у мужчин. Выделение с мочой 17-кето- и 17-оксикортикостероидов, а также альдостерона значительно снижено. В крови выявляются эозинофилия и лимфоцитоз.
К нетипичным (стертым) формам заболевания относят Аддисонову болезнь с характерной клинической симптоматикой, но без пигментации. Пигментация настолько слабо выражена, что обычно не фиксируется при обследовании. Диагноз этой формы возможен только на основании данных лабораторного исследования.
К нетипичным формам Аддисоновой болезни относят и заболевание, протекающее по типу гипоальдостеронизма (резкое снижение секреции и выделения альдостерона с мочой при нормальной секреции глюкокортикоидов). Эта форма Аддисоновой болезни обусловлена изолированным поражением клубочковой зоны коры неизвестной этиологии. Клинически при этом наблюдается гипотония и менее выраженная пигментация.
Изолированная недостаточность секреции АКТГ или кортикотропин-рилизинг-фактора (диэнцефально-гипофизарная форма Аддисоновой болезни) характеризуется менее выраженными проявлениями заболевания, положительной пробой Торна — Лабхарта (см. Торна проба).
При неправильном лечении может развиться аддисонический криз, особенно на фоне острой инфекции, интоксикации, токсикоинфекции, операции, физической травмы. Нарастание признаков криза Аддисоновой болезни может быть постепенным (в течение нескольких дней) и быстрым (несколько часов).
При кризе наблюдается обострение всех клинических проявлений заболевания, появляется неукротимая рвота, прострация, нарастают признаки обезвоживания, артериальное давление снижается, появляется запах ацетона изо рта и ацетонурия, нередко — клонические судороги и менингеальный синдром, ошибочно диагностируемый как туберкулезный менингит. Без лечения сознание исчезает, и больной впадает в кому, которая может закончиться летальным исходом. Во время криза наблюдается снижение уровня сахара в крови до 50—30 мг%, увеличение остаточного азота и мочевины крови, лейкоцитоз, ускорение РОЭ, появление в моче гиалиновых, зернистых цилиндров, белка. Выделение с мочой метаболитов андрогенов и глюкокортикоидов уменьшается.
Болезнь Аддисона Бирмера – симптомы
Признаки болезни Аддисона Бирмера могут быть разными.
Кожа и слизистые
Со стороны слизистых оболочек и кожных покровов наблюдаются:
- снижение эластичности;
- истончение кожи;
- бледность;
- появление пигментации сначала на открытых участках, позже на складках кожи (наибольшее потемнение диагностируется на губах, в области промежности, возле сосков).
Изменение цвета кожи при болезни Аддисона объясняется выделением большого количества адренокортикотропного гормона, который в норме стимулирует работу надпочечников. Так как данный гормон по строению схож с меланостимулирующим (усиливает пигментацию в меланоцитах), то его избыток приводит к тому, что кожные покровы становятся коричневыми или темно-бурыми. Пятна необычного цвета нередко образуются и на деснах, внутренней поверхности щек.
Половая система и сексуальное влечение
Со стороны половой системы болезнь Аддисона проявляется следующими признаками:
- Прекращение ежемесячных менструальных выделений у женщин, сухость кожи, снижение ее эластичности. Выпадение волос в области лобковой кости и подмышечных впадин.
- Импотенция и снижение либидо у мужчин.
Объясняются эти симптомы тем, что в коре надпочечников синтезируются половые гормоны, влияющие на развитие и работу половых органов и отвечающие за половую функцию у представителей обоих полов.
Сердечно-сосудистая система
Со стороны сердечно-сосудистой системы при болезни Аддисона Бирмера выявляются:
- Нарушение ритма сердечных сокращений, сбой передачи нервных импульсов, способствующих сокращению сердечной мышцы. Эти признаки связаны с тем, что в клетках миокарда и крови накапливаются ионы калия. Ионы натрия, напротив, усиленно выводятся с мочой. Из-за дисбаланса названных элементов нарушается и сердечный ритм, и нервная передача в других органах.
- Снижение частоты и силы сердечных сокращений. Если болезнь Аддисона диагностирована у детей, то рассчитывать на то, что сердце будет нормально развиваться, бессмысленно. В будущем у пациента могут даже проявиться признаки сердечно-сосудистой недостаточности, отек нижних конечностей, бледность и понижение температуры кожи.
- Гипотония. Артериальное давление у больных снижается из-за усиленного выведения ионов натрия с мочой. Данный процесс провоцирует обезвоживание организма. Наряду со слабыми сердечными сокращениями, тонус кровеносных сосудов существенно снижается. Развивается артериальная гипотония.
Желудочно-кишечный тракт
При болезни Аддисона Бирмера снижается скорость метаболизма. Как следствие, возникает недостаточность функции секреторных желез кишечника и желудка. Со временем ворсинки слизистых ЖКТ начинают отмирать, нормальное всасывание питательных веществ становится невозможным. Это чревато:
- рвотой, тошнотой, диареей (признаки недостаточности гормонов коры надпочечников);
- язвой желудка и двенадцатиперстной кишки;
- гипоацидным гастритом (слизистая оболочка желудка воспаляется, снижается выработка пепсина и соляной кислоты, нужных для качественного переваривания пищи).
Другие органы и системы
Заболевание Аддисона связано с обезвоживание. Дело в том, что регуляция водно-солевого обмена невозможна без альдостерона. Если возникает его нехватка, ионы хлора и натрия быстро выводятся из организма вместе с жидкостью. Артериальное давление падает, кожа становится очень сухой, щеки и область вокруг глаз впадают. Живот втягивается. Но больше всего обезвоживание влияет на центральную нервную систему и головной мозг:
- Возникают тяжелые неврологические нарушения. Больной становится очень вялым и пассивным. Он плохо реагирует на внешние раздражители. Несвоевременно начатое лечение может стать причиной коматозного состояния, судорог и смерти. Не исключены и психические расстройства при болезни Аддисона.
- Нарушается передача нервных импульсов. Чувствительность расстраивается, возникает онемение конечностей, выраженная мышечная слабость.
Из-за нехватки жидкости кровь становится густой, нарушается кровообращение. Ухудшается снабжение кровью периферических органов. Могут формироваться тромбы. Количество отделяемой мочи также уменьшается.
Страдает при болезни Аддисона и иммунитет. Пациент легко заражается инфекционными заболеваниями, часто болеет пневмонией, бронхитом.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.