Атрезия цервикального канала
Содержание:
Результаты соскоба эндометрия при различных патологических процессах
| Характер соскоба | Результат | Пояснение |
| Умеренный | Норма | Объем эндометрия соответствует норме |
| Обильный | Гипертрофия эндометрия | Внутри матки находится очень большое количество эндометрия, что указывает на гипертрофические процессы. При таком заболевании сосуды не в состоянии обеспечить кровью толстый внутренний слой, что приводит к омертвению тканей – некрозу и дисфункциональным маточным кровотечениям, возникающим вне менструального цикла. |
| Скудный | Гипотрофия (атрофия) эндометрия | Истончение внутреннего слоя матки. Для женщин в менопаузе такое состояние является вариантом нормы. У пациенток детородного возраста атрофический процесс указывает на недостаточность уровня гормонов или слабую реакцию эндометрия на гормональные изменения. Могут возникать нарушения менструального цикла и бесплодие. |
| Крошковидный | Рак матки | Врач получает обильный соскоб, похожий на крошку. Выскабливание матки сочетают с гистероскопией – осмотром. Это нужно чтобы убедиться в полном удалении пораженного эндометрия и отсутствии повреждений матки, ткани которой ослабли из-за злокачественного процесса. При лабораторном исследовании полученных тканей определяют тип опухоли и ее злокачественность. |
| Полиповидный | Полипы эндометрия | В соскобе эндометрия видны полиповидные выросты разных размеров. Процедура является лечебно-диагностической, поскольку во время нее удаляется функциональный слой вместе с патологическими разрастаниями. |
Процедура часто сочетается с гистероскопией – осмотром матки. Врач вначале осматривает поверхность слизистой, а уже потом проводит выскабливание. Эта методика позволяет сочетать данные полученные при осмотре с результатами исследования взятых образцов ткани.
После проведения процедуры женщина просыпается и, в зависимости от самочувствия и сложности проведения процедуры, сразу или через некоторое время покидает клинику. Находиться в стационаре не нужно.
Расшифровка
Интерпретацией полученных результатов должен заниматься исключительно квалифицированный специалист. Как правило, на расшифровку уходит не менее 8 дней.
Читать дальше Мазки на цитологию
Результаты анализа цитологического исследования могут быть положительными или отрицательными. Как правило, второй вариант предполагает отсутствие каких-либо аномальных изменений в клеточных структурах. Клетки не меняются, а патогенная микрофлора в биоматериале отсутствует.
Положительный анализ соскоба указывает на наличие аномальных клеток в соскобе. Атипичные элементы могут отличаться друг от друга по размерам и форме. При получении такого результата специалист направляет пациентку на повторную процедуру. Дополнительно может быть назначена биопсия, кольпоскопия и тест вируса папилломы человека.
По теме
Надо ли удалять кисту яичника, если она не беспокоит
- Ольга Владимировна Хазова
- 4 декабря 2020 г.
Кроме того, обязательно сдается венозная кровь для проведения развернутого анализа.
В том случае когда врач сообщает о плохой цитологии, это не всегда указывает на развитие онкологического процесса. Главное, знать, как правильно расшифровываются результаты лабораторного исследования.
Современная медицина предполагает несколько классов, к одному из которых будет относиться патологическое изменение в женском организме, в частности, в клеточных структурах слизистой оболочки цервикального канала.
Специалисты выделяют 6 основных групп:
- нулевая – взятый в ходе диагностического обследования материал непригоден для дальнейшего его исследования, требуется повторное проведение процедуры;
- первая – изученные клеточные структуры находятся в нормальном состоянии, ввиду чего какие-либо патологические отклонения отсутствуют;
- вторая – в составе биологического материала присутствует небольшое количество аномальных клеток, что говорит о том, что патологический процесс находится в начале своего формирования;
- третья – указывает на более серьезные признаки, в частности, свидетельствует о наличии дисплазии шейки маточного тела (данная болезнь имеет предрасположенность к прогрессированию, что может угрожать не только здоровью, но и жизни пациентки);
- четвертая – расценивается как предраковое состояние (при выявлении 4-ой степени специалист назначит женщине дополнительное проведение диагностического обследования и подберет наиболее эффективную тактику терапевтических мероприятий);
- пятая – данный класс относится к самым опасным, поскольку свидетельствует о наличии онкологического процесса.
По теме
Может ли быть задержка и положительный тест при кисте яичника
- Наталья Геннадьевна Буцык
- 4 декабря 2020 г.
На основании расшифровки полученных результатов врач ставит окончательный диагноз и назначает наиболее оптимальное лечение.
Соскоб из цервикального канала представляет собой диагностическую процедуру, благодаря которой можно выявить любое гинекологическое заболевание на раннем этапе его формирования. В том случае когда болезнь имеет легкую форму течения, характерная клиническая картина может полностью отсутствовать или проявляться лишь незначительным появлением воспалительного процесса
Данные признаки необходимо сразу принять во внимание и посетить своего лечащего врача, который назначит необходимое обследование
Дисплазия может представлять серьезную опасность. Это объясняется тем, что часто такое состояние протекает бессимптомно.
В результате при отсутствии необходимых терапевтических мероприятий заболевание начинает прогрессировать. На фоне этого увеличиваются риски перерождения патологии вначале в предраковое заболевание, а затем в онкологическое.
Основная проблема онкологии в целом – это диагностика опухолевого процесса на наиболее ранней стадии и своевременное лечение злокачественных новообразований. Для этого применяют современные методики диагностики, которые позволяют определить наличие атипичных клеток любой ткани организма.
Онкогинекология является важной частью сохранения репродуктивного здоровья женского населения. Диагностика злокачественных новообразований половых органов основная задача данного раздела медицины
Цитологическое исследование соскоба шейки матки и цервикального канала является неотъемлемой частью постановки диагноза опухолей половой сферы у женщин. Но не все женщины знают:
- какой специалист назначает исследование;
- для чего и как оно проводится;
- какие результаты можно получить;
- как их интерпретировать.
Женщин, которым назначили такое обследование, волнуют и другие вопросы. Ответы на них можно получить при прочтении данной статьи.
Диагностика
Диагностика патологического состояния предусматривает такие методы:
- Проведение осмотра пациентки на гинекологическом кресле при помощи системы зеркал, что позволяет выявить красный очаг патологического процесса.
- Проведение цитологии — забор мазка и лабораторное изучение биопата. Это позволит определить злокачественное или доброкачественное новообразование.
- Кольпоскопия — посредством кольпоскопа врач исследует слизистый слой матки и цервикального канала.
Если же патологический процесс осложнен сопутствующими заболеваниями, или же есть подозрение на онкологию — проводят биопсию.
Также дополнительно врач может направить женщину на такие исследования:
- сдача мазка на микрофлору.
- проведение бактериологического посева.
- проведение анализа ПЦР на предмет выявления половых инфекций.
Если же диагностирован сбой менструального цикла, женский тип бесплодия — пациентку направляют на определение уровня гормонального статуса, а также проведение УЗИ.
Лечение стеноза цервикального канала
Безоперационным методом лечения болезни считается цервикальное бужирование, во время которого в цервикальное пространство вводятся бужи – стержни диаметром, немного превышающим диаметр канала. Процедуры вызывают растяжение тканей и приводят к исчезновению стеноза.
Бужирование дополняется противовоспалительным лечением и приемом антибиотиков, позволяющих устранить воспалительный процесс и микробную инфекцию. В предклимактерический период лечение дополняется назначением гормональных препаратов.
При значительном сужении проводится его хирургическое расширение – реканализация, – во время которого врач с помощью хирургического инструмента восстанавливает нормальную проходимость цервикального канала.
При стенозе, вызванном опухолями, кистами, полипами и другими образованиями, их удаляют.
Если цервикальный канал расширен
УЗИ цервикального канала при беременности может обнаружить, что он расширяется раньше положенного срока. Иногда патология обнаруживается в ходе планового посещения женской консультации.
Почему возникает это состояние? Во-первых, причина может заключаться в гормональном дисбалансе — наличии в организме повышенного уровня мужских половых гормонов, которые стимулируют созревание шейки матки.
Во-вторых, речь может идти о многоплодной беременности, в связи с чем на шейку детородного органа создается серьезное давление. В-третьих, причинами могут стать травмы и патологии развития самого цервикального канала.
Если не обратиться к врачу, беременность можно потерять. Лечение проводится в стационаре. При оказании своевременной помощи, прогноз на вынашивание плода до срока остается благоприятным.
Основной функцией шеечного канала является сохранение беременности. Если по каким-то причинам организм не справляется с поставленной целью, могут возникнуть патологии, угрожающие будущей маме преждевременным началом родовой деятельности.
Истмико-цервикальная недостаточность
Если зев шейки матки оказался расширен, а до предполагаемых родов еще много времени, речь идет об истмико-цервикальной недостаточности. В этом случае детородный орган не может выполнять возложенные на него функции и удерживать плод. С таким диагнозом многие женщины сталкиваются на 18-20 неделях беременности, именно в это время ребенок начинает интенсивно набирать вес.
В норме длина цервикального канала при беременности на сроке 20 недель составляет 5-7 см, а диаметр — не более 6 мм. Если эти показатели не соответствуют нормальным критериям, например, канал шейки матки укорочен до 2-3 см, врач ставит угрозу выкидыша или преждевременных родов. Подробнее о нормах длины шейки матки по неделям →
Причинами патологии являются гормональные нарушения, многоплодие, аномалии канала шейки матки. Чтобы предотвратить выкидыш, женщине назначаются препараты, направленные на укрепление шейки матки, и устанавливается акушерский пессарий. Если эти методы неэффективны, вокруг шеечного канала врач накладывает хирургические швы. Снятие швов практикуется перед началом родов.
Полип зева
Полип цервикального канала при беременности, обнаруженный во время осмотра, может напугать будущую маму. Но сначала необходимо выяснить природу заболевания, чтобы узнать о каком полипе идет речь — истинном или децидуальном. Для этого гинеколог назначает будущей маме кольпоскопию, а также гистологическое и цитологическое исследования.
Децидуальный псевдополип становится результатом гормонального дисбаланса в организме. Он не требует хирургического удаления, его вообще стараются не трогать, возможна лишь обработка антисептиками. Псевдополип сам отпадает после рождения ребенка или начинает обратный процесс развития в первые дни после родов.
Реже встречается истинный полип цервикального канала при беременности. Обычно такая патология появляется еще до наступления зачатия, и она активно ему препятствует. Если женщина хочет забеременеть, рекомендуется хирургическое удаление истинного полипа, а также необходимый курс медикаментозного лечения. Только после этого можно планировать ребенка.
Но иногда истинный полип цервикального канала развивается после зачатия, уже при беременности. В этом случае его стараются не трогать, дожидаясь рождения малыша. При этом на протяжении всего срока ведется тщательное наблюдение за любыми изменениями образования для профилактики осложнений.
Только в серьезных ситуациях такой полип подлежит удалению на фоне вынашивания ребенка. Это возможно при условии, что жизни женщины угрожает опасность.
Эндоцервицит
Этот диагноз означает наличие воспаления в цервикальном канале, причиной которого становятся инфекции. Заболевание диагностируется во время осмотра, при этом врач берет мазок из цервикального канала и направляет его в лабораторию.
В зависимости от типа возбудителя, специалист подбирает необходимый курс лечения. У будущих мам предпочтительно использовать местные препараты — вагинальные свечи или капсулы, обладающие противомикробным и противовоспалительным эффектом. Лекарственные средства подбирают с учетом срока и типа инфекционного заболевания. Для предотвращения инфицирования плода лечить эндоцервицит обязательно.
Как проводится выскабливание
Оптимальным сроком для проведения выскабливания считаются дни непосредственно перед месячными. В этом случае уже в первый менструальный период эндометрий полностью восстановится.
В случае сочетания выскабливания с осмотром матки (гистероскопия с РДВ) процедуру лучше проводить сразу после окончания месячных. В этот период эндометрий довольно тонкий, поэтому на нем хорошо видны все имеющиеся образования. Сроки проведения РДВ подбирает лечащий врач, исходя их методов и целей такого обследования.
Проведение раздельного диагностического выскабливания матки осуществляется амбулаторно на гинекологическом кресле. В Университетской клинике в качестве анестезии применяется легкий внутривенный наркоз, не вызывающий тошноту, рвоту и головную боль. Поэтому после пробуждения женщина чувствует себя хорошо и может через некоторое время покинуть клинику.
Врач обрабатывает дезинфицирующим раствором наружные половые органы, после чего вводит во влагалище специальное зеркало, позволяющее получить доступ к шейке матки. Затем с помощью инструмента – пулевых щипцов специалист фиксирует шейку, чтобы она не сдвинулась во время выскабливания. Глубина маточной полости измеряется с помощью зонда, чтобы узнать, насколько глубоко можно продвинуть инструмент.
В цервикальный канал вводят специальные металлические устройства – расширители. Расширение начинают с самого тонкого инструмента и заканчивают более крупным, пока размер цервикального канала и не станет достаточным для введения инструментария
После этого в цервикальный канал вводятся гинекологический инструмент – кюретка, напоминающая металлическую ложку с острым краем. Кюретки бывают разных размеров от №2 до №6, что позволяет взять образцы даже с самых труднодоступных и сложных участков.

Кюретка для выскабливания
Вначале проводится выскабливание цервикального канала, соединяющего влагалище и шейку матки. Полученные образцы слизистой помещают в консервирующий раствор, чтобы впоследствии отправить в лабораторию.
Затем делают выскабливание внутренней поверхности матки. Врач водит кюреткой в направлении от шейки матки ко дну, поочередно обрабатывая переднюю, заднюю и две боковых стенки органа. Выскабливание проводится очень тщательно. Это нужно чтобы случайно не пропустить какой-то патологический очаг. Образцы, полученные из полости матки, консервируют с помощью специального раствора и впоследствии отправляют в лабораторию.
Зачем делать УЗИ шейки матки?
При помощи ультразвука врач может визуально осмотреть шейку. Во время исследования он оценивает такие параметры:
- расположение;
- длина шеечного канала;
- проходимость;
- особенности строения органа;
- эхогенность тканей;
- наличие новообразований, кондилом.
На основании этих данных врач может выявить такие патологии:
- Анатомические аномалии. Врожденные аномалии строения нарушают функции половых органов. Например, на УЗИ определяют укороченную или удлиненную шейку, врожденную непроходимость, измененный угол наклона. Иногда строение органа нарушается при травмах и после операций.
- Эндометриоз. При этом заболевании внутренний слой матки (эндометрий) разрастается, выходя за пределы маточной полости. Иногда эндометрий появляется на стенках цервикального канала. По структуре ткани эндометрия отличаются от оболочек шейки. Эти отличия заметны на УЗИ.
- Шеечная беременность. Иногда оплодотворенная яйцеклетка прикрепляется вне маточной полости. Шеечная беременность – это опасное состояние для жизни женщины. Плод не может полноценно развиваться, а ткани цервикального канала травмируются. Если внематочную беременность не выявить вовремя, высок риск опасных кровотечений и даже смерти пациентки.
- Кисты и миомы. Это доброкачественные опухоли. Они не угрожают жизни женщины, но могут затруднять наступление зачатия и травмироваться. Такие опухоли образуются на фоне гормональных сбоев и разрастания соединительных тканей.
Показывает ли УЗИ шейки рак?
Рак — это злокачественная опухоль шейки. На УЗИ хорошо видны опухоли, но определить тип новообразования этот метод не позволяет. Чтобы отличить кисты от рака, проводят биопсию. Небольшой участок опухоли исследуют под микроскопом для выявления атипичных клеток.
Показывает ли УЗИ шейки матки эрозию?
Незначительные язвы и повреждения слизистой оболочки на УЗИ не видны. Однако опытный врач заметит изменения в тканях, если дефект достаточно большой. Чаще всего для постановки диагноза «эрозия» проводят дополнительные исследования.
Лечение цервицита
Лечение будет эффективным только при устранении основной причины заболевания
Для этого важно определить патогенную микрофлору, которая присутствует в цервикальном канале и влагалище, а также выявить провоцирующие факторы, которые могут вызвать рецидив (большое количество половых партнеров, стресс, снижение иммунитета и другие)
Лечение цервицита состоит из комплексной схемы, которая может включать:
Антимикробные препараты – антибиотики, противовирусные или фунгицидные средства, в зависимости от выделенной патогенной флоры. При хроническом цервиците курс лечения будет более длительным. В зависимости от площади поражения и первопричины заболевания, эти лекарства могут назначаться в форме вагинальных вечей или пероральных таблеток
Важно не прерывать курс лечения, так как потом его придется повторять заново.
Гормональные средства – назначаются, когда причиной цервицита стал гормональный дисбаланс. Гинеколог может назначить такие средства как местно, так и для системного применения, например, оральные контрацептивы.
Иммуностимуляторы
Используются при вирусной этиологии цервицита, а также при сниженном иммунитете женщины как дополнительная линия терапии.
Местные антисептики и противовоспалительные средства. Сюда относятся спринцевания или тампоны, смоченные в растворе хлорофиллипта, диметилсульфоксида, нитрата серебра.
Витамины. Назначаются как дополнительная линия терапии при любой этиологии цервицита.
Хуже всего лечению поддается хронический цервицит и воспаление, вызванное вирусным возбудителем. Например, для избавления от вируса папилломы необходимо лечение интерферонами, цитостатиками, а также хирургическое удаление кондилом. При хроническом течении консервативная медикаментозная терапия может быть малоэффективна, поэтому пациентке назначают хирургическое лечение (лазеротерапию, криотерапию, диатермокоагуляцию и другое). Однако перед такими методами следует убедиться в отсутствии инфекции в половых путях.
При выявлении специфического инфекционного возбудителя лечение должны походить оба половых партнера, а на время терапии следует отказаться от половых контактов.
Одновременно с устранением основной причины (гормональных нарушений, инфекции) женщине могут назначаться симптоматические средства для устранения воспаления и зуда. Через несколько недель проводится контрольный осмотр и бактериологический посев.
Крайне не рекомендуется заниматься самолечением, особенно по популярным народным рецептам. Например, спринцевания нарушают баланс микрофлоры влагалища, снижают местные защитные свойства и являются не такими полезными, как многие считают. Народные средства могут использоваться только в качестве дополнительной линии терапии. При этом следует спросить совета доктора, какие ингредиенты и в каком виде лучше применять.
Острый цервицит
Среди острых бактериальных цервицитов чаще всего встречается гонорейный цервицит. Среди других виновников инфекционного процесса в шейке матки встречаются стрептококки, стафилококки и другие микроорганизмы.
Клиника заболевания зависит от локализации воспалительного процесса. Чаще всего инфекция проникает в железы цервикального канала. При гонорее гонококки первично поражают исключительно железы эндоцервикса, а затем распространяются по поверхности слизистой цервикального канала, не затрагивая глубокие ткани шейки матки. В противоположность им стафилококки и стрептококки проникают гораздо глубже, поражают глубокие структуры шейки матки и по лимфатическим путям распространяются в соседние ткани и органы.
Самым первым симптомом острого цервицита являются патологические выделения. Их внешний вид и количество во многом определяется характером возбудителя. Обычно они обильные (профузные при гонорее), гнойные или слизисто-гнойные. Бели могут сопровождаться зудом и жжением во влагалище, которые усиливаются при мочеиспускании. Иногда острый цервицит вызывает умеренные боли в нижней половине живота.
Температура тела при остром цервиците остается нормальной или повышается до субфебрильных значений. Высокая температура всегда связана с обострением сопутствующей патологии.
Прочие симптомы при остром цервиците связаны с сопутствующими заболеваниями. Если инфекция попала в уретру, у пациентки появятся расстройства мочеиспускания, а при наличии эрозии на шейке матки возникнут контактные кровотечения.
При осмотре шейка матки гипертрофирована (увеличена в размерах) за счет отека. Вокруг наружного зева выявляется резко выраженная гиперемия. При остром цервиците шейка матки нередко бывает эрозирована. Из цервикального канала вытекают обильные гноевидные выделения. На шейке матки могут визуализироваться изъязвления.
При остром цервиците, вызванном трихомонадами на поверхности шейки матки образуются небольшие множественные кровоизлияния, и шейка матки становится похожа на землянику («земляничный цервикс»). Если причиной цервицита является вирус герпеса, шейка матки становится ярко-красной и рыхлой, на ее поверхности появляется множество язвочек (симптом «сплошной эрозии»).
Когда в воспалительный процесс вовлекаются ткани влагалища, к признакам острого цервицита присоединяются симптомы кольпита.
Иногда пациентки с симптомами острого цервицита пытаются вылечиться самостоятельно и не обращаются за квалифицированной помощью. Бесконтрольный самостоятельный прием антибиотиков не излечивает заболевание, а способствует его хронизации. Симптомы острого цервицита стихают, но воспаление продолжает присутствовать в тканях шейки матки, развивается хронический цервицит.
Симптомы патологий
Существует много патологий цервикального канала, имеющих различный характер. Наиболее распространенными считаются:
- цервицит;
- полипы;
- сужение, искривление;
- киста;
- гиперплазия.
Большинство патологий удается обнаружить только после использования специальных инструментов либо после анализов.
Практика показала, что симптоматика патологий цервикального канала может быть общей. В частности речь идет о выделениях жидкости, которые могут иметь разный цвет и разную консистенцию. При воспалительных процессах, перешедших в острую стадию, может подниматься температура тела.
Для получения более точной информации необходимо провести детальный осмотр пациентки и направить ее на анализы. Только в таком случае можно поставить точный диагноз.
 Только после использования специальных инструментов удается обнаружить большинство патологий
Только после использования специальных инструментов удается обнаружить большинство патологий
Канал расширен
Размер цервикального канала у женщин в разный период жизни будет разным. Кроме того, на этот факт влияют индивидуальные особенности тела. Например, в период менструации цервикальный канал расширен, потому что синтез слизи в данный момент максимальный. Если же наблюдается расширение цервикального канала в постменопаузе то это указывает на наличие патологического состояния женщины. Именно в данный период, в женском организме происходят изменения, которые могут осложнить здоровье.
Сомкнут
Многие женщины часто задаются вопросом: «Закрыт цервикальный канал, что это значит?». Прежде всего, необходимо знать, что определить такую патологию можно только после тщательного осмотра пациентки. В основном проблему диагностируют при помощи проведения УЗИ.
При закрытом цервикальном канале невозможно забеременеть. В таком случае необходимо провести лечебные мероприятия, позволяющие устранить патологическое состояние пациентки.
Еще один термин, который можно услышать от врачей, и о значении которого пациентки не имеют представления – «окклюзия цервикального канала». По своей сути он обозначает нарушение проходимости.
Стеноз цервикального канала – анатомическая патология, ведущая к нарушению проходимости. Стеноз может быть как врожденной проблемой, так и приобретенной. В любом случае диагностировать ее можно только при посредстве использования специальных инструментов или компьютерной техники. Как правило, патология возникает в результате перенесенных заболеваний шейки матки.
Атрезия цервикального канала в постменопаузе считается нормой. Но в некоторых случаях атрезия может быть результатом различных нарушений, ведущих к сложным последствиям. Учитывая этот факт, специалист может назначать курс лечения, который поможет устранить проблему.
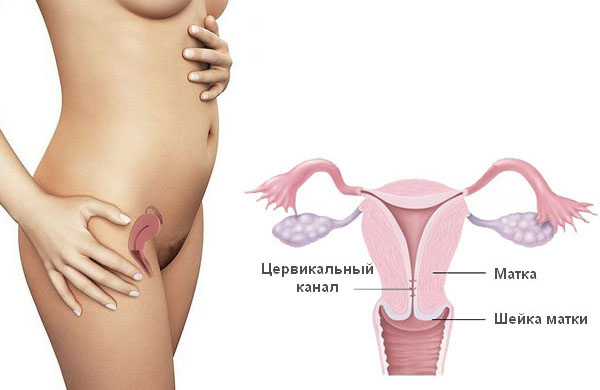 Анатомическая патология, ведущая к нарушению проходимости-стеноз цервикального канала
Анатомическая патология, ведущая к нарушению проходимости-стеноз цервикального канала
Воспалительные процессы
Воспаление цервикального канала – это часто встречающаяся проблема, с которой женщины приходят к врачу. Результатом данной проблемы может быть бесплодие, а в некоторых случаях значительное ухудшение состояния женщины.
Существуют определенные признаки, при наличии которых можно определить проблему. Воспаление цервикального канала симптомы:
- зуд;
- слизь в цервикальном канале в больших количествах;
- боль внизу;
- дискомфорт при половом акте.
Если воспаление слишком запущено, то может подняться температура тела. Обычно температура поднимается, если присутствует в цервикальном канале жидкость гнойного типа.
Киста
Киста цервикального канала считается доброкачественным образованием. Данное образование имеет в себе жидкое или кашеобразное наполнение. Главной причиной появления проблемы является закупорка желез, находящихся в слизистой оболочке шейки матки. Кисты могут быть как одиночным образованием, так и множественным. Характерной особенностью патологии считается возможность самоисчезновения.
Полипы
Полип – это образование доброкачественного характера. Причиной возникновения полипа является воспалительный процесс. Рост этого новообразования провоцируется гормональными нарушениями или же может быть последствием травм после абортов или родов. Патология требует обязательного оперативного вмешательства. Более того, терапия назначается только после гистологического исследования.
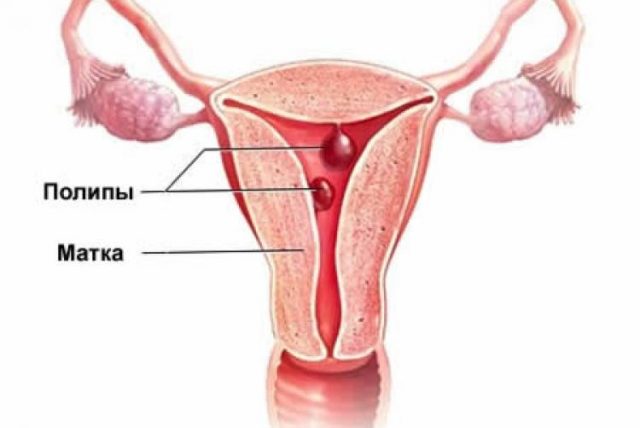 Воспалительный процесс является причиной возникновения полипа
Воспалительный процесс является причиной возникновения полипа
Гиперплазия
Гиперплазия цервикального канала, как правило, характеризуется доброкачественным течением. В качестве причины возникновения болезни является употребление гестагеносодержащих препаратов. В результате гиперплазии существует вероятность развития бесплодия. Но, кроме бесплодия, если своевременно не начать лечение, может образоваться онкология.