Дефекты межжелудочковой перегородки в сердце у новорожденного ребенка: операция и лечение впс дмжп
Содержание:
Симптоматика
цианоз — симптом, свойственный всем «синим» порокам сердца
ДМЖП не причиняет проблем плоду и не мешает ему развиваться. Первые симптомы патологии появляются после рождения ребенка: акроцианоз, отсутствие аппетита, одышка, слабость, отеки живота и конечностей, тахикардия, замедленное психофизическое развитие.
У детей с признаками ДМЖП часто возникают тяжелые формы воспаления легких, которые плохо поддаются терапии. Врач, осматривая и обследуя больного ребенка, обнаруживает увеличенные размеры сердца, систолический шум, гепатоспленомегалию.
- Если имеется небольшой ДМЖП, развитие детей существенно не изменяется. Жалобы отсутствуют, одышка и небольшая утомляемость возникают только после физической нагрузки. Основными симптомами патологии являются систолический шум, который обнаруживается у новорожденных детей, распространяется в обе стороны и хорошо слышен на спине. Он в течение длительного времени остается единственных симптомом патологии. В более редких случаях при наложении ладони на грудь можно почувствовать небольшую вибрацию или дрожание. При этом симптомы сердечной недостаточности отсутствуют.
- Выраженный дефект проявляется у детей остро с первых дней жизни. Дети рождаются с гипотрофией. Они плохо едят, становятся беспокойными, бледными, у них появляется гипергидроз, цианоз, одышка сначала во время еды, а затем и в покое. Со временем дыхание становится учащенным и затрудненным, появляется приступообразный кашель, формируется сердечный горб. Появляются влажные хрипы в легких, увеличивается печень. Дети постарше жалуются на сердцебиение и кардиалгию, одышку, частые носовые кровотечения и обмороки. Они существенно отстают в развитии от своих сверстников.
Стадии развития заболевания:
- Первая стадия патологии проявляется увеличением размеров сердца и застоем крови в легочных сосудах. При отсутствии адекватной и своевременной терапии может развиться отек легких или пневмония.
- Вторая стадия заболевания характеризуется спазмом легочных и коронарных сосудов в ответ на их перерастяжение.
- При отсутствии своевременного лечения ВПС развивается необратимый склероз в легочных сосудах. На этой стадии заболевания появляются основные патологические признаки, а кардиохирурги отказываются от проведения операции.
нарушения при ДМЖП
По течению выделяют 2 вида ДМЖП:
- Бессимптомное течение выявляют по шуму. Оно характеризуется увеличением размеров сердца и усилением легочного компонента 2 тона. Данные признаки указывают на наличие ДМЖП небольшого размера. Требуется медицинское наблюдение в течение 1 года. Если шум исчезает, а другие симптомы отсутствуют, происходит спонтанное закрытие дефекта. Если шум остается, требуется длительное наблюдение и консультация кардиолога, возможно операция. Небольшие дефекты встречаются у 5% новорожденных и закрываются самостоятельно к 12 месяцам.
- Большой ДМЖП имеет симптоматическое течение и проявляется признаками сердечной недостаточности . Данные эхокардиографии указывают на наличие или отсутствие сопутствующих пороков. Консервативное лечение в ряде случаев дает удовлетворительные результаты. Если медикаментозная терапия неэффективна, показано оперативное вмешательство.
Осложнения и прогнозы
Если отверстие в межжелудочной стенке не превышает 3-10 мм, сердце работает практически без нарушений, не доставляя человеку неприятных ощущений. По мнению известного педиатра Комаровского, мелкий единичный дефект межжелудочковой перегородки у новорожденного с большой долей вероятности (25-40%) срастется сам по себе к 4-5 годам.
Более крупные окна или множественные повреждения требуют незамедлительного лечения, иначе признаки порока приобретают характер осложнений. Главным из них является синдром Эйзенгеймера – вследствие систематической легочной гипертензии отмечаются склероз сосудов, постоянная одышка и цианоз с дальнейшим летальным исходом от сердечной и дыхательной недостаточности. Возможны и другие осложнения:
- затяжной септический эндокардит – воспаление внутренней оболочки сердечной мышцы;
- застойная сердечная недостаточность;
- хронические застойные пневмонии;
- стеноз (повреждение стенок) легочной артерии;
- инсульты – в результате роста кровяного давления в малом круге кровообращения, скачкообразного кровотока с образованием закупорок;
- изменения в клапанной системе и развитие вторичных клапанных пороков сердца.
При полном отсутствии медицинской помощи ребенок с крупными дефектами в перегородке может умереть до достижения 6-месячного возраста. Если терапия или операция проведены правильно и своевременно, пациент живет долго, постоянно наблюдаясь у кардиолога. Недолеченная болезнь при развитии осложнений снижает продолжительность жизни до 25-27 лет.
Иван Грехов
Окончил Уральский государственный медицинский университет по специальности «Лечебное дело». Врач-терапевт
Формы и виды
Кардиологи различают несколько форм дефекта межжелудочковой перегородки в зависимости от его расположения:
- нижняя часть перегородки — трабекулярные патологии (надгребневые);
- средняя часть — мышечные дефекты межжелудочковой перегородки (болезнь Толочинова — Роже);
- верхняя часть, самые распространенные дефекты — пиремембранозные патологии.
При первой форме дефекта невозможно самостоятельное закрытие. В случае патологии в средней части сердечной мышцы, дефект закрывается сам при небольшом диаметре отверстия. пиремембранозная патология практически всегда зарастает самостоятельно.
Различия ДМЖП по размерам классифицируются так:
- малые. Практически незаметны, протекают бессимптоматично;
- средние. Симптомы недуга начинают проявляться в первые месяцы жизни ребенка;
- большие. Протекают крайне тяжело, часто приводят к летальному исходу.
Лечение
Если нет срочных показаний для операции, врачи стремятся улучшить состояние консервативным путем.
Если дефект еще не затянулся после достижения одного года с момента появления ребенк на свет, то рекомендуется прием препаратов и наблюдение в течении 3 лет с последующим пересмотром вопроса о хирургическом вмешательстве. Лекарства на этом этапе выполняют роль поддержки, чтобы не развились серьезные осложнения.
Обычно назначают:
- Сердечные гликозиды: Строфантин, Дигитоксин, Коргликон. Улучшают функционирование миокарда, вызывают антиаритмическое и кардиотоническое действие.
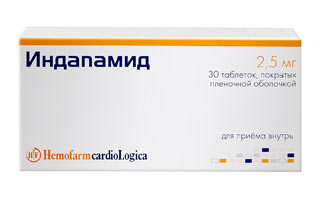
- Мочегонные средства: Индапамид, Фуросемид, Спиронолактон. Нужны для устранения отечности, нормализации кровообращения, снижения нагрузки на сердце.
- Кардиопротекторы: Рибоксин, Панангин, Милдронат. Улучшают питание и метаболизм сердца.
- Антикоагулянты: Фенилин, Варфарин. Уменьшают риск появления тромбов, разжижают кровь.
- Бета-блокаторы : Бисопролол, Метопролол.
- Ингибиторы АПФ: Каптоприл, Эналаприл.
Лечение
Больным рекомендуют ограничить физическую нагрузку и регулярно посещать лечащего врача.
Консервативное лечение
Медикаментозная терапия не приводит к сращению дефекта, а лишь уменьшает проявления заболевания и риск развития тяжелых осложнений.
-
Сердечные гликозиды оказывают кардиотоническое и антиаритмическое действие, повышают работоспособность миокарда и обеспечивают эффективную деятельность сердца. К данной группе препаратов относятся: «Дигитоксин», «Строфантин», «Коргликон».
- Мочегонные препараты понижают кровяное давление, выводят лишнюю жидкость и соли из организма, снижая нагрузку на сердце и улучшая состояние пациента. Диуретики — одни из главных средств для лечения заболеваний сердца. Наиболее эффективные среди них: «Фуросемид», «Торасемид», «Индапамид», «Спиронолактон».
- Кардиопротекторы нормализуют метаболизм сердца, улучшают его питание, обладают выраженным защитным эффектом – «Триметазидин», «Рибоксин», «Милдронат», «Панангин».
- Антикоагулянты уменьшают свертываемость крови и препятствуют образованию тромбов – «Варфарин», «Фенилин».
- Бета-блокаторы нормализуют пульс, улучшают общее самочувствие, уменьшают боли в сердце – «Метопролол», «Бисопролол».
- Ингибиторы ангиотензин-превращающего фермента – «Каптоприл», «Эналаприл».
Хирургическое лечение
Показания к проведению операции:
- Наличие сопутствующих врожденных пороков сердца,
- Отсутствие положительных результатов от консервативного лечения,
- Рецидивирующая сердечная недостаточность,
- Частые пневмонии,
- Синдром Дауна,
- Социальные показания,
- Медленное увеличение окружности головы,
- Легочная гипертензия,
- Большой ДМЖП.
эндоваскулярная установка “заплатки” – современный метод лечения дефекта
Радикальная операция — пластика врожденного дефекта. Проводится она с использованием аппарата искусственного кровообращения. Небольшие дефекты ушивают П-образными швами, а отверстия большого размера закрывают заплатой. Разрезают стенку правого предсердия и через трехстворчатый клапан обнаруживают ДМЖП. Если такой доступ невозможен, вскрывают правый желудочек. Радикальная операция обычно дает хорошие результаты.
Эндоваскулярная коррекция дефекта проводится путем прокалывания бедренной вены и введения через тонкий катетер в сердце сетки, которой закрывают отверстие. Это малотравматичная операция, которая не требует длительной реабилитации и пребывания больного в реанимации.
Паллиативная операция — сужение просвета легочной артерии манжеткой, позволяющее уменьшить проникновение крови через дефект и нормализовать давление в легочной артерии. Это промежуточная операция, снимающая симптомы патологии и дающая ребенку шанс на нормальное развитие. Проводят операцию детям первых дней жизни, для которых консервативное лечение оказалось неэффективным, а также тем, кто имеет множественные дефекты или сопутствующие внутрисердечные аномалии.
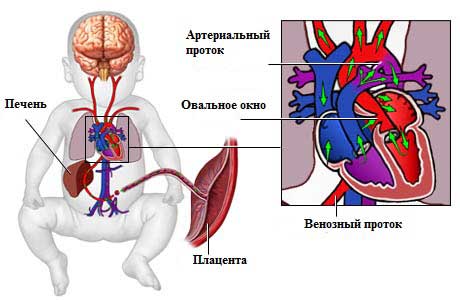
Кровоток у новорожденных
Сообщение между желудочками не всегда является патологическим отклонением. У плода при внутриутробном развитии легкие не участвуют в обогащении крови кислородом, поэтому в сердце есть открытое овальное окно (ооо), через него выполняется перетекание крови из правой части сердца в левую.
У новорожденных легкие начинают работать и ооо постепенно зарастает. Полностью окно закрывается в возрасте около 3 месяцев, у некоторых не считается патологией зарастание к 2 годам. При некоторых отклонениях ооо может наблюдаться у детей в 5 – 6 лет и старше.
Как похудеть после родов?
Многие женщины после родов сталкиваются с проблемой появления лишнего веса. У кого-то он появляются еще во время беременности, у кого-то – после родов.
- И вот Вы уже не можете себе позволить носить открытые купальники и короткие шорты…
- Вы начинаете забывать те моменты, когда мужчины делали комплименты вашей безупречной фигуре…
- Каждый раз, когда Вы подходите к зеркалу, Вам кажется, что былые времена уже никогда не вернуть…
Как похудеть после родов?
Многие женщины после родов сталкиваются с проблемой появления лишнего веса. У кого-то он появляются еще во время беременности, у кого-то – после родов.
- И вот Вы уже не можете себе позволить носить открытые купальники и короткие шорты…
- Вы начинаете забывать те моменты, когда мужчины делали комплименты вашей безупречной фигуре…
- Каждый раз, когда Вы подходите к зеркалу, Вам кажется, что былые времена уже никогда не вернуть…
В норме у новорожденных ооо не больше 5 мм, при отсутствии признаков сердечно-сосудистых заболеваний и других патологий это не должно вызывать опасений. Доктор Комаровский рекомендует постоянно следить за состоянием малыша, регулярно посещать детского кардиолога.
Если же размер отверстия 6 -10 мм, это может быть признаком дмжп, требуется хирургическое лечение.
Факторы и группы риска
Факторы риска, влияющие на формирование врожденных пороков сердца у плода Семейные факторы риска:
- наличие детей с врожденными пороками сердца (ВПС);
- наличие ВПС у отца или ближайших родственников;
- наследственные заболевания в семье.
Материнские факторы риска:
- ВПС у матери;
- заболевания соединительной ткани у матери (системная красная волчанка, болезнь Шегрена и др.);
- наличие у матери во время беременности острой или хронической инфекции (герпес, цитомегаловирус, вирус Эпштейна-Барр, вирус Коксаки, токсоплазмоз, краснуха, хламидиоз, уреаплазмоз и др.);
- прием медикаментозных препаратов (индометацин, ибупрофен, антигипертензивные, антибиотики) в 1-м триместре беременности;
- первородящие старше 38–40 лет;
- метаболические заболевания (сахарный диабет, фенилкетонурия).
Фетальные факторы риска:
- наличие у плода эпизодов нарушения ритма;
- экстракардиальные аномалии;
- хромосомные нарушения;
- гипотрофия плода;
- неиммунная водянка плода;
- отклонения в показателях фетоплацентарного кровотока;
- многоплодная беременность.
Диагностика
Диагностика любого порока сердца складывается из рентгенологического исследования органов грудной полости, электрокардиографии и двухмерной допплерэхокардиографии.
При рентгенологическом исследовании
органов грудной клетки описывают форму сердца и состояние легочного рисунка, определяют размер кардио-торакального индекса (КТИ). Все эти показатели имеют свои особенности при разных степенях лёгочной гипертензии. В первой,гиперволемической стадии , выявляется сглаженность талии и погруженность верхушки сердца в диафрагму, увеличение КТИ. Со стороны легочного рисунка отмечается его усиление, нечеткость, размытость. Крайней степенью гиперволемии в лёгких является отёк лёгких. Впереходной стадии лёгочной гипертензии отмечается нормализация лёгочного рисунка, некоторая стабилизация размеров КТИ. Длясклеротической стадии лёгочной гипертензии характерно значительное увеличение размеров сердца, причем в основном за счёт правых отделов, увеличение правого предсердия (формирование прямого атрио-вазального угла), выбухание дуги лёгочной артерии (индекс Мура более 50 %), приподнятость верхушки сердца, которая образует с диафрагмой острый угол. Со стороны лёгочного рисунка часто описывается симптом «обрубленного дерева»: яркие, чёткие, увеличенные корни, на фоне которых лёгочный рисунок прослеживается только до определённого уровня. На периферии имеет место признаки эмфиземы. Грудная клетка имеет вздутую форму, ход ребер горизонтальный, диафрагма уплощена, стоит низко.
ЭКГ
имеет свои закономерности, тесно связанные с фазой течения ВПС и степенью лёгочной гипертензии. Сначала выявляются признаки перегрузки левого желудочка — повышение его активности, затем развитие его гипертрофии. С течением времени присоединяются признаки перегрузки и гипертрофии правых отделов сердца — как предсердия, так и желудочка, — это свидетельствует о высокой лёгочной гипертензии. Электрическая ось сердца всегда отклонена вправо. Могут встречаться нарушения проводимости — от признаков неполной блокады правой ножки пучка Гиса до полной атрио-вентрикулярной блокады.
При допплер-ЭхоКГ
уточняется место расположения дефекта, его размер, определяется давление в правом желудочке и лёгочной артерии. В первой стадии лёгочной гипертензии давление в ПЖ не превышает 30 мм.рт.ст., во второй стадии — от 30 до 70 мм.рт.ст., в третьей — более 70 мм.рт.ст.
Диагностика
Обычно пороки можно обнаружить на плановом УЗИ уже на 20 неделе или в третьем триместре. Маленькие отверстия иногда не видны вплоть до появления малыша на свет. Бывает, что они затягиваются еще в утробе. Может назначаться консультация у неонатолога или ЭКХО плода.
Первичное обращение к врачу включает аускультативный осмотр, где и обнаруживается систолический шум сердца.
После этого для подтверждения диагноза пациента отправляют на дообследование, оно включает:
- Эхокардиографию. УЗИ позволяет обнаружить локализацию и размер дефекта.
- ЭКГ. Но оно информативно лишь при значительном диаметре окна.
- Фонокардиографию. Помогает выслушать патологию тонов и шумов органа.
- Допплерографию. Направлена на обнаружение нарушений кровотока и патологий клапанов.
- Рентгенографию. Если есть порок сердца, орган будет увеличен в размере, сосуды легких спазмированы и переполнены, сужение посередине отсутствует. Жидкость в легких обычно затемняет их структуру.
- Ангиографию. Проводится путем контраста в полостях сердца.
- Пульсоксиметрию. Выявляет уровень оксигемоглобина в крови.
- МРТ. Способна заменить эхокардиографию и допплерографию.
- Катетеризацию сердца. Помогает распознать морфологию органа.
Особенности гемодинамики
Межжелудочковая перегородка образует внутренние стенки обоих желудочков и составляет примерно 1/3 площади каждого из них. Межжелудочковая перегородка представлена мембранозным и мышечным компонентами. В свою очередь, мышечный отдел состоит из 3-х частей — приточной, трабекулярной и отточной (инфундибулярной).
Межжелудочковая перегородка, наряду с другими стенками желудочков, принимает участие в сокращении и расслаблении сердца. У плода она полностью формируется к 4-5-ой неделе эмбрионального развития. Если этого по каким-либо причинам не происходит, в межжелудочковой перегородке остается дефект. Нарушения гемодинамики при дефекте межжелудочковой перегородки обусловлены сообщением левого желудочка с высоким давлением и правого желудочка с низким давлением (в норме в период систолы давление в левом желудочке в 4 — 5 раз выше, чем в правом).
После рождения и установления кровотока в большом и малом кругах кровообращения из-за дефекта межжелудочковой перегородки возникает лево-правый сброс крови, объем которого зависит от размеров отверстия. При небольшом объеме шунтируемой крови давление в правом желудочке и легочных артериях остается нормальным либо незначительно повышается. Однако при большом поступлении крови через дефект в малый круг кровообращения и ее возврате в левые отделы сердца, развивается объемная и систолическая перегрузка желудочков.
Значительное повышение давления в малом круге кровообращения при больших дефектах межжелудочковой перегородки способствует возникновению легочной гипертензии. Повышение легочно-сосудистого сопротивления взывает развитие сброса крови из правого желудочка в левый (обратного или перекрестного шунтирования), что приводит к артериальной гипоксемии (синдром Эйзенменгера).
Многолетняя практика кардиохиругов показывает, что наилучших результатов закрытия дефекта межжелудочковой перегородки можно добиться при сбросе крови слева направо. Поэтому при планировании операции тщательно учитываются гемодинамические параметры (давление, сопротивление и объем сброса).
Симптомы и клинические проявления
Проявления зависят от обширности поражения, размеров окна в межпредсердной перегородке. Выделяют три формы патологического процесса. Малую, среднюю и тяжелую.
Незначительная
Малый дефект межжелудочковой перегородки у детей (болезнь Толочинова—Роже) не дает какой-либо симптоматики. Ребенок внешне здоров, активен. Ведет себя адекватно, физическое и психическое развитие в пределах возрастной нормы, потому заподозрить неладное практически невозможно, разве что провести электрокардиографию. обнаружение порока в такой форме — случайная находка.
В более сложных случаях, которые также относятся по разумению кардиологов к незначительной степени нарушения, возможен недостаточный набор веса, снижение аппетита ребенка. Не стоит рассматривать патологический процесс как нечто статичное, замершее в развитии. Вполне возможно усугубление с течением лет, по мере взросления.
Известно множество случаев, когда манифестация клинической картины порока происходила после пубертата, во взрослый период. Единственная надежная методика исключить нарушение — пройти эхокардиографию.
Средняя степень
Дает более выраженные симптомы, диаметр отверстия, как правило более 10 мм. Малая прибавка веса при нормальном или даже усиленном питании ребенка. Настораживающий признак. Обуславливается нарушением пищеварительного процесса, депонирования жиров, слабым ростом мышечной массы из-за недостаточного обмена веществ.
Бледность кожных покровов. При прогрессирующей декомпенсации порока усиливается, становится выраженной, постоянной. Рост числа дыхательных движений в минуту. ДМЖП у новорожденных дает тахипноэ более 40 вдохов, а у взрослых — свыше 20. По той же причине ребенок быстро устает при кормлении. Требуется делать перерывы в процессе приема пищи.
Повышенная потливость или гипергидроз. Обуславливается расширением, а затем сужением периферических сосудов, капилляров. В дыхательной деятельности участвуют вспомогательные мышцы: спины, плечевого пояса, брюшного пресса. Возможны нарушение сердечного ритма по типу брадикардии или тахикардии. Это не обязательный признак.
Выраженная или тяжелая степень нарушения
Бледность кожных покровов, также слизистых оболочек, десен. Цианоз носогубного треугольника. Посинение области вокруг рта. Признак недостаточного кровообращения, снижения гемодинамики. Нарушенное физическое и ментальное развитие, отставание без проявлений прочих патологий. Слабость, вялость. Ребенок практически не плачет, не капризный, плохо реагирует на внешние раздражители, много спит даже по мере взросления и предполагаемого увеличение времени бодрствования.
Поскольку ребенок не предъявляет жалоб, выявить нарушение и тем более определить его причину — сложная задача, целое искусство. Необходимо показать новорожденного или чуть подросшего пациента грамотному педиатру, а затем и кардиологу для решения вопроса о тактике терапии.
Симптомы у взрослых
ДМЖП у взрослого пациента всегда выраженный, что объясняется длительным течением нарушения. Среди проявлений:
- Боли в грудной клетке. Средней или малой интенсивности, практически не дают о себе знать большую часть времени. По продолжительности — около нескольких секунд, максимум минут. Стойкий болевой синдром говорит о развитии сторонних процессов или неотложных состояний (коронарная недостаточность в форме стенокардии или инфаркта).
- Слабость, сонливость, падение работоспособности. Невозможность выполнять бытовые обязанности.
- Апатичность, неделание что-либо делать.
- Одышка. На фоне покоя. Физическая нагрузка становится непосильной, даже незначительная. Вроде прогулки или подъема по лестнице на второй этаж.
- Нарушения сознания. Обмороки. Также головная боль, тошнота, обычно без рвоты, вертиго (невозможность ориентироваться в пространстве, земля уходит из-под ног, мир кружится).
- Аритмии по типу синусовой тахикардии. Прочие формы встречаются редко.
- Нарушение аппетита, по этой причине возможно снижение массы тела, довольно значительное за короткий промежуток времени.
- Рост артериального давления. Нарастание явлений дыхательной недостаточности, постоянная синюшность кожи. Это результат стабильной гипертензии в малом круге кровообращения. Без терапии приведет к осложнениям: легочному сердцу, смерти.
- ДМЖП у новорожденного можно выявить по объективным признакам. У взрослого — в том числе по симптомам, ощущениям пациента.
Гемодинамика
Внутрисердечные гемодинамические нарушения при ДМЖП начинают формироваться спустя некоторое время после рождения, как правило, на 3—5 сутки жизни. В раннем неонатальном периоде шум в сердце может отсутствовать вследствие одинакового давления в правом и левом желудочках из-за так называемой неонатальной легочной гипертензии. Постепенное падение давления в системе легочной артерии и в правом желудочке создаёт разность (градиент) давлений между желудочками, вследствие чего появляется сброс крови слева направо (из области высокого давления в область низкого давления). Дополнительный объём крови, поступающий в правый желудочек и легочную артерию, приводит к переполнению сосудов малого круга кровообращения, где развивается легочная гипертензия.
Выделяют три стадии легочной гипертензии по В. И. Бураковскому
- Застой крови (гиперволемическая стадия легочной гипертензии ) может приводить к отёку легких, частому присоединению инфекции, развитию пневмоний, манифестирующих в ранние сроки жизни, имеющих тяжелое течение и плохо поддающихся лечению. Если с гиперволемией не удается справиться консервативными методами, в таких случаях проводят паллиативную операцию —сужение легочной артерии по Мюллеру . Суть операции заключается в создании временного искусственного стеноза легочной артерии, который препятствует попаданию в МКК избыточного количества крови. Однако повышенная нагрузка, падающая при этом на правый желудочек, диктует в дальнейшем (спустя 3—6 месяцев) необходимость проведения радикальной операции.
- При естественном течении порока со временем в сосудах малого круга кровообращения срабатывает рефлекс Китаева (спазмирование в ответ на перерастяжение), что приводит к развитию переходной стадии лёгочной гипертензии . В этот период ребёнок перестает болеть, становится более активным, начинает прибавлять в весе. Стабильное состояние пациента в эту фазу является лучшим периодом для проведения радикальной операции. Давление в легочной артерии (и соответственно в правом желудочке) в эту фазу колеблется в пределах от 30 до 70 мм рт. ст. Аускультативная картина характеризуется уменьшением интенсивности шума при появлении акцента II тона над лёгочной артерией.
- В дальнейшем, если хирургическая коррекция ВПС не проводится, начинают формироваться процессы склерозирования сосудов легких (высокая легочная гипертензия — синдром Эйзенменгера). Этот патологический процесс не имеет обратного развития и приводит к значительному повышению давления в легочной артерии (иногда до 100—120 мм рт. ст.).
Аускультативно можно выслушать резко выраженный акцент II тона над легочной артерией («металлический» оттенок). Систолический шум становится слабо-интенсивным, а в некоторых случаях может совсем отсутствовать. На этом фоне можно зафиксировать появление нового диастолического шума, обусловленного недостаточностью клапанов лёгочной артерии (шум Грехема-Стилла). В клинической картине заболевания отмечается множество патологических признаков: сердечный «горб», расширение границ относительной сердечной тупости, больше вправо. Над легкими выслушиваются участки ослабленного и жесткого дыхания, могут встречаться свистящие хрипы. Самым характерным признаком синдрома Эйзенменгера является постепенное нарастание цианоза, — сначала периферического, а в дальнейшем и диффузного. Это происходит вследствие перекрестного сброса крови в области дефекта межжелудочковой перегородки, который при превышении давления в правом желудочке становится право-левым, то есть меняет своё направление. Наличие у пациента третьей стадии легочной гипертензии может стать основным мотивом отказа кардиохирургов от проведения операции.
Диагностика
Первичное обращение к врачу включает аускультативный осмотр, где и обнаруживается систолический шум сердца.
После этого для подтверждения диагноза пациента отправляют на дообследование, оно включает:
- Эхокардиографию. УЗИ позволяет обнаружить локализацию и размер дефекта.
- ЭКГ. Но оно информативно лишь при значительном диаметре окна.
- Фонокардиографию. Помогает выслушать патологию тонов и шумов органа.
- Допплерографию. Направлена на обнаружение нарушений кровотока и патологий клапанов.
- Рентгенографию. Если есть порок сердца, орган будет увеличен в размере, сосуды легких спазмированы и переполнены, сужение посередине отсутствует. Жидкость в легких обычно затемняет их структуру.
- Ангиографию. Проводится путем контраста в полостях сердца.
- Пульсоксиметрию. Выявляет уровень оксигемоглобина в крови.
- МРТ. Способна заменить эхокардиографию и допплерографию.
- Катетеризацию сердца. Помогает распознать морфологию органа.
В заключение
Дефект межжелудочковой перегородки наиболее часто является врожденным, хотя может наблюдаться и у взрослых, особенно перенесших инфаркт миокарда. В случае наличия небольших отверстий в этой перегородке между правым и левым желудочками, они могут ликвидироваться самостоятельно. Особо крупные дефекты приводят к летальным исходам. В остальных случаях рекомендуется проведение консервативного лечения, после которого осуществляют хирургическое вмешательство
Важно вовремя сделать операцию, чтобы предотвратить отрицательное действие этого дефекта на жизнедеятельность человека