Эфир в целях наркоза: особенности применения для общего обезболивания
Содержание:
- Степени воздействия
- История развития эндотрахиального наркоза
- Сколько времени занимает выход из наркоза
- Открытие хлороформного наркоза
- Какие могут быть осложнения и последствия после общего наркоза
- Изобретение эфирного наркоза
- Абсолютные противопоказания для наркоза [ править | править код ]
- Описание
- Первые попытки
- Применение миорелаксантов в интубационной анестезии
- Абсолютные противопоказания для наркоза
- Плюсы и минусы эфирного наркоза
- Особенности эндотрахеального наркоза.
Степени воздействия
Когда эфир попадает в организм пациента, сначала он испытывает ощущение, схожее с легким опьянением. Сознание пока ясное, но болей человек уже не чувствует. Пульс и давление изменены незначительно.
Далее следует стадия возбуждения, которая приносит неприятные симптомы: головокружение, тошноту, учащение, но угнетение дыхания. Одновременно повышается тонус мышц, но пациент двигается уже в бессознательном состоянии. При этом он может говорить несвязные вещи. Давление и пульс увеличиваются.
Постепенно признаки возбуждения пропадают, спадает тонус мышц, давление нормализуется. Нервная система уже угнетена, и пациент ничего не чувствует – он находится без сознания (очень крепко спит). Анестезиолог начинает подавать такое количество эфира, которое нужно для данной операции.
История развития эндотрахиального наркоза
В современной анестезиологии чаще всего практикуют эндотрахеальный наркоз, именуемый ещё интубационным или комбинированным. Это наиболее безопасный для человека вид анестезии. Его применение позволяет держать под контролем состояние пациента, осуществлять сложные полостные операции.
Кто изобрел эндотрохиальный наркоз?
Первый документально зафиксированный случай использование дыхательной трубки в медицинских целях связан с именем Парацельса. Выдающийся врач Средневековья ввёл трубку в трахею умирающему человеку и тем самым спас его жизнь.
Профессор медицины из Падуи Андре Везалий в XVI веке проводил эксперименты над животными, вводя в их трахеи дыхательные трубки.
Эпизодичное применение трубок для дыхания во время операций дало основу для дальнейшего развития в области анестезиологии. В начале 70-х годов XIX века германский хирург Тренделенбург изготовил дыхательную трубку, снабжённую манжетой.
Сколько времени занимает выход из наркоза
После завершения операции и перевода пациента в палату, он еще какое-то время находится в сонном состоянии. Больному не разрешается спать и пить, в этот период допускается только смачивать губы ложкой или марлей. Примерно через час-полтора пациенту можно заснуть. Кому-то для того чтобы восстановиться понадобится два часа времени, а кому-то и все шесть-восемь. После пробуждения разрешается садиться, а чуть позже, когда пройдет головокружение и вставать. В это период разрешается пить воду и травяные отвары, чуть позже употреблять жидкую и редкую пищу.
Как правило, молодые пациенты без серьезной сопутствующей патологии быстрее и безболезненнее отходят из наркоза. Тогда как у пожилых людей с избыточной массой тела, хроническими интоксикациями и имеющие патологию почек и печени этот процесс может растянуться до двух суток.
6 Comments on «Общий наркоз»
Готовлюсь к плановому кесареву сечению. Мне врачи рассказывают о преимуществах наркоза в спину. Но я опасаюсь его делать, так как у меня часто болела еще до беременности спина, и я подозреваю, что там грыжа. Но врачи настаивают, что общий наркоз может негативно сказаться на ребенке. Подскажите, пожалуйста, какая анестезия в моем случае лучше?
Естественно, что врачи выбирают способ обезболивания самый безопасный для ребенка. Поверьте, никакой анестезиолог не станет делать передуральную анестезию, если есть патологические изменения в позвоночнике.
Для проведения гинекологической операции мне должны были делать наркоз в спину, но три попытки не увенчались успехом, в месте введения лекарства я испытывала сильную боль. В конце концов сделали масочный. Прошло уже полгода, но когда я нервничаю, то ощущаю какие-то судороги в шее и нижней части головы. Внешне это незаметно, но чувствуется, как сильное подергивание. Врач в хирургии сказал, что это последствия спинального наркоза… Сколько они будут продолжаться, и стоит ли делать этот наркоз, если от него такие последствия?
Никаких «последствий» я не вижу, подобные проявления на эмоциональном фоне могут продолжаться до года. Думаю, Вы сами заметили, что они проявляются все реже. Попробуйте попринимать легкие седативные препараты.
У свекра обнаружили рак желудка, но из-за того, что у него больное сердце сказали, операцию делать не будут, имеется большой риск, что он не перенесет общий наркоз, это как возможно? Получается, пусть человек погибает от рака…
Действительно, бывают такие ситуации, когда опасность осложнений от применения наркоза выше, чем тяжесть самого заболевания. Но это не значит, что врачи предлагают Вам опустить руки и смириться с болезнью. Я уверена, что Вам предложили или еще предложат другие методы борьбы с заболеванием, например, химиотерапию. Кстати, у пожилых людей раковые опухоли могут развиваться медленнее, чем у молодых, что гарантирует им при одинаковых условиях более продолжительную жизнь.
Открытие хлороформного наркоза
В начале 30-х гг. XIX века был открыт хлороформ.
Новый вид наркоза с помощью хлороформа был официально презентован медицинской общественности 10 ноября 1847 г. Его изобретатель шотландский акушер Д. Симпсон активно внедрял обезболивание рожениц, чтобы облегчить процесс родов. Существует предание, что первой девочке, появившейся на свет безболезненно, дали имя Анастезия. Симпсон по праву считается основателем акушерской анестезиологии.
Хлороформный наркоз был намного удобнее и выгоднее, чем эфирный. Он быстрее погружал человека в сон, оказывал более глубокое воздействие. Для него не нужна была дополнительная аппаратура, достаточно вдохнуть пары со смоченной в хлороформе марли.
Какие могут быть осложнения и последствия после общего наркоза
Последствия и осложнения могут затрагивать разные системы организма, а также по-разному проявляться.
Последствия для женского организма
В связи с тем, что организм девушек тяжело переносит воздействие лекарственных препаратов из-за врожденной слабости, следовательно, вероятно появление большого количества негативных симптомов после переноса общего наркоза.

В числе последствий:
- головная боль;
- рвота;
- зуд;
- отек мозга головы;
- заболевание легких.
Временные последствия
Важно! Чтобы избежать риска повреждения губ, языка и зубов, специалисты рекомендуют перед операцией пройти осмотр у стоматолога, для того, чтобы удостоверится, что десны и зубы в нормальном состоянии. Распространенные виды последствий:
Распространенные виды последствий:
- Прерывание сна во время хирургического вмешательства – проявляется в случае низкой концентрации медикаментов в организме. Оказывает негативное воздействие, выраженное в расстройстве психики и длительной адаптации после операционного вмешательства;
- Нарушение работы легких – проявляется в случае наличия высокой концентрации медикаментов, создающих общий наркоз, в организме;
- Головокружение – встречается у всех. Проявляется в случае обезвоживания организма и изменения артериального давления;
- Спутанность сознания – встречается у пациентов пожилого возраста. Эффект проходит в процессе адаптации и восстановления организма;
- Трясение рук – дрожь в конечностях является последствием использования обезболивающих. Не несет негативное воздействие на организм. Длится около 20-30 минут после отхода от анестезии.;
- Судороги – встречается у всех. Причиной проявления эффекта является обезвоживание организма или избыток кальция. Не несет негативных последствий для организма;
- Боли в спине – появляется в связи с нахождением в одном положении на протяжении длительного времени;
- Боли в горле – эффект длится от нескольких часов до нескольких дней. Продолжительность зависит от наличия внешних раздражителей. Проявляется при глотании и разговоре;
- Боли в мышцах – проявляются у пациентов мужского пола среднего и младшего возраста в области плечей, шеи. Продолжительность эффекта от 2 до 3 дней после операции.
Редкие последствия
Редко встречаются такие последствия:
- Ухудшение работы нервной системы – проявляется если в крови высокая концентрация сильнодействующих медикаментов, получен стресс во время проведения операции, недостаточно медикаментов для обеспечения глубокого сна, а следовательно, далее — пробуждение во время хирургического вмешательства, ощущение болезненных спазмов во время операции.
- Смерть или повреждение головного мозга – проявляется если пациент пожилого возраста, операция проходит экстренно, присутствуют серьезные заболевания легких, сердца, присутствует поражение жизненно важных органов, высокий уровень предрасположенности к инсульту или инфаркту, пациент в недавнее время перенес инсульт, хирургическому вмешательству подвержены шея, голова, сердце, важные артерии;
- Анафилактический шок – аллергическая реакция на медикаменты, являющаяся угрозой для жизни или здоровья человека.
Симптомы анафилактического шока:
- нарушение кровообращения;
- болевые ощущения в мышцах;
- падение артериального давления;
- недостаток кислорода;
- головная боль;
- потеря сознания.
В случае частичных провалов памяти и головных болей врачи рекомендуют принятие медикаментов для улучшения кровообращения, например: «»Пирацетам», «Кавинтон» или «Глицин». Перед принятием указанных препаратов рекомендовано проконсультироваться с врачом.
Астенический синдром – психическое расстройство, выраженное утомляемостью, потерей внимания, слабостью. Причины заболевания — постоянный стресс или напряжение, а также психологическая травма, вызванная действием препаратов, используемых при создании общего наркоза.

Симптомы астенического синдрома:
- головные боли;
- повышенная раздражительность;
- слабость;
- трясучесть рук.
Изобретение эфирного наркоза
Исследованием болеутоляющего действия заинтересовался У. Мортон, практиковавший в области стоматологии. Он осуществил серию удачных опытов на себе и 16 октября 1846 г. погрузил в состояние наркоза первого пациента. Была проведена операция по безболезненному удалению опухоли на шее. Событие получило широкий резонанс. Мортон запатентовал своё нововведение. Он официально считается изобретателем наркоза и первым в истории медицины анестезиологом.
В медицинских кругах подхватили идею эфирного наркоза. Операции с его применением были сделаны врачами во Франции, Великобритании, Германии.
Кто изобрел наркоз в России?
Первым российским врачом, рискнувшим испытать передовой метод на своих пациентах, был Федор Иванович Иноземцев. В 1847 году он произвёл несколько сложных полостных операций над пациентами, погруженными в Поэтому он является первооткрывателем наркоза в России.

Абсолютные противопоказания для наркоза [ править | править код ]
Абсолютных противопоказаний не существует. Если пациенту по жизненным показаниям необходимо экстренное оперативное вмешательство, то оно будет выполнено под наркозом. Таким образом, потенциальная польза должна превышать риск.
Тем не менее, некоторые состояния повышают риск развития осложнений во время общей анестезии. Плановое оперативное вмешательство откладывается до устранения неблагоприятных факторов:
- Наличие гормонозависимых заболеваний
- Декомпенсированная патология внутренних органов (сердечно-сосудистой системы, паренхиматозных органов)
- Декомпенсированная патология эндокринной системы
- Впервые возникшие нарушения сердечного ритма или хронические, но с нестабильной гемодинамикой
- Тяжелая форма бронхиальной астмы
- Первые 6 месяцев после перенесенного инфаркта миокарда или острого нарушения мозгового кровообращения
- Острое алкогольное или наркотическое опьянение
- Приём пищи пациентом менее 6 часов назад, т. н. «полный желудок»
Во время вводного наркоза до момента интубации трахеи существует реальная опасность попадания кислого желудочного содержимого в трахею с последующим развитием тяжёлой пневмонии. В экстренных случаях проводится быстрая последовательная индукция , однако для плановых операций неадекватное пищевое поведение пациента создаёт неоправданный риск.
Описание
Для общего обезболивания (наркоза, или общей анестезии) в современной анестезиологии применяют различные лекарственные средства. В зависимости от их физико-химических свойств и способов применения их делят на ингаляционные и неингаляционные.
К средствам для ингаляционного наркоза относится ряд легко испаряющихся (летучих) жидкостей (галотан, эфир для наркоза) и газообразных веществ (главным образом закись азота). В связи с хорошими наркотизирующими свойствами и безопасностью (не воспламеняются и не взрывоопасны) фторированные углеводороды, особенно галотан, нашли широкое применение в анестезиологической практике, вытеснив ранее применявшийся Циклопропан и ограничив применение эфира для наркоза. Потерял значение как средство для наркоза хлороформ.
К средствам для неингаляционного наркоза относят барбитураты (тиопентал натрий) и небарбитуровые препараты (кетамин и др.).
Для введения в наркоз (индукции) чаще применяют неингаляционные наркотические средства (барбитураты и др.), вводимые внутривенно или внутримышечно, а основной наркоз проводят ингаляционными или неингаляционными средствами для наркоза. Основной наркоз может быть однокомпонентным — простым (мононаркоз) или многокомпонентным — комбинированным. Вводный наркоз может осуществляться также соответствующими концентрациями средств для ингаляционного наркоза (азота закись в смеси с кислородом и др.).
В процессе подготовки к операции проводится премедикация, включающая назначение больному успокаивающих, анальгетических, холинолитических, сердечно-сосудистых и других препаратов. Эти средства применяют с целью ослабить отрицательное влияние на организм эмоционального стресса, предшествующего операции, и предупредить возможные побочные явления, связанные с наркозом и оперативным вмешательством (рефлекторные реакции, нарушения гемодинамики, усиление секреции желез дыхательных путей и др.). Премедикация облегчает проведение наркоза: возможно уменьшение концентрации или дозы применяемого для наркоза средства, менее выражена фаза возбуждения и др.
Во время наркоза и при выходе из него также используют анальгетики, миорелаксанты (или декураризирующие средства), сердечно-сосудистые препараты и др., способствующие сохранению функций организма на физиологическом уровне.
В последние годы для общего обезболивания широко пользуются внутривенным введением различных сочетаний нейротропных средств, стремясь получить так называемую сбалансированную анестезию без использования традиционных ингаляционных средств для наркоза. Одним из методов такого вида общего обезболивания, основанным на применении нейролептиков (дроперидол) в сочетании с анальгетиками (фентанил, тримеперидин и др.), является нейролептанальгезия (НЛА). Другой многокомпонентный метод — атаральгезия, или транквиланальгезия, также предусматривает использование анальгетиков (фентанил, тримеперидин и др.) в сочетании с транквилизаторами (диазепам, феназепам или др.), натрия оксибатом, холинолитиками (атропин, метациния йодид) и другими препаратами.
Одним из методов общего обезболивания является введение наркотических анальгетиков (морфин или др.) в спинномозговой канал.
Первые попытки
До середины XIX века никакого наркоза не знали и даже не предполагали, что когда-нибудь
станет возможным оперировать так, чтобы больному было безопасно
и небольно, а врачу удобно. И вдруг открытия посыпались
одно за другим, как спелые груши под ветром. Видимо,
и открытия созрели, и ветер новых идей был силён. Сейчас даже
невозможно установить, кто, собственно, был первооткрывателем.
|
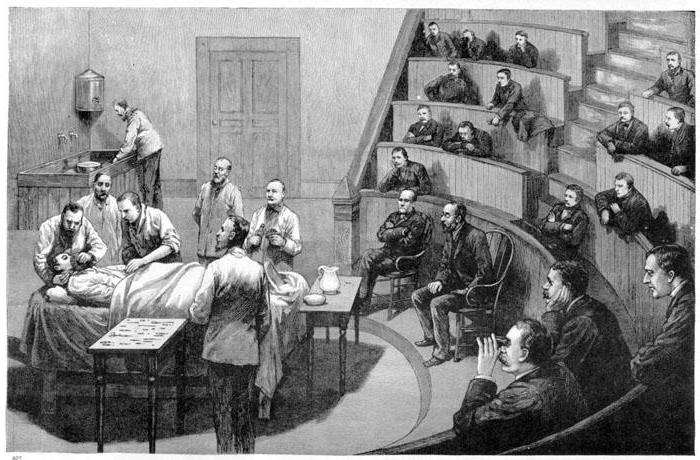
На картине американского художника Р. Хинкли изображена первая публичная операция под эфирным наркозом. Её провёл хирург Дж. Уоррен 16 октября 1846 года в г. Бостоне (США). Усыпление больного обеспечил зубной врач У. Мортон, который до этого уже испробовал эфир на своих пациентах. Иллюстрации из журнала «Р. М.» (Германия). |
Официальной
датой начала «наркозной эры» считается 16 октября 1846 года,
когда американский врач Джон Уоррен впервые оперировал больного под
эфирным наркозом. Изобретателями наркоза признаны Уильям Мортон,
по профессии зубной врач, и его учитель, врач и химик
Чарльз Джексон, который и предложил использовать эфир. Однако ещё
в 1780 году английский химик Хэмфри Дэви, производя испытания
закиси азота на себе, написал: «Закись азота, по-видимому,
обладает свойствами уничтожать боль». Но на его слова никто
не обратил внимания. Зубной врач из Коннектикута (США)
Хорас Уэлс попросил своего коллегу Джона Риггса удалить ему больной зуб
во время действия закиси азота, что и было сделано
в 1844 году. Боли он не почувствовал, что
подтолкнуло Уэлса к применению закиси азота в своей практике.
Хотя и нечасто, но закись азота применяют и сегодня,
а эфир почти забыт. Так кто изобретатель?
С эфиром, кстати, тоже не «всё чисто». Описание его получения
путём перегонки смеси серной кислоты с винным спиртом дал ещё
в XVI веке немецкий ботаник и аптекарь Валериус Кордус.
Отсюда произошло и первое название вещества — серный эфир (позднее его стали называть диэтиловым эфиром или просто эфиром).
В начале XVIII века немецкий врач Фридрих Гофман предложил
смесь эфира со спиртом в качестве успокаивающих капель,
названных его именем; их применяли более ста лет. Чистый эфир был
получен лишь в 1796 году Товием Ловицем, работавшим
в Главной аптеке в Петербурге. Наркотизирующее действие эфира
открыл, как это ни странно, английский физик Майкл Фарадей, который
в 1818 году даже опубликовал статью на эту тему.
Умная мысль, как известно, никогда не приходит
в единственную голову. Одновременно и независимо друг
от друга немецкий химик Юстус Либих и французский аптекарь
Эжен Суберан получили новое летучее вещество, которое назвали
хлороформом. Никто из них о его наркотизирующем действии
не знал. Это установил профессор акушерства Эдинбургского
университета Джеймс Симпсон. Не удовлетворённый действием эфира при
обезболивании родов, он стал пробовать разные летучие жидкости и,
естественно, наткнулся на хлороформ. Уже 15 ноября
1847 хлороформ был применён на практике.
Далее началась настоящая гонка за новыми препаратами
и новыми методами их применения. Все перечисленные средства
были либо газами, либо легко испаряющимися жидкостями, и потому
их вводили через дыхательные пути (в то время через простую маску) —
ингаляционно, то есть путём вдыхания. Такой метод затруднял
операции на лице или в положении больного на животе.
Это привело Николая Ивановича Пирогова к попыткам вводить
наркотические препараты в прямую кишку, то есть
неингаляционно, что, впрочем, имело свои недостатки.
В 1899 году профессор Генрих Дрезер сообщил о создании
нового активного снотворного — гедонала, производного уретана.
Используя это снотворное, профессор Военно-медицинской
академии Николай Павлович Кравков разработал способ наркотизации
с предварительным введением медикамента. Сначала больному давали
таблетку гедонала, которая обеспечивала глубокий сон, а на его
фоне — хлороформ. При этом и наркотизация протекала
спокойней, и хлороформа требовалось меньше.
Позднее было предложено введение одного гедонала внутривенно. Первая
операция с применением внутривенного наркоза выполнена
в 1909 году в клинике Сергея Петровича Фёдорова
в Петербурге. Неингаляционный гедоналовый наркоз, который назвали
«русским способом наркоза», стал вытеснять хлороформ. Вскоре, впрочем,
он был заменён гексеналом, производным барбитуратов (к ним относится, в частности, фенобарбитал).
Химические формулы упомянутых первых средств, использованных
для наркоза, чрезвычайно отличаются одна от другой, хотя
и вызывают почти одинаковый эффект. Добавим, что наркоз можно
вызвать и электротоком и гипнозом.
Применение миорелаксантов в интубационной анестезии
Массовое применение интубационной анестезии началось с 1942 г., когда канадцы Гарольд Гриффит и Энид Джонсон применили во время операции миорелаксанты — препараты, расслабляющие мышцы. Они ввели пациенту алкалоид тубокурарин (интокострин), получаемый из известного яда южноамериканских индейцев кураре. Нововведение облегчило проведение интубационных мероприятий и сделало операции более безопасными. Канадцев принято считать новаторами эндотрахеального наркоза.
Теперь вам известно, кто изобрел общий наркоз и местный. Современная анестезиология не стоит на месте. Успешно применяются традиционные методы, внедряются новейшие медицинские разработки. Наркоз представляет собой сложный, многокомпонентный процесс, от которого зависит здоровье и жизнь пациента.
Абсолютные противопоказания для наркоза
Абсолютных противопоказаний для проведения общей анестезии нет. Если пациенту необходимо по жизненным показаниям оперативное вмешательство, то оно должно быть выполнено под общей анестезией. Перечисленные противопоказания могут считаться абсолютными при проведении любых разновидностей местной анестезии, либо при проведении плановых оперативных вмешательств под общей анестезией.
- Наличие гормонозависимых заболеваний
- Декомпенсированная патология внутренних органов (сердечно-сосудистой системы, паренхиматозных органов)
- Декомпенсированная патология эндокринной системы
- Нарушения сердечного ритма независимо от причины
- Тяжелая форма бронхиальной астмы
- Состояние после перенесенного инфаркта миокарда или острого нарушения мозгового кровообращения до 6 месяцев
- Острое алкогольное или наркотическое опьянение
- Полный желудок (уже не является абсолютным противопоказанием, так как может проводиться так называемая — Rapid Sequence Induction, RSI)
Плюсы и минусы эфирного наркоза
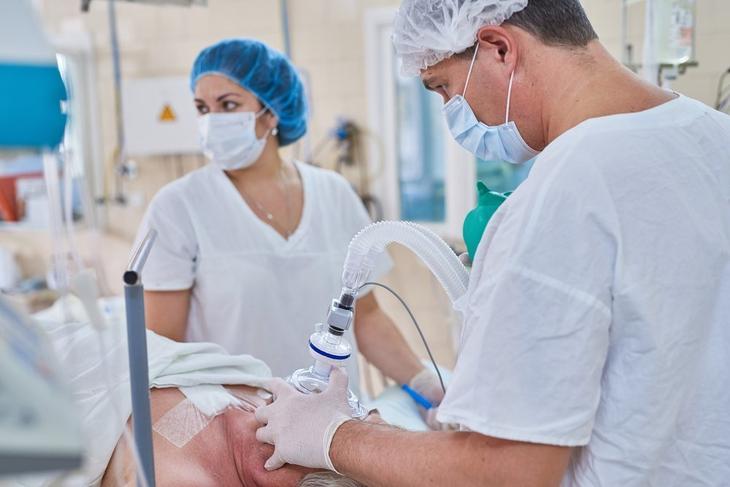
Эфир — неидеальное вещество для наркоза. Среди его минусов:
- огнеопасность, а также взрывоопасности в смеси с кислородом;
- слишком много времени и иногда усилий уходит на то, чтобы ввести пациента в наркоз, а потом — чтобы он вышел из наркоза;
- применение сопровождается неприятными проявлениями — рвотой, тошнотой и т. п.;
- имеет длинный список противопоказаний: болезни печени, почек, нервной и сердечно-сосудистой систем, сахарный диабет, астма, воспаление легких и др. Кроме того, эфирный наркоз нельзя сочетать с электрокоагуляцией или применением электроножа.
С другой стороны, он обладает рядом несомненных преимуществ по сравнению с другими ингаляционными анестетиками:
- для его использования не нужна сложная аппаратура — достаточно маски из проволоки и марли, что актуально в полевых условиях;
- при отсутствии кислорода можно сочетать его с воздухом;
- его легко хранить, но при этом каждые полгода надо проверять, соответствует ли он еще требованиям, так как со временем он разлагается;
- это дешевое вещество;
- оно дает качественный анальгетический и наркотический эффект.
Следует также различать «эфир для наркоза» и «медицинский эфир». Эфир для наркоза лучше очищен, а значит, легче переносится организмом, быстрее и качественнее действует.
Особенности эндотрахеального наркоза.
Эндотрахеальный наркоз у стоматологических больных проводится так же, как у больных общехирургического профиля. Следует отметить, что характер патологического процесса в челюстно-лицевой области может создать значительные трудности для интубации трахеи. Это наблюдается при заболеваниях, когда плохо или вообще не открывается рот (анкилозы и контрактуры), при опухолях в области языка, дна полости рта, глотки, гортани; при микрогении, макрогнатии, микростоме, рубцах в области шеи и др. У таких больных в ряде случаев интубацию трахеи удается провести только с помощью фиброскопа. Возникает необходимость в особенно тщательной и надежной фиксации интубационной трубки, так как перемещение головы больного во время операции может привести к экстубации. Возможен перегиб трубки с развитием дыхательной недостаточности. Во время эндотрахеального наркоза и операции опасность аспирации крови и слюны почти исключена, а проходимость верхних дыхательных путей обеспечена (при постоянном контроле). В послеоперационном периоде из-за отека мягких тканей языка, дна полости рта, наличия раневого отделяемого во рту, анатомических изменений тканей в области верхних дыхательных путей возможно развитие дыхательной недостаточности. В связи с хорошей васкуляризацией и особенностями артериальной и венозной систем челюстно-лицевой области во время некоторых операций возникает значительное кровотечение. Механическим способом не всегда возможно предотвратить выраженную кровопотерю, поэтому большое значение имеет своевременное и полноценное восполнение кровопотери. Нарушаются кислотно-щелочное состояние и водно-электролитный баланс, которые требуют коррекции во время операции и в послеоперационном периоде. Лицо оперируемого больного закрыто стерильной простыней, поэтому анестезиолог не может ориентироваться на глазные рефлексы для контроля глубины наркоза. В связи с этим особенно важен уровень квалификации врача-анестезиолога. При операциях в полости рта нецелесообразно использование общих анестетиков, которые повышают рефлекторную возбудимость слизистой оболочки верхних дыхательных путей (циклопропан, кеталар). На фоне их применения чаще возникает рефлекторный ларинго- или бронхоспазм, особенно при манипуляциях на тканях ротоглотки и гортани. Учет особенностей наркоза и операции является залогом благополучного течения анестезии, исключает возможности тяжелых осложнений у стоматологических больных.
Показания: оперативные вмешательства в челюстно-лицевой области, которые сопровождаются опасностью нарушения проходимости верхних дыхательных путей вследствие изменения анатомических соотношений тканей и органов полости рта, рото- и носоглотки; угроза аспирации крови, слюны и инородных тел в трахею и бронхи. Его применяют при длительных и травматичных операциях, когда возникает необходимость в предотвращении нарушений функций внутренних органов и систем; при операциях на мягких тканях лица, когда наркозная маска закрывает операционное поле; иногда — при проведении реанимационных мероприятий. В стоматологическом стационаре под эндотрахеальным наркозом проводят резекцию верхней или нижней челюсти; футлярно-фасциальное иссечение клетчатки шеи, резекцию языка; остеотомию при анкилозе височно-нижнечелюстного сустава, реконструктивные операции на верхней и нижней челюстях; радикальную ураностафилопластику, иссечение рубцов и замещение их свободными кожными лоскутами или филатовским стеблем; удаление сосудистых новообразований мягких тканей лица, языка, дна полости рта; пластические и реконструктивные операции на мягких тканях лица и шеи; удаление новообразований околоушной слюнной железы и другие обширные операции.
Противопоказания: острые респираторные заболевания верхних дыхательных путей, острые бронхиты, фарингит, пневмония, инфекционные заболевания, острые заболевания печени и почек, инфаркт миокарда, сердечно-сосудистая недостаточность в стадии декомпенсации, острые заболевания желез внутренней секреции.