Экг при инфаркте миокарда: признаки, диагностика и расшифровка
Содержание:
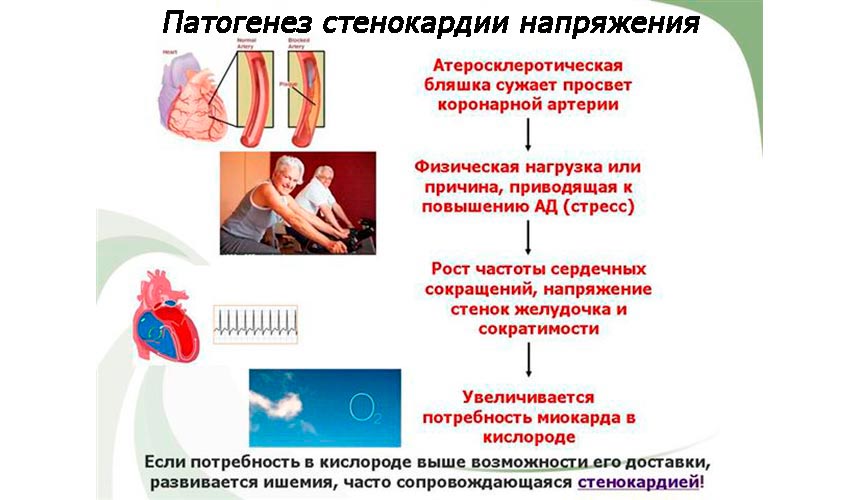
Механизм развития инфаркта миокарда и виды его локализации
Традиционно инфаркт рассматривается как одна из клинических форм ишемического заболевания миокарда. Переход от ишемии – недостаточности кровоснабжения сердечной стенки – к повреждению и некрозу тканей может продлиться достаточно долго. Ишемические нарушения являются обратимыми.
В основе развития инфаркта миокарда лежит нарушение кровотока. Его причиной может стать закупорка или разрыв сосуда, снабжающего отмирающий участок ткани. По этому принципу инфаркты делят на ишемические (составляют большую часть случаев) и геморрагические. Из-за того, что сердце снабжается кровью с помощью нескольких ветвей коронарных артерий, поражение распространяется не на всю стенку миокарда, а на определённый её участок. Такое разделение позволяет предполагать локализацию ишемической болезни на основании данных коронарографии (исследования венечных артерий).
Сердце состоит из двух желудочков и двух предсердий. Несмотря на кажущуюся равную вероятность возникновения нарушений в разных частях органа, левый его желудочек поражается практически в 100% случаев. Это объясняется его утолщённой стенкой, которая требует большего кровоснабжения. Изолированные инфаркты других частей сердца являются крайне редкими, однако вероятно распространение ишемии с левого желудочка на правый (у 10-40% пациентов) и предсердия (у 1-17% пациентов).
Нетипичные варианты
Все признаки некроза миокарда в большинстве случаев можно обнаружить на ЭКГ, исключения составляют особые варианты расположения – базальные (передний и задний) в месте соприкосновения желудочков с предсердиями. Также есть определенные сложности диагностики при одновременной блокаде ножки пучка Гиса и острой коронарной недостаточности.
Базальные инфаркты
Высокий передний некроз миокарда (переднебазальный инфаркт) проявляется только негативным Т в отведении от левой руки. В такой ситуации есть вероятность распознать заболевание, если установить электроды на 1 — 2 межреберных промежутка выше обычного. Заднебазальный инфаркт не имеет ни одного типичного признака. Возможно исключительное возрастание амплитуды желудочкового комплекса (особенно R) в правых грудных отведениях.
Смотрите на видео об ЭКГ при инфаркте миокарда:
Блокада пучка Гиса и инфаркт
Если нарушено проведение сигнала по левой ножке Гиса, то импульс по желудочку движется не по проводящим путям, это искажает всю картину инфаркта на кардиограмме. Помочь диагностике могут только косвенные симптомы в грудных отведениях:
- аномальный Q в 5 и 6 (в норме его там нет);
- нет нарастания R от первого к шестому;
- положительный Т в 5 и 6 (обычно он отрицательный).
А здесь подробнее об ишемии миокарда на ЭКГ.
Инфаркт миокарда на ЭКГ проявляется нарушением высоты зубцов, появлением аномальных элементов, смещением сегментов, изменением их направленности по отношению к изолинии. Так как все эти отклонения от нормы имеют типичную локализацию и последовательность появления, то при помощи ЭКГ можно установить место разрушения сердечной мышцы, глубину поражения стенки сердца и время, которое прошло от начала инфаркта.
Помимо типичных признаков, в некоторых ситуациях можно ориентироваться на косвенные нарушения. После перенесенного инфаркта в мышечном слое формируется рубцовая ткань вместо функционирующих клеток, что приводит к торможению и искажению проведения сердечных импульсов, аритмии.
Определяют зубец Т на ЭКГ для выявления патологий сердечной деятельности. Он может быть отрицательный, высокий, двухфазный, сглаженный, плоский, сниженный, а также выявляют депрессию коронарного зубца Т. Изменения могут быть и в сегментах ST, ST-T, QT. Что такое альтернация, дискордантный, отсутствующий, двугорбый зубец.
Причины возникновения мелкоочагового инфаркта миокарда схожи со всеми остальными видами. Довольно непросто его диагностировать, острый на ЭКГ имеет атипичную картину. Последствия при своевременном лечении и реабилитации намного легче, чем при обычном инфаркте.
Ишемия миокарда на ЭКГ показывает степень поражения сердца. Разобраться со значениями может каждый, но лучше оставить вопрос специалистам.
Возникает постинфарктный кардиосклероз довольно часто. Он может быть с аневризмой, ИБС. Распознание симптомов и своевременная диагностика помогут спасти жизнь, а ЭКГ признаки – установить правильный диагноз. Лечение длительное, требуется реабилитация, могут быть и осложнения, вплоть до инвалидности.
Констатируют трансмуральный инфаркт зачастую на ЭКГ. Причины острого, передней, нижней, задней стенки миокарда кроются в факторах риска. Лечение требуется начать незамедлительно, ведь чем оно позже предоставлено, тем хуже прогноз.
Довольно редко, но встречается инфаркт правого желудочка. В острой форме он несет серьезную угрозу для жизни больного. Определить его можно просто по ЭКГ, нитоглицерин поможет не всегда. Только своевременное лечение может спасти жизнь больному.
Диагностировать заднебазальный инфаркт непросто ввиду специфичности. Одного ЭКГ может оказаться недостаточно, хотя признаки при правильной расшифровке выраженные. Как лечить миокард?
Довольно сложно поддается диагностике, поскольку довольно часто имеет аномальное течение субэндокардиальный инфаркт миокарда. Обычно его выявляют при помощи ЭКГ и лабораторных методов обследования. Острый инфаркт грозит смертью пациенту.
Хоть и не так часто, но все же после инфаркта случается разрыв миокарда как осложнение восстановительного периода. Причины могут скрываться в несоблюдении рекомендаций врача. Показания на ЭКГ помогут выявить и восстановить стенки сердца, его работу.
Отчего развивается патология
По статистике женщины страдают от инфаркта миокарда гораздо реже, чем мужчины. От стеноза сосудов их защищает гормональный фон. Но, несмотря на это патология все чаще регистрируется у представительниц женского пола. Врачи связывают это с современным ритмом жизни, когда женщины несут на себе огромные нагрузки, находятся в постоянном стрессе и не заботятся о своем здоровье. Чаще всего патология встречается у женщин в период климакса, но и молодые пациентки порой поступают в больницы с этим диагнозом.
Инфаркт у женщин имеет свои отличительные особенности. Если у мужчин чаще всего приступ возникает в острой форме, женщины могут испытывать недомогания еще за несколько дней до беды. Это обосновано тем, что у женщин меньше размеры сердечной мышцы, а пульс чаще всего несколько быстрее.
Инфаркт миокарда у женщин может развиваться на фоне различных заболеваний сердечно-сосудистой системы. Все начинается с развития ишемии, стенокардии и аритмии. Все эти заболевания без своевременного лечения могут привести к развитию инфаркта. Приступ развивается в тот момент, когда закупоривается коронарная артерия. От нехватки кислорода клетки миокарда начинают умирать. Мышца уже не может полноценно сокращаться.
В группу риска входят женщины со следующими заболеваниями:
- Сахарный диабет.
- Лишний вес.
- Атеросклероз.
- Ревматизм.
- Порок сердца.
- Сердечная недостаточность.
- Вредные привычки.
Помимо медицинских рисков развития патологии сердца существуют еще и бытовые факторы, которые усугубляют ситуацию и значительно повышают риск развития инфаркта. Среди бытовых рисков врачи выделяют:
- Стрессы.
- Малоподвижный образ жизни.
- Неправильное питание.
- Плохая экология.
Данная сердечная патология развивается очень быстро, зависит от множества причин. Чаще всего кровообращение нарушается за счет закупоривания стенок коронарных сосудов. Вот факторы риска, которые могут спровоцировать возникновения инфаркта.
- Курение (активное и пассивное). Никотин пагубно влияет на стенки кровеносных сосудов, делает их менее эластичными и подвижными. Сюда же можно отнести прием алкоголя – спиртное влияет на сосуды точно так же.
- Холестерин. Различают два вида холестерина – «плохой» и «хороший», или высокоплотный и низкоплотный липопротеин. Низкоплотный липопротеин прилипает к стенкам сосудов, сужает их просвет, приводит к развитию инфаркта миокарда. Высокоплотный, наоборот, стимулирует вывод из организма «плохого» холестерина. Риск развития инфаркта повышается при увеличении плохого холестерина и уменьшении количества хорошего холестерина.
- Малоподвижный образ жизни. При недостатке физической нагрузки кровь застаивается, кровообращение замедляется, сосуды постепенно сужаются.
- Возраст. С годами сосуды человека теряют свою эластичность, становятся менее подвижными, риск сердечно-сосудистых заболеваний повышается.
- Ожирение. При регулярном переизбытке калорий жир откладывается не только под кожей, но и на внутренних органах, функционирование сосудов и сердца усложняется.
- Заболевания. Довольно много диагнозов, которые влияют на работу сердца и сосудов. Однако некоторые заболевания являются непосредственным фактором риска для развития инфаркта миокарда, среди них сахарный диабет, артериальная гипертензия, ревмокардит, а также уже перенесенные инфаркты.
Ученые и врачи отмечают, что на возникновение подобных патологий влияет и экологическая обстановка. При загрязнении воздуха сосуды работают хуже.
как восстановить ритм сердца в домашних условиях
Предвестники недуга
Врачи утверждают, что огромное количество пациентов, которые обращаются за медицинской помощью в кардиологические стационары, имеют на электрокардиограмме характерные для перенесенного в прошлом микроинфаркта признаки. Подобное явление связано с тем, что довольно часто больные переносят симптомы микроинфаркта на ногах, расценивая их, как обычное недомогание.
Предвестники будущего недуга:
- повышение общей температуры тела до субфебрильных цифр;
- слабость и чувство разбитости;
- ломота в суставах;
- дискомфортные ощущения в области грудной клетки слева.
Общие признаки микроинфаркта зависят от причин развития патологического состояния, локализации и обширности зоны некроза. У пациентов с мелкоочаговым инфарктом миокарда вначале сердечного приступа возникают:
- боль умеренной интенсивности преимущественно в левых отделах грудной клетки, которая отдает в левую руку и лопатку;
- головокружение, порой даже обморочные состояния;
- цианоз губ и посинение носогубного треугольника;
- проблемы с дыханием, одышка.
Все проявления микроинфаркта по истечению некоторого времени могут самостоятельно пройти, но это не значит, что с ними проходит и заболевание. Некроз тканей миокарда вызывает снижение способности сердца к полноценному сокращению, что порождает развитие осложнений со стороны сердечнососудистой системы, которые сопровождаются признаками сердечной недостаточности.
Симптомы при микроинфаркте у мужчин более выражены, нежели признаки мелкоочагового некроза миокарда у женщин. Бессимптомное течение недуга у представителей сильного пола – явление редкое, поэтому и риск развития сложных последствий болезни у мужчин не высокий.
Для микроинфаркта у мужчин характерными являются:
- приступ резкой боли в области сердца, которая носит сдавливающий характер и создает ощущение присутствия в груди кома, мешающего дышать;
- болевой синдром отличается стойкостью и длится на протяжении нескольких часов, независимо от приема анальгезирующих препаратов;
- синюшность носогубного треугольника;
- повышение температуры тела до 37,5 – 38 С;
- появление панических настроев, что сопровождаются страхом смерти;
- похолодание конечностей и невозможность прощупать пульс на венах рук.
Что определяет электрокардиограмма
- Когда есть необходимость проверить электрическую работу сердца;
- Если есть боли в груди, надо установить их причину, эти симптомы могут грозить инфарктом;
- Если пациент жалуется на постоянную отдышку, сильное сердцебиение, обмороки или на частые головокружения;
- Исследовать размеры стенок сердечных камер;
- Нет ли побочных эффектов от приема медикаментов, насколько они хорошо работают;
- Если есть кардиостимуляторы или другие механические средства, вмонтированные в сердце, то ЭКГ помогает проконтролировать полноценность их работы;
- Продиагностировать состояние миокарда при заболеваниях, таких как: гипертония или просто повышенное давление, диабет, уровень холестерина с высокими показателями, врожденные патологии, связанные с сердечно-сосудистой системой.
Чаще всего это процедура проводится без специальной подготовки. Она не вызывает неприятных болевых ощущений.
- отекают ноги;
- обморочные состояния;
- есть одышка;
- боль в грудине, в спине, боли в шее.
ЭКГ обязательно назначается беременным женщинам для обследования, людям при подготовке к операции, медосмотре.
Также результаты ЭКГ требуются в случае поездки в санаторий или если нужно разрешение на какие-либо спортивные занятия.
- Частота сердечных сокращений — ЧСС.
- Ритмы сокращений сердца.
- Инфаркт.
- Аритмии.
- Ггипертрофия желудочков.
- Ишемические и кардистрофические изменения.
Самый неутешительный и серьезный диагноз на электрокардиограмме — это именно инфаркт миокарда. В диагностике инфарктов ЭКГ играет важную и даже главную роль. При помощи кардиограммы выявляется зона некроза, локализация и глубина поражений участка сердца. Также при расшифровке ленты кардиограммы можно распознать и отличить острый инфаркт миокарда от аневризмы и прошлых рубцов
Поэтому при прохождении медкомиссии нужно обязательно делать кардиограмму, ведь врачу очень важно знать, что покажет ЭКГ
Чаще всего инфаркт связывают непосредственно с сердцем. Но это не совсем так. Инфаркт может происходить в любых органах. Случается инфаркт легких (когда ткани легких частично или полностью отмирают, если произошла закупорка артерий).
Существует инфаркт головного мозга (по-другому ишемический инсульт) — отмирание тканей мозга, причиной которого может стать тромбоз или разрыв сосудов мозга. При инфаркте головного мозга могут полностью сбиться или исчезнуть такие функции, как дар речи, физические движения и чувствительность.
Когда у человека случается инфаркт, в его организме происходит отмирание или омертвение живой ткани. Организм теряет ткань или участок какого-либо органа, а также выполняемые этим органом функции.
Один или несколько кровеносных сосудов при этом выходят из строя. Чаще всего инфаркты случаются из-за закупорки сосудов тромбами (атеросклеротическими бляшками). Зона распространения инфаркта зависит от выраженности нарушения работы органа, например, обширный инфаркт миокарда или микроинфаркт. Поэтому не стоит сразу же приходить в отчаяние, если ЭКГ показывает инфаркт.
Это становится угрозой для работы всей сердечно-сосудистой системы организма и угрожает жизни. В современный период инфаркты являются главной причиной смертности среди населения развитых стран мира.
Электрокардиограмма (ЭКГ) – запись электрической активности клеток сердечной мышцы в состоянии покоя. Профессиональный анализ ЭКГ позволяет оценить функциональное состояние сердца и выявить большинство сердечных патологий. Но некоторые из них это исследование не показывает. В таких случаях назначаются дополнительные исследования.
Кардиолог выдает направление при наличии у больного следующих первичных жалоб:
- боли в области сердца, спины, груди, живота, шеи;
- отеки на ногах;
- одышка;
- обмороки;
- перебои в работе сердца.
Регулярное снятие кардиограммы считается обязательным при таких диагностированных заболеваниях:
- перенесенный инфаркт или инсульт;
- гипертензия;
- сахарный диабет;
- ревматизм.
Подготовка к процедуре
Процедура ЭКГ проводится в медицинских учреждениях в специально оборудованных кабинетах. Здесь обычно располагается стационарное устройство для записи кардиограммы, однако в экстренных случаях могут использоваться и переносные аппараты, если, например, больной вызвал карету скорой помощи на дом.
Для получения точного результата на грудную клетку и голени человека прикрепляются электроды. Чтобы улучшить контакт, врач наносит на кожу прозрачный гель, повышающий проводимость тока
Также важно, что для высокоточных показаний ЭКГ больной должен выспаться. Так как кардиограмма чаще всего назначается на утро, человек должен избегать плотного завтрака
Если ЭКГ проводится в дневное время, больному лучше прекратить употребление пищи за пару часов до проведения процедуры.
Перед ЭКГ запрещены энергетические напитки, чай, кофе, курение, а также некоторые сосудорасширяющие препараты, так как показания могут быть неточными.
Перед походом на сеанс не следует наносить на кожу кремы и лосьоны. Средства могут образовывать жирную пленку, из-за которой уменьшается проводимость электродов.
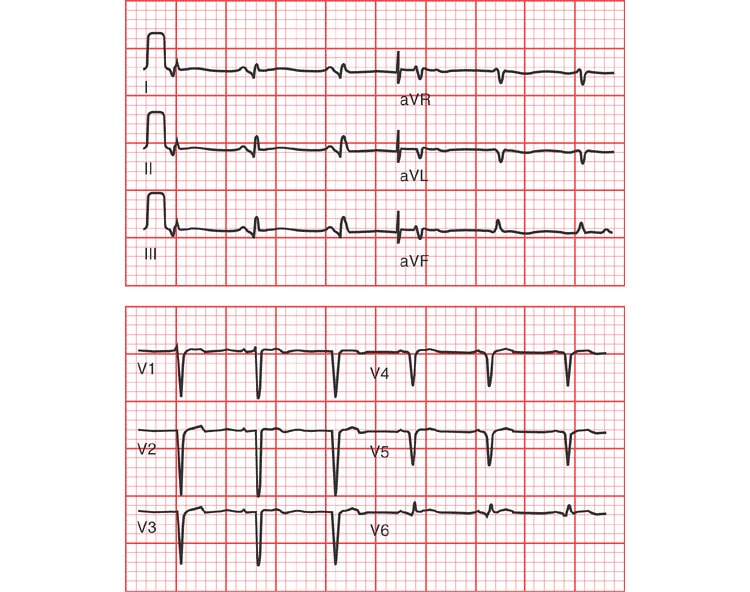
Изменения на ЭКГ при различных видах инфаркта миокарда (фото)
На ЭКГ инфаркт миокарда может проявляться абсолютно по-разному. Это зависит от зоны поражения органа. Существует два вида, каждому из которых присущи различные признаки и проявления на электрокардиограмме:
- Q инфаркт (крупноочаговый). Бывает трансмуральным, где зона поражения органа охватывает всю стенку сердца. При таком виде на ЭКГ нет «R» зубца, «Q» зубец расширен. «S-Т» сегмент и «Т» зубец сливаются воедино в инфарктной области и находятся гораздо выше линии. «S-Т» сегмент расположен ниже изолинии, а «Т» зубец имеет отрицательные показатели. Также Q инфаркт бывает субэпикардиальным. Для него характерно расположение зоны поражения на наружной оболочке органа. На схеме показан уменьшенный «R» зубец и увеличенный «Q» зубец. Сегмент «S-Т» находится над областью инфаркта, но гораздо ниже прочих линий. «Т» зубец – минусовый.
- Инфаркт без Q (мелкоочаговый). Делится на интрамуральный и субэндокардиальный. При первом поражается мышечный слой. Для него характерны на ЭКГ отсутствие патологий в «Q» и «R», сегмент «S-Т» без изменений и «Т» зубец с отрицательным показателем. При втором, где область поражения находится внутри сердечной оболочки, на ленте ЭКГ показано отсутствие патологий в зубцах «R», «Q» и «Т». «S-Т» сегмент располагается ниже линии.
Данные о заболевании снимаются электродами, распложенными на теле человека. Чтобы выявить очаги поражения сердца, датчики размещаются по-разному. От этого и зависят показания.
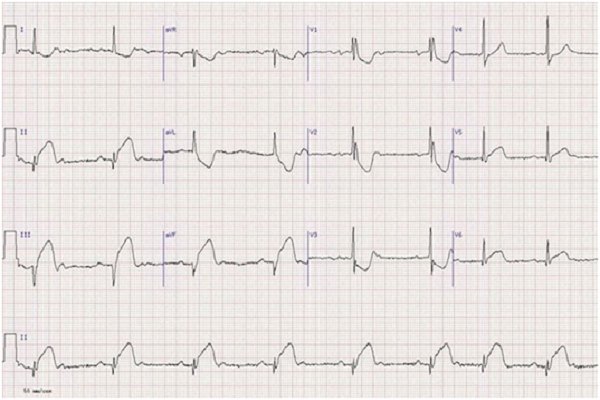
Повреждения передней стенки
Для измерений используются:
- Стандартные отведения 1, 2, а также от левой руки. Характерно: «Q» зубец глубокий, гораздо ниже нормы, «S-Т» сегмент и «Т» зубец сливаются, «Т» имеет положительное расположение.
- Отведение 3 и от правой конечности. Характерно: «S-Т» располагается ниже линии и переходит в зубец «Т», находящийся в отрицательном значении.
- Грудные отведения от 1 до 4. Характерно: отсутствует на схеме зубец «R». На месте него появляется «QS». А промежуток «S-Т» возвышается над изолинией на 3 мм.
- Грудные от 4 до 6, а также от правой руки. Характерно: «Т» зубец – приплюснутый, сегмент «S-Т» ‒ немного сдвинут от нормы вниз.

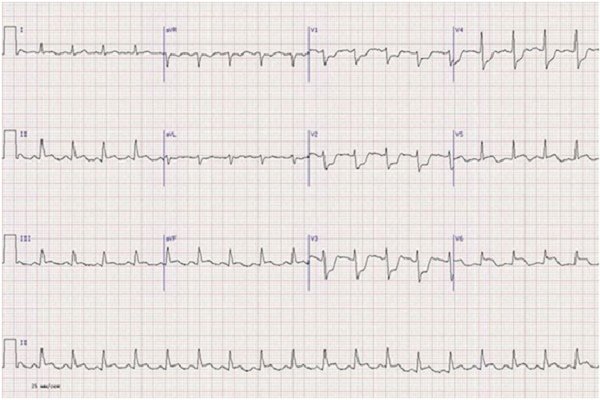
Повреждения задней стенки
Применяются следующие отведения:
- Отведения стандартные 2, 3, а также от правой конечности. Характерно: глубокое положение «Q» зубца и его расширение. Зубец «Т» ‒ положителен и соприкасается с сегментом «S-Т» на уровне изолинии.
- Отведение стандартное 1. Характерно: «S-Т» промежуток спускается ниже линии.
- Грудные отведения от 1 до 6. Характерно: расположение сегмента «S-Т» ниже изолинии, «Т» зубец ‒ искажен к минусовому значению.
Об особенностях инфаркта передней или задней стенки сердца, читайте здесь.
Боковой инфаркт
Для выявления используются стандартное отведение 3, отведение от левой руки, правой конечности, а также грудной 5 и 6 электроды. Характерно: «Q» зубец ‒ очень расширен и глубок. Промежуток «S-Т» ‒ повышен, а «Т» зубец ‒ соединен с сегментом «S-Т».
Комбинированный инфаркт
Необходимы стандартные отведения 1, 3, отведения от левой руки и правой ноги. Также отведения грудные от 3 до 6. Характерно: Q» на схеме – расширенный и глубокий зубец, «S-Т» сегмент возвышается над изолинией и сливается с «Т», который имеет плюсовое значение.
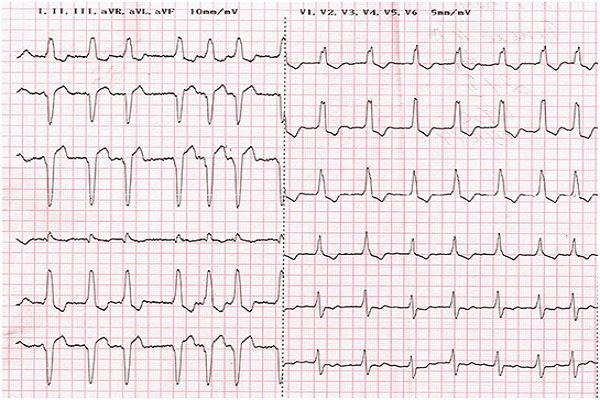
Q-инфаркт межжелудочковой перегородки
В исследовании применяют стандартное отведение 1, а также:
- Отведение от левой руки, отведения грудные 1 и 2 (передняя область перегородки). Характерно: зубец Q» ‒ углублен, а промежуток «S-Т», наоборот, ‒ поднят выше стандарта. «Т» зубец – положителен.
- Отведения грудные 1 и 2 (задняя область перегородки). Характерно: у зубца «R» наблюдается увеличение, «S-Т» находится на изолинии или ниже, присутствует блокада «А-V» любой степени.
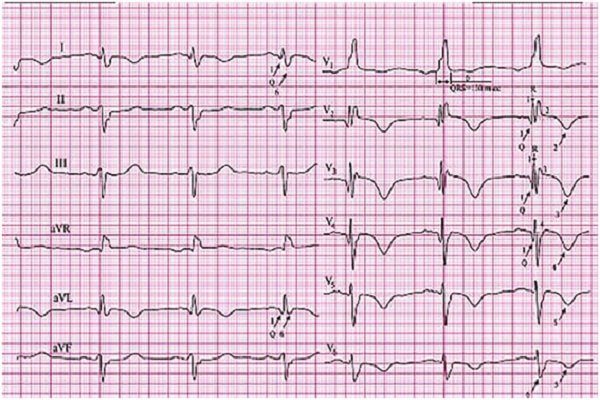
Нетипичные инфаркты
Сюда относят:
- сбой кровотока в миокарде, который происходит параллельно с конфигурациями блокад пучка Гиса;
- инфаркты на ранних стадиях;
- изменения и нарушения в сердечной мышце на местах рубцов.
Данный инфаркт сложно диагностировать. Поэтому расшифровкой ЭКГ больного должен заниматься опытный специалист, знающий тонкости процедуры.
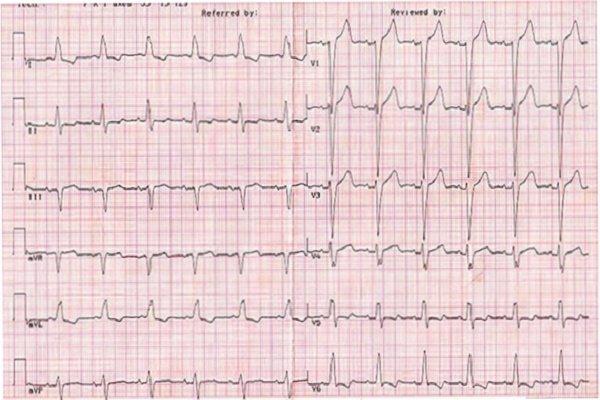
Стадии развития поражения миокарда
Заболевание протекает в несколько стадий, которые характеризуются различными изменениями клинической картины и формы зубцов на ЭКГ:
- стадия повреждения – сначала протекает незаметно, со временем возникает острое нарушение кровообращения, которое приводит к трансмуральному повреждению мышечной ткани сердца (длится в течение нескольких часов, но может развиваться и до трех дней);
- острейший период – подразумевает сердечный приступ, сопровождается сильными болями со стремительным расширением некротического очага, если патологический зубецQ не успел образоваться ранее, то он становится заметным на ЭКГ уже в острейшую стадию;
- острый период – начинается через несколько часов после приступа, длится до 14 дней, во время острого периода продукты распада тканей попадают в кровоток и вызывают интоксикацию, поднимается сегмент ST, зубецT ранее положительный становится отрицательным;
- подострая стадия – сопровождается приближением сегмента ST к изоэлектрической линии, облегчением некротического синдрома и началом образования соединительнотканного рубца, подострый период длится в течение следующих 1,5–2 месяцев.
Традиционно инфаркт рассматривается как одна из клинических форм ишемического заболевания миокарда. Переход от ишемии – недостаточности кровоснабжения сердечной стенки – к повреждению и некрозу тканей может продлиться достаточно долго. Ишемические нарушения являются обратимыми.
В основе развития инфаркта миокарда лежит нарушение кровотока. Его причиной может стать закупорка или разрыв сосуда, снабжающего отмирающий участок ткани. По этому принципу инфаркты делят на ишемические (составляют большую часть случаев) и геморрагические. Из-за того, что сердце снабжается кровью с помощью нескольких ветвей коронарных артерий, поражение распространяется не на всю стенку миокарда, а на определённый её участок. Такое разделение позволяет предполагать локализацию ишемической болезни на основании данных коронарографии (исследования венечных артерий).
Сердце состоит из двух желудочков и двух предсердий. Несмотря на кажущуюся равную вероятность возникновения нарушений в разных частях органа, левый его желудочек поражается практически в 100% случаев. Это объясняется его утолщённой стенкой, которая требует большего кровоснабжения. Изолированные инфаркты других частей сердца являются крайне редкими, однако вероятно распространение ишемии с левого желудочка на правый (у 10-40% пациентов) и предсердия (у 1-17% пациентов).
При снятии ЭКГ признаки инфаркта миокарда различаются в зависимости от стадии развития. Всего различают четыре стадии процесса:
- Острейшая (длится от нескольких часов до 3-х дней). Характеризуется снижением высоты основного пика в отведении, соответствующем некрозу. Пик Q растёт по высоте, интервал ST изменяет положение относительно изолинии в соответствии с локализацией повреждения.
- Острая (длится до 3-х недель). Ишемические и повреждённые зоны уменьшаются, интервал ST приближается к изолинии. При этом расширяется некротизированная зона, вследствие чего растёт ширина и амплитуда пика Q.
- Подострая (продолжается до 3-х месяцев). Зона повреждения полностью переходит в ишемическую, интервал ST приходит в норму, а пик T расширяется и растёт по высоте (амплитуде). Амплитуда Q стабилизируется.
- Этап рубцевания. На месте отмерших клеток формируется рубец из соединительной ткани. На кардиограмме продолжает регистрироваться увеличенный пик Q и несколько сниженный (в зависимости от размеров рубца) пик R.