Интерстициальный отек легких: симптомы и диагностика
Содержание:
Профилактика болезни
Для того чтобы поддерживать здоровье почек после лечения, необходимо соблюдать меры профилактики:
- Пить много воды.
- Не злоупотреблять лекарствами, в том числе обезболивающими.
- Есть продукты с витаминами группы В.
- Ограничить соль в рационе.
- Регулярно сдавать мочу на анализ.
- Проводить лечение очагов хронических инфекций.
- Избегать переохлаждения.
- Дозировать физические нагрузки.
Интерстициальная форма нефрита требует немедленного обращения к специалисту и начала лечения. Больной временно потеряет работоспособность (на 3-4 месяца), но в дальнейшем это позволит ему выздороветь и полностью восстановиться.
Патогенез.
Дезорганизация альвеолярной архитектоники — характерный признак
большинства форм ИЗЛ, — обусловлена хроническим воспалением дистальных отделов
респираторного тракта.
В случаях ИЗЛ установленной этиологии хронический воспалительный процесс
индуцируется известными агентами. При этом (например, при лекарственно-зависимой
патологии легких) причинные факторы, обладая цитотоксическим эффектом, оказывают
непосредственное повреждающее действие на легочную ткань. Среди ИЗЛ неизвестной
этиологии воспаление играет меньшую роль, и в основе повреждения и
дезорганизации легочной ткани лежат патологическая пролиферация мезенхимальных
клеток (например, при лимфангиолейомиоматозе) либо отложение депозитов
внеклеточного материала, в норме отсутствующего в респираторных отделах легких
(например, при альвеолярном протеинозе).
Различают два основных механизма повреждающего действия клеток воспаления на
альвеолы. Первый заключается в том, что клетки воспаления аккумулируются на
ограниченных участках альвеолярной стенки, а это приводит к ее повреждению и
нарушениям процесса газообмена. Второй предполагает выделение воспалительными
клетками большого числа медиаторов, повреждающих клетки паренхимы и
соединительнотканный матрикс, стимулирующих пролиферацию фибробластов, что и
приводит к формированию легочного фиброза.
В норме в одной альвеоле содержится около 60 альвеолярных макрофагов и 15
лимфоцитов, тогда как полиморфно-клеточные лейкоциты, как правило, не
обнаруживаются. При развитии же воспаления (в случае интерстициальных
заболеваний легких неясной этиологии) происходят следующие морфологические
изменения: 1) значительно увеличивается число клеток воспаления в респираторных
отделах легких; 2) изменяется соотношение воспалительных клеточных элементов —
для одних заболеваний характерно преобладание лимфоцитов, в других случаях
доминируют нейтрофилы, альвеолярные макрофаги и/или эозинофилы; 3) повышается
функциональная активность клеток воспаления. Последние активируются под
воздействием целого ряда медиаторов, которые в свою очередь оказывают
повреждающее действие на альвеолярные структуры. Так, некоторые медиаторы
инициируют процесс образования токсичных кислородных радикалов, которые вызывают
повреждение клеток паренхимы; высвобождающиеся при этом внутриклеточные протеазы
обусловливают дезорганизацию соединительнотканного матрикса легких.
Легочный фиброз развивается вследствие высвобождения альвеолярными макрофагами
медиаторных субстанций, инициирующих пролиферацию фибробластов. Эти медиаторы,
включая фибронектин и ростовой фактор альвеолярных макрофагов, способствуют
перемещению фибробластов в интерстиций. В результате резко увеличивается число
фибробластов, «продуцирующих» соединительную ткань, что и приводит к
формированию пневмофиброза.
Хотя представленные механизмы и являются достаточно специфичными для
идиопатического легочного фиброза, последний может рассматриваться в качестве
своеобразного образца развития и прогрессирования легочного фиброза для всей
группы ИЗЛ в целом. Обозначения: AMDGF — ростовой фактор альвеолярных
макрофагов.
При некоторых заболеваниях, относимых в рубрику ИЗЛ, в патологический процесс
вовлекаются также мелкие легочные артерии и вены. При этом в редких случаях
проявления легочного васкулита оказываются доминирующими, преобладая над менее
выраженными паренхиматозными изменениями. Иногда воспалительный процесс
ограничивается терминальными бронхиолами, что препятствует движению воздуха к
соответствующим альвеолам; с другой стороны, для отдельных форм ИЗЛ характерно
поражение висцеральной плевры с развитием плеврального выпота.
Профилактика и прогноз
Исход процесса различен, в зависимости от тяжести и скорости развития воспаления. У пациентов с выраженной острой почечной недостаточностью, которая протекала с явлениями анурии или олигурии, показатель госпитальной летальности, то есть смертности в стационаре – около 30%.
В том случае, если речь идет о лечении хронического интерстициального нефрита, и о поражении почек, которое протекало долгие годы, то при этом основным фактором неблагоприятного прогноза уже явилось прогрессирование не острой, а хронической почечной недостаточности. Практически у 40% пациентов, которые несколько лет назад перенесли острый тубулоинтерстициальный нефрит, наблюдалась та или иная форма прогрессирования снижения скорости клубочковой фильтрации. Это результат «тлеющего» воспаления, и хронизации процесса.
Но при этом всего лишь 4% пациента достигали терминальной стадии ХПН и были явными кандидатами на хронический гемодиализ или трансплантацию почки. Из влияния этиотропных факторов наиболее часто хроническая почечная недостаточность была исходом тех тубулоинтерстициальных нефритов, которые возникали как следствие применения препаратов из группы НПВС.
Интерстициальные заболевания легких: дополнительное лечение с кислородными концентраторами
Интерстициальные заболевания легких (саркоидоз, гистиоцитоз и др) – это общее название группы болезней, влияющих на интерстиций, который является анатомической частью легкого.
Интерстиций на более распространенном языке это соединительная ткань в легких, которая поддерживает альвеолы, а крошечные сосуды, проходящие по соединительной ткани, обеспечивают газообмен между вдыхаемым воздухом и организмом. Обычно эту ткань невозможно увидеть на рентгене из-за ее микроскопической толщины, однако ее заболевания обычно обнаруживаются с помощью рентгенологического исследования.
Любые заболевания интерстиция являются причиной его уплотнения, которое может возникать в виде рубцов, отека или воспалительного процесса. Некоторые формы заболевания могут проходить со временем, а некоторые прогрессировать в хроническое состояние.
К интерстициальным заболеваниям легких относят:
| Интерстициальная пневмония – этот пневмония, спровоцированная попаданием в организм грибков, бактерий и некоторых вирусов. | Идиопатический легочный фиброз – это еще не полностью изученное заболевание, проявляющееся в том, что соединительная ткань покрывается рубцами. |
| Неспецифическая интерстициальная пневмония – это болезнь соединительной ткани, спровоцированная наличием аутоиммунных заболеваний организма. | Аллергическая пневмония – заболевание, спровоцированное попаданием в организм аллергенов. |
| Криптогенная организующаяся пневмония – это заболевание очень похоже на воспаление легких, однако без инфекционного заражения. | Острая интерстициальная пневмония – очень тяжелая болезнь, которая внезапно возникает в легком и полностью делает невозможным дыхание. При этом обязательным становится использование аппарата для принудительного дыхания. |
| Десквамативная интерстициальная пневмония – патология, спровоцированная частым вдыханием сигаретного дыма. | Саркоидоз – это воспалительная болезнь, в ходе которой увеличиваются лимфоузлы, а осложнения – поражение сердца, кожи, нервной системы, зрительных органов. |
| Асбестоз – это заболевание, спровоцированное частым вдыханием асбестовой пыли (строительная болезнь). |
Обычно при таких заболеваниях, люди приходят к врачу специалисту с жалобами на наличие сухого кашля и одышки.
Для постановления правильного диагноза специалисту требуется провести ряд определенных диагностических процедур, которые включают в себя рентген области легких, томографическое изучение, и тканевую пробу легкого (биопсию), с последующим анализом полученного клеточного материала под микроскопом на наличие каких-либо отклонений.
Симптомы
При таких заболеваниях наиболее частой жалобой является наличие одышки. Как правило одышка развивается около одного месяца, но в особых случаях интерстициальной пневмонии, как простой, так и острой, развитие может существенно ускориться вплоть до нескольких часов.
Также помимо основного симптома встречаются:
| Сухой кашель. | Резкое снижение массы тел. | Чувство удушения и сдавленное дыхание. |
Методы лечения
Лечение должно подбираться только специализированным врачом пульмонологом после изучения вида и характера поражений соединительной ткани.
Если рассматривать в общих чертах, лечение может проходить в виде курса антибиотиков, а вирусная пневмония, которая лечится антибиотиками, обычно проходит самостоятельно без вмешательства.
При редкой – грибковой пневмонии, выписываются противогрибковые средства.
Еще одним распространенным лекарством являются кортикостероиды, которые способны существенно снизить скорость развития воспаления легких или других частей тела.
Использование кислородных концентраторов
Людям с низким уровнем кислорода в крови, при этом заболевании отлично помогут кислородные концентраторы, которые смогут существенно восполнить уровень кислорода в организме за счет его природного вдыхания.
Благодаря восполненному уровню кислорода, вы сможете уменьшить страдания сердца, мозга и других органов, которые способны остро ощущать недостаток кислорода в крови.
Использовать кислородные концентраторы вы можете как в стационарных условиях, так и в виде переносимых устройств для удобного и постоянного использования не только в домашних условиях, но и на улице или даже походе.
Берегите своё здоровье и здоровье тех, кто вам дорог!
Благодарим вас от всего сердца!
В чем отличия от других форм миом
Миоматозный узел интерстициально-субсерозного вида относится к категории смешанных опухолей. У него есть некоторое сходство одновременно с двумя основными разновидностями миом. Основание интерстициально-субсерозной опухоли появляется в толще мышечного слоя стенки матки, аналогично интрамуральной миоме. Это приводит к некоторому увеличению тела матки.
Направление роста у интерстициально-субсерозного узла такое же, как у субсерозного – в сторону брюшной полости. Обе разновидности миом при разрастании сдавливают близлежащие внутренние органы, и тем самым угнетают их основные функции.
Но интерстициально-субсерозные опухоли могут разрастаться до гигантских размеров. В медицинской практике встречались миомы, имеющие в диаметре около 25 см, а по классификации узел больше 6 см считается уже большим.
Диагностика
- тщательный анализ жалоб пациента, а также самого заболевания поможет доктору определить, когда появились первые симптомы, насколько они были выражены и прочее. На основе полученных данных составляется дальнейший план обследования;
- ОАК. В нём отмечается лейкоцитоз, увеличение СОЭ, в некоторых случаях уменьшение количества эритроцитов;
- биохимия крови. Отмечаются повышенные показатели креатинина и мочевины;
- биохимия мочи. Один из наиболее информативных методов диагностики. В анализе выявляется протеинурия, микрогематурия, эозинофилурия;
- проба Реберга. Этот метод даёт возможность оценить выделительную способность почек и позволяет проверить способность канальцев всасывать и выделять определённые вещества;
- проба Зимницкого. Даёт возможность врачу оценить способность почек концентрировать мочу;
- посев мочи. Этот метод необходим, чтобы проверить, нет ли в моче бактерий;
- биопсия почек.

Биопсия почки
Прогноз
Прогноз и продолжительность жизни при фиброзе легких зависит от заболевания, на фоне которого он развился, степени прогрессирования самого фиброза, его протяженности и степени вовлечения бронхиального дерева (имеется в виду формирование бронхоэктазов, которые утяжеляют течение заболевания). Среди прогностических критериев главным является тип формирования пневмофиброза.
К благоприятным типам относятся фиброзные изменения в виде тяжей в центральном и периферическом интерстиции легких, а также ателектатический тип фиброза. Последний формируется в местах организовавшейся пневмонии или на месте длительно существовавшего спадения легочной ткани в результате закрытия бронхов. Возникновение этих типов пневмофиброза не влияет на перфузию и диффузию в легких и не приводит к развитию дыхательной недостаточности. К неблагоприятным типам относятся изменения в виде ацинарного фиброза и «сотового легкого», которые всегда приводят к нарушению перфузии и выраженной дыхательной недостаточности. Именно она является фактором, который уменьшает продолжительность жизни больного.
«Сотовое легкое» и значительная его распространенность считаются самым неблагоприятным прогностическим признаком. При этом придается значение и размеру «сот» — более неблагоприятными считаются «соты» большого размера или смешанный тип строения с чередованием мелких и крупных кист. Что касается их локализации, то неблагоприятным считается нижнезональное расположение.
Естественное течение идиопатического фиброза связано с постепенным изменением легочной ткани и прогрессирующим фибротическим повреждением, которое на конечной стадии приобретает вид «сотового легкого». Нарастающий фиброз прогрессивно ухудшает состояние больного и влияет на продолжительность жизни.
Трудно ответить на вопрос, сколько живут при этом заболевании, поскольку это зависит от состояния легочной функции. Сроки могут колебаться от 2 до 6 лет. Так, при остром течении больные живут не более 2 лет, при подостром – от 2 до 4 лет, а при хроническом – от 4 до 6 лет. Усугубляет положение сопутствующие заболевания, возникающие с возрастом. Летальный исход вызывает не только развитие острой дыхательной недостаточности, но и ИБС, тромбоэмболия легочной артерии или рак легкого.
При медленно прогрессирующем силикозе прогноз для жизни положительный, поскольку процесс перехода одной стадии в другую может длиться десятки лет. Бывают случаи, когда прогрессирование фиброза вообще не обнаруживается — в таких случаях прогноз для жизни благоприятен. Тяжелое осложнение силикоза — спонтанный пневмоторакс, но он встречается очень редко при современных формах силикоза. Если на фоне силикотического фиброза развивается туберкулез, то течение болезни неблагоприятное и в целом прогноз зависит от выраженности туберкулеза и силикоза, и формы туберкулеза.
Известные причины интерстициальных заболеваний легких
Вдыхание различных веществ из окружающей атмосферы: неорганическая пыль
(пневмокониозы); органическая пыль (гиперсенситивные пневмониты или экзогенные
аллергические альвеолиты); газы; дымы; пары; аэрозоли
Лекарственные вещества
Вторичные, на фоне переносимых инфекционных воспалительных заболеваний легких
Радиационные воздействия Яды
Как стадия выздоровления после респираторного дистресс-синдрома взрослых
Альвеолярную стенку составляют четыре основных типа клеток: эпителиальные клетки
I и II типов, эндотелиальные и мезенхимальные клетки. Эпителиальные клетки I
типа, формирующие покровный плоский эпителий, напоминают по форме жареное яйцо и
выстилают до 95% всей внутренней поверхности альвеол. Эпителиальные клетки II
типа, имеющие кубическую форму, ответственны за выработку сурфактанта —
липопротеида, поверхностно-активного вещества, секретируемого особыми
пластинчатыми структурами цитоплазмы. Сурфактант секретируется внутрь альвеол и,
уменьшая поверхностное натяжение, придает стабильность респираторным отделам
легких. Соединение между отдельными эпителиальными клетками достаточно прочно,
чтобы препятствовать поступлению жидкой части крови внутрь альвеол при повышении
проницаемости легочных капилляров. Клетки I и II типов образуют своеобразный
эпителиальный пласт, «покоящийся» на базальной мембране, толщина которой
составляет 0,1 мкм. Эндотелиальные клетки, выстилающие внутреннюю поверхность
легочных капилляров, по своим характеристикам не отличаются от эндотелиальных
клеток любой другой локализации. Эндотелиальные клетки также располагаются на
базальной мембране толщиной 0,1 мкм; в тех местах, где эндотелиальные и
эпителиальные клетки тесно прилежат друг к другу, базальная мембрана значительно
истончается.
Мезенхимальные клетки представлены в основном фибробластами, а также
миофибробластами, гладкомышечными клетками и перицитами. Последние продуцируют
основное вещество соединительнотканного матрикса альвеолярной стенки.
Соединительная ткань альвеолярной стенки обозначается термином «интерстиций» и
представлена эпителиальной и эндотелиальной базальными мембранами и заключенным
между ними соединительнотканным матриксом. Соединительнотканный матрикс состоит
преимущественно из коллагена I типа (в минимальной степени присутствует и
коллаген III типа), фибриногена, эластических волокон и протеогликанов. Эти
макромолекулярные соединения осуществляют механическую «поддержку» альвеолярной
стенки и придают упругость дистальным отделам респираторного тракта.
Методики лечения
Беря за основу то, что заболевание является воспалительной патологией неясного генезиса (причины), лечение интерстициального цистита направлено на купирование симптоматики, доставляющей пациенту страдания. Методы лечебной терапии обусловлены применением:
- внутрипузырных инстилляций лекарственных препаратов;
- растягивание пузыря гидравлическим способом с применением анестезии;
- пероральное назначение лекарственных средств;
- различных методик физиотерапевтического лечения;
- немедикаментозных и оперативных методов.
Согласно данным статистики, 90% эффективность лечения достигается при комбинированной терапии с использованием нескольких методик.
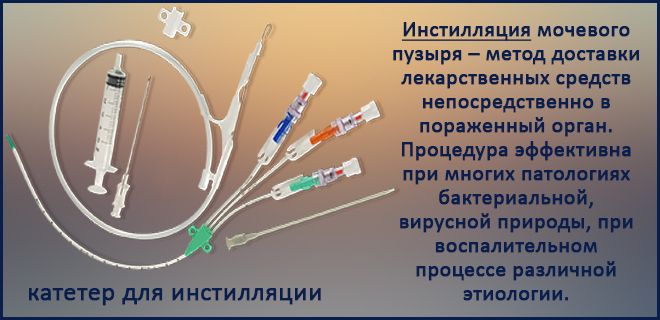
Для восстановления гликозаминогликанового покрытия стенок мочевого пузыря хороший результат показали внутрипузырные инстилляции диметилсульфоксидным раствором, коктейли из лидокаина и гидрокартизона, инстилляции сульфата хондроитина и пентосана, а так же с антибиотиками и гиалуроновой кислотой.
Для быстрого слущивания пораженного дефективного слоя уротелия и скорейшего его обновления назначаются уротелийуничтожающие прерпраты в виде диметилсульфоксида или хлорпактина.
Пероральная терапия включает:
- препараты анальгетиков типа – диклофенака, метамизола, бупренорфина и левометадона, мелоксикама или целекоксиба;
- кортикостероидные и антигистаминные средства в виде – супрастина, лоратадина, преднизолона;
- препараты, купирующие кислозависимые патологии (антагонисты) — ранитидин, циметидин или фамотидин;
- антидепрессивные средства – доксипин или амитриптилин;
- ферментный препарат для секреции оксида азота в виде L-аргинина;
- метаботропные лекарственные средства (блокаторы МР) – толтерадина и оксибутинина, обладающие выраженным положительным эффектом при лечении ИЦ и при признаках трудно сдерживаемых позывах к мочеиспусканию.
Положительные результаты отмечают при внутрипузырных инъекциях бутулинистического токсина, чего нельзя сказать про внутрипузырную БЦЖ вакцинацию. Она не доказала свою состоятельность и в настоящее время почти не применяется. Это же можно сказать и про антибиотики. Их применение оправдано только, как средство, предупреждающее развитие инфекции при манипуляциях, а не как основной терапевтический препарат.
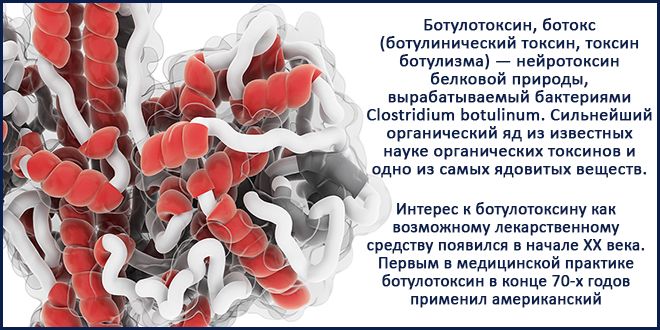
В периоде подострого течения ИЦ позитивное действие оказывают физиотерапевтические методики в виде:
- Эндовезикального ионофореза.
- Лазерного облучения органа.
- УВЧ.
- Индуктотерапии и бальнеотерапии.
В качестве вспомогательного лечения, врач может порекомендовать индивидуальную гомеопатическую терапию, основанную на лечебных травах.
Хотя влияние диеты на развитие ИЦ не доказано, продукты, способные раздражать структурные ткани мочевого пузыря, все же необходимо исключить из рациона. Они могут вызвать обострение заболевания. Это касается: крепкого кофе и чая, алкоголя, продуктов, обладающих мочегонным эффектом и блюд с острыми приправами.
https://youtube.com/watch?v=MIVtd3cW9xk
Причины
Как известно, одним из самых объективных диагностических методов для исследования паренхиматозных органов является пункционная биопсия. Только она ставит окончательную точку в спорном диагнозе, устанавливая морфологический, гистологический диагноз и изучает изменение клеток и их структуры. Так вот, по данным биопсии почек, выполненной по самым разным причинам, тубулоинтерстициальный нефрит был диагностирован от 3 до 9% случаев, протекающих как с клиническими проявлениями, так и без.
Основными причинами, приводящими к развитию интерстициального воспаления, являются:
- острые и хронические инфекции;
- болезни обмена веществ;
- аутоиммунные заболевания — красная волчанка, саркоидоз, синдром Шегрена;
- онкологическая патология;
- отравление солями тяжелых металлов;
- лучевая болезнь;
- состояние после трансплантации почек;
- лекарственное поражение почек.
Последняя причина является очень важной. Практически в половине случаев интерстициальный нефрит вызывался побочным эффектом различных лекарственных препаратов
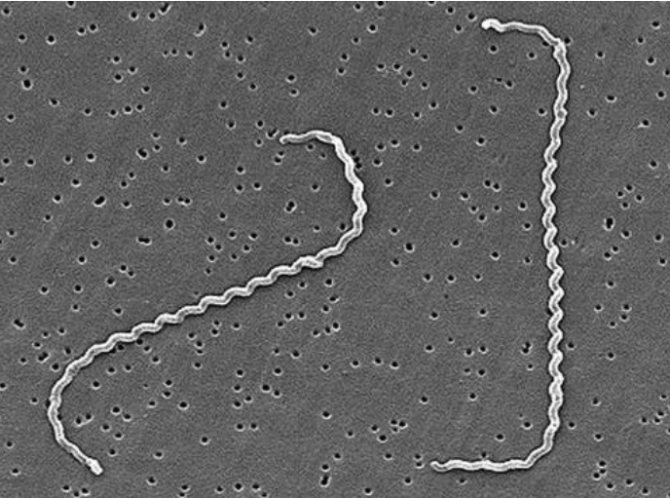
Геморрагическая лихорадка с почечным синдромом, как природноочаговое заболевание, протекает по типу типичного инфекционного острого тубулоинтерстициального нефрита, и подробно о геморрагической лихорадке написано здесь. В редких случаях причиной интерстициального нефрита является лептоспироз, и соответствующая патология ещё в конце XIX века называлась «промежуточным набуханием» почек. Возбудители лептоспироза с их «изящной структурой» на рисунке ниже.
Наконец, довольно редко речь может идти об идиопатическом остром интерстициальном нефрите, при котором не удаётся выявить абсолютно никаких причин.
Какие лекарства являются причиной ИН?
Чаще всего причиной развития острого интерстициального нефрита является приём нестероидных противовоспалительных препаратов (НПВС), причем нет никакой разницы, являются они селективными (мелоксикам, пироксикам, кетопрофен) или неселективными (индометацин, ацетилсалициловая кислота, ибупрофен) ингибиторами циклооксигеназы. Вторая причина – это антибиотики и антибактериальные препараты. При этом риск развития интерстициального нефрита в случае приема НПВС и антибиотиков при его возникновении распределился почти поровну. Риск развития лекарственного ИН существенно возрастает в пожилом возрасте.
Трудно сказать, какие конкретно антибиотики могут привести к развитию воспалительного фиброза в почках. Это цефалоспорины и фторхинолоны, аминогликозиды и противотуберкулезные антибиотики – изониазид, рифампицин, этамбутол. Может развиться воспаление как реакция на пенициллин (один из самых безобидных и малотоксичных антибиотиков) и тетрациклин.
Из противовирусных препаратов нефротоксичны ацикловир и интерферон. В некоторых случаях нефрит развивался как реакция на применение фуросемида, индапамида, препаратов для ингибирования протонной помпы, (омепразол), на гипотензивные, противосудорожные средства и на многие другие препараты.
Что касается хронических форм интерстициального нефрита, то здесь чаще всего виноваты также НПВС со значительным анальгезирующим эффектом, анальгин, цисплатин, и циклоспорин А.
Осторожно: китайские травы!
Это звучит непривычно, но в мировой медицине существует современный термин – «сhinese herb nephropathy», то есть «нефропатия китайской травы».
Так называют особое течение нефротического синдрома, с быстрым прогрессированием хронической почечной недостаточности. При проведении биопсии можно обнаружить массивный интерстициальный фиброз. Доказано, что нефротоксическое действие различных препаратов, содержащих китайские травы из рода Кирказоновых, обусловлено особой кислотой, которая имеет название аристолохиковая кислота. Кроме нефротоксичности, это соединение обладает канцерогенным и мутагенным действием. Установлено, что доза экстракта Aristolochia fangchi из растения Stephania tetrandra (четырыхтычинковой стефании, которая широко применяется в китайской медицине), приводит к развитию ХПН в 30,8% случаев. Поэтому интерстициальный нефрит – это еще и заболевание, которое может быть вызвано токсичными факторами живой природы. К сожалению, иногда это растение до сих пор применяется.
По такому типу протекает так называемая балканская нефропатия, которая встречается у взрослых людей, течёт длительно, и, в среднем, через 20 лет приводит к развитию хронической почечной недостаточности. Это заболевание эндемично для районов Хорватии, Сербии, Болгарии, и связано с длительным отравлением почек лекарственными растениями.