Инфаркт
Содержание:
Диагностика инфаркта и его осложнений
Окончательный диагноз «инфаркт миокарда» ставится не по ранним симптомам, а по результатам медицинского обследования. Диагностика начинается уже в карете скорой помощи – проводится ЭКГ. По полученным данным можно определить степень поражения миокарда, диагностировав одну из четырех стадий, каждая из которых имеет свои проявления на кардиограмме. От этого зависит лечение и прогноз.
В больнице проводят еще два информативных исследования – эхокардиографию и биохимический анализ крови. ЭхоКГ детально показывает очаг некроза, его размеры, глубину поражения сердечной мышцы, расположение питающих сосудов, их состояние, состояние окружающих тканей. Биохимический анализ крови необходим для обнаружения специальных фракций белков, которые выделяются при распаде клеток миокарда – кардиотропных белков (МВ-КФК, ЛДГ1, ЛДГ5, тропонин). Это быстрый метод подтверждения диагноза – результат можно получить уже через час. Также по содержанию белков активной фазы воспаления (С-реактивный белок) судят об активности воспалительных процессов.
Если внезапные проявления заболевания устранены, больной находится в стационаре под надзором врачей, это не значит, что он уже здоров. Инфаркт опасен своими поздними осложнениями.
В связи с отмиранием мышечной ткани и появлением на сердце соединительнотканного рубца, пораженная зона больше никогда не вернется к выполнению своих функций. Главным осложнением инфаркта является появление у больного сердечной недостаточности, и как следствие – одышки, отеков легких, отеков конечностей, непродуктивного кашля, нарушений сердечной проводимости.
Воспалительный процесс может распространиться на другие оболочки сердца. При большом размере рубца стенка сердца истончается, после чего может разорваться при определенных нагрузках.
Нередко из-за ухудшения циркуляции и застоя крови возникают тромбоэмболические осложнения. Частой проблемой является кардиогенный шок, который может развиться и в начальной стадии болезни. На поздних стадиях возникает реперфузионный синдром, связанный с попаданием насыщенной кислородом крови к некротизированным тканям. Наиболее поздним, но одним из самых опасных осложнений является синдром Дресслера – аутоиммунный ответ организма на свои же дефектные белки.
Как распознать инфаркт
Инфарктом миокарда называется некроз (смерть клеток и тканей) сердечной мышцы, вызванная острыми нарушениями кровообращения. Это острый процесс, который возникает и развивается стремительно. Первые симптомы инфаркта появляются внезапно, к ним относятся:
- острая жгучая загрудинная боль, которая отдает в левую лопатку, плечо, руку, челюсть, иногда в живот или промежность. Возникнув, болевые ощущения не утихают и не снимаются обычными обезболивающими средствами (в стационаре их устраняют наркотическими анальгетиками). Больной держится за сердце, может моментально ослабеть, упасть;
- перебои в сердечной деятельности – аритмии и фибрилляции . Больной жалуется на ощущение неритмичной работы сердца, неравномерное сердцебиение. Распространенным симптомом является ощущение остановки сердца, которое сопровождается сильным страхом;
- бледность кожных покровов, липкий холодный пот;
- сердечная недостаточность – обычно развивается через несколько часов после начала приступа, а иногда и быстрее, проявляется одышкой, цианозом кожных покровов.
Возможны также и неспецифические симптомы, например, повышение артериального давления, слабость, потеря сознания, прерывистое дыхание. Эти же признаки могут быть предвестниками грядущего поражения миокарда.
Следует иметь в виду, что у пациентов с сахарным диабетом встречается опасная безболезненная форма заболевания. В этом случае пациент испытывает не боль, а дискомфорт в области сердца.
Инфаркт миокарда – симптомы и лечение
Симптоматика данного заболевания может протекать типично и атипично. Однако, специфические изменения в биохимических анализах (маркеры некротических процессов в миокарде) и ЭКГ-признаки ИМ отмечаются в обоих случаях.
Типичный инфаркт миокарда – симптомы
Основные симптомы инфаркта миокарда у женщин и мужчин схожи. Предвестники приступа отмечаются достаточно редко и могут проявляться одышечной симптоматикой, тревожностью, слабостью, потливостью, учащением сердечного ритма.
Важно! Симптомы инфаркта чаще всего появляются утром на фоне полного покоя либо после интенсивных физ.нагрузок, нервного перенапряжения, испуга, стресса, приступа гнева, во время приступа артериальной гипертензии и т.д. Основным проявлением ИМ является интенсивная болевая симптоматика
Боли при инфаркте миокарда острые («кинжальные»), жгучие и интенсивные. Болевой синдром не связан с дыханием, кашлем или сменой положения тела
Основным проявлением ИМ является интенсивная болевая симптоматика. Боли при инфаркте миокарда острые («кинжальные»), жгучие и интенсивные. Болевой синдром не связан с дыханием, кашлем или сменой положения тела.
Длительность боли превышает двадцать минут. Прием валидола, препаратов нитроглицерина, спазмолитиков и т.д. не снижает интенсивность болевой симптоматики.
Часто боли иррадиируют в область:
- левой руки и лопатки,
- нижней челюсти (боль может напоминать зубную),
- уха (пульсирующие боли в ухе, напоминающие симптоматику отита),
- живота (симуляция клиники острого живота).
Интенсивность болевой симптоматики зависит от обширности зоны ишемии. Чем больше зона поражения миокарда, тем сильнее болевая симптоматика.
Также отмечается появление тахикардии (учащенное сердцебиение), нарушения сердечного ритма, ощущения «замирания» сердца, ощущение «комка в горле».
На фоне интенсивной боли появляется:
- выраженная одышка;
- слабость;
- профузная потливость (часто отмечается липкий, холодный пот);
- бледность кожи (может отмечаться гиперемия лица и цианоз конечностей);
- чувство страха (частым симптомом является выраженный страх смерти).
В некоторых случаях отмечается навязчивый кашель, заторможенность, сильное головокружение, потеря сознания, симптомы острой левожелудочковой сердечной недостаточности (развитие отека легких, сердечной астмы и т.д.).
АД в начале приступа может резко повышаться, затем давление снижается, вплоть до минимальных значений.
Внимание! При миокардиальных инфарктах, приблизительно в тридцати процентах случаев пациент умирает в течение получаса после появления симптомов заболевания от остановки сердца
Первые симптомы инфаркта миокарда у женщин
У женщин молодого возраста инфаркт миокарда развивается намного реже, чем у мужчин. Данное различие обусловлено тем, что до наступления менопаузы у женщин отмечается физиологически высокий уровень эстрогена, способствующий поддержанию эластических свойств сосудов и снижению риска развития атеросклероза, тромбоза, ИБС и т.д.
Справочно. Предвестники миокардиального инфаркта у женщин встречаются чаще, и могут проявляться выраженным беспокойством, тахикардией, нестабильным АД.
Болевая симптоматика у женщин может быть менее выражена, однако у них часто наблюдается:
- сильная тошнота и рвота,
- лихорадочная симптоматика,
- отечная и одышечная симптоматика,
- мышечная слабость,
- сильная потливость,
- выраженная тахикардия и аритмия.
Также у женщин чаще регистрируются сильные головокружения и обмороки.
Инфаркт миокарда – симптомы у мужчин
У мужчин инфаркты чаще возникают в молодом возрасте. Симптомы инфаркта миокарда у мужчин не имеют специфических особенностей.
У них часто отмечаются:
- интенсивные болевые ощущения,
- сильная потливость,
- гипертоническая симптоматика,
- бледность кожи,
- цианоз,
- тахикардия и т.д.
Справочно. В молодом возрасте, малоочаговые ИМ могут протекать бессимптомно. Основная опасность данной формы заболевания заключается в том, что последствия бессимптомного инфаркта у мужчин часто проявляются повторными, крупноочаговыми формами ИМ.
Резорбционно-некротическая симптоматика
В связи с тем, что ИМ сопровождается развитием миокардиальных некрозов, продукты некротического распада в большом количестве попадают в кровь.
Данный процесс сопровождается развитием специфической резорбционно-некротической симптоматики, проявляющейся появлением:
- высокой лихорадки (лихорадка длится не более семи дней), озноба, слабости, тахикардии, тошноты;
- лейкоцитоза до 15*109;
- высокой скорости оседания эритроцитов (СОЭ повышается к концу первой недели, после перенесенного заболевания);
- анэозинофилии.
Курс терапии
В стационаре больному сделают электрокардиограмму и возьмут кровь на анализ. Ориентируясь на полученные данные, доктор составит схему терапии. Ее целью будет остановка некротических изменений миокарда и улучшения питания сердца. Основу лечения представляют капельницы, уколы и таблетки. В запущенных случаях проводится операция по восстановлению проходимости сосудов. В домашних условиях больной продолжит принимать препараты и соблюдать правила профилактики. Дополнить курс терапии можно народными рецептами. Они фактически не вызывают побочных реакций и обладают богатым полезными веществами составом.
В медикаментозное лечение входят следующие группы лекарственных средств:
- Антиагреганты («Тикагрелор», «Аспирин») снижают степень агрегации тромбоцитов, предотвращая образование тромбов. Их применение значительно уменьшает вероятность инсульта и инфаркта. Побочные действия после приема подобных препаратов проявляются редко. Самым распространенным считается высокий риск кровотечения.
- Антикоагулянты («Дикумарин», «Гепарин»)снижают степень свертываемости крови и останавливают процесс тромбообразования. Из-за особенностей лечебного эффекта назначают их лишь в острой стадии.
- Статины («Аторвастатин», «Флувастатин») используются для снижения кон (высокой плотности) холестерина, который является основным виновником развития атеросклероза.
- Бета-адреноблокаторы («Флестролол», «Метопролол») снижают степень восприятия адреналина, что приводит к уменьшению давления, частоты сердцебиения и потребности миокарда в кислороде.
- Ингибиторы АПФ («Беназеприл», «Цилазаприл») оказывают сосудорасширяющее и гипотензивное воздействие путем замедления выработки ангиотензинаII.
- Нитраты («Монизол», «Нитроглицерин») способствуют улучшению кровоснабжения миокарда и снижению нагрузки с сердечной мышцы. Достигается результат благодаря сосудорасширяющему эффекту. После их приема снижается вероятность проявления инфаркта миокарда и облегчается состояние.
Оперативное вмешательство
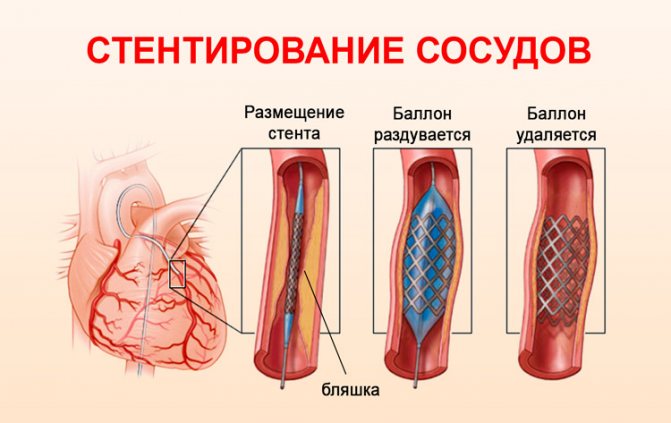
Операция рекомендована пациентам, у которых высока вероятность развития осложнений и перехода нестабильной стенокардии в инфаркт миокарда. Первоначально проводится малоинвазивное вмешательство (коронарография) с целью определения места сужения. Врачи сделают прокол бедренной артерии и проведут через нее в сердечную мышцу катетер. С его помощью вводится контрастное вещество, позволяющее увидеть на рентгенографии места закупорки сосудов. На основании полученных данных будет рекомендована одна из следующих операций:
- Стентирование проводится с целью расширения коронарного сосуда. Оно относится к числу малоинвазивных операций, поэтому период восстановления довольно короткий.
- Аортокоронарное шунтирование назначается для создания дополнительных путей крови в обход пораженных участков. Хирургическое вмешательство открытое, поэтому больного ожидает длительный этап реабилитации.
Успешно проведенная операция способствует существенному улучшению питания сердца. Состояние пациента стабилизируется, а шанс развития осложнений снижается.
Первые признаки инфаркта
Первые симптомы инфаркта миокарда у взрослых появляются внезапно, определить их можно используя 4 главных признака:
- Бледность кожных покровов, липкий холодный пот;
- Перебои в сердечной деятельности – аритмии и фибрилляции. Больной жалуется на ощущение неритмичной работы сердца, неравномерное сердцебиение. Распространенным симптомом является ощущение остановки сердца, которое сопровождается сильным страхом;
- Острая жгучая загрудинная боль, которая отдает в левую лопатку, плечо, руку, челюсть, иногда в живот или промежность. Возникнув, болевые ощущения не утихают и не снимаются обычными обезболивающими средствами (в стационаре их устраняют наркотическими анальгетиками). Больной держится за сердце, может моментально ослабеть, упасть;
- Сердечная недостаточность – обычно развивается через несколько часов после начала приступа, а иногда и быстрее, проявляется одышкой, цианозом кожных покровов.
Возможны также и неспецифические симптомы, например, повышение артериального давления, слабость, потеря сознания, прерывистое дыхание. Эти же признаки могут быть предвестниками грядущего поражения миокарда.
При инфаркте миокарда больной жалуется на внезапную боль в области сердца и за грудиной, ощутимые нарушения в работе сердца. Следует иметь в виду, что у пациентов с сахарным диабетом встречается опасная безболезненная форма заболевания. В этом случае пациент испытывает не боль, а дискомфорт в области сердца.
Инфаркт чаще всего появляется в утренние часы, ближе к рассвету. Это связано с тем, что ночью сердце работает не в таком интенсивном режиме, как днем, а утренний подъем связан с выбросом в кровь гормонов, стимулирующих его активность. Поэтому в утренние часы наиболее вероятны такие явления, как повышение артериального давления, учащенное сердцебиение, аритмии, и как следствие, разрывы атеросклеротических бляшек. Но это не значит, что инфаркт не может настигнуть человека в другое время суток.
Инфаркт миокарда у женщин: особенности
Опасность его появления для женщин наступает примерно на 10 лет позже, чем для мужчин, так как и атеросклероз в женском организме развивается позже. Это обусловлено особенностями влияния женских половых гормонов на липидный обмен. Эстрогены являются мощным фактором защиты организма, в который природа вложила детородную функцию.
Эта закономерность имеет прямое отношение к атеросклерозу. В репродуктивном возрасте риск сердечно-сосудистых осложнений у женщин в три раза меньше, чем у мужчин. Согласно Фремингемскому исследованию, с наступлением менопаузы в 50 лет уровень холестерина достигает сравнимых значений у мужчин и у женщин, однако у дам в дальнейшем наблюдается рост этого показателя, в то время как у мужчин он остается неизменным.
Женский инфаркт миокарда до 50 лет – редкость, затем заболеваемость начинает расти. Сегодня предполагается также наличие взаимосвязи между инфарктом миокарда и продолжительным приемом противозачаточных средств.
Инфаркт миокарда у мужчин: особенности
Общеизвестно, что заболеваемость и смертность от сердечно-сосудистой патологии у мужчин в 3-5 раз выше, чем у женщин. Главный виновник – атеросклероз.
У мужчин 50-59 лет инфаркт миокарда фиксируется в 6 раз чаще, чем у женщин. По мнению Всероссийского научного общества кардиологов, у молодых мужчин и мужчин среднего возраста он чаще становится первым симптомом ишемической болезни сердца, дебютируя без предшествующих клинических проявлений, нежели это бывает у женщин.
Как определить инфаркт у женщин и мужчин
В зависимости от пола проявления инфаркта могут несколько отличаться. Дело в том, что у женщин и мужчин разный болевой порог, гормональный фон и естественная резистентность организма, поэтому скорость и полнота реакции на патологию также разнятся. Отличия связаны также с особенностями труда мужчин и женщин, а также с большей распространенностью вредных привычек среди мужчин.
Статистически, мужчины болеют чаще женщин. Возраст манифестации заболевания также отличается – для мужчин критической отметкой является 40 лет. Для женщин эта цифра составляет 50 лет. Наивысший риск возникновения инфаркта среди населения фиксируется у мужчин старше 60 лет.
У мужчин первые признаки инфаркта появляются быстрее, и в дальнейшем симптомы проявляются сильнее. Как правило, у них наблюдается классическая клиническая картина заболевания.
Инфаркт у женщин часто протекает более скрытно, проявляется колющей болью в животе, слабостью, временными аритмиями, но от этого он не становится менее опасным. Из-за позднего обращения за медицинской помощью у женщин выше риск развития осложнений.
Как распознать инфаркт
Инфарктом миокарда называется некроз (смерть клеток и тканей) сердечной мышцы, вызванная острыми нарушениями кровообращения. Это острый процесс, который возникает и развивается стремительно. Первые симптомы инфаркта появляются внезапно, к ним относятся:
- острая жгучая загрудинная боль, которая отдает в левую лопатку, плечо, руку, челюсть, иногда в живот или промежность. Возникнув, болевые ощущения не утихают и не снимаются обычными обезболивающими средствами (в стационаре их устраняют наркотическими анальгетиками). Больной держится за сердце, может моментально ослабеть, упасть;
- перебои в сердечной деятельности – аритмии и фибрилляции . Больной жалуется на ощущение неритмичной работы сердца, неравномерное сердцебиение. Распространенным симптомом является ощущение остановки сердца, которое сопровождается сильным страхом;
- бледность кожных покровов, липкий холодный пот;
- сердечная недостаточность – обычно развивается через несколько часов после начала приступа, а иногда и быстрее, проявляется одышкой, цианозом кожных покровов.
Возможны также и неспецифические симптомы, например, повышение артериального давления, слабость, потеря сознания, прерывистое дыхание. Эти же признаки могут быть предвестниками грядущего поражения миокарда.
Следует иметь в виду, что у пациентов с сахарным диабетом встречается опасная безболезненная форма заболевания. В этом случае пациент испытывает не боль, а дискомфорт в области сердца.
Причины, способствующие развитию инфаркта
В большинстве случаев инфаркт развивается в результате стресса, на фоне уже имеющихся заболеваний ССС.
Интересен тот факт, что у ожесточенных людей есть больший шанс «заработать» инфаркт или инсульт, так что будьте добрее, господа.
Причины, по которым инфаркт может возникнуть:
- Образ жизни: сигареты, гипертония, гиподинамия, высокий уровень холестерина и глюкозы, ожирение (объем талии у мужчин должен быть менее 94 см).
- Неизменные факторы: мужской пол, возраст после 65 лет, принадлежность к негроидной расе.
Причиной развития поражения сердечной мышцы или инсульта может стать хроническая патология почек. Повреждение клубочков обуславливает повышенное давление, которое очень сложно корректируется с помощью медикаментозных средств.
Специалисты склонны выделять следующие причины инфаркта или инсульта:
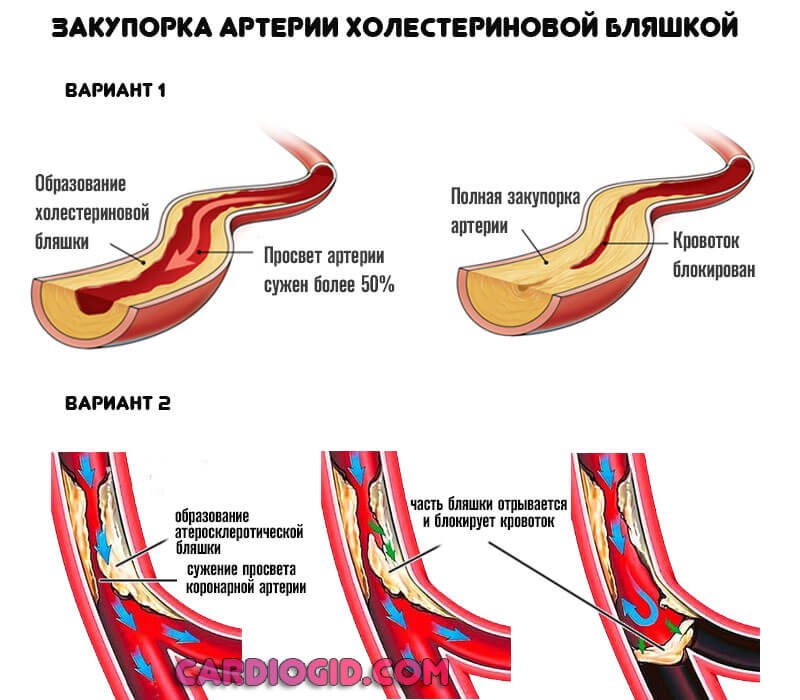
- Курение. У врачей такая причина стоит на первом месте, это объясняется тем, что при курении происходит микротравмирование тканей легких с последующим тромбообразованием. Эмболы отрываются, попадают в кровоток и достигают коронарных артерий, где происходит закупорка. Попадая в мелкие артерии, эмболы провоцируют стенокардию. Расширить сосуды помогает процедура стентирования.
- Высококалорийная диета (холестерин). Как следствие ‒ возникновение атеросклеротических бляшек, которые по той же схеме, что и эмболы, провоцируют инфаркт.
- Гиподинамия и, как следствие, дряблость мышечной ткани тела («второе сердце») и ожирение.
В последнее время инфаркт миокарда все чаще регистрируется у лиц молодого возраста. Если ранее признаки инфаркта обычно диагностировались у мужчин старше 60 лет, то в последние десятилетия все чаще заболевание регистрируется у мужчин после 30 лет.
По данным статистики, наиболее уязвимы в отношении инфаркта сердца мужчины в возрастной группе 40–60 лет. После 40 лет и до 60 вероятность возникновения инфаркта возрастает, затем начинает снижаться, и в 70 лет инфаркты диагностируются значительно реже.
Причина в том, что при частых приступах стенокардии формируются коллатеральные сосуды, которые задействуются в случае нарушения кровообращения в центральных артериях. У мужчин старше 50 лет заболеваемость инфарктом такая же, как у женщин в данной возрастной группе.
К наиболее частым причинам инфаркта у мужчин относится атеросклеротическое поражение кровеносных сосудов. Нередко патологический процесс развивается при наличии генетической предрасположенности, заболеваний почек (с поражением почечных клубочков), артериальной гипертензии, эндокринных нарушений.
Одним из основных факторов риска развития инфаркта миокарда является курение, которое приводит к микротравмированию тканей легкого, последующему тромбообразованию и закупорке коронарных артерий. Риск развития инфаркта миокарда увеличивается в весенне-осенний период.
В группе риска – мужчины
Врачи обследовали почти 2000 мужчин и женщин в возрасте от 45 до 84 лет, не имевших заболеваний сердечно-сосудистой системы, а спустя 10 лет повторно сделали МРТ сердца тем же пациентам.
У 8% из них на сердце были обнаружены рубцы, свидетельствующие о перенесенном инфаркте миокарда – при этом 78% переживших приступ пациентов даже не знали об этом.
Мужчины переживали “тихий инфаркт” в пять раз чаще, чем женщины.
Судя по результатам исследования, факторы риска SMI – ровно такие же, как и у обычного инфаркта: курение, лишний вес, недостаток физических нагрузок, высокое давление, уровень холестерина и диабет.
“В результате SMI сердце начинает хуже работать, на нем появляются рубцы, – объясняет Джордж Плацки. – А учитывая тот факт, что многие пациенты, пережившие “тихий инфаркт”, не обращаются за медицинской помощью сразу, у них возрастает риск повторного приступа, который может оказаться более серьезным”.
Иногда перенесенный инфаркт у мужчин обнаруживают лишь спустя несколько недель или даже месяцев после приступа – в ходе регулярного осмотра или после обращения в больницу с жалобами на хроническую усталость, непроходящую одышку или затянувшуюся изжогу.
При этом врачу диагностировать SMI несложно – чаще всего для этого достаточно сделать обычную кардиограмму или УЗИ сердца. Еще один простой способ – анализ крови на присутствие специфического белка (тропонина Т), который попадает туда при повреждении клеток сердечной мышцы.
Как можно заподозрить инфаркт миокарда?
Если человек страдает стенокардией, то у него часто возникают боли за грудиной (в центре груди). Стенокардия считается предынфарктным состоянием, который может случиться в любой момент, но может и не произойти никогда. Поэтому, чтобы отличить приступ стенокардии от инфаркта нужно знать некоторые особенности.
- Боль на несколько порядков сильнее той, что при стенокардии. Человек может терять сознания от ее силы. Есть очень много сравнений этой боли, которые описали люди перенесшие ИМ.
- Частые приступы боли с продолжительностью (даже не очень сильной) более 30 минут.
- Часто такие боли сопровождаются резкой слабостью, потливостью, падением артериального давления и одышкой.
- У человека возникает страх смерти, и он сильно возбужден.
- Но в некоторых случаях, ИМ протекает под различными масками не типичной для него клинической картины.
Как определить что это точно инфаркт миокарда?
Первым делом это та клиническая картина, которая описана выше, но чтобы доказать нужно снять ЭКГ и взять кровь на анализ, для выявления активности специфических ферментов. ЭКГ может снять врач скорой помощи и по наличию изменений в сторону инфаркта приступить к немедленной госпитализации больного.
Что делать до приезда скорой помощи, если вы заподозрили инфаркт?
1. Первым делом вызвать скорую помощь.

2. Уложить, успокоить и расстегнуть одежду, а также обеспечить приток свежего воздуха, например, открыть окно или дать кислородную подушку, если есть. Для успокоения можно использовать седативные средства: настойка пустырника, валерианы.
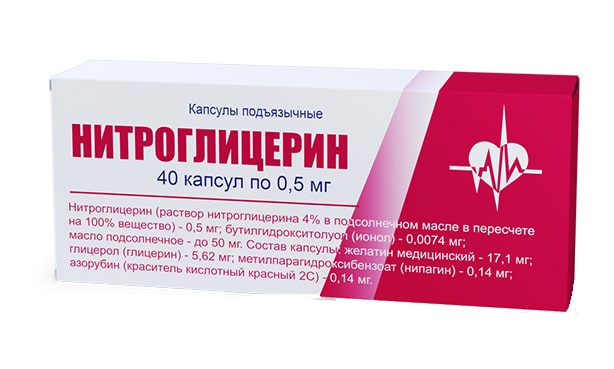
3. У людей страдающих стенокардией всегда должен быть с собой нитроглицерин, который они применяют при приступе. Так вот, при возможном инфаркте дать одну таблетку нитроглицерина(0,5 мг) под язык, если это спрей, то одну дозу спрея. Если не помогло, то через 5 минуты (спрей через 3 мин) можно дать еще одну таблетку. Если снова не помогло, то еще одну через 5 минуты. В это время нужно следить за артериальным давлением (АД), чтоб оно не падало ниже 90/60 мм рт. ст.
Нитроглицерин
4. Также следует дать разжевать таблетку аспирина (ацетилсалициловая кислота).
Аспирин
5. Если есть анаприлин (пропранолол), то его нужно дать под язык, однократно 1 таблетку (если пульс не ниже 50 ударов минуту, а АД не ниже 90/60 мм рт. ст.).
Анаприлин
Конечно, неплохо было бы до приезда скорой дать обезболивающее, но обычные средства от боли тут, к сожалению, не помогут.
Дорогие читатели, если вы проделаете то, что перечислено выше до приезда скорой помощи, то вы реально можете спасти жизнь человеку и шансов, что он выживет, будет больше. Но обязательно, когда приедет скорая, то скажите врачу обо всех лекарствах, которые вы дали больному. Не забывайте следить за пульсом и АД!
Какие прогнозы у человека, у которого все-таки произошел инфаркт миокарда?
Во-первых, прогноз зависит от вида инфаркта. Он может быть либо обширным, либо микроинфаркт. Это зависит, на каком уровне коронарной артерии, питающей сердце, произошла полная закупорка сосуда, и какая площадь миокарда осталась без питания.
Во-вторых, все зависит от времени, которое прошло от начала приступа и до оказания адекватной помощи пациенту. Потому что, к сожалению, очень много людей с начавшимся ИМ не довозят до больницы.
В третьих, при оказании правильной доврачебной помощи, что была перечислена выше, можно неплохо выиграть время и отсрочить прогрессирование некроза сердечной мышцы. И, как следствие, улучшить прогноз.
Кроме всего этого, прогноз будет зависеть от того, разовьются ли осложнения:
- Острая сердечная недостаточность
- Отек легких
- Тяжелые нарушения ритма и проводимости
- Разрыв сердца
- Тромбоэмболия легочной артерии (ТЭЛА)
- Кардиогенный шок
При наличии какого-нибудь осложнения возможен неблагоприятный исход.
Самой эффективной помощью при инфаркте миокарда является проведение в первые 6 часов реваскуляризации хирургическим путем (восстановление проходимости коронарных артерии) или тромболитической терапии (растворение тромба, закупоривавшего просвет сосуда). Но не всегда удается это сделать. Так как, часто бывает уже поздно, потому что после 6 часов он уже неэффективен. Могут быть противопоказания и из-за возможных тяжелых побочных эффектов тромболизис не проводят. Кроме того, препараты для этой процедуры очень дорогие и есть не в каждой больнице.
Инфаркт миокарда так и остается одной из главных проблем кардиологии в нашей стране, в связи с высокой смертностью.