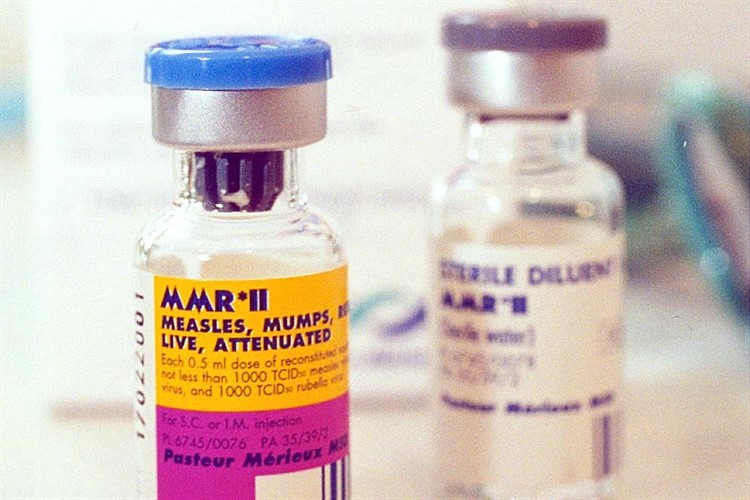Корь
Содержание:
Симптомы заболевания
Типичная корь у детей имеет характерную симптоматику. Она начинается остро.
Этап 1
Появляются признаки интоксикации и катарального воспаления. К начальным симптомам относятся сухой надоедливый кашель, заложенность носа, иногда с умеренными слизистыми выделениями.
Температура повышается в рамках субфебрильных показателей. В первый день болезни местные проявления будут скудные: незначительное покраснение и разрыхленность слизистой ротоглотки.
Этап 2
На вторые–третьи сутки катарального периода признаки кори становятся более выраженными. Кашель усиливается, может быть резким, грубым. Начинает проявляться конъюнктивит. Наблюдается отек век, гиперемия, светобоязнь. На мягком небе видны довольно крупные пятна темно-красного окраса. Слизистая щек отечная, гиперемированная, рыхлая.
Этап 3
За 1–2 дня до начала высыпания можно увидеть пятна Бельского – Филатова – Коплика. Этот симптом специфичен для кори. Если ребенок откроет рот, то в области малых коренных зубов, на щеках, деснах и внутренней поверхности губ будут выявляться характерные маленькие белесые точки, окаймленные венчиком красного цвета.
Эти пятнышки не сливаются. Они похожи на прыщики и представляют собой участки погибшего эпителия. Часто их появление сопровождает сероватый налет на деснах и языке. Может развиваться дисфункция ЖКТ — из-за внедрения вируса в слизистую оболочку кишечника.
Этап 4
Симптомы интоксикации в катаральную фазу будут выражаться умеренно или слабо. Температура тела поднимается не выше 38°C, реже — 39°C. Больной ребенок испытывает недомогание, слабость, снижение аппетита, головные боли. При развитии ранних осложнений самочувствие малыша будет значительно хуже. К концу катарального периода ребенок имеет характерный внешний вид: одутловатое лицо, опухшие веки, на глазах слезы, из носа текут сопли.
Этап 5
На четвертый–пятый день болезни начинается сыпь. Изменения в ротовой полости сохраняются. Больного беспокоит насморк. Кашель становится более частым, иногда мучительным. Горло становится воспаленным. Может появиться осиплость голоса из-за поражения гортани. У детей младшей возрастной группы, особенно у грудничков, возможны диспепсические расстройства.
Нарастает интоксикация. Термометр показывает высокие значения (от 38,5 до 40°C). Может быть выраженная головная боль, бред, рвота, учащение пульса, снижение артериального давления и другие симптомы. Наблюдается лимфаденопатия.
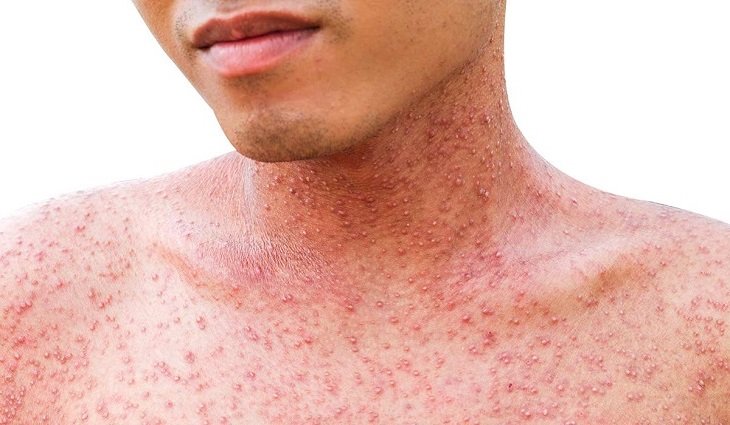
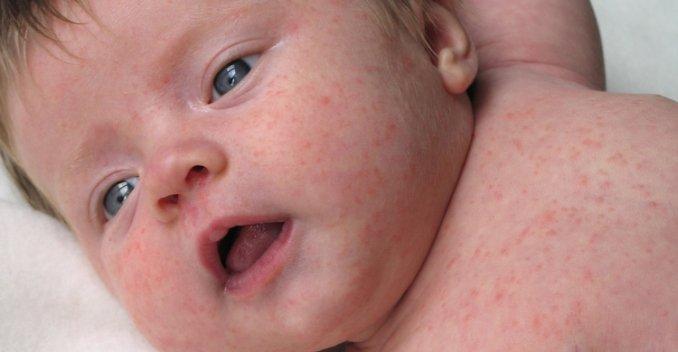
Экзантема будет высыпать 3–4 дня, строго поэтапно. Таким же последовательным будет преобразование в пигментацию. Первые элементы сыпи возникают за ушными раковинами и на носу. Затем они распространяются на подбородок, шею, верхнюю часть плечевого пояса. На вторые сутки экзантема покрывает кожу туловища, на третьи — верхние и нижние конечности. Высыпания вначале пятнистые, потом они растут, сливаются и становятся пятнисто-папулезными.
Этап 6
Через 2–3 дня от появления первых элементов сыпи начинается период пигментации. Пигментированные участки возникают в той же последовательности: голова, тело, конечности. Можно наблюдать следующую картину: на лице и верхней части туловища видна пигментация, на руках и ногах — яркая сыпь. Эта отличительная особенность высыпаний помогает при проведении дифференциального диагноза.
Этап 7
При гладком течении болезни пигментированные элементы постепенно будут проходить.
К седьмому–девятому дню исчезнет клиника катаральных явлений. При тяжелых формах и присоединении вторичной инфекции длительность болезни увеличится. Это будет негладкое течение кори. Характер симптомов будет зависеть от локализации и этиологии осложнений.
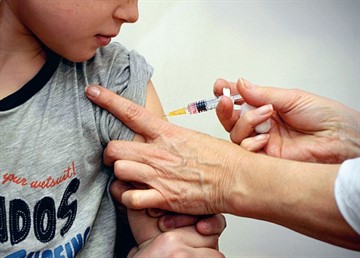
Прививки

Самый надёжный и эффективный метод профилактики заболевания — прививка от кори, которая представляет собой искусственное, ослабленное инфицирование маленького организма вирусом, в результате чего вырабатывается защитный иммунитет. Что должны знать родители об этой вакцинации:
Периоды развития болезни
Первая вакцинация должна проводиться в возрасте от одногонадцати до четырнадцати месяцев, а вторая — в возрасте от 15 до 23 месяцев. Для взрослых, чей статус вакцинации неясен или когда вакцинация не была выполнена полностью и в которой не было инфекции с корью в детском возрасте, также рекомендуется базовая иммунизация.
Существует также возможность постэкпозиционной вакцинации. Это означает, что вакцинация проводится после контакта с человеком, инфицированным корью, с тем чтобы предотвратить начало заболевания с помощью кори. Это возможно через три-пять дней после контакта. Это полезно, если инфекция не была сделана до сих пор и не было проведена предварительная безопасная вакцинация.
- после прививки с 6 по 20 день может подняться температура, появиться конъюнктивит, образоваться мелкие высыпания на теле — всё это неопасно и проходит в течение 2–3 дней;
- первая вакцинация детям против кори проводится в 1 год, вторая — в 6 лет;
- при этом врачами используются моновакцины или тривакцина (краснуха, корь, эпидемический паротит);
- прививка гарантирует стойкий эффект защиты от кори в течение 15 лет;
- противопоказаниями к вакцинации от кори относятся такие заболевания, как: острые инфекции, патологии крови, поражения сердца, ревматизм, острый нефрит.
Несмотря на тяжесть заболевания, прогноз при детской кори благоприятный. Крайне редко наступает летальный исход — только при развитии осложнений из-за позднего или неправильного лечения.
Также полезной является пост-экспрессивная иммунизация в общинных учреждениях. Все невакцинированные и никогда больные люди вакцинированы, чтобы предотвратить распространение патогена. В целом, люди, страдающие от кори, не должны посещать общественные учреждения, по крайней мере, до пяти дней после появления сыпи, чтобы предотвратить заражение.
Поскольку люди являются единственным хозяином вируса кори и подходящей вакцины против вируса, наиболее эффективная защита по-прежнему является основной иммунизацией с двумя вакцинациями в детском возрасте. Характеристика острого воспалительного ответа при инфекции кори. Многонациональный обзор фактической диагностики и лечения подобозависимого склерозирующего панэнцефалита.
В последние десятилетия участились вспышки кори во многих регионах России. Причем нередко эта болезнь поражает не только детей, но и взрослых. Характер течения данного заболевания у зрелых людей намного тяжелее, чем у малышей. Одной из причин роста случаев заболеваний корью среди жителей РФ специалисты считают то, что многие родители в 90-х отказывались делать своим детям прививки от данной инфекции. Какие симптомы заболевания корью у взрослых, особенности течения этого заболевания?
Причины мужественной болезни
Тот, кто прошел корь, всю свою жизнь невосприимчив к этому заболеванию. Корь может, однако, приводить к осложнениям, а также к смерти, вопреки частому мнению о том, что это безопасное детское заболевание. Вакцинация против кори могла бы помочь. Передача вируса кори связана с капельной инфекцией, т.е. он кашляет, чихает или говорит. Но даже в воздухе вирус все еще заразителен в течение одного-двух часов.
Все люди, которые еще не страдали от кори или были вакцинированы против нее, могут заразиться вирусом. Младенцы, когда мать невосприимчивы к корью, защищаются антителом матери после рождения до пяти месяцев. Есть два этапа. Первый этап называется стадией простаты, в которой наблюдаются общие симптомы, подобные гриппу.
Осложнения
В особенно тяжелых случаях или при несвоевременно начатом лечении корь может осложняться вторичной бактериальной инфекцией – пневмонией. Во взрослом возрасте она также может способствовать развитию следующих патологий:
- менингита;
- менингоэнцефалита;
- полиневрита;
- язвы роговицы, кератита;
- снижения слуха;
- поражения внутрибрюшных лимфоузлов.
Самым редким и опасным осложнением выступает коревой энцефалит, вызывающий воспаление головного мозга. Именно поэтому своевременная прививка от кори взрослым очень важна. В детском возрасте заболевание переносится легче, а в зрелом может вызывать тяжелые осложнения.
Почему корь так опасна в пандемию
— Какова частота летальных исходов от кори?
— Корь может к летальному исходу в 0,2% случаев. Это значит, что 1-2 человека из тысячи заболевших корью умирают.
Корь может стать причиной отсроченных смертей, например, из-за подострого склерозирующего панэнцефалита — состояния, которое может себя проявить спустя годы после болезни. Например, ребенок в возрасте двух лет переболел корью, выздоровел, а в 16, в 20 или даже в 40 лет у него могут начать проявляться неврологические симптомы. На самом деле это «проснулся» оставшийся в организме вирус.
Подострый склерозирующий панэнцефалит (ПСПЭ) — редкое дегенеративное заболевание центральной нервной системы, причиной которого является стойкое инфицирование головного мозга вирусом кори. Начало наступает в среднем через 7 лет после перенесенной кори (от 1 месяца до 27 лет) и происходит в 5–10 случаях на миллион зарегистрированных случаев кори. Начало коварное, с прогрессирующим ухудшением функций поведения и интеллекта, за которым следует атаксия (нарушение согласованности движений различных мышц), судороги и, в конечном итоге, смерть.
Одно из довольно распространенных последствий кори, часто упоминаемых в последнее время — это временная иммуносупрессия. Вирус кори поражает в том числе клетки иммунной системы. Лишившись их, человек теряет и клеточную память о тех инфекциях, с которыми он ранее встречался (утрачивает иммунитет к ним), общая сопротивляемость организма к инфекциям также снижается.
— Ученые говорят, что пандемия коронавируса грозит вспышками кори в ближайшее время. Почему и к чему это приведет?

Делать ли прививку от гриппа, если вокруг — коронавирус?
— Весной во время самоизоляции во многих поликлиниках была приостановлена вакцинация, и очень многие дети не получили прививки в срок. Когда вакцинация возобновилась, многие не пошли в поликлиники, потому что боялись и не хотели лишний раз ни с кем контактировать.
Многим переболевшим коронавирусом дают необоснованно длительный медотвод после болезни и предлагают отложить прививку на полгода-год. Это приводит к росту числа людей, которые своевременно не получают вакцинацию.
Число людей, неиммунных к кори, растет. Это может стать причиной вспышек заболевания. В период пандемии, когда здравоохранение и без того перегружено, это может иметь тяжелые последствия для всех нас. И в этом сейчас основная опасность — увеличение нагрузки на систему здравоохранения.
Возбудитель кори
Вирус кори представляет собой одну нитку РНК, свернутую в спираль. Ее окружает оболочка (капсид) из белков и липидов. А сверху этот организм покрыт еще одной защитной оболочкой с выростами, похожими на шипы. Вирус имеет правильную круглую форму и небольшие размеры 120-230 нм.
Свойства вируса кори:
- Поражает в основном клетки эпителия верхних дыхательных путей, что проявляется в воспалении конъюнктивы, горла, гортани, трахеи. Также корью поражаются клетки нервной системы. С этим связывают сильную интоксикацию, иногда судороги и потерю сознания, воспаление оболочек мозга (менингит). Страдает и слизистая оболочка кишечника, что вызывает расстройство пищеварения.
- Белковые частички оболочки вируса вызывают аллергическую реакцию, которая лежит в основе большинства симптомов болезни: пятна Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, сыпь на коже и слизистой неба.
- Снижение иммунитета, связывают с тем, что вирус поражает лимфоидную ткань и структуры мозга, которые отвечают за иммунные реакции.
- Вирус снижает активность макрофагов, которые считаются пожирателями бактерий и обеспечивают защиту от инфекций. В связи с этим 30% случаев заканчиваются бактериальными осложнениями (пневмониями, отитами, энцефалитами)
- Гемагглютинирующая активность вируса (склеивает эритроциты в хлопья) помогает лаборантам определить вирус кори в крови.
- Гемолитическая активность вируса (вызывает разрушение эритроцитов в крови и сопровождается выделением в кровь гемоглобина) также используется в лабораторной диагностике.
- Вирус вызывает образование многоядерных гигантских клеток. Они появляются в результате слияния соседних клеток в небных миндалинах, лимфатических узлах, слизистой оболочке дыхательных путей. Их функция – производить новые вирусы.
- Возбудитель кори повышает проницаемость капилляров. Через их стенку выходит жидкая составляющая крови, что вызывает насморк, влажный кашель, конъюнктивит, отек на поверхностных участках кожи.
- Полнокровие сосудов и повреждение вирусом их стенок, вызывает кровоизлияния на коже и в глазах.
- Проникая в клетку, вирус кори перестраивает ее таким образом, что она превращается в фабрику по производству новых вирусов. В клетке производятся спирали РНК и белковые оболочки для капсидов.
- Когда вирус попадает в окружающую среду, то гибнет довольно быстро. Он плохо переносит солнечный свет, УФ-облучение, высокие температуры, и любые кислоты и дезрастворы. Самостоятельно погибает через 2-3 часа, поэтому дезинфекцию при кори можно не проводить.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний. То есть человек остается опасным для окружающих 7-10 дней. Вирус кори передается по воздуху воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Как вирус кори ведет себя в организме
Вирус попадает в организм здорового человека через слизистую оболочку дыхательных путей. А оттуда выходит в кровь, которая заносит его в лимфатические узлы и селезенку, где он активно размножается. Это происходит во время инкубационного периода, который длится 7-17 дней. Поле этого новое поколение вирусов второй раз выходит в кровь и рассеивается по организму. Они поражают кожу, конъюнктиву, слизистую оболочку полости рта, дыхательных путей, кишечника и ЦНС. Вирус кори размножается на отдельных островках, образуя воспалительные инфильтраты. На этих участках происходит разрастание клеток, при этом их оболочки растворяются, и образуются многоядерные клетки.
Диагностика Кори:
Лабораторные данные при кори:
лимфопения, лейкопения, в случае бактериальных осложнений — лейкоцитоз, нейтрофилез. При коревом энцефалите — повышенное содержание лимфоцитов в спинномозговой жидкости. Через 1-2 дня после высыпаний повышается специфический IgM. Через 10 дней IgG. Для выявления специфических противокоревых антител используется реакция гемагглютинации. В ранние сроки болезни вирус обнаруживается методом иммунофлюоресценции.
Выделение вируса из носоглоточных смывов и постановку серологических реакций (РТГА, РСК и РН в парных сыворотках) в клинической практике применяют редко, поскольку их результаты носят ретроспективный характер.
Корь следует дифференцировать от краснухи, скарлатины, псевдотуберкулёза, аллергических (лекарственных и др.) дерматитов, энтеровирусных инфекций, сывороточной болезни и других заболеваний, сопровождающихся появлением кожных высыпаний.
Корь отличает комплекс основных клинических проявлений в катаральном периоде: интоксикация, насморке обильными выделениями, навязчивый грубый, «лающий» кашель, осиплость голоса, выраженный конъюнктивит с отёчностью век, инъекцией сосудов склер и гнойным отделяемым, фотофобия, появление кардинального клинического диагностического признака — пятен Филатова-Коплика-Вельского на 3-5-й день болезни. Затем возникает яркая пятнисто-папулёзная экзантема, имеющая тенденцию к слиянию. Очень важным дифференциально-диагностическим признаком, характерным для кори (за исключением митигированной), является нисходящая последовательность высыпаний.
Клинические формы
Различные формы кори могут быть подразделены по выраженности симптоматики на типичные и атипичные; по тяжести на лёгкие, средней тяжести и тяжёлые; по течению на неосложнённые и осложнённые.
Типичная корь клинически характеризуется правильной сменой свойственных ей периодов, наличием симптома Бельского-Филатова, пятнисто-папулезной сыпью, распространяющейся этапно с лица на туловище и конечности, последующей её пигментацией. Начальный период и высыпание сопровождаются температурной реакцией, наиболее выраженной в периоде высыпания.
Степень тяжести типичной кори определяется выраженностью общей интоксикации, симптомов поражения сосудистой и дыхательной систем. Средней тяжести формы типичной кори составляют в настоящее время основную массу заболеваний.
Лёгкое течение типичной кори характеризуется слабой выраженностью и кратковременностью или отсутствием интоксикации при сохранении свойственных кори симптомов. Такое течение инфекции особенно часто наблюдается у детей старше 2 лет, получивших в инкубации противокоревую прививку, но встречается и вне связи с серопрофилактикой.
Тяжелое течение типичной кори характеризуется выраженностью общей интоксикации. В конце начального периода и в первые дни высыпания отмечаются: головная боль, состояние резкого угнетения или чрезмерного возбуждения, иногда рвота, упорные носовые кровотечения. Сыпь как правило обильная, яркая, красного цвета, иногда с цианотическим оттенком. Катары верхних дыхательных путей выражены резко.
С окончанием периода высыпания все симптомы интоксикации заметно и быстро смягчаются. Прогноз хороший, осложнения наблюдаются крайне редко.
К атипичным формам кори относят заболевания, при которых изменяется весь инфекционный синдром или группа кардинальных его симптомов.
Для атипичной формы лёгкого течения характерны отсутствие или укорочение катарального периода, отсутствие или слабая выраженность общей интоксикации, субфебрильная кратковременная температура, непостоянство симптома Бельского-Филатова, яркая, чаще не обильная сыпь, слабая и быстро исчезающая пигментация. Такие формы кори часто встречаются у детей первых 3-4 месяцев. Их особенности связываются с частичным сохранением материнского иммунитета. Течение в благоприятных условиях обычно гладкое.
Атипично может протекать корь у детей в возрасте 5-6 месяцев. Начальный период удлиняется до 5-6 дней или укорачивается до 2-3 дней, а изредка отсутствует. Часто отсутствуют пятна Бельского-Филатова. Катары верхних дыхательных путей выражены несильно. Вместо мучительного кашля отмечается лишь покашливание. При хорошо выраженной пятнисто-папулезной сыпи распространение её может замедляться или ускоряться, иногда нарушается этапность высыпания. У отдельных детей в течение всего острого периода заболевания отсутствует температурная реакция. Пигментация различной интенсивности может держаться 7-20 дней. В противоположность детям первых месяцев жизни при атипичных формах кори у детей в возрасте 5-6 месяцев часто развиваются осложнения, резко отягощающие течение заболевания и его прогноз.
Стёртый синдром кори со скудной блеклой сыпью, изредка даже без сыпи, может наблюдаться у детей грудного возраста, отягощённых дистрофией, рахитом. Такая форма кори встречается и в более старшем возрасте у больных и истощённых детей. При слабой выраженности специфических черт, частота осложнений, особенно пневмоний, обычно высока, течение их – тяжелы.
Атипично может протекать корь у детей, длительно получавших в инкубационном периоде антибиотики. Катаральный период удлиняется, сопровождаясь общим токсикозом при слабо выраженных катаральных явлениях или полном их отсутствии. Последние, как и симптом Бельского-Филатова, могут появляться вместе с сыпью. Удлиняется и период высыпания, может изменяться не только порядок высыпания, но и характер сыпи.
Легчайшие, стёртые и абортивные формы кори обычно связаны с серопрофилактикой и у детей, не получавших противокоревые прививки, наблюдаются относительно редко.
Вакцинация от инфекции
Единственной надёжной защитой от кори и лучшей мерой профилактики является противокоревая вакцина. Вспышки заболевания наблюдаются именно из-за наличия непривитых детей и взрослых.
Когда делается и сколько раз
Согласно национальному календарю профилактических прививок, плановая вакцинация против кори проводится 2 раза:
- в 12 месяцев – вакцинация;
- в 6 лет (перед поступлением в школу) – ревакцинация. Защищает детей, которые ранее не были привиты. Служит профилактикой для тех, кто поставил первую прививку.
Вакцинация против кори является обязательным условием перед поступлением ребёнка в детский сад. После вакцинации у детей формируется устойчивый иммунитет. Но не на всю жизнь. В случае необходимости в более взрослом возрасте ставится повторная прививка.
Вакцина содержит живой ослабленный вирус. Если заражается малыш в возрасте 6-12 месяцев, оказывают экстренную помощь путём введения живой коревой вакцины. Когда же заболевает совсем маленький ребёнок в возрасте 3-6 месяцев, то вводят иммуноглобулин человека нормальный.
Препарат содержит защитные антитела, полученные из сыворотки переболевших корью или доноров. Это неактивный способ предохранения иммунитета, но необходимый. Спустя 2-3 месяца после выздоровления можно сделать прививку от кори.
Вводится подкожно или внутримышечно в область плеча или под лопатку.
Виды вакцин против кори
Существуют 2 вида вакцин.
Моновакцина
Защищает от одного заболевания – кори. Есть 2 типа моновакцины:
- Вакцина коревая сухая (Россия);
- Рувакс (Франция).
Разница между отечественной и импортной вакциной в составе и стоимости. Российские вакцины получают из японских перепелов, а зарубежные – из куриных яиц. Иногда у детей наблюдается аллергия на куриные яйца. Тогда от импортной вакцины следует воздержаться.
Комбинированная вакцина
Действует в составе вакцин против краснухи и паротита. За одну инъекцию вводят 3 вакцины, которые защищают от 3 заболеваний. Имеет множество плюсов: меньше уколов, визитов к врачу, вводимых веществ, меньше беспокойства для ребёнка. Есть 3 разновидности комбинированной вакцины:
- Вакцина паротитно-коревая (Россия);
- Приорикс (корь + паротит + краснуха, Великобритания);
- MMP 2 (корь + паротит + краснуха, США).
Поликлиники используют моновакцину или комбинированную вакцину отечественного производителя. Импортная – за дополнительную плату.
Какие бывают реакции на прививку
Побочных эффектов, которые могут возникнуть вследствие прививки, у большинства детей нет. Наблюдаются слабые реакции, которые сохраняются 2-3 дня. Но это входит в норму естественного течения вакцинального процесса.
Какие реакции встречаются?
- лёгкое недомогание;
- повышение температуры (редко больше 39 градусов);
- судороги;
- кашель;
- ринит;
- конъюнктивит;
- бледно-розовая кореподобная сыпь. Наблюдается на 7-12 день после прививки у детей, склонных к аллергическим реакциям. Для предотвращения аллергии рекомендуется за 10-12 дней до прививки и после неё применять антигистаминные препараты;
- увеличение лимфатических и слюнных узлов;
- поражения центрально-нервной системы.
Чтобы не было осложнений в дальнейшем следует избегать контактов с инфицированными детьми и не подвергать ребёнка стрессам. Под ними понимается не только нервное и психоэмоциональное расстройство, но и переохлаждение, перепады температуры, смена временных поясов, излишнее солнечное излучение.
Противопоказания
Вакцинацию делать нельзя в следующих случаях:
- тяжёлые осложнения после 1-ой прививки;
- аллергические реакции на аминогликозиды, которые входят в состав вакцины (канамицин, амикацин, неомицин, эритромицин, стрептомицин);
- аллергия на куриные яйца в импортной вакцине;
- лечение препаратами, которые ослабляют иммунитет (за 3-4 недели до прививки);
- введение продуктов крови в течение 8 недель перед вакцинацией;
- острые заболевания или обострение хронической болезни. В этом случае прививка не отменяется, а переносится до улучшения состояния.
Прививку ставить можно, если наблюдается лёгкая форма заболевания: насморк или боль в горле. А также разрешается вакцина на стадии выздоровления, даже если держится температура до 37 градусов.
Осложнения кори
I. Специфические, обусловленные непосредственно вирусом кори, диагносцируются в начале заболевания и в периоде разгара.
Осложнения со стороны дыхательных путей являются по существу симптомами болезни, но выраженные в интенсивной форме: ларингиты, трахеиты, трахеобронхиты, бронхиты, пневмонии). Стоматиты: катаральные и афтозные; некротические и язвенные встречаются только у ослабленных лиц; гангренозный (нома) в настоящее время практически не встречается. Осложнения со стороны ЦНС развиваются в периоде разгара и пигментации: энцефалит, менингоэнцефалит.
II. Неспецифические — вызываемые присоединением вторичной бактериальной флоры, развиваются в любом периоде болезни.
Со стороны дыхательных путей: ринит, ларингит, трахеит, ларинготрахеит, бронхит, бронхиолит, плеврит, пневмония (возможно абсцедирование с вовлечением плевры и развитием пневмоторакса). Со стороны желудочно-кишечного тракта: стоматиты, энтероколиты, колиты.
Обзор
Корь – это крайне заразное вирусное заболевание, которое сопровождается повышением температуры тела, сыпью на коже и слизистых оболочках, воспалением дыхательных путей и слизистой глаз.
Заразиться корью может любой человек, если ему не делалась прививка или он раньше не болел корью, но чаще всего ей болеют дети в возрасте от одного до четырех лет. Если вы переболели корью, крайне маловероятно, что вы заболеете ей повторно, потому что ваш организм выработает иммунитет (сопротивляемость) к вирусу.
Первые симптомы появляются обычно через 10 дней после заражения. Корь начинается с симптомов простуды, повышения температуры тела, покраснения глаз. Через несколько дней появляется характерная сыпь.
По данным Роспотребнадзора, в нашей стране сохраняется неблагополучная ситуация по кори. Это связано с частым посещением нашими туристами регионов, где заболеваемость корью достаточно высока: Турция, Индонезия, Таиланд, Китай и др.
В 2013 году случаи кори зарегистрированы в 58 субъектах Российской Федерации, около 45% заболевших – дети, преимущественно, не вакцинированные. Групповые очаги кори зарегистрированы в Астраханоской области, Республике Дагестан. Вспышки кори у непривитых зафиксированы в Рязанской, Ярославской, Тульской, Калужской, Оренбургской, Саратовской, Нижегородской областях, республиках Башкортостан и Адыгея, Ставропольском крае. Крупная вспышка кори с числом пострадавших свыше 90 человек, зарегистрирована в Курской области среди членов религиозной общины, которые отказываются от вакцинации.
Люди, не переболевшие корью и не получившие прививку остаются восприимчивыми к болезни на протяжении всей жизни. Роспотребнадзор рекомендует плановую вакцинацию от кори в сроки, предусмотренные Национальным календарем профилактических прививок. Особенно это актуально для лиц, регулярно выезжающих в неблагополучные по кори страны.
Вирусы кори содержатся в слюне, которая при чиханье и кашле выделяется из дыхательных путей в виде миллионов микроскопических капель. Заразиться корью можно, вдохнув эти капельки, то есть воздушно-капельным путем. Кроме того, вирусы кори могут оседать на поверхности предметов. С грязными руками инфекцию можно легко занести в организм, дотронувшись до носа или рта. Находясь на поверхностях предметов, вирус кори может сохранять жизнеспособность в течение несколько часов.
Попав в организм, вирус размножается на горле и легких, после чего распространяется по всему телу. Больные корью становятся заразными за 1-2 дня до первых симптомов и до конца 4-го дня после появления сыпи. Поэтому нужно оставаться дома как минимум четыре дня с момента появления сыпи, чтобы ограничить распространение болезни.
Если вы думаете, что у вас или вашего ребенка корь, вызовите врача на дом. Не стоит самостоятельно идти на прием в поликлинику, чтобы не подвергать риску заражения других людей. Для диагностики кори врачу обычно достаточно простого осмотра. Однако в некоторых случаях может потребоваться дополнительные анализы.
Специального лечения кори нет, но ваш иммунитет должен самостоятельно побороть болезнь за 7-10 дней. Если болезнь протекает тяжело, особенно если появились осложнения, вам может потребоваться госпитализация в больницу.