Как делают ктг плода, на каком сроке и о чем говорят результаты
Содержание:
- Сроки проведения
- Результаты кардиотокографии
- Нормальные показатели КТГ
- Вредно ли КТГ при вынашивании ребенка?
- Как делается КТГ при беременности?
- В какое время беременности проводится КТГ и как его делают?
- Оценка КТГ в баллах
- Что показывает обследование
- Когда и для чего нужно исследование КТГ при беременности (показания)?
- Проведение расшифровки результата
- Возможные проблемы
- Как проводится?
Сроки проведения
Эта методика исследования может быть достаточно информативной лишь на третьем триместре беременности. Исходя из специального приказа Минздравсоцразвития РФ (№ 50, 2003 год) медицинские специалисты могут назначать проведение КТГ (кардиотокографии) женщине, находящейся на 7-м месяце беременности и более. Именно этот законодательный акт является основополагающей инструкцией перед принятием решения о проведении процедуры.

Минимально возможный период, когда делают первое КТГ при беременности начинается с 28-й недели. Допустимо более раннее проведение, если есть подозрения на критические отклонения состояния плода. На более ранних сроках аппарат фиксирует только сердцебиение, без возможности анализа изменения ЧСС в зависимости от движений.
На каком сроке беременности делают плановое КТГ плода?
Период с 30 по 32 неделю – лучшее время для КТГ при беременности. Процедура проводится как в условиях ЖК, так и в стационаре. То во сколько недель делают первое КТГ при беременности напрямую зависит от индивидуальных показаний. В соответствии с приказом Минздрава при нормальном течении беременности кардиотокография делается один раз в 10 дней с начала 28 недель.
При неблагоприятных результатах предыдущих КТГ-исследований мониторинг повторяют через неделю (5 дней). В некоторых случаях могут меняться параметры того с какой недели делают КТГ плода. Например, при многоплодной беременности исследование ведется, начиная с 26 недели.
На вопрос как часто можно делать КТГ при беременности специалисты отвечают: при отсутствии отклонений на УЗИ и сомнений в состоянии женщины исследование проводится 1-2 раза за III-триместр. Это вспомогательное обследование для определения тактики ведения родов. Оно оценивается в совокупности с другими физиологическими показателями.
Точно определить сколько раз делают КТГ во время беременности может только наблюдающий акушер-гинеколог. Число процедур варьируется в зависимости от физического состояния будущей мамы. В среднем кардиотокография снимается не чаще 1 раза в неделю.
Дополнительное КТГ при беременности назначают в случаях, когда у лечащего врача возникают сомнения в состоянии женщины.
Основные показания для частого мониторинга:
- выявленные пороки развития малыша;
- наличие рубца на матке;
- обвитие пуповиной по результатам УЗИ;
- отклонения в результатах предыдущих КТГ;
- уменьшение/повышение количества околоплодных вод;
- крупный плод, предлежание плаценты, узкий таз;
- преждевременные роды или выкидыши в анамнезе;
- несовместимость по резус-фактору;
- наличие хронических патологий у женщины (тиреотоксикоз, болезни мочеполовой системы и пр.);
- гестоз (повышение АД, отеки, судороги).
Количество проводимых КТГ возрастает при беременности двойней и перенашивании (более 41 нед.) Данные состояния требуют повышенного внимания со стороны врачей. Поэтому то сколько раз делают КТГ при переношенной беременности определяется показателями УЗИ, общефизическим состоянием, результатами клинических анализов.
Исследования проводятся каждые пять дней после предполагаемой (расчетной) даты родов. При выявлении внутриутробной гипоксии мониторинг ведется ежедневно до момента нормализации состояния ребенка. В зависимости от того на каком сроке снимаются показатели КТГ при беременности, определяется схема терапии, принимается решение о методе родоразрешения.
Результаты кардиотокографии
Специалисты, расшифровывая кардиотокограмму, определяют базальный ритм, оценивают частоту и амплитуду осцилляций, выявляют децелерации и акцелерации, определяют эпизоды высокой и низкой вариабельности. Эти показатели являются очень важными. По ним можно узнать, страдает ли плод от недостатка кислорода.
Результаты кардиотокографии
Базальным ритмом считается средняя частота сокращений сердца плода. Норма этого показателя на 30−37-й неделях беременности – от 120 до 160 ударов за минуту. Состояние, при котором более 10 минут базальный ритм составляет от 160 ударов за минуту и выше, называют тахикардией. Причины ее возникновения могут быть следующими:
- инфицирование плода;
- поражение нервной системы;
- гипоксия;
- порок развития сердечно-сосудистой системы;
- анемия.
Может быть и такая ситуация, когда более 10 минут базальный ритм составляет менее 120 ударов за минуту. Данное состояние называется брадикардией. Чаще всего она возникает из-за:
- порока сердца;
- гипогликемии;
- гипотиреоза;
- патологий нервной системы;
- сдавливания головки плода или пуповины;
- цитомегаловирусной инфекции.
Децелерации – урежения ЧСС продолжительностью от 15 секунд до 10 минут с амплитудой более 15 ударов в минуту. Они могут возникать из-за воздействия неблагоприятных факторов на центральные структуры плода или раздражения барорецепторов.
Акцелерации – увеличения частоты сокращений сердца плода. Они продолжаются более 15 секунд и превышают уровень базального ритма на 15 ударов в минуту. Акцелерации бывают спорадическими и периодическими. Первые появляются в ответ на шевеления плода или действие внешних раздражителей. Периодические акцелерации возникают из-за сокращений матки.
Балльная шкала Фишера
Оценивается состояние плода по балльной системе, предложенной Фишером. Каждому показателю присваивается 0 баллов, если:
- базальный ритм меньше 100 или больше 180 ударов за минуту;
- частота осцилляций меньше 2;
- амплитуда осцилляций не превышает 5 ударов в минуту;
- децелерации поздние или вариабельные тяжелые, атипические;
- акцелерации не наблюдаются.
Показатели оцениваются в 1 балл, если:
- базальный ритм равен 100−119 или 161−180 ударам за минуту;
- частота осцилляций находится в пределах 2−6;
- амплитуда осцилляций составляет либо 5−9, либо превышает 30 ударов в минуту;
- децелерации ранние (тяжелые) или вариабельные (умеренные, легкие);
- акцелерации периодические.
Если же значения находятся в пределах нормы, то каждому показателю присваивается 2 балла.
Если итоговый результат КТГ равен 8−10 баллам, то это значит, что плод не испытывает кислородной недостаточности. При 5−7 баллах состояние плода считается сомнительным, а при 0–5 – неудовлетворительным.
Наличие высоких и низких эпизодов
LTV − один из показателей, характеризующих вариабельность сердечного ритма плода. Он является средним значением всех ежеминутных сумм максимальных отклонений частоты сердцебиений плода от базального уровня. Норма LTV равна 30−50 мс.
Высокие и низкие эпизоды – показатели, оценивающие вариабельность базального ритма. Высокие эпизоды – это те части регистрации биения сердца, в которых, как минимум, 5 из каждых 6 последовательных минут имеют LTV выше, а низкие − ниже конкретного уровня. У самого уровня нет абсолютного значения.
Если в результатах КТГ плода присутствуют высокие эпизоды, то это считается хорошим показателем. Их наличие свидетельствует о том, что состояние плода является удовлетворительным.
Норма КТГ по неделям
Когда обследование назначается до 32-й недели беременности, показатели КТГ оказываются не в пределах нормы. В особенности это касается частоты сердечных сокращений. На 32−37-й неделях беременности она составляет 120−160 ударов за минуту. До 32-й недели беременности показатель может колебаться в пределах 140−160 ударов за минуту. Уменьшение частоты сердечных сокращений указывает на то, что плод испытывает недостаток жизненно важных элементов.
В заключение стоит отметить, что акушеры-гинекологи обязаны сохранить здоровье будущей матери и обеспечить возможность рождения здорового ребенка. Достигается эта цель благодаря кардиотокографии – методу, позволяющему оценить состояние плода.
Нормальные показатели КТГ
Какими бы ни были результаты кардиотокографии, они не могут являться абсолютным основанием для постановки того или иного диагноза. Данные способны отобразить лишь текущее состояние плода, поэтому для составления более полной клинической картины необходимо неоднократно повторить данную диагностическую процедуру.
Данные КТГ отображаются в виде кривой, благодаря которой можно определить ряд несоответствий с нормальными показателями, характерными для конкретного срока беременности.
При расшифровке кардиотокограммы специалистами берутся в учет следующие параметры:
- Базальный ритм – среднее число сердечных сокращений за определенный промежуток времени.
- Вариабельность ритма – средний уровень отклонения от предыдущего параметра.
- Децелирации – снижение числа сердечных сокращений за определенное время. На кардиотокограмме выглядят как резкие впадины.
- Акцелерации – увеличение скорости сердечных сокращений. На кардиотокограмме имеют вид зубчиков.
- Токограмма – показывает уровень активности матки.

По методике снятия показателей различают несколько видов проведения КТГ:
- Нестрессовый тест – регистрация данных о сердечной деятельности ребенка осуществляется в наиболее физиологических для него условиях.
- Шевеление плода – здесь происходит регистрация движений плода при изменении маточного тонуса.
- Окситоциновый тест – для проведения подобной диагностической манипуляции беременной женщинне вводится окситацин (вещество, стимулирующее сократительную деятельность матки), при этом КТГ отмечает ответные реакции плода на .
- Маммарный тест – сокращения матки вызываются при помощи стимуляции сосков женщины. Этот метод является наиболее предпочтительным в сравнении с предыдущим, так как имеет меньшее число рисков для плода.
- Акустический тест – применяется разного рода звуковые раздражители, а после аппаратом фиксируются ответные реакции плода.
Вредно ли КТГ при вынашивании ребенка?
Сведений, говорящих о том, что кардиотокография вредна для ребенка, нет. Она не имеет противопоказаний и ограничений, исключая ограничения по возрасту плода. Раньше 32 недели ее результаты сомнительны, поскольку ребенок еще мал для ее проведения.
Некоторые женщины во время процедуры замечают ускорение движений дитя, его «беспокойство», ошибочно полагая, что датчики прибора несут для ребенка угрозу. Действительно, малыш реагирует на звук датчика или на то, что он слишком туго прикреплен к животу матери. Необычное поведение младенца проходит, как только заканчивается процедура и не считается опасным.
Как делается КТГ при беременности?
Кардиотокография представляет собой безопасную процедуру. Она не причинит вреда ни матери, ни ребенку.
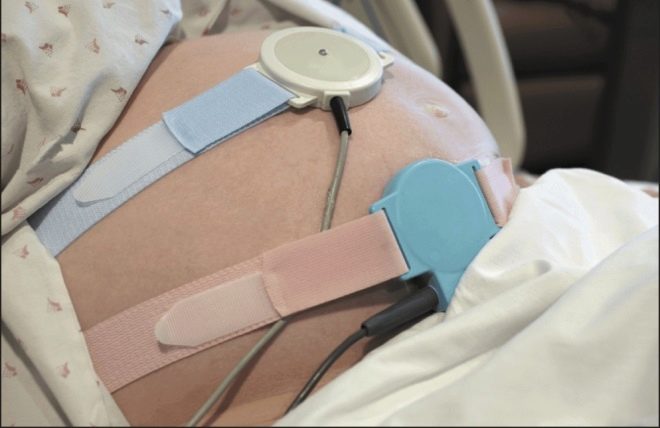
Вопрос, как делается КТГ при беременности, интересен женщинам, которые ни разу не проходили эту процедуру. Она абсолютно нестрашна. Врач просит женщину принять лежачее или полулежачее положение. Нужно будет всего лишь расслабиться и удобно расположиться на спине. К животику прикрепят несколько датчиков:
- Ультразвуковой, регистрирующий сердцебиение малыша;
- Тензодатчик (датчик давления), с помощью которого фиксируются сокращения матки.
Кардиотокография проводится в фазу, для которой характерна активность плода. Запись врач осуществляет в течение 30-60 минут. Все данные в виде графиков специальный аппарат фиксирует на бумажной ленте.
При непрямом методе кардиотокография проводится в положении женщины на левом боку или в положении сидя. Выбор положения зависит от того, в каком положении женщины максимально хорошо прослушивается сердцебиение плода. Запись в положении на спине нежелательна из-за возможности сдавливания маткой магистральных кровеносных сосудов и, как следствие, получения неудовлетворительных данных теста.
Наружный ультразвуковой датчик помещают на переднюю брюшную стенку женщины в месте наилучшей слышимости сердечных тонов плода, а тензометрический датчик накладывают в области правого угла матки. Средняя продолжительность записи КТГ составляет 40 минут, однако при получении удовлетворительных данных, время исследования можно сократить до 15-20 минут. При проведении функциональных проб идёт базовая запись (10 минут) плюс время выполнения теста.
Во время родов КТГ проводится не менее 20 минут и/или на протяжении 5 схваток. При изменениях состояния роженицы и плода длительность исследования определяется врачом.
По способу получения информации кардиотокография подразделяется на два типа и включает следующие разновидности:
Нестрессовая кардиотокография
- Нестрессовый тест — проводится запись сердечной деятельности плода в естественных условиях его обитания с регистрацией шевелений и отметках о них на кардиотокограмме.
- Шевеления плода – метод определения двигательной активности плода опосредованно через изменения тонуса матки. Используется при отсутствии датчика регистрации движений.
Стрессовая кардиотокография (Функциональные пробы) применяется при неудовлетворительных результатах нестрессового теста для дополнительной диагностики:
Тесты, моделирующие родовой процесс:
- Окситоциновый стрессовый тест. Вызывают схватки путём внутривенного введения раствора окситоцина и наблюдают за реакцией сердцебиения плода на возникшие сокращения матки.
- Маммарный тест (проба со стимуляцией сосков, эндогенный стрессовый тест). Схватки вызываются раздражением молочных желез путём покручивания сосков пальцами. Раздражение сосков производит сама беременная женщина до появления начала схваток, о котором судят по показаниям кардиотокографа. Данный метод более безопасен по сравнению с предыдущим и имеет меньше противопоказаний.
Воздействующие непосредственно на плод:
- Акустический тест – определение реакции сердечной деятельности плода в ответ на звуковой раздражитель.
- Атропиновый тест (в настоящее время не применяется).
- Пальпация плода – производят ограниченное смещение предлежащей части плода (головки или тазового конца) над входом в малый таз.
Функциональные пробы, изменяющие параметры маточного и плодового кровотока (сейчас практически не применяются)
Рефлекторные пробы – реакция сердечной деятельности плода в ответ на раздражитель, которая обусловлена нервно-рефлекторными связями между организмом матери и плода (применяются редко).
В какое время беременности проводится КТГ и как его делают?

В процессе каждого планового осмотра будущей матери врач осуществляет контроль над сердцебиением малыша, прослушивая его сердце специальным акушерским стетоскопом. Благодаря такому прибору гинеколог может оценить состояние ребенка при каждом приеме. Так, учащение сердечных сокращений или их уменьшение становится главным свидетелем дискомфорта малыша. Это дает толчок к срочному прохождению КТГ и выявлению точной причины такого нарушения в состоянии ребенка.
Перед прохождением данной процедуры, беременная женщина должна соблюсти ряд рекомендаций. Во-первых, необходимо находиться в выспавшемся состоянии. Во-вторых, будущей матери во время КТГ нежелательно быть голодной. Лучше, если женщина отправиться на КТГ после 2-часового перерыва после приема пищи. В-третьих, исследование нельзя проводить сразу после внутривенного ввода глюкозы. При несоблюдении указанных рекомендаций аппарат может выдать неточный результат, что помешает сделать правильную оценку состояния малыша. Процесс исследования состоит из следующих действий:
- Перед началом КТГ беременной нужно принять полусидячее положение тела или лежачее на левой стороне. Если лечь на правую сторону, то есть риск возникновения осложнений из-за давления матки, направленного к нижней полой вене;
- Прежде чем делать анализ, женщине необходимо посетить гинеколога и прослушать сердцебиение плода посредством стетоскопа, с целью выяснения точного положения в животике;
- Узнав о положении ребенка, врач устанавливает 2 датчика, фиксация которых происходит посредством ремня к животу. Действие первого датчика направлено на фиксацию частоты сердечных сокращений. Второй же датчик занимается регистрацией сокращений матки и реакции ребенка на это состояние матери;
- Женщина посредством специального пульта и кнопки на нем дает знак того, что ребенок шевелится;
- Длительность исследования составляет от получаса до часа;
- По окончанию записи беременной женщине выдается результат в бумажном графическом варианте.
Оценка КТГ в баллах
Расшифровка КТГ плода проводится по нескольким показателям, каждый из которых имеет балльное значение. При подведении итогов цифры суммируются и определяется диагноз. Для оценки данных часто используется шкала Савельевой, работающая по 10-балльной системе:
- 4–5 баллов говорят о выраженной гипоксии плода. Возможны другие нарушения в развитии. Требуется срочная госпитализация матери.
- 6–7 балов указывают на слабое кислородное голодание. Женщине назначается лечение в стационаре или дома.
- 8 баллов значит, что беременность развивается хорошо. Единственной рекомендацией может стать прием витаминов, больше прогулок на свежем воздухе, нормализация питания.
- 9 баллов свидетельствуют об отсутствии проблем. О том же говорит цифра 10 по шкале Савельевой.
Подобный способ оценки КТГ плода очень удобен при беременности и позволяет быстро поставить диагноз. По наблюдению специалистов, работающих со шкалой, ее точность достигает 88,5%. Данный способ диагностики применяется в большинстве фетальных мониторов, разработанных в России.
Что показывает обследование
КТГ на 39 неделе и более ранних сроках вынашивания дает информацию о сердечной деятельности ребенка, частоте его сердечных сокращений в движении и состоянии покоя, реакции плода на сократительную деятельность матки, частоту маточных сокращений.
Оценка сердечного ритма
Нормальными показаниями сердечного ритма при расшифровке показаний кардиотокографии для доношенной беременности считаются:
- Базальная частота сердечных сокращений в диапазоне от 110 до 160 ударов в минуту. Ее среднее значение равняется 145-150 ударам в минуту. Повышение их числа под 200 ударов признак серьезной патологии.
- Отсутствие децелераций ( показателей урежения сердечного ритма).
- Две и больше акцелерации за период обследования ( в среднем за 20 минут).
Показатели процедуры, отвечающие указанным параметрам говорят о том, что развитие и состояние плода хорошее. Отклонения от этих показателей — признак нарушений сердечной деятельности малыша или других показателей его состояния, свидетельствующих о том, что надо принимать меры для их коррекции.
Изучение зубчиков и зубьев
Вариабельность базального ритма отмечается на амплитудном графике, фиксирующем частоту сердечной работы малыша. Он состоит из мелких зубчиков и больших зубьев. Зубчики отображают отклонения от базального ритма, а зубья удары в минуту.
В норме мелких зубчиков на графике должно быть не больше 6, а зубьев от 11 до 25. Часто подсчитать точное количество зубчиков врачу проблематично, поэтому в таких случаях оценивается изменение их высоты.
Оценка учащений и урежений ритма
Оценивая данные результатов кардиотокографии на 33-41 неделе вынашивания малыша, специалист уделяет пристальное внимание высоким зубьям на амплитудном графике. Учащения отмечаются на амплитудах графика, когда ребенок активно шевелится
Если он не совершает активных движений или спит, учащения не фиксируются.
Противоположный им параметр — урежение. На графике это состояние фиксируется в виде зубчиков, направленных вниз. Если урежения глубокие, врач смотрит второй график исследования. На снижение частоты сердечного ритма могут влиять сокращения матки, фиксируемые на втором графике. Чтобы подтвердить , что урежения не означают патологии плода, назначается повторное исследование.
Расшифровать графики должен специалист, проводивший исследование, либо акушер-гинеколог, наблюдающий беременную. Самостоятельное толкование результатов КТГ может быть ошибочным и станет источником напрасных переживаний и стресса, который категорически противопоказан женщинам в положении.
По итогам кардиотокографии специалист оценивает полученные графики по бальной системе Фишера, присваивая им значения, отвечающие состоянию плода: патологическое, предпатологическое, нормальное. Норме соответствуют показатели 7,8, 9 баллов из 10.
Значения в 7-8 баллов оцениваются как начинающееся кислородное голодание, не несущее экстренной угрозы (предпатологические показатели). Более низкие показатели говорят о сильнейшем недостатке кислорода и угрозе для дитя (патологическое показатели).
Результаты расшифровки зависят от срока, на котором проводился анализ. Например, для ребенка в возрасте тридцати трех недель нормой будет график с двумя акцелерациями (временными учащениями сердечного ритма).
Когда и для чего нужно исследование КТГ при беременности (показания)?
КТГ может быть назначена:
- Во время беременности – для оценки состояния плода и выявления патологий развития.
- Перед родами – для оценки готовности ребенка к рождению.
- Во время родов – для оценки и постоянного контроля состояния плода, а также для своевременного выявления различных патологических состояний, которые могут развиться при прохождении ребенка через родовые пути матери.
Обязательно ли делать КТГ при беременности и можно ли от нее отказаться?
акушеровгинекологовПоказаниями к проведению КТГ могут быть:
- Заболевания матери во время беременности – тяжелые инфекционные заболевания, отравления, повышение температуры тала, повышенное артериальное давление (в том числе преэклампсия, характеризующаяся выраженным повышением артериального давления и склонностью к развитию судорог), маловодие и так далее.
- Нарушения двигательной активности плода – например, если в течение длительного времени мать не ощущает движений или толчков плода в животе.
- Боли в животе, причина которых не установлена.
- Травмы во время беременности – особенно травмы живота, которые могли нанести вред плоду.
- Наличие осложнений во время предыдущих беременностей – спонтанные аборты, аномалии развития плода, переношенная беременность, преждевременные роды.
- Проблемы во время предыдущих родов – обвитие пуповины вокруг шеи плода, неправильное предлежание плода, преждевременная отслойка плаценты, наличие рубцов на матке (после перенесенных операций) и так далее.
Как часто делают КТГ беременным женщинам и можно ли делать ее каждый день?
у женщины не было инфекционных заболеваний, травм или других патологийна 37 – 38 неделяхчтобы подтвердить, что беременность протекает нормально и развитию плода ничто не угрожаетперечисленных вышевыполняемой на 32 неделе беременностиеженедельно, несколько раз в неделю или даже ежедневночерез естественные родовые пути или посредством операции кесарева сечения
Что покажет КТГ при беременности двойней?
многоплодной беременностикогда в матке развивается не один, а 2 и более плодовтензометрический датчикс функцией УЗИ-доплера
Зачем делают анализ КТГ в роддоме (в родах)?
например, при обвитии пуповины вокруг шеи и длительных родах может нарушиться доставка кислорода к плоду, что может стать причиной повреждения его центральной нервной системы или даже гибели
в момент поступления женщины в роддомто есть, продолжать роды через естественные родовые пути или прибегнуть к срочной операции с целью спасения жизни матери и/или плода
Делают ли КТГ новорожденному?
Оценить состояние ребенка после рождения можно с помощью:
- ЭКГ (электрокардиографии) – позволяет выявить нарушения частоты и ритма сердечных сокращений.
- Пульсоксиметрии – позволяет определить, достаточно ли кислорода в крови ребенка, а также оценить его ЧСС.
- УЗИ (ультразвукового исследования) – позволяет оценить функции сердца и других внутренних органов.
- УЗИ-доплера – позволяет оценить функции сердца и проходимость кровеносных сосудов.
Проведение расшифровки результата
Чтобы быстро оценить результат КТГ и выявить начальные нарушения плода, разработана система, в которой по каждому показателю выставляются баллы. Подсчет ведется в количестве сердечных сокращений.

Подсчет баллов помогает определить результат КТГ:
- 8-10 говорят о нормальном состоянии.
- 5-7 – начальные признаки гипоксии. В такой ситуации необходимо повторное исследование в течение суток. Если результат остался прежним, проводится дополнительное обследование. Оно включает оценку кровотока в сосудах плаценты и матки, УЗИ, определение биофизического профиля.
- 4 балла и менее – тяжелое состояние, которое требует экстренной госпитализации. В этом случае решение принимается или о проведении интенсивной терапии, или родоразрешении.
Оценка КТГ проводится не только с учетом выставленных баллов. Во многих клиниках установленные аппараты самостоятельно рассчитывают такое значение, как показатель состояния плода (ПСП). Его норма должна быть менее 1,0. Если ПСП равен единице или незначительно превышает, то рекомендуется повторное проведение кардиотокографии.
ПСП 1,05-2,0 говорит о начальных признаках ухудшения состояния. Женщине назначают лечение, а через 5-7 дней контроль кардиотокографии. Увеличение ПСП до 2,01-3,0 – показание для госпитализации и серьезного лечения. Превышение этого показателя отметки 3,01 – необходимо экстренное родоразрешение.
Требования к норме для результата исследования отличаются в зависимости от срока беременности. К моменту доношенной беременности (с 38 недель) все показатели должны быть в пределах указанной нормы. У незрелого ребенка на 36 неделе допускаются небольшие отклонения, но количество баллов не должно быть менее 8, в ленте записи присутствуют в достаточном количестве и акцелерации, и децелерации. Допускается низкая вариабельность в пределах 3-6.
Если в записи кардиотокографии отсутствуют выраженные акцелерации и децелерации, это нельзя назвать нормой. Наблюдается монотонное сердцебиение плода, которое говорит о гипоксии. В некоторых случаях такое изменение ритма наблюдается во время сна ребенка. Чтобы удостовериться в этом, акушерка или врач пробуют пошевелить головку плода через живот.
О способности нервной системы реагировать на раздражители говорит индекс реактивности плода. Но этот показатель не используется изолированно. Для его расшифровки используют данные доплерометрии плаценты и маточных сосудов. При снижении кровотока можно судить о развитии плацентарной недостаточности.
Информация, полученная от датчика плода во время родов, очень помогает корректировать их ход. Бывают ситуации, когда плод пережимает во время схватки пуповину. На экране это отмечается как выраженное снижение ЧСС и его долгое восстановление. В такой ситуации врач принимает решение не вводить окситоцин, чтобы усилить маточные сокращения. Иногда требуется даже немного сдвинуть головку через влагалище, чтобы обеспечить нормальный кровоток.
В тяжелых случаях гинеколог может вовремя заметить резкое снижение ритма после очередной схватки, которое не восстанавливается в период покоя. Если имеются сведения, что у женщины были инфекционные заболевания в период беременности, при вскрытии околоплодных вод они имели мекониальный характер, то может быть принято решение об экстренном кесаревом сечении в интересах ребенка.
Вредно ли КТГ для плода?
Нестрессовые тесты не представляют никакой опасности ни ребенку, ни течению беременности. Это хорошее подспорье для врача, которое помогает правильно среагировать при изменении ситуации. Не стоит самостоятельно заниматься его расшифровкой: неспециалист не в состоянии учесть все имеющиеся факторы и сделать правильные выводы.
Возможные проблемы
Кардиотокография плода выявляет совершенно разные проблемы: врожденные патологии в работе сердца, болезни матери, осложнения беременности. Все эти проблемы сопровождаются специфическими симптомами, на основе которые врач ставит диагноз.
Современная аппаратура способна распознать патологический пульс уже с 20 недели, поэтому при осложнениях процедуру назначают раньше. Это помогает начать лечение и не упустить развитие недуга.
Тахикардия
Состояние подтверждают при повышенном сердцебиении, которое сохраняется более 10 минут. При легкой степени тахикардии значения ЧСС достигают 160-179 ударов в минуту. Тяжелая форма – пульс ребенка 180 ударов и более.
Самая частая причина – гипоксия плода, которая происходит при нехватке кислорода. Это вызывает сильный стресс в организме ребенка, отчего сердце начинает биться чаще. Так выглядит легкая степень гипоксии, при тяжелой форме новорожденному грозит большая опасность.
Тахикардия может возникнуть из-за внутриутробной инфекции. В ответ на нее иммунитет ребенка начинает бороться с вредителями, из-за чего у него поднимается температура и учащается сердцебиение.
Внимание!
На ЧСС плода влияют лекарственные препараты, которые женщина принимает во время беременности, и ее меняющийся гормональный фон.
Пульс может вырасти из-за проблем со здоровьем у матери. При высокой температуре женщины, вырастает ЧСС малыша.
Брадикардия
Состояние, которое диагностируется врачами при пониженном пульсе (меньше 100 ударов в минуту) у плода на протяжении 10 минут и дольше. Симптом может встречаться при:
- тяжелой форме некомпенсированной гипоксии, когда степень нехватки кислорода критическая;
- рефлекторной аритмии. Развивается у плода в момент рождения из-за давления родовых путей, через которые он проходит;
- прием матерью лекарственных средств, замедляющих сердцебиение.
Пониженная ЧСС ребенка во время родов может быть вариантом нормы, не требующим врачебных вмешательств. Организм новорожденного таким образом реагирует на прохождение по родовым путям, где его головка прижата.
Гипоксия плода
Кислородное голодание появляется, когда процесс доставки кислорода через плаценту нарушается. Случиться это может по множеству причин (отслойка плаценты, инфекции, неправильное развитие плаценты и так далее).
Острая гипоксия развивается очень быстро, поэтому важно вовремя диагностировать ее. Иначе у ребенка возможно поражение нервной системы, гибель клеток ЦНС, что приводит к серьезным нарушениям в работе организма плода и летальному исходу
Поэтому врачу важно уметь выявить болезнь и незамедлительно приступить к лечению.
При подозрении на гипоксию женщине необходимо провести полное обследование. Если диагноз подтвердился, может быть проведено экстренное кесарево сечение.
Как проводится?
Это несложное обследование можно сделать в женской консультации по месту жительства, а также в любой частной клинике, которая предлагает услуги планирования и ведения беременности. Процедура является полностью безболезненной, никаких неприятных ощущений она не вызывает.
В кабинете врача женщине предложат устраиваться поудобнее. Она может лечь, сесть или расположиться в полусидячем положении, главное, чтобы ей было удобно, поскольку КТГ длится по времени достаточно долго – от получаса до часа, а в некоторых случаях и дольше, если обследование проходит с ошибками или его результаты являются аномальными или сомнительными.


На живот будущей маме надевают широкий специальный пояс – тот самый тензометрический датчик, а под него закрепляют небольшой ультразвуковой датчик округлой или прямоугольной формы. УЗИ-датчик стараются расположить таким образом, чтобы он был как можно ближе к сердцу малыша. Как только доктор услышит отчетливый ритм, он застегнет пояс, зафиксирует датчики и даст старт компьютерной программе, которая начнет фиксировать показатели и рисовать графики. Если обследование проходит на старом аппарате, рисовать будет самописец.
Шевеления будет улавливать тензометрический датчик-пояс. Если диагностика производится на аппарате, то в руке женщины будет кнопка, которую ее попросят нажимать каждый раз, как только она почувствует отчетливое шевеление своего малыша. Решение о прекращении замеров принимает сама программа, как только будет получен необходимый для подсчета результатов объем информации, «сессия» завершится и результат будет распечатан.
Подготовиться к прохождению КТГ достаточно просто. Накануне желательно хорошо отдохнуть, выспаться, чтобы не получить искаженных недостовернух результатов. Не стоит отправляться на исследование натощак, лучше всего перед выходом поесть, а перед тем, как зайти в кабинет врача, сходить в туалет, ведь сидеть в одном положении придется долго. По пути стоит пройтись пешком, чтобы «взбодрить» малыша, ведь спящий плод не сможет продемонстрировать нужной двигательной активности.