Лимфома ходжкина (лимфогранулематоз)
Содержание:
Симптомы лимфомы
лица соответствующего возраста, например
Симптомами лимфомы являются:
- увеличенные лимфоузлы;
- повышенная температура;
- усиленная потливость;
- потеря веса;
- слабость;
- зуд;
- боли;
- другие признаки.
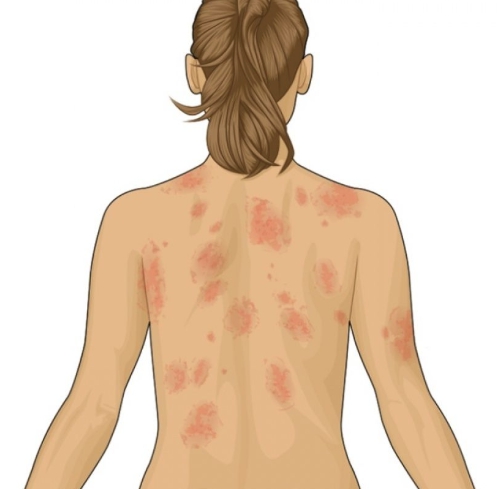
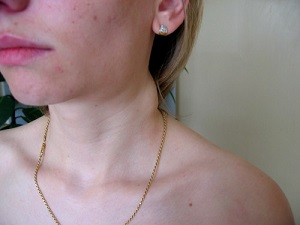
Увеличенные лимфоузлы при лимфоме
Локализация увеличенных лимфоузловнапример, только на шеев паху и на затылкеВнешний вид увеличенных лимфоузловБолят ли лимфоузлы при лимфомеантибиотики
Боли при лимфоме
При лимфоме боли чаще всего локализуются в следующих органах:
- Голова. Головные боли характерны для пациентов, у которых лимфома поражает спиной или головной мозг. Причиной болезненных ощущений является нарушенное кровоснабжение этих органов, так как лимфома сдавливает кровеносные сосуды, препятствуя нормальной циркуляции крови.
- Спина. На боль в спине жалуются больные, у которых поражен спиной мозг. Как правило, дискомфорт в спине сопровождается и головными болями.
- Грудь. Боль в этой части тела присутствует в случаях, когда поражаются органы в грудной клетке. Увеличиваясь в размерах, лимфома начинает давить на соседние органы, из-за чего возникает боль.
- Живот. Боли в животе испытывают пациенты с лимфомой брюшной полости.
Специфические признаки лимфомы
температуры, увеличенных лимфоузловСуществуют следующие специфические симптомы лимфомы:
- Кашель. Этот признак появляется у пациентов с лимфомой, расположенной в грудной клетке. Сам по себе кашель можно охарактеризовать как сухой и изнуряющий. Традиционные препараты против кашля не приносят пациентам значительного улучшения. Сопровождается кашель одышкой и болями в груди.
- Отеки. Отечность является следствием нарушенного кровообращения, что происходит, когда лимфома увеличивается в размерах и начинает давить на кровеносные сосуды. Отекают те органы, которые находятся рядом с опухолью. Например, при лимфоме в паху отекает одна или обе ноги.
- Расстройство пищеварения. При поражении лимфатической ткани, расположенной в зоне брюшной полости, больных беспокоят боли в животе, диарея или запор, чувство тошноты. У многих ухудшается аппетит и происходит быстрое ложное насыщение.
Симптомы злокачественных лимфом.
В настоящее время используется классификация Всемирной Организации Здравоохранения от 2008 года. Лимфомы могут развиваться из незрелых предшественников, а так же из зрелых Т и В лимфоцитов. Наиболее распространенными являются: лимфома Беркитта, диффузная В крупноклеточная лимфома и анапластическая крупноклеточная лимфома. Каждый из вариантов имеет свои характерные особенности течения процесса и прогноз. Однако существуют общие симптомы, позволяющие заподозрить неходжкинскую лимфому.
Симптомы обусловлены видом лимфомы, степенью распространения процесса и локализацией опухоли. Поражение брюшной полости является наиболее часто встречающимся у детей. Любой отдел желудочно-кишечного тракта может вовлекаться в процесс: от желудка до прямой кишки. Но в большинстве случаев процесс затрагивает илеоцекальный отдел (место перехода тонкой кишки в толстую). Именно из-за такой специфической локализации лимфома может имитировать острую хирургическую патологию, такую как острый аппендицит или инвагинация кишечника. Поэтому первым симптомом заболевания может быть боль в животе различной интенсивности, от ноющей до острой и невыносимой. Опухолевые массы могут сдавливать окружающие структуры, тем самым вызывать нарушения функции различных органов. Сдавление мочеточника в скором времени приводит к вторичному гидронефрозу, сдавление внепеченочных ходов – к синдрому желтухи и другим нарушениям печеночной функции.
Второй по частоте локализацией неходжкинских лимфом является грудная полость. Данная локализация быстро приводит к развитию симптомов дыхательной недостаточности: ребенку становится тяжело дышать, он принимает вынужденное положение, в котором легче осуществить вдох. Раздражение трахеи и бронхов опухолевой массой проявляется изнуряющим сухим кашлем, а сдавление одного из бронхов ведет к спаданию легкого. Компрессия магистральных кровеносных сосудов часто проявляется синдромом верхней полой вены: верхняя половина туловища отекает, лицо ребенка синеет, сосуды шеи набухаю, дыхание становится затрудненным.
Третьей локализацией являются периферические лимфатические узлы. В основном это узлы шеи, подмышечные и паховые. Они увеличиваются в размерах, образуют конгломераты в виде виноградной грозди.
С увеличением массы опухоли присоединяются симптомы интоксикации, такие как повышение температуры тела до 38 градусов С, ночная потливость, усталость, снижение аппетита, кожный зуд и потеря массы тела за короткий промежуток времени. В зависимости от распространенности процесса определяют стадию заболевания.
Факторы, провоцирующие развитие опухоли
Среди наиболее вероятных факторов, приводящих к формированию лимфомы, в медицине называют:
- Ослабленную функцию иммунной системы.
- Пожилой возраст пациента.
- Наличие заболеваний вирусной или бактериальной природы.
К числу патогенов, способных «запустить» процесс образования лимфомы, относят ВИЧ, вирус Эпштейна-Барра, вирус Т-клеточной лейкемии, вирус гепатита С, бактерию Helicobacter pylori, вызывающую язвенное поражение желудка и 12-перстной кишки. Многие ученые продолжают настаивать на взаимосвязи опухоли с ожирением, вредными привычками, работой, подразумевающей частые контакты с агрессивными химическими, радиоактивными веществами.

Несмотря на то, что развитие лимфом нередко связывается с инфекционными процессами, сама опухоль не является заразной, и не передается от человека к человеку.
Признаки, симптомы и проявления
Для лимфом характерны следующие проявления:
- Изменения со стороны лимфатических узлов. Обычно наблюдают одновременное увеличение нескольких лимфоузлов. Кожные покровы над ними не изменяются, болевой реакции не наблюдается.
- Увеличение размеров печени и селезенки. Является развитием опухолевых процессов в данных органах. Это проявляется диспепсическими расстройствами (тошнота, рвота, изжога), пожелтением кожи.
- Высыпания на коже в виде бляшек, пятен, узелков.
- Снижение массы тела. Обусловлено нарушением обменных процессов в организме.
- Повышение температуры тела (более 38 ºС). При этом нет каких-либо причин для лихорадки. Температура не снижается под действием жаропонижающих препаратов.
- Потливость в ночное время суток.
- Слабость, чрезмерная утомляемость.
Также возможны специфические проявления, которые зависят от воздействия на тои или иной орган:
- Нарушение глотания (дисфагия), невозможность говорить (дисфония) возникают вследствие увеличения шейных лимфоузлов;
- Отёчность верхней конечности и молочной железы могут быть вызваны изменением подмышечных лимфатических узлов;
- Изнуряющий кашель, одышка – признаки расположения опухоли в грудной клетке;
- Расстройство пищеварения (например, метеоризм, вздутие живота, запоры) — следствие локализации онкопроцесса в брюшной полости;
- Боли в пояснице – результат сдавления основных нервных пучков, локализующихся в данной области.
Диагностика

Компьютерная томография помогает с высокой точностью выявить лимфому Ходжкина
Диагностические меры при лимфогранулематозе:
- сбор анамнеза;
- физический осмотр пациента;
- лабораторные анализы (анализ крови);
- инструментальные исследования (КТ, УЗИ, ПЭТ, рентгенография).
Вначале врач задает пациенту вопросы относительно образа жизни и ранее существовавших заболеваний, чтобы определить факторы риска. Если подозревается злокачественная лимфома, врач уточняет симптомы.
В ходе физического осмотра врач осматривает лимфоузлы пациента
Важно провести обследование печени и селезенки, потому что эти органы часто поражаются болезнью
Лабораторное исследование крови также имеет важное значение для определения стадии заболевания.
У пациентов в анализах крови при выраженной лимфоме Ходжкина наблюдается увеличение скорости оседания эритроцитов и С-реактивный белок – основные признаки воспаления. Также наблюдается абсолютный дефицит лимфоцитов (до <1000/мкл), а в 1/3 случаев – эозинофилия. При выраженной степени лимфомы Ходжкина и чаще всего на 4 стадии выявляется анемия (снижение количества эритроцитов) и тромбоцитопения (уменьшение числа тромбоцитов).
Компьютерная томография (КТ) помогает с высокой точностью выявить злокачественную гранулему. Компьютеры объединяют отдельные изображения в одно. КТ помогает визуализировать мягкие ткани и выявить злокачественные новообразования.
Ультразвуковое исследование является стандартом в диагностике лимфомы Ходжкина, поскольку позволяет визуализировать органы брюшной полости и мягкие ткани. В отличие от обычной рентгенографии или КТ, в УЗИ для диагностирования не используют рентгеновские лучи.
Сердце и легкие можно оценить с помощью стандартной рентгенографии грудной клетки. Обширное поражение легких, выпоты и крупные средостенные опухоли можно увидеть на рентгенограмме. Для более детальной оценки степени опухоли в грудной клетке необходима компьютерная томография.
Позитронно-эмиссионная томография (ПЭТ) представляет собой исследование методом поперечных срезов. ПЭТ визуализирует не отдельные органы, а метаболизм различных тканей. В позитронно-эмиссионной томографии для визуализации метаболизма тканей используют фтордезоксиглюкозу (специальный сахар с очень низким содержанием радиоактивного фтора), который вводится пациенту в вену. Фтордезоксиглюкоза расщепляется в организме до «безвредных» метаболитов почти точно так же, как обычный сахар.
Клетки с быстрым метаболизмом – опухолевые клетки – обычно потребляют больше глюкозы, что можно хорошо увидеть на позитронно-эмиссионной томографии. Исследование позволяет отличить здоровую ткань от злокачественной. В зависимости от концепции лечения, ПЭТ может использоваться для контроля химиотерапии. Клинические исследования продемонстрировали высокую ценность ПЭТ в контроле терапии женщин во время беременности при лимфоме Ходжкина и других осложнениях.
Лечение лимфомы желудка
Лечение лимфомы MALT и В-клеточных лимфом существенно различается, последние подлежат активной химиотерапии.
Вариант терапии MALT-лимфомы ранних стадий определяет хеликобактерная инфекция, если она присутствует, то на первом этапе проводится антибактериальное лечение, аналогично эрадикации H.pilory при язвенной болезни.
Второй этап зависит от результатов первичного лечения:
- При устойчивости H.pilory к антибиотикам изменяют схему лечения, при неблагоприятном прогностическом варианте с t(11;18) параллельно подключают таргетную терапию ритуксимабом или облучение.
- При очищении желудочного секрета от хеликобактерной инфекции и полной регрессии лимфомы пациент наблюдается с регулярными обследованиями по графику.
- При доказанном отсутствии инфекции и остаточной опухоли проводится лучевая на желудок или монотерапия ритуксимабом.
Развившиеся без участия хеликобактера, ограниченные желудочными стенками MALT-омы, особенно при наличии хромосомной аномалии, на первом этапе облучают, при невозможности лучевой терапии проводят курс таргетного препарата. Операция по удалению желудка проводится только при осложненных кровоточащими язвами лимфомах.
При распространенной MALT-лимфоме предпочтение отдано лекарственной терапии.

Классификация
При лимфоме классификация зависит от морфологического и иммунологического строения опухоли. Бывают следующие виды лимфом:
- диффузная лимфома;
- лимфома Ходжкина;
- неходжкинские лимфомы;
- крупноклеточная и мелкоклеточная лимфома.
При мелкоклеточной лимфоме поражаются мелкие клетки лимфатической ткани, при крупноклеточной – крупные. Классификация лимфом в зависимости от степени агрессивности:
- Индолентная (вялая) – прогноз на жизнь несколько лет;
- Агрессивная – прогноз несколько недель;
- Высокоагрессивная – несколько дней.
Разновидностей патологии в зависимости от места расположения лимфатической системы или органа, который она поразила, много. Бывает:
- лимфома почки;
- лимфома молочной железы (груди);
- лимфома костного мозга;
- первичная лимфома ЦНС (центральной нервной системы).
Опухоль может локализоваться в брюшной полости, на шее, на ногах, в разных отделах позвоночника. Опухоль в лимфоузлах шеи считается самой распространенной. Бывает лимфома в крови, в области легкого, сердца, селезенки. Часто встречаются мозговые поражения. При постановке диагноза лимфомой серой зоны называется болезнь, когда по тем или иным причинам не удается выяснить первичный очаг поражения.

Фолликулярная лимфома
Самая легкая разновидность неходжкинской лимфомы. Обладая низкой злокачественностью, этот вид опухолей, все-таки, является опасным из-за длительного бессимптомного течения. Чуть позже начинают увеличиваться лимфоузлы, возникает потливость, лихорадка, человек становится слабым. Очень часто люди не придают значения данным симптомам, считая их проявлением обычного простудного заболевания, а опухоль в это время поражает всё больше областей организма, доходя до костного мозга.
Неходжкинские лимфомы
По-другому неходжкинские лимфомы называются лимфосаркомами. Эта группа онкологии включает в себя больше, чем тридцать болезней. Клетки онкопроцесса накапливаются в органах, имеющих лимфоидную ткань, а также в лимфатических узлах, после чего срастаются между собой и образуют опухолевые массы. Постепенно в опухолевый процесс вовлекаются новые органы, системы, кровь, мозг, кости, ткани легких, печени и т.д. В одних органах опухоли растут медленно, в других быстро увеличиваются.
Лимфома Ходжкина
Другое название лимфомы Ходжкина – лимфогранулематоз. Отличия лимфогранулематоза (лимфомы Ходжкина) от неходжкинских опухолей колоссальные, ведь опухоль не поражает внутренние органы. Данный вид патологии является неопластическим процессом, который развивается в лимфоузлах и характеризуется возникновением новых клеток. Патология диагностируется чаще у людей в возрасте двадцати пяти лет. Распространены случаи, когда данная болезнь протекает совместно с гепатитом четвертого типа (вирусом Эпштейна-Барра).
Симптоматика этой формы лимфомы разнообразна, все зависит от того, где находится первичный источник онкопроцесса. Опухоль чаще всего локализуется в области шеи, но может возникать и в паху, под челюстью, над ключицей. Лечение при такой патологии комбинированное, оно состоит из лучевой и химической терапии. Ремиссии (затихание) болезни продолжительные, в большинстве случаев, онкология излечима полностью.
Лечение
Главным методом борьбы с раковым заболеванием остаётся химиотерапия. Лекарства терапии могут применяться отдельно либо комбинированно. Для поражения лимфомы используются:
- Цитостатики;
- Кортикостероиды;
- Интерфероны.
С поражениями успешно справляются:
- ПУВА-терапия – использование длинноволнового излучения ультрафиолета с применением фотоактивного вещества.
- Экстракорпоральный фотоферез – ультрафиолетовое облучение крови.
- Фототерапия – приём лекарственных средств класса фотосенсибилизаторов. Скапливаясь в опухоли, они усиливают результат лучевой терапии, защищая от повреждений здоровые ткани.
Химиотерапия может применяться для лечения T-клеточной и B-клеточной лимфомы. Характер, способы и тактика лечения рассматривается для конкретного случая. На методику влияет стадия и форма протекания заболевания, состояние пациента, возраст, сопутствующие инфекции и противопоказания. Раковая опухоль кожи несёт прямую опасность для жизни пациента. Новообразования, выявленные в начальных стадиях протекания болезни, чаще показывают положительный прогноз. Первичная стадия успешно лечится устранением появившихся симптомов.
Больные, обратившиеся к врачу в этот период, могут окончательно излечиться от лимфомы кожи. В сильно запущенных случаях возможно перевести болезнь в стадию длительной ремиссии. В стадии злокачественной опухоли удаётся слегка ослабить симптомы и продлить жизнь пациенту. Больные с выявленной лимфомой 4 стадии живут в пределах 2 лет со дня постановки диагноза, после часто наступает летальный исход.
Симптомы
При возникновении неходжкинской лимфомы, симптомы могут быть различными, в зависимости от места расположения новообразования, распространенности патологического процесса и от того, в какой степени злокачественности протекает болезнь. Все признаки возникновения лимфомы можно разделить на три синдрома:
- Лимфаденопатия;
- Лихорадка и интоксикация;
- Экстранодальное поражение.
Первым признаком является увеличение лимфатической ткани, которому сопутствует болевой синдром. Обычно это наблюдается в шейных, паховых и подмышечных лимфоузлах.

Также лимфосаркомы могут иметь и другую симптоматику:
- стремительное уменьшение массы тела;
- постоянная усталость;
- повышенное потоотделение;
- возникновение зуда;
- лихорадка;
- анемия.
Вышеперечисленные симптомы указывают на генерализацию болезни.
Что такое лимфобластная лимфома

Микропрепарат с лимфобластной лимфомой
Лимфобластная лимфома (ЛБЛ) — агрессивное онкологическое заболевание лимфоидной ткани, сопровождающееся формированием вторичных опухолевых очагов в различных органах. ЛБЛ относится к группе лимфом с высокой степенью злокачественности. Встречается чаще у детей и подростков, у взрослых составляет лишь 2-3 % от общего числа лимфом.
ЛБЛ образуется в результате нарушения процесса развития функционального лимфоцита. На одном из этапов дифференцировки лимфоцит замирает и перестаёт развиваться, вместо этого клетка начинает беспорядочную пролиферацию, создавая идентичных клонов, которые формируются в опухоль. Злокачественный процесс происходит в результате накопления генетических дефектов, провоцирующих нарушения в регулировании роста, дифференцирования и апоптоза клеток. ЛБЛ состоит преимущественно из лимфоцитов Т-клеточной линии, реже из В — и NK-лимфоцитов.
Течение болезни схоже с острым лимфобластным лейкозом (ОЛЛ). Отличие между этими заболеваниями часто носит номинальный характер. ЛБЛ способна распространяться в другие ткани, образуя новые опухоли, что соответствует состоянию при ОЛЛ. Разница между патологиями заключается в количестве лимфобластов, если бластных клеток < 25% — это ЛБЛ, если лимфобластов > 25% — это ОЛЛ.
Профилактика лимфомы желудка
Профилактика заболеваний желудка основана на раннем выявлении и эффективном лечении инфицирования H. Pylori, а также на ежегодной профилактической эндоскопии.
В Европейской клинике создана отличная диагностическая база, позволяющая обнаружить опухоль в самом зачатке. Наши специалисты знают, как предотвратить перерождение, и умеют лечить любое злокачественное заболевание.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Capelle L.G., de Vries A.C., Looman C.W. et al. /Gastric MALT lymphoma: epidemiology and high adenocarcinoma risk in a nation-wide study// Eur J Cancer 2008; 44.
- Ferrucci P.F., Zucca E. /Primary gastric lymphoma pathogenesis and treatment: what has changed over the past 10 years// Brit J Haematol 2007; 136.
- Koch P., Probst A., Berdel W.E. et al. /Treatment results in localized primary gastric lymphoma: data of patients registered within the German multicenter study (GIT NHL 02/96)// J Clin Oncol 2005; 23.
- Levy M., Copie-Bergman C., Traulle C. et al. /Conservative treatment of primary gastric low-grade B-cell lymphomaof mucosa-associated lymphoid tissue: predictive factors of response and outcome// Am J Gastroenterol 2002; 97: 292–297.
Стадии лимфомы
Каждая стадия данного ракового заболевания имеет ряд специфических особенностей и характеристик, среди которых: возраст опухоли, уровень ее распространенности в организме, а также степень поражения. Всего специалистами в области онкологии выделяется четыре стадии. Далее более подробно о каждой из них:
- На начальной стадии поражен один или несколько лимфоузлов, располагающихся в определенной зоне (например, подмышечной). Лимфома локализуется в одном месте, одном органе. Среди характерных для этого этапа развития болезни симптомов можно отметить: гипертрофированные лимфоузлы, болезненные ощущения, похудение.
- Вторая стадия наступает в тот момент, когда болезнь успевает поразить больше двух лимфоузлов, находящихся по одну сторону диафрагмы.
- Третья стадия предполагает серьезные увечья, нанесенные лимфатическим узлам, их вовлечение в патологический процесс. На данном этапе могут быть гипертрофированы лимфоузлы, находящиеся по разные стороны от диафрагмы.
- Последняя стадия считается диссеминированной. К ее наступлению у человека уже поражено несколько жизненно важных органов, нарушены обменные процессы.
Выживаемость больных во многом определяется стадией развития заболевания, а также корректностью проводимой терапии. При благоприятных условиях и своевременном диагностировании лечение лимфомы способно дать положительные результаты в виде продолжительной ремиссии.
Лечение

Лучевая терапия в 85% случаев приводит к длительной ремиссии
Перед началом лечения ребенок тщательно обследуется на наличие осложнений или других заболеваний.
Выбор метода лечения зависит от степени распространения лимфомы, состояния пациента и сопутствующих заболеваний. При неагрессивной и очень медленно прогрессирующей неходжкинской лимфоме можно отказаться от терапии, поскольку немедленное начало лечения не приносит никакой пользы. Пациенты должны лишь проходить регулярные осмотры и медицинские обследования.
Детям с лимфомой Ходжкина I-II стадии при отсутствии симптомов и противопоказаний рекомендуется пройти радиотерапию. Лучевая терапия в 85% случаев приводит к длительной ремиссии. На последних стадиях рекомендуется химиолучевая терапия.
Терапия антителами
Терапия антителами основана на том, что специальные вещества (так называемые моноклональные антитела – Ритуксимаб и др.) способны распознавать определенные структуры на поверхности опухолевых клеток. Антитела прикрепляются к опухолевой клетке и заставляют собственную систему защиты организма уничтожать злокачественные клетки.
Предпосылкой для успешного лечения является то, что опухолевые клетки неходжкинской лимфомы имеют соответствующие поверхностные структуры. С помощью специальных исследований врач может выявить наличие или отсутствие антигенов. Терапия антителами нередко используется в сочетании с химиотерапией.
Радиоиммунотерапия
Неходжкинскую лимфому можно лечить радиоиммунотерапией: в лечении используются антитела, связанные с радиоактивными соединениями. Антитело присоединяется в соответствии с принципом «ключ-замок» к поверхностному антигену, после чего радиоактивное вещество разрушает злокачественную клетку.
Хирургическое лечение

Хирургическое удаление предусматривается в случаях развития осложнений хирургического профиля – поражение систем и органов опухолью любой локализации, а также развитие осложнений терапии
При некоторых типах неходжкинской лимфомы возможно хирургическое лечение: небольшую лимфому можно удалить на начальной стадии развития. Хирургическое вмешательство полезно, если неходжкинская лимфома может быть полностью удалена. Частичное удаление не оказывает положительного влияния на течение рака. Если невозможно полностью удалить неходжкинскую лимфому, последующая химиотерапия может увеличить шансы на выздоровление.
Радиотерапия
Неходжкинская лимфома чувствительна к радиоактивному излучению, однако радиотерапия эффективна только локально – в области опухоли. Поскольку неходжкинская лимфома редко встречается в ограниченной степени и распространяется через лимфатическое русло, она только в некоторых случаях поддаётся лечению ионизирующим излучением.
В большинстве случаев радиотерапия используется для удаления остатков опухоли, которые могут остаться после химиотерапии.
Химиотерапия
Лечение, используемое при неходжкинской лимфоме, всегда включает химиотерапию, если существует обширное поражение органов или распространение рака через кровь или лимфатическую систему
При выборе химиотерапии важно знать, является ли неходжкинская лимфома низкосортной (менее злокачественной) или высокосортной (очень злокачественной)
Лечение низкосортной неходжкинской лимфомы
Низкосортная неходжкинская лимфома – иммуноцитома, волосатоклеточный лейкоз, хронический лимфоцитарный лейкоз, плазмоцитома – часто протекает бессимптомно в течение нескольких лет. В этих случаях побочные эффекты химиотерапии являются большей нагрузкой, чем сама лимфома. Химиотерапия используется против низкосортной неходжкинской лимфомы только в том случае, если возникают симптомы или серьезные осложнения.
Лечение высокозлокачественной неходжкинской лимфомы
При очень злокачественной неходжкинской лимфоме (В-крупноклеточная лимфома, макрофолликулярная лимфобластома или лимфома Беркитта) на ранней стадии у детей используется химиотерапия. Если болезнь не лечить, она может привести в течение короткого периода времени к смертельному исходу.
При высокосортной неходжкинской лимфоме часто поражается головной мозг (около 40%). Проблема заключается в том, что химиотерапевтические средства неспособны проникать через гематоэнцефалический барьер в достаточном количестве. Чтобы обойти гематоэнцефалический барьер, врач вводит лекарство в спинномозговой канал, который содержит цереброспинальную жидкость. Рецидивы распространены, несмотря на агрессивную химиотерапию.