Макулодистрофия сетчатки глаза: причины и лечение
Содержание:
- Прогрессирование дегенерации желтого пятна
- ВАМ ВСЕ ЕЩЕ КАЖЕТСЯ, ЧТО ВЕРНУТЬ ЧЕТКОЕ ЗРЕНИЕ ТЯЖЕЛО
- Общие сведения
- Диагностика
- Лечение макулодистрофии сетчатки глаза
- Лечение макулодистрофии сетчатки
- Причины появления у детей и взрослых
- Лечение макулярной дегенерации глаза
- Эффективные способы борьбы с заболеванием
Прогрессирование дегенерации желтого пятна
Начало и прогрессирование макулодистрофии варьируются в зависимости от типа.
Сухая дегенерация желтого пятна
Сухая дегенерация желтого пятна характеризуется медленным началом и прогрессированием. Состояние обычно остается бессимптомным в течение многих лет и может повлиять на один или оба глаза.
Сухая дегенерация желтого пятна обусловлена географической атрофией (разрушением кровеносных сосудов) в области сетчатки и разрушением эпителиального пигмента сетчатки, мембраны, которая отделяет сосудистую оболочку и сетчатку.
Пациенты с поражением только одного глаза могут компенсировать это своим хорошим глазом, и не осознавать то, что их зрение ухудшается уже в течение более длительного периода времени. В случаях сухой дегенерации желтого пятна потеря зрения прогрессирует медленно и часто развивается через года.
Влажная (мокрая) макулярная дегенерация
Влажная дегенерация желтого пятна является быстро прогрессирующим состоянием. Приблизительно у 30% людей с влажной макулярной дегенерацией поражается только один глаз, однако существует высокий риск (40% в течении 5 лет) поражения другого глаза.
При отсутствии лечения влажная дегенерация желтого пятна приводит к быстрому ухудшению зрения; пациенты теряют в среднем три линии остроты зрения (измеряемые путем проверки того, какие линии меньших букв человек может видеть на глазной карте) через год.
Влажная дегенерация желтого пятна возникает вследствие хориоидальной неоваскуляризации, или аномальным ростом неоваскулярных мембран (микроскопических кровеносных сосудов) под макулярным железом. Она вызывает кровотечение и образование рубцов на сетчатке и необратимое повреждение фоторецепторов (которые получают и обрабатывают световые лучи, попадающие в глаз).
Хориоидальная неоваскулярная мембрана возникает в сосудистой оболочке (часть глаза, расположенная между сетчаткой и склерой) и прорываются через пигментный эпителий сетчатки, который разделяет сосудистую оболочку и сетчатку.
Диабетическая ретинопатия
Ретинопатия, связанная с диабетом, возникает в результате хронической гипергликемии (повышенный уровень сахара в крови), которая вызывает ряд изменений в кровеносных сосудах. К ним относятся утолщение мембраны сетчатки и неоваскуляризация в макулярной области, аналогичная той, которая развивается при влажной макулярной дегенерации.
Эти изменения приводят к снижению кровотока в капиллярах (мелких кровеносных сосудах), питающих сетчатку (включая макулярную), и кровотечениях в стекловидном теле, гелеобразном веществе, которое заполняет участок глаза между хрусталиком и сетчаткой. Эти изменения вызывают потерю зрения и в конечном итоге приводят к полной слепоте, если их не лечить.
ВАМ ВСЕ ЕЩЕ КАЖЕТСЯ, ЧТО ВЕРНУТЬ ЧЕТКОЕ ЗРЕНИЕ ТЯЖЕЛО
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с не четким зрением пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь глаза – очень важные органы, а его их правильное функционирование – залог здоровья и комфортной жизни. Резкая боль в глазу, затуманивание, темные пятна, ощущение инородного тела, сухости или наоборот слезоточение… Все эти симптомы знакомы вам не понаслышке.
window.RESOURCE_O1B2L3 = ‘kalinom.ru’; var m5c7a74e42d742 = document.createElement(‘script’); m5c7a74e42d742.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=13498&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c7a74e42d742() { if(!self.medtizer) { self.medtizer = 13498; document.body.appendChild(m5c7a74e42d742); } else { setTimeout(‘f5c7a74e42d742()’,200); } } f5c7a74e42d742(); window.RESOURCE_O1B2L3 = ‘kalinom.ru’;
Прямо здесь и сейчас пройдите онлайн тест на остроту зрения ==> jQuery(document).on(‘click’,’.spoiler-trigger’,function(e){e.preventDefault();jQuery(this).toggleClass(‘active’);jQuery(this).parent().find(‘.spoiler-block’).first().slideToggle(300);}) jQuery(‘#ostrotazreniya’).load(‘https://etoglaza.ru/test/1/test.html’); “+”ipt>
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-332662-1’, renderTo: ‘yandex_rtb_R-A-332662-1’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
EtoGlaza.ru » Болезни глаз » Болезни сетчатки
Общие сведения
В структуре заболеваний глаз значительную роль играют дистрофические процессы, развивающиеся в сетчатке глаза. Понятие «дистрофия сетчатки глаза» является обобщающим и включает широкий спектр заболеваний различного генеза. В зависимости от зоны поражения сетчатки выделяют центральную, периферическую и генерализованную дистрофию. К наиболее часто встречаемым дистрофиям центральной зоны с изменениями в макулярной зоне относится: макулярная дистрофия и Болезнь Штаргардта (синоним «ювенильная макулярная дегенерация» или «жёлтопятнистая абиотрофия сетчатки»).
Некоторые виды дистрофий развиваются в результате генетических мутаций и относятся к наследственным заболеваниям — пигментная абиотрофия сетчатки (синоним «первичная пигментная дегенерация сетчатки» и «первичная тапеторетинальная дистрофия»), обусловленная врожденным дефектом генетического кода; болезнь Штаргардта, вызванная мутацией гена АВСR; наследственные формы дегенерации желтого пятна, белоточечная дистрофия сетчатки и другие. Другие виды дистрофий развиваются вследствие различных возрастных изменений сосудистой оболочки глаза (возрастная дегенерация макулы, синоним «дегенерация жёлтого пятна старческая»).
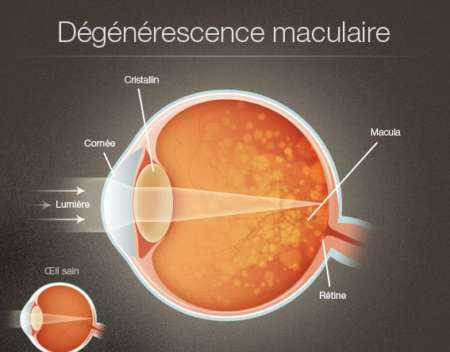
Ниже будет описана лишь одна из них — макулярная дистрофия (возрастная макулопатия, старческая дегенерация жёлтого пятна). Вначале рассмотрим вопрос дегенерация макулы и заднего полюса, что это? Это прогрессирующее заболевание, в основе которого поражение центральной фотоактивной зоны сетчатки глаза (макулярной области заднего полюса глазного яблока), вызывающее снижение центрального зрения. Как уже понятно из термина возрастная макулодистрофия сетчатки (ВМД) в основе патологического процесса лежат инволюционные изменения, обусловленные старением организма. Что такое макула?
Макула представляет собой небольшой участок в центре сетчатки диаметром от 0,2-0,4 мм на котором встречаются световые лучи, сфокусированные роговицей/хрусталиком глаза. Это наиболее тонкое место сетчатки, которое ответственно за центральное зрение (рис. ниже).
Соответственно, по мере старения при прогрессирующих дистрофических процессах (повреждениях) в области макулы центральная часть изображения на сетчатку не передается (блокируется) и в центре изображения определяется мутный участок. То есть, образы в центре поля зрения размыты, искажены или видно темное пятно. При этом, изображение вокруг этого участка в большинстве случаев остается четким и человек может нормально видеть предметы, которые расположенные сбоку, внизу и вверху, поскольку периферическое (боковое) зрение не нарушено (рис. ниже).
Встречаемость ВМД возрастает с увеличением возраста. У женщин заболевание встречается чаще, а в возрасте старше 75 лет эту патологию отмечают у женщин в 2 раза чаще. По данным ВОЗ у пациентов старшей возрастной группы ВДМ занимает одну из лидирующих позиций среди причин слабовидения (рис. ниже), а поскольку в экономически развитых странах доля населения старшей возрастной группы постоянно возрастает, то и значимость этой патологии является чрезвычайно актуальной. Заболеваемость ВМД в России варьирует в пределах 15-18 случаев/1000 населения.
Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Диагностика
Первоначальное обследование включает в себя измерение остроты зрения и осмотр сетчатки. В ходе последнего офтальмолог выявляет определенные признаки макулярной дегенерации. Объём обследований может включать следующие методы.
Флюоресцентная ангиография (ФАГ). Данное обследование помогает определить расположение кровеносных сосудов и наличие их повреждения, а также, действительно ли лазерное лечение может быть потенциально полезным в данном случае
Очень важно, что этот метод определяет, возможно ли лечение просачивания из кровеносных сосудов («влажная» форма макулодистрофии), если оно выявлено, с помощью лазера либо инъекций. Читать подробнее. Индоцианин зелёная ангиография (ИЦЗА)
При проведении этого обследования используются различные внутривенные красители, после введения которых производится фотографирование сетчатки в инфракрасном свете. Метод помогает выявить признаки и тип «влажной» формы макулярной дистрофии, которые не визуализируются при флюоресцентной ангиографии. Читать подробнее
Индоцианин зелёная ангиография (ИЦЗА). При проведении этого обследования используются различные внутривенные красители, после введения которых производится фотографирование сетчатки в инфракрасном свете. Метод помогает выявить признаки и тип «влажной» формы макулярной дистрофии, которые не визуализируются при флюоресцентной ангиографии. Читать подробнее.
Оптическая когерентная томография (ОКТ). Это неинвазивный метод обследования, позволяющий получать изображения поперечных срезов сетчатки в естественных условиях. Применение его особенно полезно для точного определения вовлечённых слоев сетчатки, а также наличия воспаления или отёка в макулярной области. Читать подробнее.
Определение полей зрения (периметрия) помогает точно отследить расположение участков сетчатки с полной утратой или снижением своей функции. Этот важный метод требует взаимопонимания и сотрудничества пациента и врача. Читать подробнее.
Сетка Амслера (тест Амслера). При проведении начального обследования вас попросят посмотреть на специальную сетку, известную, как сетка Амслера. Она состоит из вертикальных и горизонтальных линий с точкой в середине.
Если у вас есть макулодистрофия, вероятно, некоторые линии будут казаться поблекшими, изломанными или искажёнными. Сообщив офтальмологу, какие именно это линии, вы дадите ему большее представление о степени повреждения макулы.
Лечение макулодистрофии сетчатки глаза
Чтобы вылечить макулодистрофию, нужно применить комплексный подход и совместить консервативную терапию с изменением образа жизни и народными средствами. Если это не поможет, будет назначено хирургическое вмешательство. А, чтобы повысить качество жизни, которое при снижении зрения неизменно ухудшается, можно использовать также адаптивные устройства.
Консервативная терапия
Если у больного сухая форма патологии, ему обычно назначают для начала консервативную терапию. В неё входят следующие средства:
- способствующие укреплению стенок сосудов – это предотвратит кровоизлияния и поможет насытить нервные клетки кислородом;
- снимающие отёк – это уберет лишнюю жидкость и уменьшит вероятность развития влажной формы;
- витамины и иммуномодуляторы – повышают иммунитет, укрепляют организм и в целом положительно сказываются на здоровье.
Полностью убрать последствия макулодистрофии невозможно. Можно только поддерживать зрение на определённом уровне и не давать патологии выйти из стойкой ремиссии.
Лечение лазером
Сухую форму можно также лечить лазером. Операция эта проходит в амбулаторных условиях, после инъекции обезболивающего. Подготовки особенной не требует, на здоровье не слишком сказывается в любом возрасте. Занимает до десяти минут – врач просто выжигает друзы с помощью лазера.
Это не поможет поднять зрение на прежний уровень, но предотвратит падание зрения.
Хирургические методы лечения
Если болезнь перешла во влажную форму, консервативное лечение и лазерная операция уже не поможет – поможет только хирургическое вмешательство. Перед ним больному нужно некоторое время не принимать алкоголь и лекарственные препараты, держать голову в тепле и воздержаться от физической активности. В день операции рекомендуется помыться, вымыть голову и не завтракать – операция проводится под анестезией, от еды может стошнить.
Вне зависимости от того, какой именно способ применяется (всего их три и для самого пациента разница не имеет значения), врач смещает сетчатку, убирает лишнюю жидкость, которая скопилась там из-за кровоизлияний, и фиксирует её обратно.
Больного после держат в стационаре какое-то время, следят за динамикой и обеспечивают точный приём лекарств. В результате зрение становится более стабильным, темное пятно уменьшается и больной может даже чувствовать себя так, словно начал лучше видеть.
Народные средства
Могут стать подспорьем на ранних стадиях заболевания, но если макулодистрофия дошла до влажной формы, уже не помогут. Применять их можно только с разрешения врача, и основная функция их поддерживающая: укрепить здоровье, облегчить ток крови по сосудам, повысить содержание в крови кислорода. Лечебную же функцию могут выполнять исключительно лекарства.
Популярных рецептов несколько:
- смешать в равных пропорциях красную рябину, чернику и облепиху, добавить несколько столовых ложек мёда, употреблять каждый день перед едой – такой состав богат витаминами;
- смешать тёртую морковь и тёртый грецкий орех с мёдом, есть в качестве десерта;
- ромашка, мята, шалфей – успокаивающие и укрепляющие травы, которые можно пить вместо чая.
А вот капать в глаза сок растений или отвары трав не стоит. Это не только не поможет восстановить сетчатку, но и может повредить роговицу.
Применение адаптивных устройств
Чтобы сделать жизнь больного с макулодистрофией более комфортной, могут применяться также дополнительные адаптивные средства:
- увеличительные стёкла – помогают читать;
- очки – помогают снять расплывчатость и лучше ориентироваться;
- голосовые интерфейсы – можно поставить на компьютер и на телефон, очень облегчают процесс взаимодействия с техникой при наличии обширного тёмного пятна.
Лечение макулодистрофии сетчатки
На сегодняшний день безоговорочно эффективной терапии не существует. Лечение во многом сводится к улучшению качества жизни больных, есть как консервативные, так и оперативные методики помощи. Но прежде всего всем больным, вне зависимости от формы и стадии заболевания, даются общие рекомендации.
Возрастная макулярная дегенерация обычно вызывает медленную, безболезненную и, к сожалению, необратимую потерю зрения
Общие рекомендации
Питание. При наличии избыточной массы тела ее необходимо скорректировать, снизив количество калорий и жиров в рационе. Кроме того, необходимо следить за количеством потребляемого холестерина, транс-жиров, быстрых углеводов. Предлагается потреблять больше рыбы (например, лосось), в которой высоко содержание омега-3 жирных кислот. Не должно быть недостатка в свежих овощах и фруктах, зелени. Они содержат лютеин, обладающий протективным для макулы действием
Важно контролировать и уровень сахара, т.к. присоединяющийся сахарный диабет с его ретинопатией значительно усугубит состояние.
Активный образ жизни
Это полезно как для снижения веса, так и для поддержания тонуса организма, улучшения микроциркуляции, укрепления сердечно-сосудистой системы. Интенсивные зрительные нагрузки стоит исключить, но адекватное напряжение зрения должно присутствовать.
Световые ограничения. Рекомендуется избегать ультрафиолета, необходимо использовать качественные солнцезащитные очки, запрещены посещения солярия.
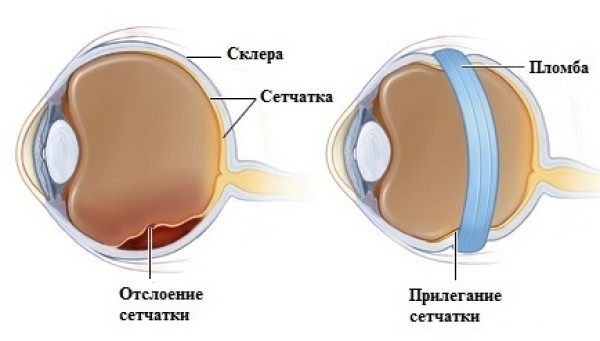
Контроль артериального давления. Эта рекомендация обязательна к соблюдению, поскольку одним из органов-мишеней при артериальной гипертензии является как раз сетчатка глаза. Сосудистые нарушения на глазном дне усугубят ситуацию и могут вызвать серьезные осложнения, например, отслойку сетчатки и кровотечение (особенно актуально при «влажной» макулодистрофии).
Отказ от курения и алкоголизации.

Откажитесь от курения
Специфическое лечение
Как консервативное, так и оперативное лечение должно зависеть от стадии болезни и ее типа.
Как защитить сетчатку глаза и предупредить возрастные изменения
Ранняя макулодистрофия
На стадии ранней макулодистрофии сетчатки глаза лечение обычно не проводится хотя бы потому, что «поймать» заболевание в этот период практически нереально. Но даже если диагноз удалось поставить в самом начале развития болезни, специфического метода лечения не существует. В этот период необходимо максимально скорректировать факторы риска, а также можно прибегать к некоторой консервативной терапии:
- витамины группы В, витамин А, витамин Е;
- протекторы микроциркуляторного русла;
- антиоксиданты.

Источники витамина А
Переходная и тяжелая макулодистрофия
Сухая макулярная дегенерация очень плохо поддается лечению. Применяется метод лазерной коррекции, в основе которого ‒ удаление разросшихся друз. Но при этом фоторецепторные клетки восстановлению не подлежат, в связи с чем зрение восстановить невозможно. Влажная дистрофия поддается лечению чуть лучше. Но это не значит, что можно полностью остановить процесс ‒ возможно лишь максимально его замедлить, чтобы отсрочить слепоту. Основное направление ‒ остановить неоангиогенез.
- Инъекции наркотических анальгетиков в глаза.
- Одним из прогрессивных направлений является биологическая терапия ‒ введение ингибиторов сосудистого эндотелиального фактора. Это вещества, выделяющиеся при образовании сосудов. Эти ингибиторы (например, бевацизумаб, ранибизумаб, лапатиниб и другие) блокируют рост новых кровеносных русел, что способствует значительному торможению процессов деградации. Вводятся ингибиторы инъекционным путем, требуется обычно несколько инъекций.
- Фотодинамическая терапия. Внутривенно вводится препарат вертепорфин, а затем добавляется эффект лазера, направленный на аномальные сосуды. Лазер активирует введенное вещество, и оно начинает разрушать вновь образовавшиеся сосуды.
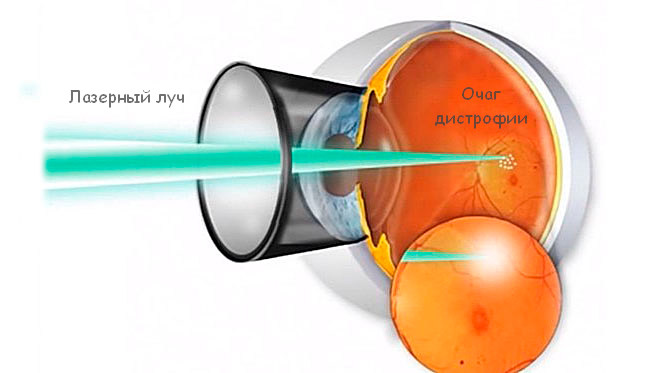
- Лазерные хирургические методы. Лазерный луч высокой интенсивности направляется на аномальные кровеносные сосуды. Этот метод может быть использован, когда новых сосудов еще немного, и они расположены в строго отграниченной области.

LUCENTIS для инъекции в глаза
Причины появления у детей и взрослых
Чаще всего макулярная дистрофия встречается у людей старшего возраста. На ее появление могут повлиять такие причины:
- курение;
- частое пребывание у компьютера;
- малоподвижный образ жизни;
- диабет;
- действие ультрафиолета;
- наличие врожденных травм, идиопатический миозит;
- передача хромосомы от матери к ребенку;
- наличие онкологических заболеваний, рак;
- проблемы с давлением или ишемическая болезнь.
Чаще всего страдают пожилые люди, так как организму в этот период жизни нужно больше витаминов, а также повышение давления оказывает негативное действие на глаза. Главной причиной нарушения считается недостаточное питание желтого пятна, из-за чего разрушаются светочувствительные клетки, развивается гетерогенное заболевание. Питание нарушается из-за проблем с кровообращением, атеросклероза. Данный вид заболевания изменяет центральную часть сетчатки глаза. Это приводит к значительной потере зрения, его дефекту, без восстановления.
Макулярная дистрофия может передаваться от матери к ребенку.
Дети могут испортить свое зрение из-за большой нагрузки на него, усиленной физической деятельности, что способствует повышению артериального давления. Макулопатия глаза может быть как с рождения, так и появиться на ранних годах жизни. Определить выраженное нарушение можно уже в том случае, когда при выключении света зрение плохо адаптируется к темноте и появляется некоторая слепота, цвета меняются. Происходит концентрическое сужение полей зрения.
Появление дистрофии у детей может быть вызвано другими причинами. В первую очередь, болезнь может развиться из-за заболевания почек или нарушения работы сердечнососудистой системы. Сбои в работе эндокринной системе также вызывают проблемы со зрением. Дистрофия сетчатки может развиваться на фоне ОРВИ или гриппозного состояния ребенка.
У детей данная болезнь делится на несколько видов:
- Точечная белая дистрофия. Точечная белая бывает у детей грудного возраста, также может развиваться при косоглазии. При осмотре окулист обнаруживает белые очажки, которые располагаются в глазном дне. Помимо этого меняется восприятие цвета, и ребенок плохо адаптируется к темноте, замедляется его способность быстро привыкать к свету или темноте.
- Пигментная дистрофия сетчатки может передаться от матери к сыну, поэтому обнаруживается чаще всего у мальчиков. На первой стадии у детей часто болит голова, кожа вокруг глаз, иногда могут возникать вспышки в глазах, плохое ориентирование в темноте. На второй стадии начинается развитие проблем со зрением, которое постепенно ухудшается.
- Болезнь Беста проявляется уже в возрасте 10 лет. Ее описание: начинается все с того, что форма предметов становится искаженной, перед глазами словно появляется дистрофическая пелена, крапчатость. При осмотре будет четко виден желтый пигмент в макулярной области, кровоизлияние. Может появиться миопический астигматизм.

Макулодистрофия у детей бывает трех видов.
Лечение макулярной дегенерации глаза
Диагностирование сухого подтипа макулодистрофии подразумевает восстановительную терапию, назначаемую врачом-офтальмологом. Доктор проводит визуальный осмотр пациента. Назначаются лекарственные препараты с постановкой на офтальмологический учет, предусматривающий ежегодное посещение врача.
| Плановый осмотр позволяет контролировать прогрессирование недуга. |
Макулодистрофия влажного подтипа требует интравитреальных инъекций и оперативного вмешательства с использованием лазерных технологий. Лечение проводится у витреоретинального хирурга либо хирурга-офтальмолога.
Консервативная терапия
Применяется при малом прогрессировании недуга. Доктором прописываются антиоксиданты, зрительные пигменты и элементы необходимого типа. Назначается витаминно-минеральный комплекс с входящим составом витаминов, тормозящих развитие заболевания.
Эффективные комплексы:
- Фокус;
- Нутрол Тотал;
- Витрум Вижн Форте;
- Окувайт Лютеин;
- Компливит Офтальмо.
Медикаментозные препараты Анти-VEGF при макулодистрофии
Процедура предполагает интравитреальное (непосредственно в яблоко ока) введение одного из препаратов: Луцентис, Айлия, Макуген в стекловидное тело. Спектр действия медикаментозного средства направлен на уничтожение сосудов с патологией, тем самым предотвращая прогрессирование их роста.Недостатком метода лечения является высокая стоимость.
| Периодичность такой процедуры не менее 3-5 раз в год на протяжении 2 лет. |
Терапия препаратом анти-VEGF эффективна для влажного типа заболевания, способствует скорому улучшению способности четкого видения объектов и восстановлению органов зрительной системы.
Эффект лазера
Лазерная коагуляция предполагает ликвидацию новообразовавшихся сосудов и закупоривание кровоточащих капилляров. Процедура дает результат в области лечения и не способна предотвратить дальнейшее разрастание сосудов. Поэтому как отдельный вид терапии лазер неэффективен.
Коагуляцию следует проводить совместно с инъекциями анти-VEGF, тогда положительный результат от процедуры не заставит себя долго ждать.
Фотодинамическая терапия
Направлена на удаление водянистой отложенной жидкости, дислоцирующейся за глазной сетчаткой. Процедура помогает частично восстановить зрение. Суть метода во внутривенном введении средств, чувствительных к свету с последующим воздействием лазерных лучей. Облучение длится около 90 секунд, а общая продолжительность терапии составляет 20 минут.
Процедура дает положительный эффект, однако высокая стоимость такого типа лечения делает его практически недоступным для людей среднего достатка. За границей терапия широко применяется совместно с инъекциями анти-VEGF и дает очень хороший эффект.
| На протяжении недели после прохождения фотодинамической терапии следует избегать прямого попадания ультрафиолетовых лучей. |
Хирургические методы лечения
Операционное вмешательство назначается пациенту при кровоизлияниях большой степени под сетчатку глаза с появлением субретинальных мембран. Процедура применяется в целях ликвидации тяжелых последствий заболевания и способна восстановить зрение, хоть и не полностью.
Виды операций:
- Ретинотомия – удаление стекловидного тела с последующей ликвидацией скопившейся жидкости за сетчаткой глаза.
- Макулярная транслокация – передвижение макулярной зоны сетчатки в правильное место, что способствует улучшению зрения.
- Пневматическое смещение субмакулярной гематомы – смещение излишков крови при помощи воздуха. В результате сетчатка возвращается на место, а способность пациента четко видеть объекты заметно улучшается.
После хирургического вмешательства больной ставится на учет к офтальмологу и принимает прописанные препараты.
Народная медицина
Помочь в борьбе с макулодистрофией сетчатки глаза могут и многовековые рецепты наших предков. Способ не заменяет процесс лечения, но является вспомогательным средством терапии. В то же время рецепты народной медицины необходимо использовать в случае мало прогрессирующей и возрастной дистрофии сетчатки.
Среди множества трав при лечении недуга популярны компрессы, в состав которых входит:
- Тмин;
- Чистотел;
- Календула;
- Алоэ;
- Мумие.
Для приема внутрь можно применять:
- Проросшую пшеницу;
- Настой листьев крапивы;
- Отвар из ромашки.
Эффективные способы борьбы с заболеванием
Макулодистрофия, лечение которой часто позволяет лишь замедлить развитие дегенерации, все же не остается без внимания ученых. Из современных методик специалисты рекомендуют антиоксидантную терапию. Поскольку установлено, что сухая форма чаще проявляется в пожилом возрасте, имеет смысл направлять усилия на борьбу с преждевременным старением. В этом и заключается задача антиоксидантов. Они помогают нормализовать процесс обмена веществ в сетчатке глаза и предотвращают развитие патологии. Замечено, что антиоксиданты оказывают более выраженный эффект на средней и поздней стадиях макулодистрофии.
Если у пациента диагностирована макулодистрофия — влажная форма, ему назначают сосудорасширяющие препараты. Они призваны улучшить кровоснабжение тканей сетчатки и макулы и тем самым предотвратить разрастание неполноценных сосудов. Также действенным средством остается комбинированная терапия, при которой наряду с препаратами, замедляющими старение, пациенты принимают медь и цинк. В то же время, лечение народными средствами не приносит заметных улучшений.

Нужно понимать, что макулодистрофия, сухая форма которой так же опасна, как и влажная, не может быть вылечена за один или два курса терапии. Пациентам старше 50 лет, у которых обнаружена эта патология, придется лечить глаза постоянно, чтобы не потерять зрение окончательно.