Виды нефрита почек
Содержание:
- Виды и формы воспалительных заболеваний
- Воспаление почек – лечение
- Формы хронического нефрита и их симптомы
- Общие правила и методы лечения
- Лечение воспаления почек (нефрита)
- Значение и описание минерала
- Хронический нефрит: определение заболевания
- Украшения из камня
- Лечение
- Формы нефрита
- Чем опасны заболевания почек?
Виды и формы воспалительных заболеваний
Нефрит почек бывает:
- первичный. Патология развивается при наследственной предрасположенности, иммунологических нарушениях;
- вторичный. Воспаление в различных отделах почек возникает при нарушении работы естественных фильтров на фоне патологий в других органах и системах. Одна из причин – эндокринные заболевания.
По области локализации воспалительного процесса различают нефрит:
- односторонний – поражены ткани одного бобовидного органа;
- двусторонний – воспалительный процесс протекает в двух естественных фильтрах.
Заболевание бывает:
- очаговым;
- диффузным.
Формы и симптомы:
- острый нефрит. Негативные признаки появляются спустя 10–14 дней после перенесенной инфекции. Возникает слабость, легкая или сильная болезненность в поясничном отделе, отекают веки. Пациенты часто жалуются на резкое снижение объема выведенной жидкости, лихорадку, озноб. При острой форме нефрита значительно повышается артериальное давление. При отсутствии лечения состояние больного ухудшается, на фоне застоя урины активно размножаются опасные бактерии, в тканях накапливается гной. Неправильное лечение, применение народных методов устраняет часть отрицательных признаков, но патология не исчезает: заболевание принимает рецидивирующий характер;
- хронический нефрит. Во время ремиссии негативная симптоматика практически не проявляется, анализ мочи не всегда соответствует норме. В период рецидивов симптоматика та же, что и при острой форме патологии, но признаки менее выражены.
Виды патологии:
- пиелонефрит. Неспецифическое воспаление развивается в паренхиме бобовидных органов, затрагивает лоханки и чашечки. Причиной патологического процесса часто становится условно-патогенная флора (кишечная палочка, стафилококки, стрептококки), проникающая в естественные фильтры из области ануса, с наружных половых органов, из очагов инфекции во рту и носоглотке. При заболевании медики отмечают нарушение оттока урины, признаки интоксикации организма, выделение большого количества возбудителей и лейкоцитов с мочой. При острой форме поднимается температура, развивается слабость, анализ крови показывает явные признаки воспаления: увеличение СОЭ и лейкоцитов;
- гломерулонефрит. Зона поражения – почечные клубочки. Воспалительный процесс нередко развивается как осложнение после перенесенного заболевания при выявлении гемолитического стрептококка (группа А). Антитела к опасному возбудителю воспринимают почечные клубочки, как опасные раздражители, с которыми нужно бороться. Не случайно медики говорят об иммуно-воспалительном характере заболевания. При гломерулонефрите моча приобретает неприятный сероватый оттенок, количество выведенной жидкости резко снижается, появляются отеки, поднимается давление;
- лучевая разновидность патологии. Причина – негативное влияние высоких доз радиации либо прохождение курса лучевой терапии при лечении онкопатологий. На фоне воспаления отмирают клетки эпителия, развивается ХПН, появляется артериальная гипертензия. Симптоматика лучевого вида патологии схожа с отрицательными проявлениями при гломерулонефрите и пиелонефрите;
- интерстициальный нефрит. Воспалительный процесс затрагивает канальцы и интерстициальную (промежуточную) ткань паренхимы. Провоцирующие факторы: длительный прием диуретиков, антибиотиков, НПВС, сульфаниламидов. Одна из причин – сбои в работе иммунной системы. Патологический процесс развивается на фоне геморрагической лихорадки, вызванной опасным вирусом и бактериальных инфекций.
Воспаление почек – лечение
Когда заболевание находится в стадии обострения, пациент отправляется в стационар, где за ним наблюдают врачи. Для пациента важен постельный режим, ограниченная диета и прием подобранных медикаментов. Выясняя, как лечить воспаление почек, стоит отметить, что в качестве вспомогательной методики и с разрешения специалиста, можно использовать средства народной медицины. В дальнейшем пациенту рекомендовано оздоровление в профильном санатории.
Лекарства от воспаления почек
После проведения диагностики врач подберет подходящие лекарственные препараты. Назначаются такие таблетки от воспаления почек:
- Спазмолитические препараты. Они делятся на две группы: нейротропные и миотропные. Первые используются для уменьшения боли при сбоях в передаче нервных импульсов в гладкую мускулатуру. Чаще назначают платифиллин. Миотропные спазмолитики применяют для расслабления мышечных волокон. Самое популярное лекарство – дротаверин.
- Обезболивающие препараты. Таблетки этой группы способствуют купированию болевого синдрома, так, назначают диклофенак или баралгин.
- Антибиотики. В большинстве случаев врачи прописывают средства пенициллинового ряда, например, ампициллин. Назначаются при воспалении почек антибиотики цефалоспориновой группы, например, цефалексин. Эти препараты эффективны при пиелонефрите. Когда заболевание усугублено, врач назначает антибиотики группы фторхинолонов, например, ципрофлоксацин.
- Растворяющие конкременты препараты. Чтобы способствовать растворению камней в почках и снижению риска их образования, назначают аллопуринол, уродан и другие средства.
- Мочегонные препараты. При пиелонефрите и гломерулонефрите прописывают гидрохлортиазид, фуросемид и другие.
- Растительные уроантисептики. Препараты этой группы борются с бактериями, уменьшают воспаление и оказывают мягкое мочегонное действие. К ним относят канефрон и уролесан.
Воспаление почек – лечение народными средствами
Существует много народных рецептов, которые эффективно борются с неприятными симптомами и ускоряют процесс выздоровления. Лечение нефрита почек можно проводить такими средствами:
Целебный сбор. Смешайте такие травы при воспалении почек: цветки пижмы, корень солодки, чистотел и листья толокнянки. Берите каждый ингредиент по 50 г. Залейте сбор кипятком и настаивайте в течение 30 мин. После этого процедите и принимайте по 1 ст. ложке три раза в сутки.
Хвощ. Это растение обладает мочегонным действием. Смешайте пару больших ложек травы и залейте 2 ст. кипятка. Пить нужно по 100 г на протяжении дня через равные промежутки времени.
Спорыш. Растение обладает противовоспалительным и общеукрепляющим действием. Пропорции такие же, как и в предыдущем рецепте, но еще нужно положить 1 ст. ложку меда и настоять час. При воспалении почек принимайте по 1 ст. ложке средства три раза в день.
Семена укропа. Для проведения чистки организма от токсических веществ смешайте по 2 ст. семян укропа и измельченного корня валерианы. Добавьте литр кипятка и еще пару больших ложек меда. Длительность настаивания – 1 день. Принимайте настой по 1 ст. ложке за 20 мин. до еды
Важно использовать это народное лекарство, если давление в норме.
Шиповник. Для поддержания иммунитета рекомендуется приготовить настой, для чего запарьте в термосе 50 г ягод в 0,5 л кипятка
Настаивайте ночь, и пейте на протяжении дня. Каждый вечер готовьте новую порцию.

Диета при нефрите почек
Обязательная часть терапии при наличии воспаления почек – правильное питание. Благодаря этому можно снизить нагрузку на орган и удалить из организма токсины. Если у человека нефрит, лечение подразумевает уменьшение потребления жиров, белков и углеводов до физиологической нормы
Важно отказаться от употребления соли или минимизировать количество до 5 г в сутки. Врачи рекомендуют есть теплую пищу в пюреобразном состоянии
Продукты разрешено запекать, варить и готовить на пару. Если обнаружено воспаление почек, в меню можно включать такие продукты:
- Хлеб и мучные изделия без добавления соли.
- Диетические сорта мяса, например, кролик, птица, телятина и говяжий язык. В сутки разрешено не больше 180 г. При употреблении яиц, количество мяса следует сократить.
- Крупы за исключением гороха и молочные продукты.
- Рекомендовано включить в меню большое количество фруктов и овощей.
- Что касается сладостей, то можно нежирное мороженое, мед, кисель и конфеты, но без шоколада.
Формы хронического нефрита и их симптомы
Клиническая картина и разнообразие симптомов хронического нефрита полностью зависят от того, в какой форме протекает это заболевание. В современной медицине выделяют 5 разновидностей недуга:
- Гипертонический;
- Нефротический;
- Латентный;
- Смешанный;
- Терминальный.
Гипертонический хронический нефрит характеризуется тем, что в течение довольно длительного промежутка времени его единственными клиническими проявлениями могут быть лишь повышенное артериальное давление и незначительные изменения в моче (например, протеинурия, признаком которой является наличие белка, или цилиндрурия – появление белковых слепков канальцев, иначе называемых цилиндрами). Поскольку явно выраженные симптомы хронического нефрита этого типа отсутствуют, больные редко обращаются за помощью в медицинские учреждения. А если и обращаются, то связывают неприятные проявления с наличием у них гипертонии. При этом электрокардиограмма, как правило, не отображает каких-либо серьезных изменений. У пациентов в большинстве случаев лишь незначительно отклонена влево электрическая ось сердца (ЭОС), отмечается небольшое его увеличение влево (так называемая гипертрофия левого сердца) и снижение Т-зубцов в I и II левых грудных отведениях. Кроме того, может фиксироваться усиление II тона над аортой и определяться небольшое сужение артериол глазного дна. Длительность течения заболевания составляет в среднем от 20 до 30 лет. Исходом же его в большинстве случаев является хроническая самоинтоксикация организма.
Нефротическая форма хронического нефрита на начальных стадиях характеризуется постепенным развитием и отсутствием проявлений гипертонии. Последние, как правило, присоединяются в терминальной стадии течения заболевания, когда у пациента отмечается развитие масштабной интоксикации организма. Основные симптомы данной формы недуга идентичны проявлениям нефротического синдрома, который выражается в виде:
- Генерализованных отеков (в первую очередь отекает лицо, после чего отечность распространяется на все тело);
- Массированной протеинурии (при этом содержание белка в моче превышает показатель 50 мг*кг/сутки);
- Гипопротеинемии – состояния, характеризующегося аномально низким уровнем содержания белка в плазме крови;
- Гипоальбуминемии – патологического состояния, при котором уровень альбумина в сыворотке крови меньше показателя 20 г/л;
- Гиперлипидемии – состояния, обусловленного аномальным повышением уровня липидов и/или липопротеинов в крови.
Нефрит смешанного типа характеризуется сочетанием у пациента симптомов, присущих как гипертонической форме заболевания, так и нефротической. Выраженность проявлений недуга и преобладание одних из них над другими при этом может варьироваться в каждом конкретном случае. В отдельных ситуациях эта разновидность хронического разлитого гломерулонефрита приближена к подострому злокачественному гломерулонефриту – заболеванию, характеризующемуся прогрессирующим течением, чрезвычайно быстрым развитием нефротического и гипертензивного синдромов, рано возникающей почечной недостаточностью и быстро наступающим летальным исходом (как правило, до одного года).
Латентный хронический нефрит довольно долго протекает, не проявляясь какими-либо симптомами, и часто обнаруживается случайно во время проведения лабораторного анализа мочи, показывающего наличие в ней белка или крови сверх величин, составляющих физиологическую норму. В большинстве случаев пациенты не предъявляют жалоб к состоянию собственного здоровья, а у некоторых из них в анамнезе есть отметка о перенесенной ранее острой форме заболевания. Ввиду отсутствия ярко выраженных симптомов хронического нефрита данного типа дифференцировать его с другими заболеваниями почек зачастую можно исключительно посредством проведения пункционной биопсии почек.
Терминальный нефрит представляет собой конечную стадию всех описанных выше разновидностей заболевания. Он характеризуется:
- Нарастанием проявлений гипертонии, которая часто принимает злокачественную форму;
- Всевозможными расстройствами, вследствие которых поражаются органы желудочно-кишечного тракта;
- Хронической уремией вплоть до развития у пациента коматозного состояния и летального исхода.
Общие правила и методы лечения
Лечение нефрита почек в острой форме проводится в условиях стационара. До исчезновения негативной симптоматики, улучшения результатов анализов пациент соблюдает постельный режим. После затухания воспалительного процесса разрешено вставать, совершать прогулки на свежем воздухе, но избыточная физическая активность, поднятие тяжестей, бег запрещены.
Важный момент – диетическое питание. Больной должен снизить потребление соли, отказаться от приправ, при тяжелом нарушении функции почек резко ограничить поступление белка. Нефролог назначает одну из диет в зависимости от вида нефрита и стадии заболевания: 7Б, 7А или диета №7.

Задачи терапии:
устранить факторы, спровоцировавшие воспалительный процесс. При выявлении инфекции назначают противовирусные составы или антибиотики (обязателен тест на чувствительность возбудителей к антибактериальным препаратам и анализ крови методом ПЦР при подозрении на проникновение вирусов). При отрицательной реакции на медикаменты отменяют препарат, при ярко-выраженной интоксикации проводят очищение крови с применением плазмафареза и гемосорбции;
повлиять на процессы в организме, усиливающие негативные симптомы. Для устранения аллергического воспаления назначают антигистаминные препараты, при эндокринных патологиях показаны гормональные средства. Если заболевание прогрессирует на фоне неправильной работы почек, то назначают лекарства, улучшающие кровоток в тканях бобовидного органа, уросептики, мочегонные составы;
полностью убрать либо ослабить негативную симптоматику. Нефролог подбирает комплекс препаратов, восстанавливающих функционирование естественных фильтров
Важно стабилизировать водно-электролитный баланс, вернуть к норме объем мочи, выделенной за сутки. В большинстве случаев медики назначают препараты, стабилизирующие почечное давление и средства с диуретическим действием
Хороший лечебный эффект дают натуральные составы на основе экстрактов растений, природных масел. При заметном нарушении функций бобовидных органов проводят очищение крови при помощи аппарата для гемодиализа.
После излечения острого нефрита либо выявления хронической формы почечной патологии пациент состоит на диспансерном учете. При всех видах воспалительных заболеваний в бобовидных органах требуется наблюдение нефролога. Даже после излечения контроль специалиста необходим на протяжении пяти лет. Каждые полгода нужно сдавать мочу и кровь для анализа, делать УЗИ почек.
Лечение воспаления почек (нефрита)
Как лечить воспаление почек? Лечение нефрита обычно включает в себя следующие этапы:
1. Помещение больного в нефрологическое отделение медицинского учреждения – лечение проводить в условиях стационара;
2. Назначается соблюдение постельного режима, а также пребывание с сухом теплом помещении с минимальными физическими нагрузками;
3. Назначается низко солевая диета с ограничением количества выпиваемой жидкости;
4. Медикаментозное лечение: применение диуретиков, глюкокортикостероидов, антигистаминных препаратов, цитостатиков, препаратов кальция, витаминов С (аскорбиновая кислота) и Р (рутин), а при необходимости – антибиотиков и препаратов для сердца.
5. Дополнительное лечение:
5.1. Плазмаферез – очищение крови от токсических и метаболических компонентов; 5.2. Гемосорбция – очищение крови от токсинов путем их адсорбции.
6. Соблюдение правил профилактики нефрита;
7. Оперативное лечение.
8. Санаторно-курортное лечение с предпочтением стран сухого жаркого климата.
Медикаментозное лечение нефрита (лекарства от воспаления почек)
Назначение препаратов при воспалении почек, их дозировки и схема лечения проводиться только лечащим врачом на основании диагностики, и во многом зависит от типа и формы нефрита, а также этиологии и патогенеза данного заболевания.
Если говорить о лекарствах от воспаления почек, то можно выделить следующие препараты…
Для выведения из организма токсинов назначают мочегонные средства (диуретики): «Фуросемид», «Диакарб».
Для уменьшения воспалительного процесса и ограничения образования антител к почечной ткани назначают:
- Глюкокортикостероиды: «Дексаметазон», «Гидрокортизон».
- Антигистаминные препараты: «Кларитин», «Супрастин».
При подозрении на злокачественную опухоль назначают цитостатики, которые предотвращают процессы роста и развития клеток организма: «Азатиоприн», «Доксорубицин», «Фторурацил», «Циклофосфан».
Иногда врач может назначить функционально-пассивную гимнастику почек, для чего 1-2 раза в неделю применяют 20 мл фуросемида.
Для нормализации артериального давления назначают: бета-адреноблокаторы («Атенолол») или диуретики («Фуросемид»).
Витамины. При воспалении почек назначается дополнительный прием витаминов А (ретинол, β-каротин), С (аскорбиновая кислота), Е (токоферол) и Р (рутин), а также микроэлементов убихинон (коэнзим Q10), селен и другие.
При проявлении симптомов почечной недостаточности применяют оксиданты – кокарбоксилазу, пиридоксальфосфат и витамин В2 (рибофлавин).
Антибиотики и противовирусные препараты при нефрите
Антибактериальная и противовирусная терапия нефрита применяется лишь на основании диагностики, если причиной воспаления почек являются бактерии или вирусы.
В качестве антибиотиков при нефрите (уросептиков) применяют следующие комбинации: пенициллин + аминогликозиды или фторхинолоны + цефалоспорины.
Гемодиализ
Гемодиализ является методом очищения крови с помощью специальной аппаратуры и назначается в случае, если почки на данный момент не справляются со своей функцией по очищению организма от продуктов метаболизма. Если применить гемодиализ нет возможности, тогда применяется перитонеальный (кишечный) диализ.
Диета при воспалении почек
Диета при воспалении почек подразумевает под собой ограничение в потреблении соли – не более 2-5 г в сутки, а также употреблении пищи, богатой на витамины и микроэлементы.
М.И.Певзнером разработана лечебная система питания, применяемая при заболеваниях почек — диета №7 (стол №7).
Первые два дня при остром нефрите показан голод. В этот период разрешается выпить 2 стакана сладкой воды – по 50 г сахара на стакан.
Способ готовки – на пару, варить, запекать.
Количество жидкости в день – не более 1,5 литра.
При нефрите нельзя есть – соленую, острую, жирную, жаренную и копченную пищу. Также не рекомендуется кушать горох и другие бобовые, редьку, морскую капусту.
Для устранения отеков можно применить молочную диету, а чтобы избежать от молочной диеты вздутие живота, в молоко можно добавить немного соды.
В качестве питья хорошо себя зарекомендовал отвар из шиповника, в котором содержится большое количество витамина С.
Полезным при нефрите является употребление арбуза, дыни, тыквы, различные ягоды.
- При обструктивной форме острого пиелонефрита, когда нарушен отток мочи. Здесь может быть применена катетеризация мочеточника;
- Когда медикаментозная терапия не привела к необходимым результатам;
- Когда диструктивные изменения почки не позволяют ей справляться со своими функциями, тогда назначают трансплантацию (пересадку) почки.
Значение и описание минерала
Нефрит – поделочный полудрагоценный камень. Существует много месторождений этого минерала, поэтому его можно найти на любой ярмарке самоцветов. Это гидросиликат магния, железа и кальция. Он относится к амфиболам, названным так из-за изменчивых свойств.
Необработанный минерал выглядит как обычный серый камень с зеленым, красным или розовым налетом. Лишь после удаления непримечательного верхнего слоя становится заметна вся красота самоцвета.
Он может иметь разные оттенки (от молочно белого до практически черного). Чаще всего встречаются зеленые и салатовые экземпляры. Цвет самоцвета может быть как однородным, так и с размытыми линиями, пятнами, глазками и другими узорами. Самые дорогие экземпляры однотонные.
Камни обладают разной степенью прозрачности. Если посмотреть сквозь них на свет, то станут заметны дымчатые узоры слоев амфибола внутри самоцвета.
Образуются кристаллы, когда магма протекает сквозь горную породу. В природе они встречаются в реках, карьерах и в горах.
Самыми прочными считаются нефриты, найденные в воде. Они ценятся выше.
Сморите обзорный видеоролик про камень:
Разновидности и цвета
В природе встречаются нефриты самых разных цветов. Цена минералов во многом зависит от оттенка и узора:
- Голубой, синий и красный нефриты встречаются нечасто. Такие экземпляры выглядят красиво и необычно. Они имеют высокую стоимость.
- Темно-серый, практически черный нефрит. Обычно на таких камнях имеются полосы разных оттенков серого. Эту разновидность самоцвета добывают на глубине 900 м на границе соединения нефритовых и магнитных руд.
- Фиолетовый и сиреневый камни очень редкие. Их находят на территории Новой Зеландии.
- Нефрит «кошачий глаз» ценится в ювелирном деле. Он обладает легким шелковым отливом и чертой посередине, которая и создает эффект кошачьего глаза. Такие самоцветы сочетают в себе желтый, зеленый и коричневый цвет.
- Зеленые самоцветы. Встречаются как темно-зеленые, так и светлые камни. Это самая распространенная разновидность нефрита.
- Белые нефриты. Ценятся в Китае. Встречаются камни зеленоватых, молочных и желтоватых оттенков.
Делятся на разновидности кристаллы и в зависимости от их структуры. Экземпляры с однородным цветом обладают прозрачностью и жирным блеском, на просвет в них виднеются дымчатые узоры. Они наиболее ценятся ювелирами.
Самоцветы с разноцветными полосами и пятнами обычно абсолютно непрозрачные. Их чаще всего используют для изготовления предметов интерьера.
Существует китайская классификация:
- Хотан. Очень ценится в Китае. Имеет однородный белый цвет с жирным блеском.
- Сюянь. Полупрозрачный самоцвет желто-зеленого цвета.
- Ланьтянь. Желтый минерал. Характерны облачные узоры.
- Наньян. Распространенная разновидность кристаллов. Цвет варьируется от зеленого до желтого. Непрозрачный, характерно наличие полос и розовых прожилок.
К просмотру фотогалерея с китайскими камнями:
Хронический нефрит: определение заболевания
Нефрон — это структурная единица почки, выполняющая важную функцию. В каждой почке здорового человека насчитывается более миллиона нефронов. Однако одновременно может функционировать лишь треть из них. Нефроны принимают участие в процесс выведения лишней жидкости из организма. Повреждение этой структурной единицы приводит к нарушению процесса образования и выведения урины. Воспаление нефронов называют нефритом.
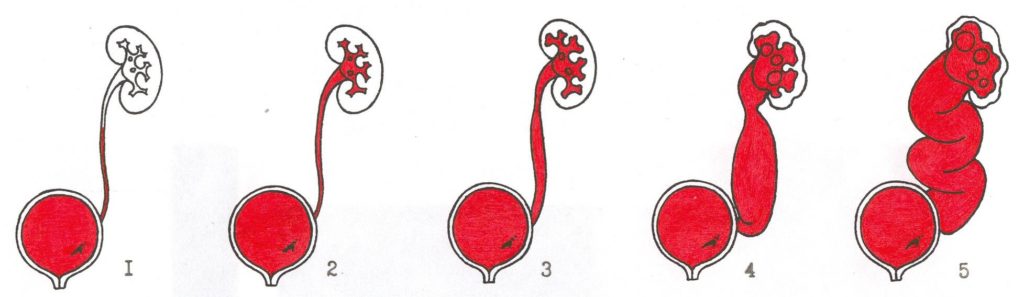
В зависимости от характера поражения и причин, вызвавших заболевание, выделяют различные формы нефрита. Болезнь может поражать орган частично. В этом случае развивается очаговый нефрит. Если орган воспаляется полностью, ставят диагноз «диффузный нефрит».
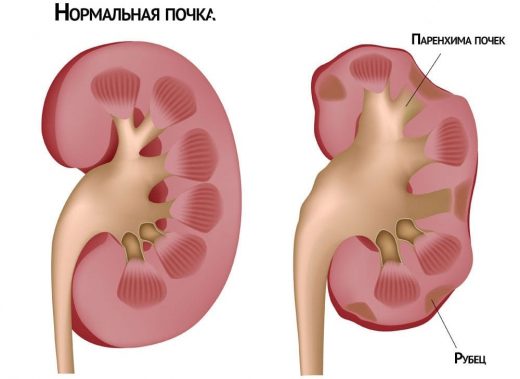
При хроническом нефрите почка быстро утрачивает свои функции
В зависимости от фазы воспалительного процесса выделяют следующие периоды заболевания:
- латентный. Никакие симптомы воспалительного процесса не проявляются, пациент чувствует себя хорошо. Но заподозрить наличие заболевания врач может по изменениям в анализах больного;
- подострый. Состояние пациента ухудшается на фоне снижения иммунитета или других заболеваний в организме;
- терминальный. Функциональная активность почки резко снижается.
В зависимости от симптомов, которые проявляются во время патологического процесса, выделяют следующие формы нефрита:
- с нефротическим синдромом. Наблюдается значительное нарушение функций почек. У больного появляются отёки. Количество выделяемой мочи в сутки снижается, не достигает 1 л;
- с гипертоническим синдромом. У пациента повышается артериальное давление. Нормализовать показатели с помощью медикаментов не всегда удаётся;
- смешанный. Проявляется симптоматика обеих форм.
В зависимости от локализации воспалительного процесса и провоцирующих факторов выделяют такие группы заболевания:
- пиелонефрит. Воспаление почек провоцируют бактериальные агенты;
- гламированный нефрит. Воспаление в клубочках почечного тельца появляется на фоне других патологических процессов в организме;
- шунтовый нефрит. Патологический процесс провоцирует нарушение работы иммунных комплексов в почечных клубочках;
- интерстициальный нефрит. Поражаются соединительные ткани и почечные канальцы.
Пациенты, которые не привыкли регулярно проходить профилактические медицинские осмотры, могут продолжительное время жить, не подозревая о наличии хронического нефрита, протекающего в латентной форме. О диагнозе удаётся узнать лишь при стремительном ухудшении самочувствия.
Украшения из камня
Из нефрита делают изящные ювелирные украшения: серьги, бусы, кольца, браслеты. Они хорошо сочетаются со светлыми пастельными оттенками. Красивые образы получаются с украшением из нефрита в сочетании с романтичными платьями и блузками или строгими черными пиджаками.
Чаще всего самоцвет обрамляют в серебро. Причем лучше всего он смотрится в оправе необычных затейливых форм.
Подробно про нефритовые украшения читайте в отдельной статье.
Уход за камнем и изделиями
Нефрит славится своей долговечностью. Он долго сохраняет привлекательный внешний вид при условии правильного ухода:
- Украшение хранят в отдельной коробке или в шкатулке с другими украшениями в индивидуальном мешочке. Он не поцарапается при взаимодействии с другими камнями, но может повредить изделия из более мягких самоцветов.
- После каждого ношения рекомендуется мыть украшение. Если нефрит загрязнился сильно, то его моют водой с мылом. После этого камень полируют мягкой тряпочкой.
Камень не боится прямых солнечных лучей и воды. Его разрешается надевать в душ и на пляж. Необязательно хранить его в темном месте.
Лечение
Единой схемы лечения, подходящей всем видам патологии, не существует. Лечение нефрита подбирается в зависимости от типа поражения, общего состояния организма, течения и длительности болезни, возраста пациента, причин воспалительного процесса. Подходящие медикаментозные препараты подбираются только проведения всех необходимых диагностических мероприятий.
На протяжении всего лечения больному желательно соблюдать постельный режим. На время терапии под запрет попадают любые алкогольные напитки и курение. Физическая активность необходима, но активное посещение спортзала заменяется более спокойной деятельностью – спортивной ходьбой, йогой или бассейном.
Медикаментозная терапия
Чтобы вылечить нефрит, могут использоваться:

- препараты с кальцием;
- витаминно-минеральные комплексы;
- антибактериальные препараты;
- гипотензивные средства;
- противовоспалительные;
- диуретики.
Для устранения неприятной симптоматики требуются обезболивающие препараты и спазмолитики – Найз, Кеторол, Но-Шпа, Нурофен.
При наличии инфекции обязательно подбираются антибиотики. Выбор препарата зависит от результатов анализов на чувствительность патогенных микроорганизмов к препаратам. Часто назначаются пенициллины (Ампициллин, Амоксициллин) или цефалоспорины (Супракс, Цефотаксим). Подходят инъекции или таблетированные формы препаратов. Курс продолжается до трех недель.
Если консервативная терапия не дает нужного результата, добавляются способ очистки крови от продуктов распада тканей и токсинов – гемосорбция или плазмаферез. Это улучшит восприятие медикаментов и ускорит процесс излечения. При тяжелой почечной недостаточности потребуется гемодиализ.
Диета
Диетическое питание должно снизить нагрузку на проблемные органы и облегчить процесс восстановления организма. Опасность представляют: фосфор, натрий, жиры, белки, калий.
Рацион должен состоять преимущественно из растительной и молочной пищи, часто рекомендуется вегетарианское питание. Пищу желательно запекать, отваривать или готовить на пару. Жарка на любых маслах временно исключается. Отказаться придется также от жирных сортов мяса, белого хлеба, солений, пряных блюд, копченостей и сладкого.
Чтобы очистить мочевые пути и вывести токсины, нужен правильный питьевой режим. Чай и кофе заменяются натуральными овощными соками, отваром шиповника, домашними компотами или морсом (клюквенным или брусничным). Допускается употребление минеральной воды без газа и одобренных врачом травяных настоев.
При формировании диеты обратить внимание следует на тип нефрита. Так, при пиелонефрите показано обильное питье, особенно клюквенный сок
При гломерулонефрите количество жидкости значительно снижается, потреблять влагу советуют из супов, фруктов и овощей, ограничивается потребление продуктов с фосфором (молочного, бобовых и орехов). Интерстициальный нефрит требует низкокалорийной пищи с большим количеством витаминов группы В.
Формы нефрита
Острый гломерулонефрит.
Эта форма нефрита может развиться внезапно после серьезной инфекции, такой как ангина, гепатит или ВИЧ. Его может вызвать волчанка и менее распространенные заболевания, такие как синдром Гудпасчера или Гранулематоз Вегенера. Гломерулонефрит требует своевременной медицинской помощи, чтобы предотвратить повреждение почек.
Синдром Алпорта.
Это заболевание может привести к почечной недостаточности, а также к проблемам со зрением и слухом. Заболевание, как правило, наследственное и чаще встречается у мужчин.
Хронический гломерулонефрит.
Развивается медленно и имеет небольшое количество симптомов на ранних стадиях. Это заболевание может привести к серьезным повреждениям почек и почечной недостаточности.
IgA нефропатия (Болезнь Берже).
Одна из наиболее распространенных форм нефрита, помимо тех, которые связаны с заболеваниями, такими как диабет и волчанка. Заболевание развивается, когда отложения антител образуются в почках и вызывают воспаление. Чаще болеют мужчины, чем женщины, заболевание редко встречается у молодых людей, так как ранние симптомы легко пропустить. Часто лечат препаратами от артериального давления.
Интерстициальный нефрит.
Данная форма нефрита развивается быстро, и как правило, вызван лекарственными средствами или инфекцией. Заболевание влияет на часть почки, известную как интерстициальная ткань. Если пациенты быстро начинают лечить, полное восстановление возможно в течение нескольких недель.
Есть много причин нефрита, которые в некоторых случаях не ясны. Нефрит и заболевания почек имеют возможную генетическую связь. Инфекции, такие как ВИЧ и гепатит В или С, также могут вызвать нефрит.
У 60% больных с диагнозом волчанки (аутоиммунное заболевание) развивается нефрит. В результате, может быть связь с проблемами иммунной системы.
В некоторых случаях лекарственные средства, такие как антибиотики, могут повредить почки, что приводит к нефриту. Прием обезболивающих нестероидных противовоспалительных препаратов также может вызвать нефрит.
Чем опасны заболевания почек?
Как только обнаруживаются изменения в моче, нужно бить тревогу: гломерулонефрит сам по себе не проходит практически никогда. Для острого процесса возможны два варианта развития: бессимптомное и циклическое. Бессимптомная форма болезни чаще всего дает нам хроников, она не заметна. А вот циклическая проявляет себя довольно ярко: температура, отеки, одышка, повышение артериального давления, головные боли, шумы в сердце – и все это вроде бы ниоткуда! Ну, подумаешь, перенес грипп на ногах, что тут такого? Вот тут и стоит задуматься над отношением к себе в свете нашего разговора о нефрите. Поверьте, в нашем организме нет «лишних» органов, а уж если говорить о почках, то это – аксиома. Пока они здоровы – мы живем без особых забот, сохраняя хрупкое равновесие в нашем организме.
Итог хронического нефрита – почечная недостаточность, приводящая к летальному исходу. И знаете, более страшной смерти, чем от этого диагноза, придумать трудно. Человека буквально «разъедает» изнутри невыводимая моча: орган за органом, ткань за тканью…Так стоит ли подвергать себя опасности из-за самой банальной простуды? Выбор – за вами. Если же не лечить пиелонефрит, он приобретет затяжное, хроническое течение, итогом которого будет все та же почечная недостаточность.
Пиелонефрит имеет еще одну отличительную особенность: он влияет на кожу, которая становится бледной, тонкой и очень сухой. Иногда только по состоянию кожи можно сразу же заподозрить пиелонефрит. А подтвердить заболевание можно только лабораторными данными. В анализе мочи при пиелонефрите будут преобладать лейкоциты, а не белок и эритроциты, как при гломерулонефрите. Но есть и общее у этих заболеваний: оба они – результат поражения почки и оба имеют один и тот же итог при недобросовестном лечении.