Переношенная беременность
Содержание:
- Каковы последствия переношенной беременности для ребенка?
- Последствия переношенной беременности
- Что такое переношенная беременность?
- Что способствует перенашиванию
- Ведение родов при переношенной беременности
- Причины
- Чем опасна переношенная беременность
- Роды на 42 неделе. Что с малышом?
- Особенности ведения беременности и родов
- В чем опасность перенашивания?
Каковы последствия переношенной беременности для ребенка?
Если прошло от 37 до 40 недель, начиная от первого дня последней менструации, то беременность женщины считается уже доношенной. Если же беременная женщина не избавляется от бремени после 40-ой недели и продолжает носить ребенка и на 41, и на 42 неделе, это уже переношенная беременность. Рассмотрим, каковы возможные последствия переношенной беременности для ребенка.
Последствия переношенной беременности для ребенка
Если взглянуть на статистику рождаемости, можно обнаружить, что беременность часто заканчивается стимуляцией родовой деятельности, так как роженица продолжает носить ребенка после 40-й недели.
Вследствие этого ребенок, засидевшись у мамы в утробе, начинает испытывать кислородное голодание.
Почему такое происходит? Дело в том, что плацента, которая обеспечивает плод всеми необходимыми составляющими питания, начинает стареть, так как ее кровеносная система рассчитана на определенный срок службы.
Также, отвечая на вопрос, чем опасна для ребенка переношенная беременность, можно обратиться к статистическим данным. Статистика говорит, что среди переношенных детей процент тех, кто пострадал в утробе, гораздо выше тех, кто родился до 41-ой недели беременности.
Однако эти данные можно приводить лишь для формирования наиболее полного представления о вопросе переношенности, и трактовать буквально их нельзя. Ведь это всего лишь, так сказать, общая температура по больнице, а в частном случае все может обстоять совершенно иначе. К примеру, много случаев рождения абсолютно здоровых детей на 42 и на 43-ей неделе.
И эти дети не только не имеют признаков переношенности, но и никаких последствий.
И тем не менее, у медиков сложилось преимущественное мнение, что после 41-ой недели беременности роды необходимо стимулировать.
Аргументы в пользу такого шага следующие: для здоровья рождающегося ребенка стимуляция родов абсолютно безопасна, зато последствия предугадать легче.
Причины переношенной беременности
А откуда вообще берется переношенная беременность, чем она объясняется? Объясняется снижением физической активности беременных женщин, особенно в крупных мегаполисах, а также широким использованием метода пролонгирования беременности (включая женщин, которые перенесли ЭКО и тех, которые имеют проблемы с беременностью).
Можно сказать, что классические 38 недель теперь уступили место 40 неделям. При этом, если малыш в утробе матери чувствует себя хорошо, то будущую маму врачи не беспокоят вплоть до 41 недели. Однако, не стоит забывать о том, о чем мы говорили ранее — о старении и истощении плаценты, а это уже серьезная опасность для ребенка.
Таким образом, если беременная женщина перенашивает ребенка, ее направляют в родильный дом, тщательно обследуют и после этого принимают решение — стимулировать роды, проводить кесарево сечение или оставлять еще на неделю.
Последствия переношенной беременности
Перенашивание беременности является фактором развития угрожающих последствий, в основном, для плода, таких, как:
- Гипоксия.
При перенашивании перезрелая плацента претерпевает ряд патологических изменений и уже не способна обеспечить возросшие со сроком беременности потребности плода, чьи компенсаторные возможности при перезрелости также истощаются. Плод начинает страдать от кислородного голодания, в первую очередь, это касается головного мозга.
- Нарушения в работе центральной и переферической нервной системы.
Недостаточное поступление кислорода в ткани плода, его попытки приспособиться к этому состоянию и, в первую очередь, обеспечить потребности мозгового центра, приводят к усиленной работе сердечной мышцы и, одновременно, к спазму мелких (периферических) сосудов. Длительный сосудистый спазм периферического русла вызывает:
- нарушение функционирования внутренних органов вследствие гипоксии их тканей. Это, в свою очередь влечет целый ряд патологических изменений в жизнедеятельности плода.
- расстройства дыхательной функции;
- изменения в работе ЖКТ, выделение мекония в околоплодные воды и риск отравления им плода при аспирации вод, что может привести к отеку мозга;
- гипотонию новорожденного;
- уплотнение костей скелета, черепа плода;
- риск инфицирования из-за исчезновения сыровидной смазки и др.
Новорожденные, перенесшие внутриутробные страдания из-за перенашивания, осложнения при появлении на свет, как правило, тяжело адаптируются к внешнему миру, более подвержены заболеваниям различного рода, в том числе неврологическим отклонениям.
Для матери негативные последствия при переношенной беременности, в основном, касаются осложнений при родовой деятельности и в периоде послеродового восстановления.
На самом деле, истинно переношенная беременность, по статистике, случается всего у 4 % будущих рожениц. Это свидетельствует о том, что уровень профилактики истинного перенашивания со стороны медицинского персонала находится на достаточно высоком уровне.
Поэтому, если будущей маме по истечению 40-й недели беременности наблюдающий акушер предлагает госпитализацию для дальнейшего наблюдения в роддоме, отказываться будет, по меньшей мере, неразумно.
Добавить комментарий
Что такое переношенная беременность?
Точную дату родов определить не так легко, так как большинство женщин не знают дня зачатия. О сроке беременности судят по первому дню от начала последней менструации и по результатам УЗИ.
Средняя продолжительность нормальной беременности имеет довольно широкие границы: она составляет 40 недель или 280 дней, плюс-минус две недели.
Таким образом, роды на 38-42 неделях не считают преждевременными или поздними. Перенашивание наступает, если беременность продолжается более чем 42 недели и сопровождается определенными симптомами.
Симптомы
Внешний облик женщины изменяется: масса тела снижается более чем на 1 кг, окружность живота уменьшается на 5-10 см, что вызвано уменьшением количества околоплодных вод.
Из молочных желез может выделяться молоко вместо молозива. Тургор кожи снижается.
Объективное подтверждение переношенности получают после проведения ультразвукового и ряда других исследований.
Вы знаете, можно ли принимать Дюфастон на поздних сроках беременности? Спросим у доктора!
О том, можно ли пить какао при беременности, расскажет эта статья.
Признаки
Различают перенашивание мнимое (хронологическое, при неправильно поставленном сроке родов) и истинное (биологическое).
Таким образом, основным показателем переношенной беременности служит не фактический срок, а происходящие значительные изменения со стороны плода и плаценты.
Окончательный диагноз определяют по результатам УЗИ и кардиотокографии (КТГ), амниоскопии (исследования околоплодных вод).
При проведении диагностики оцениваются несколько параметров:
- степень старения плаценты (могут появится признаки фето-плацентарной недостаточности, что приводит к гипоксии плода);
- плотность костей черепа ребенка и состояние родничков;
- сердцебиение ребенка;
- количество и цвет околоплодных вод, наличие в них мекония (их становится меньше, они приобретают зеленоватый цвет);
- маточный и фето-плацентарный кровоток( при перенашивании он уменьшается).
Кроме УЗИ исследования будущую маму могут направить на прохождение специальных гормональных тестов для измерения таких параметров как уровень ХГЧ (не понизился ли?), эстриола и плацентарного лактогена, кортикостероидов и прогестерона.
Истинными признаками переношенной беременности становятся:
- незрелость шейки матки при большом сроке беременности;
- «зеленые воды», мутные от мекония и их недостаточность (маловодие служит предпосылкой к слабой родовой деятельности);
- так называемый «плоский пузырь», обтягивающий головку ребенка (отсутствие передних вод);
- старение плаценты и невозможность её полноценного функционирования;
- плотные черепные кости у ребенка (что осложняет потужный период).
Причины
Причины переношенной беременности на сегодня четко не определены, поскольку эта серьезная патология развивается исходя из сложных физиологических процессов.
Врачи выделяют две большие подгруппы:
- Изменения в организме беременной (эндокринные нарушения или наличие хронических заболеваний половой сферы, заболевания печени, а также серьёзные психоэмоциональные потрясения). Установлена и зависимость от возраста роженицы: чем позже женщина забеременела впервые, тем больше вероятность «перехаживания».
- Изменения в организме ребенка.
Кроме причин медицинского характера, существует и психологические. Если будущая мама боится родовых болей, или осторожничает из-за ранее возникшей угрозы прерывания, психологически не готова к родам, организм продолжает сохранять беременность, как бы откладывая роды на потом. В такой ситуации важна помощь и поддержка близких, не помешает и консультация психолога.
Вам известно, опасен ли кольпит при беременности? Ответ на вопрос ищите в этой статье.
О дозировке но-шпы при беременности можно узнать из этой статьи.
А здесь — все о причинах https://puziko.online/beremennost/slozhnosti-beremennost/obmorok.html обмороков во время беременности.
Степени переношенности
Признаки переношенности плода получил название синдрома Беллентайна–Рунге. Специалисты различают три степени.
I степень — кожа новорожденного сухая (практически без смазки), но нормального цвета. Его общее состояние удовлетворительное. Околоплодные воды светлые, но их мало.
II степень — сухость кожи малыша сильно выражена, стопы и ручки сморщены (как после бани) и шелушатся, отмечаются признаки гипотрофии плода, кости черепа плотные. Околоплодные воды мутные от мекония.
III степень — ребенок обычно крупный, выглядит как маленький старичок (из-за истощения подкожной жировой клетчатки и образования складок), ногти длинные, кожа, ногти и околоплодные воды имеют желтую окраску (свидетельство сильной нехватки кислорода).
Что способствует перенашиванию
Переношенная беременность возникает вследствие воздействия множества факторов, но главной причиной выступает нарушенная нейрогуморальная регуляция в материнском организме, которая играет роль в формировании родовой доминанты. То есть имеются как функциональные расстройства в головном мозге, так и гормональный дисбаланс (гормоны, «подстегивающие» начало родовой деятельности: эстрогены и ХГЧ, прогестерон и плацентарный лактоген, гистамин и серотонин, простагландины и прочие).
Но в ряде случаев перенашивание беременности развивается не из-за состояния организма матери, а патологии плода и/или плаценты. В связи с этим все провоцирующие перенашивание факторы делятся на 2 группы: плодовые и материнские.
- Изменения в материнском организме
- психические травмы и стрессы;
- страх родов и боязнь потерять ребенка;
- травмы головного мозга в прошлом;
- эндокринная патология (болезни щитовидки, сахарный диабет, ожирение);
- болезни пищеварительного тракта и патология печени;
- инфантилизм;
- перенесенные грипп или ОРВИ в период вынашивания плода;
- детские инфекции в прошлом (корь, скарлатина и другие);
- нарушенная менструальная функция;
- половой и общий инфантилизм;
- опухоли матки;
- воспалительные процессы половых органов (цервицит, эндометрит или сальпингоофорит);
- дисфункция яичников;
- многочисленные аборты;
- роды крупным малышом в анамнезе;
- гиподинамия в период беременности;
- угроза прерывания текущей беременности и ее медикаментозная терапия;
- возраст (первые роды после 30 лет);
- наследственность (перенашивание беременности отмечалось у родственниц женщины);
- гестоз.
- Изменения в организме ребенка
- пороки развития головного мозга (анэнцефалия, водянка мозга, микроцефалия)
- сбои в развитии гипофизарно-надпочечниковой системе;
- патология почек плода (поликистоз);
- тазовое предлежание;
- гипоплазия надпочечников;
- болезнь Дауна.
Патогенез перенашивания
В механизме развития перенашивания важную роль играет плацента и изменения, в ней происходящие. Перенашивание может быть обусловлено запоздалым или диссоциированным созреванием плаценты, хронической плацентарной недостаточностью или сохранение плацентой иммунологической толерантности, которая препятствует возникновение иммунологических реакций, направленных на отторжение плода в положенный срок.
Возникающие трофические и дистрофические изменения в амнионе и децидуальной оболочке ведут к нарушению синтеза простагландинов, участвующих в родовом акте. Также возникают гормональные сбои в общей плодово-плацентарно-материнской системе. Изменяется соотношение гонадотропных гормонов, увеличивается содержание прогестерона, хорионического гонадотропина и катехоламинов, что подстегивает перенашивание.
Макроскопически масса плаценты увеличена, хотя толщина ее уменьшена. Сама плацента суховатая, а разграничение на дольки стерто. Также детское место прокрашивается зелеными водами (отхождение мекония вследствие гипоксии плода). По всей площади плаценты отмечаются белые инфаркты и кальцификаты, места жирового перерождения.
Меняются и околоплодные воды. Амниотическая жидкость теряет прозрачность и изменяет свой состав. В случае незначительного перенашивания воды приобретают опалесцирующий оттенок, становятся беловатыми из-за растворенных в них сыровидной смазки плода и кожного эпителия. При возникновении гипоксии малыша воды становятся зелеными или желтыми (отхождение мекония).
Изменяется фосфолипидный состав амниотической жидкости. Нарушается содержание лецитина и сфингомиелина, которые отвечают за образование сурфактанта (вещество, не дающее спадаться легким на вдохе) в легких ребенка. Вследствие нарушенного синтеза сурфактанта у перезрелого плода развивается синдром дыхательных расстройств и образуются гиалиновые мембраны в легких.
Уменьшение объема вод и изменение их физико-химических свойств снижает бактерицидность амниотической жидкости, возрастает количество бактерий, что способствует развитию внутриутробной пневмонии малыша.
Снижение объема околоплодных вод при переношенной беременности прямо пропорционально длительности перенашивания:
- в полную 41 неделю объем амниотической жидкости снижается на 100 – 200 мл и составляет 600 – 700 мл (нормальное количество вод 800 – 900 мл);
- в полные 42 недели объем вод уменьшается в 2 раза и составляет 350 – 400 мл;
- в полные 43 недели вод становится очень мало (200 – 300 мл) – развивается выраженное маловодие;
- при значительном перенашивании (44 и больше недель) воды практически исчезают, их объем составляет 40 – 60 мл.
Ведение родов при переношенной беременности
Если осмотр выявил незрелость шейки матки – зона уплотненная и удлиненная, ребенок же не испытывает страдания, проводится плановая терапия, подготавливающая мать к родоразрешению. С этой целью применяется методика естественной и медикаментозной стимуляции. Применяются:
- палочки ламинарии. Которые вводят в шеечный канал, начиная с одной штуки до шести, периодом до одних суток. За счет медленного разбухания палочек они расширяют шейку, помогая в ее созревании и запуске родов. Они же стимулируют выделение простагландинов, ускоряющих процесс созревания шейки. Если имеются воспалительные процессы во влагалище или области шейки, применение палочек будет запрещено до полной санации половых путей за счет антимикробных и противовоспалительных свечей.
- применение на область шеечного канала особого геля, имеющего в составе простагландин Е2. Подобную процедуру проводят на кресле под контролем врача-гинеколога, предварительно проведя оценку состояния плода и активности матки. После процедуры необходимо лежание не менее 30 минут, а потом врач через равные промежутки времени будет оценивать динамику состояния шейки матки. Это необходимо потому, что на фоне применения геля нередко запускаются роды, а не только процесс созревания шейки. При неэффективности первой процедуры гель можно вводить однократно в сутки, несколько суток подряд. По мере применения геля шейка матки становится мягче и короче, канал расширяется.
Важно
Если состояние как мамы, так и ее малыша вполне удовлетворительно, запуска родов ожидают до недели. Если же реакции нет, тогда решается вопрос об оперативном родоразрешении. Проводится также экстренное кесарево сечение при малейших отклонениях в состоянии плода и признаках гипоксии.
Перенашивание беременности относят к серьезным осложнениям, опасным для обоих, и если возникают малейшие сомнения в отношении здоровья как плода, так и матери, врачи выбирают активную тактику, вплоть до немедленного родоразрешения оперативным путем. Если же имеется возможность запуска естественных родов, и все условия для этого есть – проводят их стимуляцию.
Парецкая Алена, педиатр, медицинский обозреватель
7,536 просмотров всего, 1 просмотров сегодня
Причины
Этиофакторы, по которым беременность перенашивается, до сих пор находятся в стадии изучения. Основной причиной запоздалых родов служит сбой в структурах «мать-плацента-плод». Патология развивается при расстройстве слаженной работы механизмов, которые в норме стимулируют и контролируют запуск родовой деятельности при достижении плодом стадии физиологической зрелости. В результате истинной переношенной беременности появляется ребенок с выраженными признаками перезрелости.
Материнские факторы:
- Эндокринные заболевания. При эндокринопатиях (ожирении, гипотиреозе, сахарном диабете, эутиреоидном зобе) происходит нарушение всех видов обмена, изменение гормонального фона, что негативно влияет на функциональную активность матки. Избыток прогестерона при недостатке эстрогенов также обуславливает снижение тонуса миометрия.
- Гинекологическая патология. Врожденное недоразвитие различных отделов репродуктивной системы женщины (генитальный инфантилизм) ведет к нарушениям в течение беременности, способствуя ее перенашиванию. В результате абортов происходит травмирование слизистой матки и снижение чувствительности рецепторов к действию гормонов и биологически активных веществ, индуцирующих родовой процесс.
- Травмы головного мозга. Повышенный тонус коры головного мозга вследствие перенесенных ЧМТ вызывает торможение подкорковых структур – гипоталамуса, гипофиза, которые участвуют в нейрогуморальной регуляции функций матки. Следствием этого может стать перенашивание беременности.
Плодовые факторы
Сформировавшиеся аномалии развития ЦНС плода – анэнцефалия, гидроцефалия, синдром Дауна, дезорганизация гипоталамо-гипофизарно-надпочечниковой системы вызывают снижение выработки кортикостероидов. Только определенная концентрация этих гормонов приводит к синтезу простагландинов, стимулирующих родовую активность. При недостаточном уровне кортизола, адреналина и норадреналина организм плода, как и организм матери, оказывается физиологически неподготовленным к родам.
Чем опасна переношенная беременность

Принято считать, что физиологический срок вынашивания плода составляет 280 дней (или 40 недель), если за основу расчетов брать первый день последних месячных.
Именно столько времени необходимо, чтобы из оплодотворенной яйцеклетки сформировался ребенок, готовый к жизни вне материнской утробы. О переношенной беременности говорят в том случае, если она продолжается на 10-14 дней дольше указанного срока.
При этом иметь место может как пролонгирование физиологической беременности, так и истинное перенашивание.
Пролонгированной (продленной) называют беременность, которая продолжается несколько дольше физиологической и завершается рождением функционально зрелого ребенка без симптомов перенашивания и старения плаценты.
Об истинном перенашивании речь идет в том случае, если в плаценте наблюдаются выраженные изменения, а малыш появляется на свет с характерными патологическими признаками.
Согласно различным источникам, переношенными рождаются от 2 до 20% детей.
Признаки переношенной беременности
Из вышесказанного становится понятно, что о перенашивании свидетельствует прежде всего не превышение установленных сроков гестации, а изменения со стороны плода и плаценты.
Итак, каковы признаки переношенной беременности? Как правило, после 290 дней вынашивания у женщины отмечается сокращение объемов живота на 5-10 см и снижение массы тела на 1 кг и более, что объясняется уменьшением объема амниотической жидкости.
На этом фоне у беременной падает тургор кожи, диагностируется незрелость шейки и увеличенная плотность матки. В отдельных случаях из сосков вместо молозива начинает выделяться молоко.
При аускультации живота у плода прослушиваются приглушенные тоны сердца с неправильной частотой и ритмом, что свидетельствует о гипоксии.
Постановка окончательного диагноза осуществляется на основании данных инструментальных исследований.
За развитием переношенной беременности могут стоять многочисленные факторы, отрицательно сказывающиеся на репродуктивном здоровье женщины:
- Нередко перенашивание наблюдается у пациенток с нарушением менструальной функции и половым инфантилизмом;
- Отразиться на течении беременности в будущем могут инфекционные заболевания, которыми женщина переболела в детском возрасте (корь, краснуха, паротит, скарлатина), а также грипп или ОРВИ, перенесенные непосредственно в период гестации;
- В число причин переношенной беременности входят заболевания эндокринного характера у женщины (сахарный диабет, нарушения в работе щитовидной железы и т. д.), патологии ЖКТ, печени. Все эти состояния приводят к нарушению гормонального статуса и обуславливают изменения в нервно-мышечной регуляции деятельности маточных мышц;
- Моторная инертность матки может стать результатом воспалительных процессов в репродуктивных органах (эндометриты, аднекситы, цервициты), опухолей матки (миомы, фибромы), дисфункции яичников, гестоза, проведенных ранее абортов;
- Первая беременность в возрасте более 30 лет – еще один фактор, провоцирующий перенашивание;
- К увеличению длительности периода гестации нередко приводит недостаток физической активности, долгосрочное соблюдение постельного режима, перенесенные женщиной психологические травмы и эмоциональные потрясения;
- Вероятность перенашивания увеличивается в случае проведения медикаментозной терапии при угрозе выкидыша, рождения крупного ребенка при предыдущих родах, тазового предлежания плода;
- Медики не исключают, что переношенная беременность может быть связана с заболеваниями плода, а именно с пороками развития ЦНС (гидроцефалия, анэнцефалия, микроцефалия), болезнью Дауна, патологиями надпочечников, поликистозом почек и т. д.;
- Поскольку наступление, протекание беременности и развитие родовой деятельности обусловлено сложными механизмами с участием нервной системы, ряда гормонов, энзимов, электролитов, витаминов и микроэлементов, на практике любые сбои в системе нейроэндокринной регуляции могут послужить толчком к перенашиванию ребенка.
Роды на 42 неделе. Что с малышом?

Сколько перенашивают ребенка? Время отсчета начинается после 42-й акушерской недели. Запоздалая беременность может протекать в нормальном порядке, и в итоге ребенок родится полностью здоровым без каких-либо отклонений. В таких ситуациях акушеры именуют беременность «пролонгированная», т. е. превышающая срок. Говорят, что иногда ребенку просто требуется большее количество времени для его саморазвития, вследствие этого период беременности идет дольше положенного времени. Такая разновидность беременности считается физиологической и никак не патологической. Зачастую она не затягивается дольше 2-х недель.
Когда плод полностью созрел и продолжает дальше находиться в утробе матери в соответствии с нормой срока, беременность относят к «перезрелой». Хотя при этом у ребенка появляются некоторые показатели переношенности, и роды не могут наступить самостоятельно либо проходят затруднительно. Для того чтобы разобраться, какая же все-таки беременность, необходимо с помощью специального оборудования исследовать состояние малыша и соотнести его со сроками беременности. Изучение плода проходит благодаря ультразвуковому сканированию.
Запоздалая беременность не предполагает длительного лечения медикаментами. Потому что при плохом развитии плода его последующее пребывание в негативных условиях утробы матери не является хорошим решением. Исход такой беременности решается путем оперативного вмешательства.

Особенности ведения беременности и родов
В 41 неделю беременную женщину госпитализируют в отделение патологии беременных родильного дома. Там ей проводят дообследование и решают вопрос о дальнейшей тактике ведения беременности и родов.
Родовая деятельность при переношенной беременности может возникнуть самопроизвольно, но иногда врачам приходится прибегать к родовозбуждению, принимая во внимание неблагоприятное влияние перенашивания на плод. Тревожными сигналами при этом являются снижение двигательной активности плода, ухудшение его сердечной деятельности
Если шейка матки беременной не готова к родам, то на протяжении нескольких дней проводят ее подготовку при помощи специальных гормоносодержащих гелей, при введении которых шейка матки размягчается, а ее канал расширяется. После подготовки шейки матки к родам беременной назначают препараты, стимулирующие сократительную деятельность матки.
Необходимым условием ведения родов при переношенной беременности является постоянный контроль за сердечной деятельностью плода. Врач акушер-гинеколог, ведущий роды, выслушивает сердцебиение плода каждые 15 минут в первом периоде родов и после каждой потуги — во втором периоде. Незаменимым в данном случае является кардиомониторинг, при котором на живот роженице прикрепляется специальный датчик, осуществляющий контроль сердечных сокращений плода. В случаях возникновения признаков гипоксии плода проводят необходимое лечение и, по возможности, стараются ускорить роды.
Роды у женщин с переношенной беременностью не всегда заканчиваются через естественные родовые пути. При возникновении осложнений приходится прибегать к оперативному родоразрешению, то есть к операции кесарева сечения. Такими осложнениями являются возникновение острой внутриутробной гипоксии плода, слабость родовой деятельности, клинически узкий таз и т.д. Если в период изгнания, когда уже произошло полное открытие шейки матки, обнаруживается несоответствие между размерами головки плода (который при переношенной беременности может быть крупным) и таза матери, то есть если при нормальной родовой деятельности головка не продвигается по родовым путям, говорят о клинически узком тазе. При этом размеры таза могут быть абсолютно нормальными, но этот таз будет представлять затруднения или препятствия для течения данных родов.
В некоторых случаях врачи сразу принимают решение произвести роды путем операции кесарева сечения. К ним относятся сочетание перенашивания беременности с крупным плодом, тазовым предлежанием плода, возрастом первородящей старше 30 лет, рубцом на матке и т.д.
В послеродовый период мама и малыш также нуждаются в тщательном наблюдении, особенно если роды были осложненными.
Надеемся, что рассказ о трудностях, которые могут сопровождать перенашивание беременности, предостережет будущих мам от опрометчивых отказов от госпитализации при сроке беременности более 40 недель. Выполнение всех рекомендаций врачей, а также своевременное выявление женщин, относящихся к «группе риска» по перенашиванию беременности, позволит предупредить возможные осложнения у матери и новорожденного.
В чем опасность перенашивания?
Истинное перенашивание беременности является серьезным осложнением, основная опасность которого – повышение риска перинатальной смерти плода в 1,5–2 раза. Вероятность гипоксии во время внутриутробного развития и родоразрешения резко возрастает. Последствиями могут стать тяжелые роды, ведущие к разрывам тканей у роженицы, дыхательные расстройства у плода, поражения ЦНС, приводящие к отставанию в развитии.
Последствия для женщины
Переношенная беременность может приводить к аномалиям родовой деятельности: слабым или избыточным сокращениям матки, дискоординации, проявляющейся в болезненных, нерезультативных схватках при закрытой шейке.
Запоздалые роды могут приводить к ряду осложнений:
- Лохиометра. Малая сократительная способность матки может быть причиной нарушения оттока послеродовых выделений, приводящей к болям в малом тазу, лихорадке.
- Разрывы: лонного сочленения (подвижного соединения лобковых костей), промежности, влагалища, вульвы, шейки матки из-за крупных размеров плода и малой подвижности костей его черепа.
- Маточные кровотечения.
- Инфицирование.
Последствия для ребенка
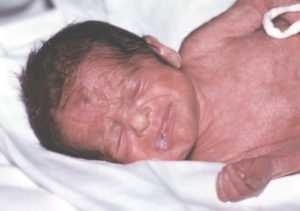
Внешним признаком плода при переношенной беременности является зеленый оттенок кожных покровов и ногтей, причина чего – наличие первородного кала в околоплодных водах. Кожа рыхлая, верхние слои размягченные и набухшие. Защитные функции эпидермиса снижены, поэтому нередки случаи развития инфекционных поражений кожи.
ЧИТАЕМ ТАКЖЕ: последствия зеленых вод при родах
Количество первородной смазки, защищающей малыша от внешних воздействий и облегчающей прохождение его по родовым путям, мало, или же ее нет вовсе. Этим объясняется состоянием кожи, ведь естественный барьер отсутствует, и излишняя жидкость проникает в кожу. Кости черепа у ребенка затвердевшие, подкожный жировой слой истончен.
Из-за снижения бактерицидности амниотической жидкости у переношенного ребенка возрастает риск развития такого последствия перенашивания, как внутриутробная пневмония. По причине изменения фосфолипидного состава вод происходит разрушение сурфактанта в легких, в результате чего увеличивается вероятность возникновения у плода дыхательных расстройств.
Аспирация первородным калом – состояние, вызванное попаданием мекония в легкие плода. После рождения у ребенка отмечаются: синюшность кожи и слизистых оболочек, тяжелое, частое, поверхностное дыхание, увеличенная грудная клетка. Синдром возникает вследствие нехватки кислорода в организме плода, приводящей к расслаблению сфинктера ануса и опорожнению кишечника.
Общая заболеваемость в течение первого года жизни у переношенного ребенка более чем в два раза превышает средние показатели. Высок риск развития рахита, малокровия и синдрома вегетативной дисфункции, который проявляется (иногда не сразу) в виде:
- нарушений функции пищеварения (расстройства стула, метеоризм, срыгивания);
- скачков частоты сердечных сокращений, болей в сердце;
- колебаний артериального давления;
- снижения концентрации и ухудшения памяти;
- нарушения терморегуляции;
- головокружений;
- утомляемости, капризности.
На фоне плохого плацентарного кровоснабжения и кислородного голодания могут развиваться патологии печени. Желтуха новорожденных у переношенных детей обычно выражена сильнее. Неврологические нарушения, вызванные гипоксией, проявляются в виде сниженного мышечного тонуса, судорог, проблем со слухом и зрением, пороков сердца, гиперактивности.
Из-за воздействия на организм малыша материнских гормонов нередко возникает половой криз. У мальчиков и девочек он проявляется в виде набухания молочных желез и выделения из них секрета, похожего на молозиво. У мальчиков может наблюдаться повышенная пигментация в районе мошонки и сосков. У девочек часто припухают половые губы, спустя несколько дней после рождения появляются слизистые или кровянистые выделения. Из-за закупоривания сальных желез возникает сыпь белого или светло-желтого цвета, напоминающая угревую.
Переношенный ребенок имеет высокую вероятность получения травмы в родах. Случаются переломы ручек и ножек, вывихи бедра, повреждения плеча, ключицы, плечевого сплетения. При травмировании костей черепа и головного мозга могут развиться внутричерепные кровоизлияния.