Симптомы и лечение плеврита легких
Содержание:
Лечение экссудативного плеврита
В зависимости от причины накопления жидкости лечение начинают с лечения непосредственно заболевания. В случае, если жидкости накапливается слишком много, врач сделает пункцию плевральной полости. Жидкость откачивается в небольшом объеме, но в исключительных случаях производится отсос жидкости объемом более литра – при сдавливании скопившейся жидкости органов средостения, что приводит к тому, что больной начинает задыхаться. Пункция облегчает состояние больного, но в то же время резко снижает уровень белка, в результате чего больной испытывает слабость. После того, как болезнь, вызвавшая накапливание жидкости в полости плевры, будет излечена, накопление жидкости прекратится.
Самолечение при подозрении на экссудативный плеврит ни в коем случае недопустимо. Если больной почувствовал в области грудной клетки боли, ощущение сдавленности, если ему трудно дышать, то ему следует срочно обратиться к врачу.
Врач определяет заболевание в момент перкуссии или аускультации, а для уточнения диагноза проводят пункцию жидкости в плевральной полости. Полученная жидкость анализируется, и на основании результатов анализа можно получить информацию для определения курса лечения. В сложных случаях может понадобиться проведение биопсии плевры или торакоскопии. Часто наличие избыточной жидкости можно определить в ходе рентгенологического или ультразвукового исследования, а также во время томографии.
Практически во всех случаях данное заболевание протекает, сопровождаясь болями, поскольку накапливающаяся жидкость сдавливает органы средостении, легкие, а также деформирует грудную клетку, из-за чего возникает одышка. Лечение заболевания должно быть обязательным и своевременным, поскольку в запущенном состоянии экссудативный плеврит может быть крайне опасным для жизни пациента. Само по себе скопление жидкости в плевральной полости указывает на наличие серьезного заболевания.
В любом случае лечение экссудативного плеврита будет зависеть от того, какое основное заболевание его спровоцировало: так, если плеврит вызван туберкулезом, то лечение будет подразумевать туберкулостатические препараты, а метапневматические и парапневматические плевриты лечат с помощью антибактериальной терапии. Волчаночный плеврит и ревматический плеврит требует введения глюкокортикоидов. Если речь идет о гнойных плевритах, то необходима постоянная эвакуация гнойных очагов, а в полость плевры вводятся антибиотики. Лечение такого плеврита проводится только в специализированном торакальном отделении.
При всех видах плеврита пациенту обязательно прописывают противовоспалительные препараты типа индометацина, а также производных пирозолона и салицилатов. Кроме того, пациентам показаны десенсибилизирующие средства, средства против кашля и анальгетики. Пункция с эвакуацией жидкости показана в тех случаях, когда массивные выпоты вызывают смещение средостения и, как следствие, симптомы легочно-сердечной недостаточности.
По мере того, как экссудат начнет рассасываться, пациенту рекомендуют дальнейшее общеукрепляющее лечение, а также дыхательную гимнастику, а также физиотерапию, если нет противопоказаний.
Лечение
Лечение жидкости в легких зависит от того, что стало причиной такого состояния. Немалую роль играет и самочувствие больного. План терапии назначает лечащий врач после полной диагностики. Основные принципы лечения при том или ином заболевании описаны в таблице ниже.
Факторы Методы лечения Воспалительный процесс Улучшить состояние больного может только комплексное лечение, поэтому пациенту назначают антибактериальные препараты, отхаркивающие вкупе с ингаляциями, иммуностимуляторы и витамины Раковые новообразования Здесь лечение зависит от стадии заболевания и объема жидкости. Лечение проводят только в том случае, если опухоль можно убрать хирургическим методом. Если же помощь больному неэффективна, пациенту назначают препараты, которые снимают симптомы Лейкоз В этом случае терапия направлена в первую очередь на лечение лейкоза, а уже после — удаление выпота
При этой болезни очень важно не допускать развитие воспалительных процессов, поскольку они могут ухудшить состояние больного вплоть до его смерти Сердечная недостаточность При сердечных патологиях применяют поэтапное лечение. Сначала препятствуют образованию пены в легких, обезболивают, подавляют психомоторную активность путем приема нейролептиков и избавляются от лишней жидкости с помощью мочегонных препаратов
После этого приступают к лечению сердечной недостаточности Травмы Для начала пациенту проводят эпидуральную анальгезию, а после этого прописывают ингаляции и физиопроцедуры. Если физическая травма сопровождается осложнениями, больного могут ограничить в принятии жидкости и назначить дренирование в грудной полости После хирургического вмешательства После оперативного вмешательства больному назначают курс лечебной гимнастики, который нацелен на увеличение объема легких и улучшение кровотока. Если нужно срочно снять отечность, пациенту прописывают кислородные маски, пеногасящие препараты, бронхорасширяющие и медикаменты, снижающие ишемию миокарда. В тяжелых случаях могут назначить ИВЛ. После снятия приступа лечение включает в себя прием успокоительных и диуретиков Почечная недостаточность Отек легких при почечной недостаточности возникает из-за того, что пораженный орган не в состоянии самостоятельно выводить жидкость из организма. Поэтому терапия включает нормализацию кислотно-щелочного баланса и поддержание водно-электролитного равновесия Цирроз печени Накопление выпота в легких при циррозе печени называется печеночным гидротораксом. Единственный эффективный метод лечения — это пересадка органа. Но для поддержания относительно нормального состояния больного ему назначают торакоцентез, диуретики и солевую диету В пожилом возрасте Лечение пожилых людей проводят только в условии стационара, методика терапии зависит от возраста пациента, тяжести его заболевания и наличие хронических заболеваний
При тяжелом течение болезни прием лекарств — не единственный способ вывести лишнюю жидкость из легких. Еще один метод — это откачка. Проводят процедуру с применением местной анестезии путем прокалывания иглой. Техника этого метода выглядит следующим образом:
- С помощью ультразвукового исследования легких определяют локализацию скопления выпота.
- Пациента усаживают, немного наклоняя его вперед, и вводят местный анестетик.
- В область между ребрами под лопаткой вводят иглу.
- Откачивают жидкость.
- Устанавливают катетеры, через которые еще какое-то время выходит экссудат.
Лечение плеврита
Главный принцип в лечении плеврита – это выявление и терапия основного заболевания. Больным плевритом легких необходимо сбалансированное питание с высоким содержанием витаминов. Показан строгий постельный режим.
Хирургическая операция (торакоцентез)
Оперативное вмешательство при плеврите у взрослых необходима при гнойном воспалении.
Торакоцентез — является мерой неотложной помощи. При большом количестве выпота проводят плевральную пункцию, для освобождения полости от жидкости.
Процедура проходит в несколько этапов.
При необходимости в полость вводят антибактериальные препараты. После окончания процедуры проводят тугое бинтование грудной клетки для предупреждения коллапса.
Медикаментозное лечение
- Антибактериальная терапия. Плеврит легких инфекционной этиологии лечится антибиотиками. Обычно применяются амоксиклав, цефтриаксон, цефотаксим, сумамед. В терапии туберкулезного плеврита применяется рифампицин, изониазид.
- Кортикостероидная терапия. Лечение плеврита при аутоиммунных патологиях заключается в использовании гормональных препаратов. Применяется преднизолон.
Также в терапии плеврита используются симптоматические средства:
- Противокашлевые препараты. Больных плевритом беспокоит сухой мучительный кашель. Поэтому им назначаются средства, угнетающие кашлевой рефлекс-кодеин, синекод.
- Мочегонные препараты. Для выведения лишней жидкости из организма необходимо применение мочегонных средств — фуросемид.
- Нестероидные противовоспалительные средства. Для устранения болевого синдрома и снятия воспаления применяют лекарства — бутадион, ибупрофен, анальгин.
- Сердечные гликозиды. Для улучшения сократительной функции миокарда — коргликон.
- Бронходилататоры. Для расширения бронхов назначают эуфиллин, беродуал. Расслабляют мускулатуру бронхов, улучшают функцию дыхательных мышц.
- Инфузионная терапия. При сильной интоксикации используют внутривенно раствор Рингера.
Физиотерапевтические процедуры
Эффективны в лечении плеврита физиотерапевтические процедуры. С их помощью быстрее происходит эвакуация выпота, а также рассасываются спайки.
Из физиотерапевтических процедур применяется:
- электрофорез с ;
- прогревание;
- различные компрессы.
Если плеврит вызван метастазированием опухоли, проводится химиотерапия.
Лечение плеврита легких народными средствами
Сочетание традиционной медицины и лечение плеврита народными средствами поможет более эффективно и быстро справиться с этим заболеванием.
Лечение плеврита народными средствами заключается в облегчении его симптомов.
Народные рецепты на основе аниса помогают устранить кашель, обладают бронхорасширяющим действием:
1 ч. ложку плодов аниса заварить 1 стаканом кипятка. Оставить настаиваться в течение 20 минут. Пить по ¼ стакана 4 раза в день за 30 минут до еды.
Отхаркивающее средство на основе редьки и меда:
черную редьку среднего размера натереть на мелкой терке, отжать сок. Столовую ложку сока черной редьки смешать с 1 столовой ложкой меда. Употреблять по 2 ст. ложки за 15-20 минут до еды, 3-4 раза в день.
Народные рецепты с медом обладают противовоспалительным и иммуностимулирующим действием.
Муколитическое средство при плеврите:
взять 2 ст. ложки сливочного масла, 2 вареных куриных желтка, 1 ч. л муки, 2 ч. ложки меда. Смешать все ингредиенты и принимать по чайной ложке 5 раз в день.
Хороший эффект дает лечение народными средствами в виде компрессов и растирок:
- растирка с камфорой. Камфорное масло 50 мл смешать с 5 мл масла эвкалипта. Растирать грудную клетку 2 раза в день;
- компресс согревающий с животным жиром. 250 г барсучьего жира (можно заменить свиным) смешать с 4 листьями алоэ. Алоэ следует измельчить. Добавить к ингредиентам 4 ст. ложки меда, все смешать. Вылепить лепешку и завернуть в марлевую ткань. Прикладывать к грудной клетке 3 раза в день.
В домашних условиях плеврит можно вылечить с помощью луковых ингаляций. В этом овоще содержатся фитонциды, которые способствуют очищению и укреплению дыхательной системы.
луковицу почистить, нарезать на мелкие части. Положить их на марлевую салфетку, свернуть ее. Дышать над луковым мешочком 3-4 раза в день.
Лечение народными средствами плеврита можно начинать только после консультации с врачом. Народные рецепты являются вспомогательной терапией в лечении плеврита, поэтому должны применяться вместе с современными лекарственными препаратами. Лечение плеврита в домашних условиях возможно только на стадии выздоровления.
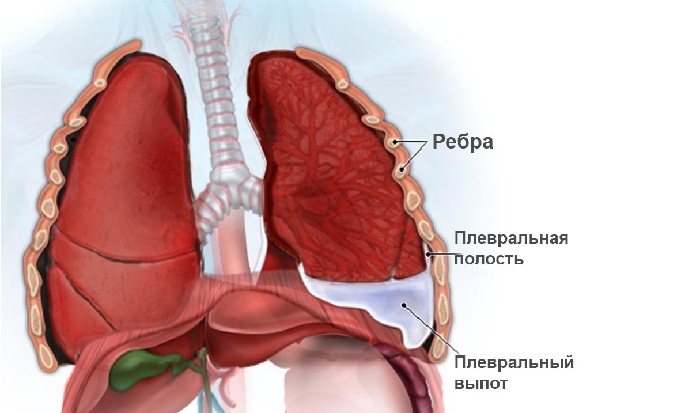
Плевральный выпот. Анализ плевральной жидкости
Анализ плевральной жидкости необходимо производить по следующим направлениям: внешний вид, клеточный состав, биохимическое и бактериологическое исследование.
Прежде всего при оценке плеврального выпота следует установить, что представляет собой плевральная жидкость—экссудат или траассудат.
Транссудативный выпот возникает в результате нарушения капиллярного гидростатического или коллоидно-осмотического давления под влиянием системных факторов.
Примером снижения онкотического давления плазмы служит такое гипопротеинемическое состояние, как цирроз печени. Оба этих процесса способствуют скоплению плевральной жидкости с низким содержанием белка.
В противоположность этому экссудативный выпот является результатом поражений плевральной поверхности, приводящих к повышению проницаемости капилляров или обструкции лимфатических сосудов. Повреждение плевральной поверхности возникает в результате инфекционного или опухолевого процесса и способствует образованию плевральной жидкости с высоким содержанием белка.
Получены данные, свидетельствующие, что более точная диагностика экссудативного выпота возможна при наличии следующих трех критериев: отношение концентраций белка в плевральной жидкости и в сыворотке крови превышает 0,5; отношение содержания ЛДГ в плевральной жидкости к в сыворотке крови превышает 0,6 и содержание ЛДГ в плевральной жидкости превышает 200 ME или 2/3 от нормального уровня сывороточной ЛДГ.
В табл. 132 приведен неполный список причин плеврального выпота, разделенных в зависимости от того, является ли выпот транссудатом или экссудатом. Очевидно, что при дифференциальной диагностике транссудативного выпота необходимо иметь в виду клинические состояния, обусловленные повышением капиллярного гидростатического давления или коллоидно-осмотического давления — другими словами, гипопротеинемией любой этиологии.
Причины экссудативного выпота более многообразны, и сузить круг возможных заболеваний помогают различные методы исследования.
Иногда имеет значение количество жидкости. Отмечают цвет, прозрачность, запах и наличие крови. Большинство экссудативных выпотов и все транссудативные выпоты прозрачны и имеют соломенную окраску. Жидкость молочно-белого цвета свидетельствует о хилотораксе или хилезном выпоте.
Определение числа лейкоцитов и эритроцитов в плевральной жидкости иногда может оказать большую помощь в дифференциальной диагностике экссудативных плевральных выпотов. Интенсивные геморрагические выпоты нередко содержат более 10 х 10 11 клеток в 1 л.
Обычно подобные изменения возникают яри травме (гемоторакс), злокачественных новообразованиях и эмболии легочной артерии. Геморрагический характер жидкости придает наличие 5—10 х 10 9 эритроцитов в 1 л. Для придания плевральной жидкости кровянистой окраски достаточно добавления к ней 1 мл крови.
Следовательно, обнаружение в плевральном выпоте, имеющем геморрагическую окраску, менее 10 х 10 11 эритроцитов в 1 л по существу не оказывает никакой помощи в диагностике. Транссудативные выпоты редко бывают геморрагическими, поэтому обнаружение геморрагического выпота на фоне застойной сердечной недостаточности должно служить основанием для поиска другого диагноза, прежде всего эмболии легочной артерии, осложненной инфарктом легкого.
Можно измерить величину гематокрита в плевральной жидкости и сравнить ее с гематокритом крови. Одинаковые значения гематокрита свидетельствуют в пользу травматичной пункции, однако то же самое может наблюдаться при торакальной травме и реже — при злокачественных новообразованиях.
Кроме этого, можно определить, свертывается ли плевральная жидкость. Жидкость, полученная при травматичной пункции, свертывается в течение нескольких минут, в то время как в крови, содержащейся в плевральном выпоте, дефибринация наблюдается через несколько часов или дней, и полноценный сгусток вообще не образуется.
Общее число лейкоцитов имеет меньшую диагностическую ценность, однако считается, что при транссудате в 1 л содержится менее 10 х 10 9 лейкоцитов/а при экссудате — более 10 х 10 9 . Лейкоцитарная формула информативна в двух случаях: нейтрофильный сдвиг (75%) свидетельствует о первичном воспалительном процессе;
Причина превалирования в этих выпотах мононуклеарных клеток заключается в том, что больные с указанными заболеваниями обычно наблюдаются не на ранних стадиях острого инфекционного процесса. К моменту плевральной пункции острый нейтрофильный сдвиг сменяется мононуклеарным сдвигом.
Эозинофилия в плевральной жидкости (
Диагностика плеврального выпота
Правильный сбор анамнеза может навести на мысль о выпоте в плевральную полость. Здоровые, до появления настоящего заболевания дети, могут предъявлять жалобы на боль в грудной клетке, укорочение дыхания, непереносимость физической нагрузки, или на персистирующий раздражающий кашель. Характерно, что эти симптомы могут частично или полностью исчезать в определенной позе. Наличие или отсутствие лихорадки будет определяться этиологией плеврального выпота.
При экссудативном выпоте, обусловленном бактериальной пневмонией, часто наблюдается сильный кашель с обильной мокротой. У пациентов с желудочно-кишечными жалобами необходимо подумать о возможной патологии легких, особенно при болях в правом верхнем квадранте живота. Травма грудной клетки может приводить к контузии легкого или ранению грудного лимфатического протока с последующим хилотораксом. Необъяснимая боль в суставах или кожная сыпь может свидетельствовать об аутоиммунном заболевании или коллагенозе.
Осмотр ребенка с плевральным выпотом
Важно оценить общий вид пациента и его питание. Положение ребенка может свидетельствовать о раздражении плевры, поскольку больные с плевральным выпотом будут щадить грудную клетку с пораженной стороны
При массивном выпоте перкуторный звук будет тупым в местах скопления жидкости, а при аускультации будет обращать на себя внимание ослабление дыхательных шумов. Плевральный выпот необходимо дифференцировать с уплотнением ткани легкого, при котором также будет отмечаться притупление перкуторного звука и ослабление дыхательных шумов
Это можно проверить по положительной бронхофонии с дрожащим звуком (признак уплотнения). Пальпация трахеи и определение сердечного толчка может выявить смешение средостения в противоположную поражению сторону.
Исследования
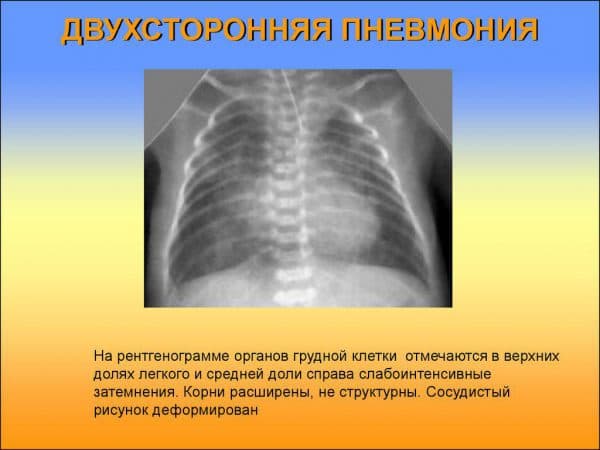
Диагностические мероприятия должны включать в себя рентгенографию органов грудной клетки. Минимальное количество жидкости, которое можно выявить на обычной рентгенограмме в положении стоя зависит от размера грудной клетки. Необходимо оценить наличие или отсутствие затемнения синусов, облитерации куполов диафрагмы и наличие жидкости в латеральных полях грудной клетки
Также следует обратить внимание на положение трахеи и органов средостения. В положении на боку на стороне поражения, можно выявить свободную жидкость, даже в объеме всего 50 мл
В положении лежа на боку можно также выявить жидкость в подлегочной или поддиафрагмальной области.
Торакоцентез, или удаление жидкости из плевральной полости, может выполняться как с диагностической, так и с терапевтической целью. Иногда для определения локализации осумкованного выпота, процедура должна выполняться под контролем ультразвука. При массивном выпоте необходимо наладить дренаж.
Анализ плеврального выпота должен включать в себя определение общего объема жидкости и цитологическое исследование. Кроме того необходимо выполнить биохимический анализ, в который должно входить определение уровня белка, ЛДГ и рН. Также следует выполнить посев на бактерии, грибы и мико-бактерии. Могут потребоваться и другие анализы в зависимости от предполагаемой причины плеврального выпота, например, при подозрении нахилоторакс следует определить уровень триглицеридов.

Описание
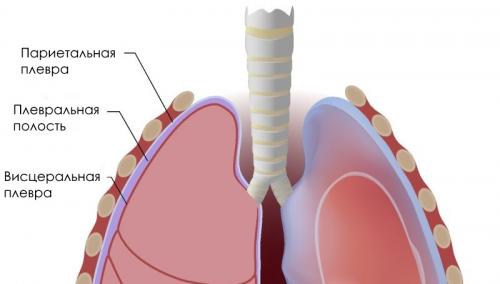
Плеврит — это воспаление, развивающееся в плевре — тонкой мембране эпителия, покрывающего легкие и выстилающего грудную полость внутри.
Описание плеврита
Заболевание характеризуется появлением воспалительных процессов в плевре, интенсивной болезненностью в грудной клетке при совершении вдохов, трудностями дыхания. Сухой кашель вызывает еще более сильные симптомы, болезненные ощущения отдают в область живота и плечей. Таким образом, боль ощущается по всему телу, может возникнуть одышка. Из-за скопления жидкости в полости плевры появляется лихорадочный синдром, слабость, а также повышение температуры до 38 градусов. Появление синюшного оттенка лица и вздутие шейных вен могут указывать на отек легких.
Причины плеврита
- Слабый иммунитет, который не способен справиться с инфекцией. Небольшая простуда или переохлаждение могут привести к воспалительным процессам в плевре.
- Заболевание может стать последствием других патологий, таких как пневмония, туберкулез, тромбоз, инфаркт.
- Основной причиной плеврита является проникновение инфекции и различных возбудителей серьезных болезней — стафилококковой, кишечной, трепонем и других, в кровеносную систему.
Плеврит у детей
Заболевание является осложнением пневмонии. Возбудителями патологии являются различные бактерии, в раннем возрасте это пневмо- и стрептококки. У детей старшего возраста болезнь могут спровоцировать аллергические реакции.
Тяжесть патологии зависит от характера болезни, возраста малыша, его иммунитета. Плеврит может быть односторонним, если он гнойный, или двухсторонним, если он серозный. Определить заболевание у детей бывает трудно, так как симптомы очень разнообразны: может появиться одышка, температура, ухудшение общего состояния.
В терапии используют нестероидные противовоспалительные медикаменты, глюкокортикостероиды, анальгетики, физиотерапию, лечебную физкультуру.
Классификация плеврита
Существуют следующие виды плеврита, в зависимости от характера заболевания:
- Инфекционный — спровоцирован различными возбудителями.
- Неинфекционный — развившийся из-за другой патологии, например, ревматизма, рака легких.
- Идиопатический — появляется по невыясненным причинам.
Формы плеврита по наличию жидкости в плевре:
- Экссудативный. Если жидкости в избытке, это мешает свободному дыханию. В полости могут содержаться гной, лимфа или кровь, которые при лечении необходимо удалить. Гнойная схожая с экссудативной формой, терапия обоих случаев похожа.
- Фибринозный. Характерен сухой кашель с небольшими выделениями, болезненность в груди, теле, упадок сил. Фибринозный тип развивается при недостаточности жидкости, вызывает дискомфорт при дыхании. Такая форма названа из-за белка фибрина, который образуется на поверхности плевры.
Выделяют следующие стадии плеврита:
- острый;
- подострый;
- хронический.
Осложнения и последствия плеврита
Исход болезни зависит от причин ее возникновения. В случае хронического течения патологии. Не исключено развитие спаечных процессов в полости плевры. Спайки ограничивают подвижную способность легких, снижают дыхательный объем. Также может произойти зарастание полости плевры с соединительнотканными волокнами, что в свою очередь приводит к дыхательной недостаточности.
Болезнь может спровоцировать зарастание щелей между полостями, возникновение массивных шварт, уплотнение листков, а также развитие патологического процесса — пневмосклероза. Нелеченное заболевание может привести к интоксикации. Гнойная форма требует хирургического вмешательства. Из самых серьезных последствий плеврита можно отметить онкологические болезни, некроз тканей.
Прогноз плеврита при вовремя проведённой и адекватной терапии вполне благоприятный.
Причины появления плеврального выпота
Гистологически плевра образована одним слоем мезотелиальных клеток, а ширина пространства между висцеральной и париетальной поверхностями составляет 10-20 микрон. В межплевральном пространстве может скапливаться большое количество жидкости (до 1 литра и более), что может привести к развитию респираторного дистресс-синдрома. Небольшое количество жидкости скапливающееся в плевральной полости, клинически никак себя не проявляет.
В норме у здорового человека в плевральной полости находится ОД — 0,2 мл/кг веса тела плевральной жидкости. Плевра снабжена кровеносными и лимфатическими сосудами. Гидростатическое с онкотическим давлением находятся в равновесии, что обеспечивает нормальную циркуляцию плевральной жидкости, однако различные заболевания могут приводить к нарушению этого равновесия.
Основные причины выпота в плевральную полость
При каких состояниях может появиться плевральный выпот? Причиной плеврального выпота быть пневмония, злокачественные опухоли, туберкулез, сердечная недостаточность, гипопротеинемия или нарушение лимфатического дренажа. Жидкость из плевральной полости получают как для диагностических целей, так и для уменьшения респираторного дистресса. Полученную плевральную жидкость исследуют лабораторно (проводится бактериоскопия после окраски мазков по Грамму, посев на питательные среды для анаэробных и аэробных культур, определяют удельный вес, уровень глюкозы и белка, количество эритроцитов и лейкоцитов, рН и уровень лактатдегидрогеназы). На основании этих данных плевральную жидкость разделяют на транссудат и экссудат. При подозрении на злокачественное заболевание необходимо выполнить цитологическое исследование плевральной жидкости.
Потовая проба
Данный тест используется для диагностики муковисцидоза — определение уровня хлоридов и натрия в поте. Исследование выполняется в специальной лаборатории с помощью ионофореза пилокарпина по методике, описанной Гибсоном и Куком в 1959 г. Этот метод применим у детей раннего возраста.
Пот собирается на предварительно взвешенной фильтровальной бумаге или марле в течение 30 минут, после чего определяется уровень хлоридов. Уровень хлоридов 60 мЭкв/л на образце, весом более 75 мг считается диагностически значимым для муковисцидоза, однако для подтверждения диагноза необходимо исследование повторить дважды. Уровень хлоридов от 40 до 60 мэкв/л является пограничным, и в этом случае тест следует повторить. Несмотря на точности данного метода, известно много причин получения как ложноположительных, так и ложноотрицательных результатов.
Транссудат и экссудат — отличия
По химическим особенностям плевральный выпот можно разделить на транссудат и экссудат.
Транссудат — это ультрафильтрат плазмы крови, содержащий небольшое количество белка и ферментов, таких каклактатдегидрогеназа (ЛДГ). И, наоборот, в экссудате содержится большое количество белка и ЛДГ.
Экссудат образуется при патологических состояниях, сопровождающихся) воспалением плевры с последующим нарушением ее барьерной функции.
Транссудат образуется в результате изменения гидростатического или онкотического давления, что приводит к скоплению ультрафильтрата в плевральной полости. В общем, скопление транссудата является результатом системного заболев вания, тогда как экссудат образуется при воспалительном процессе в грудной клетке или соседних органах верхнего этажа брюшной полости. Если в экссудате содержатся воспалительные клетки или инфекционные агенты, такие как бактерии, может развиться эмпиема плевры.
Лечение
Задачи терапии — устранение основной причины болезни, нормализация функций дыхания и ликвидация симптомов. Амбулаторное лечение возможно у взрослых пациентов с сухой формой плеврита. Экссудативные формы подразумевают обязательную госпитализацию. Терапия туберкулезного воспаления плевры проводится в диспансере, гнойного — в хирургическом отделении.
Комплексное лечение включает в себя медикаментозную терапию и вспомогательные методы — физиопроцедуры, диету, ЛФК и дыхательную гимнастику.
Во всех случаях экссудативного плеврита назначается такая манипуляция, как пункция. Суть процедуры состоит в том, что пациенту под местной анестезией в плевральную полость вводится толстая игла, с помощью которой эвакуируется излишняя жидкость.
Тем самым уменьшается сдавление легочных тканей и улучшается дыхательная функция. Для предотвращения дальнейшего скопления жидкости пациенту устанавливают дренаж и следят за количеством и характером отделяемого. Подробнее о проведении процедуры расскажет специалист в видео в этой статье.
Показаниями для хирургического вмешательства являются неэффективность консервативного лечения. В этом случае проводится торакотомия или полное удаление необратимо пораженной доли легкого.
Основное
Целью медикаментозного лечения является устранение причины заболевания и облегчение симптоматики.
Для выполнения этой задачи применяются различные группы лекарственных препаратов:
- Антибиотики. Назначаются при инфекционном происхождении воспаления. С первых дней болезни показано использование средств широкого спектра действия. При установлении конкретного возбудителя болезни врач производит коррекцию лечения.
- Противовоспалительные средства. Используют Диклофенак, Нимесулид. Показаны при легком течении плеврита. Тяжелое течение требует назначения глюкокортикоидов — Преднизолон.
- Средства для поддержания дыхательной функции и кровообращения. Используются в основном при тяжелом течении плеврита.
- Витамины, средства для улучшения микроциркуляции, антиоксиданты. Оказывают вспомогательное действие, ускоряя процесс выздоровления.
Инструкция предполагает не только инъекционное, но и внутриполостное введение лекарственных средств.
Вспомогательное
Дополнительные методы лечения входят в обязательный комплекс терапии и проводятся при отсутствии острого проявления болезни.
Таблица №3. Вспомогательные методы лечения плеврита:
| Методы | Описание |
|
ЛФК и дыхательные упражнения ЛФК в сочетании с дыхательными упражнениями ускоряют выздоровление |
Физические упражнения и дыхательная гимнастика при плеврите легких предотвращают плевральные сращения, деформацию грудной клетки и позвоночника, тренируют дыхательный аппарат, восстанавливают функции аппарата внешнего дыхания, общеукрепляюще воздействуют на организм пациента. |
|
Физиотерапия Физиопроцедуры увеличивают эффективность медикаментозной терапии |
Физиолечение предупреждает развитие спаечного процесса, устраняет боль, улучшает микроциркуляцию, снимает воспаление. Противопоказания к лечению — онкологические и сердечно-сосудистые заболевания, печеночная и почечная недостаточность, гнойная форма плеврита, бронхиальная астма. У пациентов с воспалением плевры используют: электрофорез лекарственных препаратов, ультрафиолетовое облучение, магнитотерапию, УВЧ, инфракрасную лазерную терапию. |
|
Диета Питание при плеврите должно быть полноценным и калорийным |
Особая диета направлена на снижение воспалительного процесса и предотвращение скопления жидкости в плевральной полости. Кроме того необходимо чтобы организм получал необходимое количество витаминов и белка, потерянных с выпотом. Рекомендовано употребление в пищу нежирных мяса и рыбы, кисломолочных продуктов, печени, грецких орехов, яиц, кашиз различных круп, свежих овощей и фруктов. Следует ограничить употребление жидкости, соли, продуктов, вызывающих жажду. Калорийность питания должна составлять 2700ккал. |
Плеврит легких не является самостоятельным заболеванием. Это серьезное осложнение каких-либо патологий. Профилактика плеврального воспаления — своевременное обращение за медицинской помощью.
Какие жидкости в ней могут оказаться?
Внешний слой плевры тонкий и богат мелкими кровеносными сосудами, обеспечивающими связь с легким. Это делает возможным проникновение жидкостей из легких в плевральную полость, откуда естественным путем они удаляться не могут, провоцируя массу неприятных симптомов.
Транссудат
Жидкость в плевральной полости (транссудат) является естественным выпотом, который не способен самостоятельно выводиться из организма. Этому способствуют нарушения в лимфатической системе, провоцирующие замедление всасывания выпота. Дополнительно свободная жидкость в плевральной полости может скапливаться при наличии таких патологий, как:
- Сердечная недостаточность, при которой повышается давление и кровь застаивается, что тормозит обменные процессы.
- Перитонеальный диализ –скопление жидкости в плевральной полости вызвано выталкиванием жидкостей из брюшины, всасывающиеся через диафрагму.
- Новообразования, при которых лимфатическая система перестает справляться с фильтрацией и обновлением жидкости.
- Появление онкотического давления, вызванного почечной недостаточностью, при котором свободные жидкости проникают через стенки сосудов.
 Непродуктивный приступообразный кашель может быть вызван скоплением жидкости в плевральной полости
Непродуктивный приступообразный кашель может быть вызван скоплением жидкости в плевральной полости
Норма жидкости в плевральной полости составляет 3-5 мл. Изменение количественного и качественного состава неминуемо влекут развитие патологических процессов, основными симптомами которых является:
- одышка при физических нагрузках и в состоянии покоя;
- непродуктивный кашель в форме приступов;
- сковывающая боль в грудине;
- невозможность полноценного глубокого вдоха.
Скопление жидкости в плевральной полости это патология, требующая продолжительного лечения, отсутствие которого может спровоцировать летальный исход.
Экссудат
Наличие жидкости экссудата в плевральной полости указывает на прогрессирование воспалительного процесса, отличного по характеру и природе:
- Гнойный – провоцируется патогенными микроорганизмами, имеет зеленый цвет по причине отмирания и загнивания большого количества лейкоцитов.
- Серозный – бесцветная жидкость без запаха, возникает при наличии раздражения и воспаления самой плевры.
- Фиброзный – плотный и вязкий тип жидкости, вызванный новообразованиями, туберкулезом, эмпиемой по причине снижения давления в плевральной полости.
- Геморрагический – жидкость содержит клетки крови, проникающие в нее из-за разрушений мелких сосудов.
Скопление экссудата сопровождается яркой клинической картиной воспалительного процесса, характер и интенсивность проявления которого зависит от степени тяжести. Самыми распространенными симптомами являются:
- боли в грудине;
- повышение температуры, слабость;
- продуктивный кашель с отхождением мокроты;
- одышка при физической нагрузке.
Запущенный воспалительный процесс приводит к скоплению огромного количества экссудата, оказывающего давление на легкие и нарушая их работу.
 Одышка при физической нагрузке
Одышка при физической нагрузке
Кровь и лимфа
Наличие крови обусловлено повреждением кровеносных сосудов, что возможно при травмах грудной клетки. Человек ощущает острую боль в грудине и невозможность глубокого вдоха. Дыхание и сердцебиение учащаются. При стремительном падении уровня крови в кровеносной системе проявляются такие симптомы:
- головокружение и потеря сознания;
- синюшность кожных покровов;
- слабость;
- тошнота с возможной рвотой.
Нарастание клинических проявлений обусловлено скоростью скопления крови в плевральной полости.
Наличие жидкости в плевральной полости в виде лимфы вызвано нарушением работы лимфатических протоков, когда синтезируемый секрет усваивается медленнее, чем вырабатывается. Развивается ряд симптомов, схожих с множеством других заболеваний:
- редкий сухой кашель;
- периодические боли в грудной клетке;
- головные боли, отсутствие аппетита;
- снижение трудоспособности.
Нарастание признаков патологии может длиться годами, а человек узнает о наличии проблемы при проведении рентгенографии случайно.
 Синдром жидкости в плевральной полости диагностируется с помощью рентгенографии
Синдром жидкости в плевральной полости диагностируется с помощью рентгенографии