Ломота в теле при коронавирусе
Содержание:
- Болят кости в ногах у ребенка. Боль в ногах у детей
- Диагностика
- Как проводится диагностика причин болей в костях?
- Методы лечения
- Лечебная тактика
- Диагностика
- Боли, возникающие впереди и (или) сзади бедра
- Ломота в руках
- Причины появления синдрома
- 19 Народные методы лечения
- Когда необходима срочная помощь медиков
- Боли в костях при инфекционных и воспалительных заболеваниях
- Заключение
Болят кости в ногах у ребенка. Боль в ногах у детей
Боль в ногах у детей может возникнуть в любом возрасте и по самым разным причинам. Она может возникнуть по вполне безобидным причинам, а может быть симптомом наличия серьезных заболеваний у ребенка.
информация Не стоит при единичных жалобах сразу бежать в больницу, но игнорировать сильные или часто повторяющиеся боли нельзя
При самодиагностике важно как можно более точно определить источник боли
Причины и последствия
Основные причины возникновения болей в ногах у ребенка, а также их последствия представлены ниже:
Быстрый рост. Это одна из самых распространенных и довольно безобидных причин, тем не менее, она способна причинить значительное неудобство, как ребенку, так и родителям. В этом случае малыш часто просыпается ночью от боли в ногах. До начала периода полового созревания рост ребенка значительно увеличивается именно за счет увеличения длины ног, особенно голеней и стоп. Организм интенсивно обеспечивает растущие ткани кровью, но сосуды, благодаря которым происходит кровообращение в детском возрасте (до 10 лет), содержат слишком мало эластичных волокон. Поэтому хорошая циркуляция крови наблюдается в основном днем, когда ребенок активен и много двигается. Ночью же тонус сосудов снижается, кровоток становится менее интенсивным, что и приводит к болевым ощущениям. В данном случае необходимо просто усилить кровоток в ногах: помассировать, погладить, растереть голени и стопы ребенка.
Травма, ушиб, растяжение. Самые распространенные причины боли, особенно если ребенок активен и энергичен. Чаще всего заживают сами собой, без посторонней помощи, но в особо тяжелых случаях рекомендовано посещение врача.
Ортопедическая патология. Причиной болей может быть плоскостопие , сколиоз, различные нарушения осанки, болезнь Пертеса , болезнь Остуд-Шлаттера, врожденные патологии суставов ног.
Врожденная патология сосудов и сердца. Боли связаны с ухудшением кровотока в ногах. Ребенок при этом быстро устает, часто спотыкается и падает при ходьбе. Также ощутимо различается пульс на руках (легко найти, все в норме) и ногах (слабо ощущается или вообще не прощупывается).
Боль в ногах как симптом хронических заболеваний и патологий. В данном случае причиной болей в ногах могут быть следующие заболевания: туберкулез , артрит суставов, заболевания крови, патологии эндокринной системы (болезни надпочечников, сахарный диабет ), ревматизм, инфицирование носоглотки ( тонзиллит , множественный кариес, аденоиды ).
Дефицит кальция, калия и фосфора. Ощущается сильная боль в икроножных мышцах. Возникает в случае недостаточного поступления данных микроэлементов в растущий организм, или с их плохим усваиванием.
Грипп , ОРЗ. Боли и ломота в суставах часто сопутствуют таким заболеваниям. Избавиться от неприятных ощущений поможет парацетамол. По мере выздоровления болевые ощущения пройдут.
Болезнь Шлятерра. Часто появляется у подростков и детей, занимающихся спортом. Проявляется острыми болями передней части коленей, эти места приобретают болезненную чувствительность. Причины этого заболевания точно не установлены, часто болезнь Шлятерра проходит сама собой.
Болезнь Стилла, лейкемия
Стоит обратить внимание на сильные постоянные боли в суставах (иногда с прострелами), при ярко выраженном плохом самочувствии ребенка и немедленно обратиться к врачу. Болезнь Стилла может привести к сильным нарушениям зрения.
Врожденная неполноценность соединительных тканей
Так как эта ткань входит в состав органов сердечно-сосудистой системы, кроме болей в ногах может вызывать такие заболевания, как плоскостопие , нефроптоз, нарушения осанки, болезни суставов.
Септический артрит. Связан с инфицированием суставов и в запущенных случаях может необратимо повредить их.
Припухлость и покраснение суставов. Эти симптомы в сочетании с болью в ногах могут свидетельствовать не только о серьезных травмах и ушибах, но и об инфекции в суставе, различных тяжелых заболеваний.
Неудобная обувь. Частая причина болей в ногах, нередко сопровождается мозолями.
Вросший ноготь.
Диагностика
Чтобы установить причину боли рук, сначала производится опрос больного. В зависимости от полученной информации, назначается обследование. Так как причины данного явления различны, то и диагностика в каждом случае будет отличаться. Чаще всего это несколько методов: КТ, УЗИ, КЛКТ, МСКТ, рентгенография. Кроме них назначаются «классические» (несколько разновидностей анализа мочи и крови) и специфические исследования.
- Рентгенография отображает внутреннее строение, выявляет переломы, смещения компонентов суставов и костей, образования внутри сустава и вокруг него, воспалительные очаги. Не относится к информативным методам.
- КЛКТ позволяет визуализировать анатомические структуры суставов и костей, выявить травматические повреждения, смещение суставных компонентов, аномалии развития, дегенеративно-дистрофические процессы, новообразования.
- КТ являет собой послойное сканирование с последующей компьютерной обработкой. Проводится анализ состояния и положения компонентов сустава и тканей в трех проекциях, с последующей трехмерной реконструкцией. Возможно контрастное усиление. Диагностирует опухолевые, воспалительные и дегенеративные изменения, вывихи, переломы.
- УЗИ дает визуализацию зоны сустава и близлежащих тканей, выявляет смещения, аномалии развития, травматические повреждения, новообразования, костные, тканевые и нервно-сосудистые патологии.
- МСКТ дает послойные рентгеновские снимки (много тонких срезов, позволяющих сделать двумерные и трехмерные реконструкции). Выявляет большинство патологий костной системы и суставов, дегенеративно-дистрофические и воспалительные процессы, травмы, вывихи.
Как проводится диагностика причин болей в костях?
В большинстве случаев при личном осмотре пациента врачом невозможно установить причину болей в костях. Приходится назначать обследование, которое может включать следующие мероприятия:
1. Рентгенография
. На рентгеновских снимках, особенно если они сделаны при помощи качественного аппарата, очень хорошо видна форма, структура костей и патологические изменения, которые в них имеются.
2. Компьютерная томография
. Этот метод помогает создавать трехмерные изображения костных структур.
3. Магнитно-резонансная томография
помогает изучить кости и все мягкие ткани, которые их окружают.
Методы лечения
Лечение определяется причиной, вызвавшей заболевание, и подбирается индивидуально для каждого пациента с учетом его состояния и сопутствующих заболеваний. Но выделяются основные способы лечения болей в костях.
Что делать, если кости болят? До посещения медицинского учреждения облегчают состояние следующими способами:
- ограничить движения; если боль локализована, можно использовать ортезы или эластичный бинт;
- принять обезболивающий препарат, например, «Кетанол», «Индометацин», «Диклофенак»;
- использовать противовоспалительные мази.
Медикаменты
При заболеваниях опорно-двигательного аппарата в большинстве случаев назначают следующие группы препаратов:
- нестероидные противовоспалительные препараты — «Метиндол», «Аэртал», «Мелоксикам»;
- хондропротекторы для питания костной ткани — «Терафлекс», «Дона», «Артра»;
- препараты для улучшения кровообращения — «Флекситал», «Пентоксифиллин»;
- витамины и минералы — «Центрум», «Витрум», «Компливит», «Кальцемин», «Кальций-Д3 Никомед»;
- местно используют мази и кремы — «Финалгон», «Вольтарен», «Долгит».

Диета
Следование сбалансированной диете улучшит обмен веществ в хрящевой и костной тканях и будет способствовать образованию суставной жидкости. В рационе уменьшают содержание соли, сахара, животных белков, исключают алкоголь.
Должен быть дополнительный источник поступления коллагена, кальция, калия, фосфора, магния, витаминов А, Д и В.
Рекомендуемые продукты:
- птица;
- куриные яйца;
- бобовые и соевые продукты;
- овощи и фрукты;
- крупы;
- продукты, содержащие жирные кислоты омега-3 и омега-6: лосось, макрель, орехи и семена;
- масло виноградных косточек, рапсовое, оливковое масла.
Нерекомендуемые продукты:
- мясные продукты (консервы, вареные колбасы, салями);
- жирное молоко и молочные продукты;
- животные жиры (за исключением рыбьего жира);
- копченые мясные и рыбные изделия;
- изделия из пшеничной муки.

ЛФК и массаж
Активные движения выполняют в положении лежа, на четвереньках, сидя, в воде
Важно не допускать болевых ощущений. В занятия включают ходьбу пешком, езду на велосипеде, ходьбу на лыжах, общеразвивающие и дыхательные упражнения, упражнения со снарядами (мячами, палками, гантелями и пр.) в положении стоя и сидя при поражении верхних конечностей, лежа и сидя — при поражении нижних конечностей
Упражнения для расслабления мышц больной конечности чередуют с упражнениями для больных суставов. Исключают прыжки, подскоки, упражнения с гантелями, гирями в положении стоя. При анкилозах суставов применяют в основном изометрические упражнения для мышц, движения в менее пораженных или здоровых суставах, а также тренируют компенсаторные двигательные навыки.
Рассмотрим простой комплекс упражнений:
- Исходное положение — сидя. Сжимание и разжимание кисти в кулак, 15–20 раз.
- Сидя, пассивное сгибание в лучезапястном суставе, 10-20 раз.
- Лежа на спине, сжимание и разжимание кистей рук и сгибание и разгибание стоп, 10–20 раз.
- Лежа на спине, упражнение «велосипед».
- Ходьба на носочках и пятках.
Массаж имеет адресное воздействие на пораженные суставы и кости, благодаря чему растягиваются и укрепляются связки и мышцы, а также расширяется полость сустава.
Физиотерапия
При различных заболеваниях опорно-двигательного аппарата эффективны физиотерапевтические методы лечения. В числе физиотерапевтических процедур, которые улучшают состояние костной ткани, назначают:
- магнитотерапию;
- ударно-волновую терапию;
- электрофорез;
- грязелечение;
- мануальную терапию.
Физиотерапия пробуждает внутренние резервы организма, тем самым сокращая сроки лечения.
Лечебная тактика
Важный вопрос, что делать если ломит кости? Первым делом незамедлительно обратитесь к лечащему врачу за консультацией или одному из следующих специалистов: ревматолог. травматолог ортопед, хирург, онколог. Практически все заболевания симптомом которых является ломота в костях относятся к профилю заболеваний входящих в компетенцию данных специалистов. Своевременное обращение за консультацией и квалифицированной помощью поможет Вам избежать развития серьёзных осложнений и других последствий основного заболевания спровоцировавшего болевой синдром в костях. В зависимости от причин и локализации болевого синдрома лечение будет сильно различаться.
- Ломит кости рук – скорее всего причина данного недуга артроз – лечение данного заболевания входит в компетенцию специалиста травматолога. Лечение заключается в назначении системных глюкокортикостероидов и других противовоспалительных препаратов, а также проведение консервативных мероприятий по улучшению трофики костной и фиброзной тканей путём витаминотерапии, применения хондропротекторов и курсовых физиопроцедур.
- Ломит кости ног – одна из самых частых причин ревматизм или тот же артроз. При артрозе лечение будет аналогично вышеописанному, а при ревматизме лечением будет заниматься специалист ревматолог.
- Боли в рёбрах или черепе, а также боли с высокой интенсивностью – частый симптом онкологических заболеваний протекающих с поражением костной ткани. В данном случае необходимо исключить или подтвердить наличие онкологического процесса. Лечением новообразований занимаются специалисты – онкологи совместно с травматологами.
Подводя итог важно еще раз отметить, что занятие самолечением крайне не рекомендуется, так как симптом боли и ломоты в костях может быть признаком серьёзного поражения организма, требующего незамедлительного и сложного лечения. Провести правильную диагностику и установить клинический диагноз, после чего будет проведено максимально эффективное лечение может только высококвалифицированный специалист, так что внимательно относитесь к своему организму и будьте здоровы. . Клинический институт мозга
Рейтинг: 4/5 —
71 голосов
Клинический институт мозга
Рейтинг: 4/5 —
71 голосов
Диагностика
Диагностика проводится на основе жалоб и осмотра пациента, результатов лабораторных анализов и объективных методов исследования.
Для постановки диагноза необходимо сдать: общий анализ крови и мочи, биохимический анализ крови. Могут быть назначены: рентгенография, артроскопия, МРТ, УЗИ, пункция сустава.
Существует особая группа пациентов, испытывающих сильные боли, вплоть до возникновения депрессивных состояний. Непереносимо болят одновременно мышцы и суставы всего тела, но при этом все проводимые исследования не показывают никаких патологий. В этом случае речь может идти о заболевании ЦНС, вызывающем изменение порога болевой чувствительности.
Из-за разнообразия заболеваний, симптомы которых — боль в мышцах и суставах, может понадобиться консультация ревматолога, онколога, инфекциониста, невропатолога, гематолога. Только комплексное обследование может гарантировать точный диагноз.
Боли, возникающие впереди и (или) сзади бедра
Если пациент на приеме у ортопеда жалуется, что у него болят мышцы ног выше колен и ягодиц, то обязательно проводятся дифференциальные инструментальные исследования. Дело в том, что человек оценивает возникающие ощущения субъективно. А патологический процесс может развиваться не в мышцах, а в хрящевых или костных суставных структурах, связочно-сухожильном аппарате, мягких тканях. Нередко причинами болей становятся пояснично-крестцовый остеохондроз, защемление или воспаление седалищного нерва, сформировавшаяся межпозвоночная грыжа, эндокринные и метаболические расстройства.
Точки боли при защемлении седалищного нерва.
Это наиболее частая локализация болезненных ощущений при развитии острых или хронических патологий. Они могут быть сильными, пронизывающими, иррадиирущими в поясницу или бока, или ноющими, тянущими, «грызущими». Боли сзади и спереди бедра одновременно появляются в результате различных травм: частичных или полных разрывов латеральных и крестцовых связок, переломов, вывихов, диспластических изменений, нарушения целостности мышц или сухожилий.
Дискомфортные ощущения могут быть спровоцированы развивающимся артритом — воспалительным поражением коленного или тазобедренного сустава различного патогенеза. Заболевание бывает ревматоидным, реактивным, инфекционным специфическим или неспецифическим, подагрическим, ювенильным, псориатическим. На артрит указывает отечность и покраснение кожи, тугоподвижность. В период рецидива нередко сопровождается общей интоксикацией организма с ее выраженными клиническими проявлениями:
- гипертермией (повышенной температурой тела);
- пищеварительными расстройствами;
- слабостью, сонливостью.
Боль, отдающая в бедро, при ревматоидном артрите ТБС.
Первые же боли в бедрах должны стать сигналом для обращения к ортопеду. Этот симптом является ведущим при остеоартрозе — патологии, пока не поддающейся окончательному излечению. Толчком к ее развитию становятся деструктивные изменения в хрящевых тканях. Они разрушаются, утрачивают способность смягчать удары костных поверхностей во время движения. Для стабилизации тазобедренного или коленного сустава начинают разрастаться, уплощаться края костных пластинок. Формируются костные наросты (остеофиты), сдавливающие кровеносные сосуды и нервные окончания, провоцируя боли сначала только при движении, а затем и в состоянии покоя.
Остеофиты в коленном суставе.
Опасность дегенеративно-дистрофических патологий (гонартроза или коксартроза) заключается в отсутствии симптоматики на начальной стадии. Возникающие боли свидетельствуют о значительном разрушении хрящевых тканей.
| Возможные причины болей в области бедер | Характерные признаки |
| Варикозное расширение вен, поражение тромбофлебитом задней вены голени | Специфические сосудистые «сеточки» и «звездочки», тяжесть в ногах |
| Остеохондроз пояснично-крестцового отдела позвоночника | Скованность движений, боли в пояснице, распространяющиеся на бедра |
| Синдром «конского хвоста» | Сильная боль в спине, распространяющаяся в нижние конечности с одной или обеих сторон |
| Ущемление седалищного нерва | Острая, пронизывающая боль, иррадиирущая в бока и бедра |
| Повреждение большеберцового нерва | Расстройство сгибания стопы вниз с нарушением движений в пальцах |
| Синовит, бурсит | Снижение объема движений, клинические появления общей интоксикации организма |
| Тендовагинит, тендинит | Болезненные ощущения, усиливающиеся при движении, сопровождающиеся хрустом |
При любой воспалительной или дегенеративно-дистрофической суставной патологии наблюдается постепенная атрофия мышечных волокон. При коксартрозе или гонартрозе 2 или 3 степени тяжести заметно снижение мышечного объема больной ноги по сравнению со здоровой. Поэтому при появлении первых дискомфортных ощущений в области бедер, часто ошибочно принимаемых за мышечные боли, следует обратиться за медицинской помощью. Это позволит своевременно приступить к лечению, избежать развития тяжелых осложнений, а иногда и инвалидизации.
Ломота в руках
Причины ломоты в руках
- Растяжение или надрыв связок;
- Ушибы мягких тканей;
- Микроразрывы мягких тканей, возникающие при неправильной технике выполнения физических упражнений;
- Чрезмерная физическая нагрузка;
- Длительное пребывание рук в неудобном и вынужденном положении (например, у врачей-стоматологов);
- Подвывих суставов;
- Протрузия и грыжа межпозвоночных дисков. В этом случае ломота распространяется в руки от позвоночника;
- Артрит суставов рук;
- Воспаление бицепса;
- Поднятие слишком тяжелых предметов;
- Тендиниты (воспаления сухожилий рук);
- Плечевой плексит (воспаление плечевого нервного сплетения);
- Нарушения чувствительности при невралгиях;
- Плечелопаточный периартроз;
- Эндокринные изменения в организме при беременности, климаксе, сахарном диабете;
- Туннельный синдром, возникающий у людей, много работающих за компьютером. Данный синдром характеризуется ломотой в запястье, переходящей в сильную боль.
Ломота в кистях и пальцах рук
- Повреждение или травма шейного отдела позвоночника. Ломота при этом локализуется либо во всех пяти пальцах одной руки, либо только в мизинце и безымянном;
- Ушиб тканей пальцев и кистей;
- Артрит суставов пальцев и кисти;
- Спазмы микрососудов кистей рук при синдроме Рейно;
- Заболевания сосудов (атеросклероз, облитерирующий эндоартериит);
- Вегето-сосудистая дистония;
- Вибрационная болезнь;
- Сдавление локтевого нерва;
- Полицитемия (повышенное количество клеток крови);
- Ревматизм;
- Подагра.
Ломота в суставах рук
- Ревматоидный артрит;
- Подагра;
- Остеоартроз;
- Артрит;
- Ушиб или растяжение мышц и связок, укрепляющих соответствующие суставы.
Ломота в мышцах рук
- Полимиозит (воспаление мышц руки);
- Инфекционные заболевания (грипп, бруцеллез, герпангина);
- Инвазия паразитов в мышцы руки (трихинелл, цистицерков или токсоплазм);
- Интоксикация алкоголем, соединениями свинца или угарным газом;
- Сахарный диабет;
- Амилоидоз;
- Ушиб, травма или микроразрывы мышц руки;
- Метаболическое поражение мышц, обусловленное недостаточностью ферментов карнитинпальмитилтрансферазы или миоаденилатдеаминазы;
- Мышечный ревматизм;
- Миозиты;
- Остеомиелит;
- Фибромиалгия.
Ломота в костях рук
- Перетренированность в ходе интенсивных занятий;
- Резкая смена привычного климатического пояса;
- Опухоли костей;
- Лимфома Ходжкина;
- Прием медикаментов для лечения рака молочной железы;
- Лимфоретикулоз (болезнь кошачьих царапин). Ломота беспокоит в местах соединения костей и мышц;
- Туберкулез костей;
- Остеомиелит;
- Дефицит кальция или витамина Д;
- Дефицит витамина В1;
- Избыточная выработка паратгормона, кортизола или Т3 при заболеваниях щитовидной или паращитовидной желез;
- Прием гормональных препаратов;
- Длительное нахождение в обездвиженном положении;
- Недостаточная физическая активность;
- Болезнь Педжета.
Причины появления синдрома
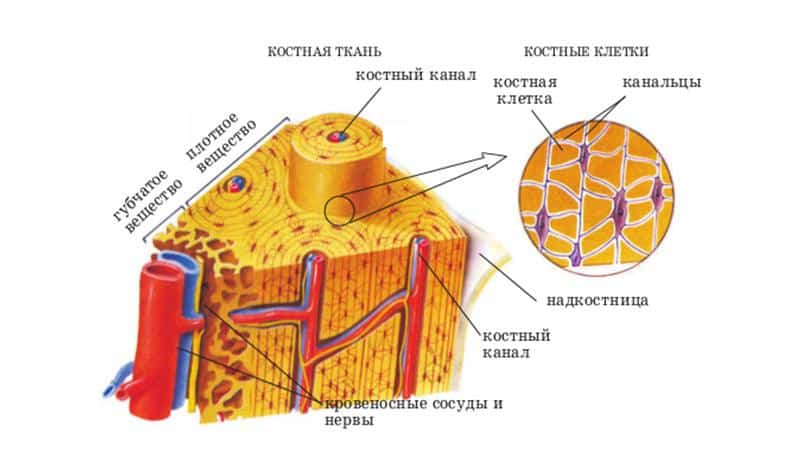
Пациенты часто задают вопросы врачу, почему болят кости, и есть ли в кости нервные окончания? Если рассмотреть строение кости, то видно костную ткань, соединительную, хрящевую, покрывающую концы костей или образующую зоны роста, ретикулярную ткань — это основа костного мозга и элементы нервной ткани — нервы и нервные окончания.
На гистологическом срезе костной ткани определяются как внутрикостные сосуды, так и нервные волокна. Сосуды оплетены нервными волокнами в виде сетки, за счёт чего и происходит нервно-моторная регуляция.
Чувствительные рецепторы сосредоточены в надкостнице. Примером тому, как чувствует кость, служит ощущение удара по ягодице и по голени.
Когда у пациентов болят суставы и кости, необходимо для начала установить, действительно ли есть связь симптомов с опорно-двигательной системой. Ведь такие ощущения имеют совершенно другой источник — мышцы или нервы. Более того, иногда и вовсе нет локальных патологических изменений в самих тканях, а жалобы становятся результатом общих нарушений в организме.
Частые причины, вызывающие костные боли, это:
- повышенные физические нагрузки и тяжелый труд;
- лишний вес;
- длительный прием гормональных препаратов;
- сильное переутомление и стресс;
- злоупотребление алкоголем и курение;
- у детей боли в костях могут отмечаться в период активного роста.
Если боли возникают периодически и не проходят в течение нескольких дней, то причиной могут быть следующие заболевания:
- перенесенные ранее травмы;
- опухоли костей, часто это фибросаркома и гистиоцитома;
- инфекционные заболевания: остеомиелит, туберкулез, сифилис;
- заболевания системы крови: лейкоз, миелолейкоз, миеломная болезнь;
- остеопороз приводит к разрушению кости, что вызывает в них боль;
- нарушения обмена веществ и гормональные заболевания: патология щитовидной железы, надпочечников, сахарный диабет, недостаток витаминов Д, группы В, и минералов;
- системные заболевания: красная волчанка, ревматоидный артрит, склеродермия;
- воспалительные процессы вызывают артриты, артрозы, бурситы, синовиты, тендинит.
Боли в костях ног наиболее распространены при чрезмерных физических нагрузках и сбоях в обменных процессах организма. Кости верхних конечностей болят при различных травмах и суставных заболеваниях. Запястные кости и фаланги пальцев поражаются ревматоидным или подагрическим артритом, остеоартрозом.
Кости запястья человека подвержены асептическому некрозу (ладьевидная и полулунная кости) вследствие воздействия травматических факторов, что часто приводит к потере трудоспособности и инвалидизации мужчин молодого и среднего возраста.
19 Народные методы лечения
У народной медицины есть немало средств для успешной борьбы с воспаления, болями и ломотой в суставах и костях :
- 1. Отвар травы сабельника, алоэ и листьев лопуха. Все компоненты заварить, отжать и применять в виде компресса на болевом месте, а отвар выпить.
- 2. Отвар брусники и боярышника помогает от болей в суставах и мышцах.
- 3. Настойка из корня чистотела, листьев крапивы и бузины. Приготовленный настой пить каждый день по 50 грамм.
- 4. Мед с лимонным соком и яичной скорлупой в пропорциях 2:1:1. Настоять в холодильнике, принимать каждый день по 2 чайные ложки.
- 5. Компресс из ржаного хлеба с содой и кефиром устраняет небольшие локальные боли.
Использование средств народной медицины помогает от локализованных болей, не являющихся симптомами серьезных заболеваний. При отсутствии реакции на фитотерапию стоит обратиться за квалифицированной помощью.
Когда необходима срочная помощь медиков
Не стоит заниматься самостоятельным лечением при болях в костной системе. Это повлечет за собой осложнения и неприятные последствия, так как терапия должна осуществляться в соответствии с причиной заболевания и особенностями течения болезни, конкретного организма.
Если боль в костях возникает после физической работы или перенапряжения и отмечается крайне редко, тогда стоит задуматься о снижении физической активности. Обращаться за срочной помощью медиков нужно в следующих случаях:
- непрекращающиеся боли;
- чрезмерно сильные ощущения;
- травмирующий фактор;
- беременность;
- частые боли.
Боли в костях при инфекционных и воспалительных заболеваниях
Остеомиелит
– это гнойное воспаление костного мозга и самой кости, которое проявляется в виде острых сильных болей в костях и других симптомов:
- повышение температуры тела до очень высоких показателей;
- резкое нарушение функции пораженной конечности: человек не может опереться на больную ногу и работать больной рукой;
- резкое ухудшение общего состояния, связанное с тем, что в кровь попадают токсины и болезнетворные микроорганизмы;
- припухлость, покраснение, резкая болезненность пораженной части тела;
- при хроническом остеомиелите образуется свищ, из которого постоянно выделяется гной.
Боли в костях при гриппе возникают из-за того, что вирус попадает в кровь и начинает поражать все ткани и органы. Этот симптом проходит сразу же после того, как нормализуется общее состояние пациента.
Заключение
Таким образом, сустав болеть может по разным причинам, это могут быть и инфекционные проблемы, и неврологические. Болезни сочленений – основная причина боли. Не стоит игнорировать боли, пытаясь вылечиться самостоятельно или глуша боль обезболивающими препаратами.
Существует два основных способа лечения тканей:
- Консервативный метод.
- Оперативный метод лечения.
Довольно редки случаи, когда оперативными способами начинают лечение сразу, не прибегая к консервативным способам. Однако и такие случаи бывают, например, если человек обездвижен, а процессы дегенерации находятся на той стадии, что лечить препаратами бесполезно. В таких случаях болит так, что человек может терять сознание от интенсивности боли.