Псевдотуберкулёз
Содержание:
Основные симптомы
Как и для любого инфекционного заболевания, для псевдотуберкулёза характерно наличия инкубационного периода, который составляет 3-17 дней. То есть в этот период возбудитель уже проник в организм, но клинических проявлений ещё никаких не наблюдается.
Затем, как правило, остро начинают появляться жалобы. Сначала обычно это неспецифические симптомы в виде лихорадки, слабости, вялости, снижения аппетита, головной боли, боли в мышцах и/или суставах.
Одним из постоянных симптомов псевдотуберкулёза является лихорадка. Длительность лихорадочного периода различна, но в среднем этот период составляет до 1 недели и затем температура идёт на спад.
Поражение кожных покровов
Поражение кожных покровов проявляется в виде сыпи на теле ребёнка. Характер этой сыпи может быть разнообразным и имитировать некоторые другие заболевания, что усложняет правильную постановку диагноза. Однако это один из частых симптомов при этом заболевании.
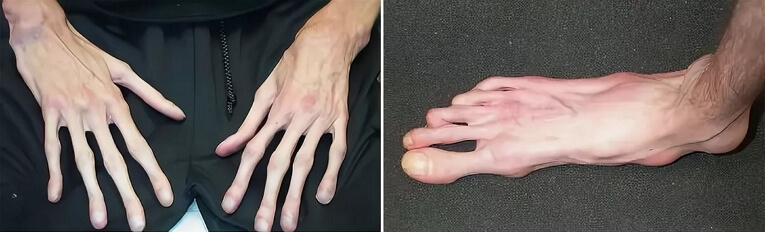
В классическом варианте сыпь носит скарлатиноподобный характер и выглядит яркой мелкоточечной на груди, подмышечных впадинах, паховой области, вокруг суставов. Она распространяется постепенно и выглядит обильной. При классическом проявлении появляются симптомы «перчаток» и «носков». То есть за счёт сгущения сыпи на кистях и стопах создаётся впечатление, что ребёнок одел перчатки или носки.
Сыпь также может носить кореподобный характер и выглядеть как обильная, пятнисто-папулезная на лице, животе, спине, конечностях.
Кроме этого, встречаются случаи петехиальной сыпи в подмышечных впадинах, на груди. Могут также появляться узловые болезненные элементы сыпи на ногах.
Угасает сыпь постепенно. После неё может оставаться пигментация на коже и на ладонях, и стопах часто появляется крупнопластинчатое шелушение.
Симптомы со стороны органов пищеварения
Одним из частых вариантов течения заболевания является абдоминальная форма. Проявления выглядят в виде резких сильных болей в животе. Боли локализуются в эпигастральной и правой подвздошной областях. Эта форма имитирует клинику острого аппендицита у ребёнка, и такие дети нередко попадают на операционный стол к хирургам. При чём эта бактерия в ряде случаев действительно может вызвать развитие деструктивного аппендицита.
Другими симптомами со стороны желудочно-кишечного тракта могут быть тошнота, рвота, жидкий стул, отсутствие аппетита
Обращает на себя внимание обложенность белым налётом языка. Он постепенно очищается и приобретает яркий, малиновый вид
Однако этот симптом есть не у всех.
Жидкий стул при псевдотуберкулёзе встречается редко и в основном у детей раннего возраста. Стул обычно кашицеобразный, обильный, может содержать примеси слизи.
Очень часто у детей выявляются нарушения со стороны печени при данном заболевании. Обычно развивается реактивный гепатит. Он протекать по типу желтушного и безжелтушного вариантов. В анализах у ребёнка в таких случаях повышены печёночные ферменты. Может отмечаться желтушность кожных покровов, иктеричность склер и потемнение мочи.
В редких случаях могут наблюдаться нарушения работы поджелудочной железы с недостаточностью её ферментов.
Нарушения со стороны суставов
Поражения суставов при данном заболевании обычно проявляются в виде жалоб на боли в конечностях. Встречается у половины пациентов, примерно, и чаще поражается несколько суставов. Возможно развитие их воспаления (припухлость, отёчность сустава, гиперемия).
Нарушения со стороны почек
Симптомы поражения почек разнообразны по своим проявлениям и по степени тяжести. Это может быть появление в моче белка, увеличение числа лейкоцитов вплоть до развития острой почечной недостаточности. Возможно формирование тубуло-интерстициального нефрита.
Поражение почек – это один из самых частых симптомов при псевдотуберкулёзе.
Нарушения со стороны других систем органов
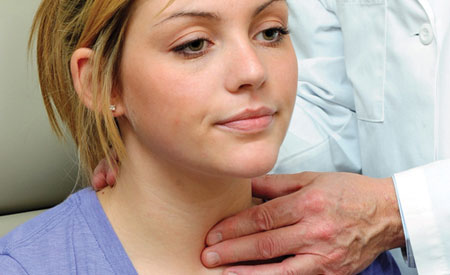
Кроме вышеописанных, при псевдотуберкулёзе могут быть нарушения со стороны сердечно-сосудистой системы, лимфатической системы в виде увеличения регионарных лимфоузлов, дыхательной системы. В очень редких случаях может быть задействована и нервная система с развитием менингита или менингоэнцефалита.
Поражение сердца разнообразно. Могут наблюдаться различные аритмии (брадикардия, тахикардия, нарушение проведения импульсов). Встречается развитие миокардитов при псевдотуберкулёзе. У части детей могут быть жалобы на боли в сердце, одышку при нагрузке.
Со стороны дыхательной системы могут быть жалобы на кашель, боль в горле, насморк. Могут отмечаться явления конъюнктивита. В редких случаях описано возникновение пневмонии и плеврита.
Дифференциальная диагностика псевдотуберкулёза
Дифференциально-диагностические признаки абдоминальной формы псевдотуберкулёза и острого аппендицита
|
Признаки |
Абдоминальная форма псевдотуберкулёза |
Острый аппендицит |
|
Эпидемиологические данные |
Чаще весной, в конце зимы и в начале лета. Характерны групповые случаи |
Спорадические случаи, без сезонности |
|
Начало заболевания |
Острое, с ознобом лихорадкой, выраженной интоксикацией и болью в животе |
Этапность: сначала боли в животе, затем нарастающая интоксикация и лихорадка |
|
Окраска кожи и слизистых оболочек |
Гиперемия ладоней, стоп, лица, шеи слизистой оболочки зева и конъюнктив |
Чаще обычная или бледная |
|
Экзантема |
Характерна |
Не наблюдается |
|
Язык |
«Малиновый» |
Обложен, сухой |
|
Боль в животе |
Чаще со 2-4-го дня болезни приступообразная |
С первых часов болезни, постоянная |
|
Тошнота и рвота |
Бывают редко не зависят от болей в животе |
Часто особенно у детей. Возникают после появления болей в животе |
|
Симптомы раздражения брюшины |
Редко, выражены нечётко |
Характерны, выражены |
|
Увеличение брыжеечных лимфатических узлов |
Часто |
Не наблюдается |
|
Симптомы паренхиматозного гепатита |
Часто |
Не характерны |
|
Температура тела |
Фебрильная, достигает максимума в первые сутки |
Повышается постепенно, чаще субфебрильная |
|
Увеличение СОЭ |
Характерно |
Не характерно при отсутствии осложнений |
Дифференциальная диагностика псевдотуберкулёза, трихинеллёза и медикаментозного дерматита
|
Клинические признаки |
Дифференцируемые заболевания |
||
|
псевдо-туберкулёз |
трихинеллёз |
медикаментозный дерматит |
|
|
Начало |
Острое, может быть постепенным |
Часто острое |
Острое |
|
Лихорадка |
Чаще фебрильная, 1-2 нед |
Ремиттирующего, постоянного или неправильного типа. Нарастает в течение 1-2 нед. Снижается постепенно, Редко субфебрилитет до нескольких месяцев |
Субфебрильная. Может быть нормальная температура |
|
Интоксикация |
Выражена с первого дня, длительная |
Выраженная, длительная |
Не выражена |
|
Экзантема |
Полиморфная, иногда с геморрагиями. Со 2-4-го дня болезни, преимущественно на туловище конечностях, ладонях, стопах, на фоне гиперемии иногда зудящая. Может быть узловатая эритема, После исчезновения сыпи — шелушение |
Чаще макулёзная, сливная, сохраняется 5-8 дней, затем пигментация и шелушение. Нет характерной локализации и этапности высыпаний Иногда зудящая. Характерны несколько волн высыпаний |
Чаще макулёзная, кореподобная, после приёма лекарств. Зудящая, сливная. Исчезает после отмены препарата |
|
Склерит и конъюнктивит |
Характерны |
Конъюнктивит с геморрагиями в стадии периорбитального отека |
Часто |
|
Гиперемия и одутловатость лица |
Характерны |
Чаще одутловатость лица (особенно вею при нормальном цвете кожи |
Одутловатость, ощущение жжения лица без гиперемии |
|
Боль в животе |
Схваткообразная или постоянная, ноющая в илеоцекальном углу и около пупка |
При тяжелом течении |
Иногда, разлитая |
|
Диарея |
Характерна |
При тяжелом течении |
Встречается редко |
|
Желтуха |
При развитии гепатита, неяркая, кратковременная |
Возможна |
Не бывает |
|
«Малиновый» язык |
Характерен |
Характерен |
Редко — красный, без гипертрофированных сосочков, «географический» |
|
Артралгия |
Характерна |
Не бывает |
Редко |
|
Гепато-лиенальный синдром, полиаденопатия |
Характерны |
Характерны |
Крайне редко |
|
Поражение почек |
Иногда пиелонефрит со скудной симптоматикой |
Не характерно |
Редко — аллергический нефрит |
|
Изменения в гемограмме |
Умеренный нейтрофильный лейкоцитоз, относительный лимфоцитоз, эозинофилия. увеличение СОЭ |
Лейкоцитоз, эозинофилия (до 60%) в течение 2-3 мес |
Неспецифичны. Редко умеренная эозинофилия |
|
Миалгия |
Характерна |
Резко выражена, Появляется в конечностях затем в мышцах языка глотки и жевательных мышцах |
Крайне редко |
[], [], [], [], [], [], []
Лечение псевдотуберкулеза
Лечение неразделимо от постельного режима и диетотерапии (стол №2,4 и 12). Антибиотикотерапию стараются начать как можно раньше, примерно с 3 дня заболевания и, в зависимости от формы заболевания и чувствительности возбудителя к антибиотикам, подбирают определённую тактику лечения, заключающуюся также в сочетании антибиотиков:
• При иерсиниозном менингите – хлорамфеникол• Абдоминальной форме – совместная тактика лечения с хирургом, препаратами выбора будут: цефотаксим, доксициклин, тетрациклин, гентамицин, цефазолин – лучше комбинировать эти препараты между собой с учётом совместимости.• Генерализованная форма – цефоперазон, доксициклин, тетрациклин, цефазолин, хлорамфеникол, пефлоксацин, гентамицин.• Вторично-очаговая форма – её лечение заключается в сочетании различных вышеперечисленых препаратов между собой.
Патогенетическое лечение заключается в назначении коллоидных растворов, антигистаминных препаратов, НПВС, метаболических стимуляторов, иммунокорректоров.
Симптомы псевдотуберкулеза
Инкубационный период заболевания составляет от 3 до 18 дней. Начало подострое — основной синдром появляется минимум через сутки, но не позднее 3 суток от начала болезни. Псевдотуберкулёз может протекать под маской множества заболеваний: острых кишечных инфекции другой этиологии, воспалительных заболеваниях кишечника неинфекционного характера, скарлатины, гепатита, что часто затрудняет постановку правильного диагноза.
В классическом варианте можно перечислить следующие синдромы:
- общая инфекционная интоксикация;
- терминальный илеит (воспаление конечного отдела тонкого кишечника);
- мезаденит (воспаление внутрибрюшных лимфоузлов);
- мелкоточечная экзантема (скарлатиноподобная сыпь);
- увеличение печени и селезёнки;
- нарушения пигментного обмена (желтуха);
- артрит (боли в суставах);
- поражение респираторного тракта (ринит, фарингит).
Больные ощущают озноб, головную боль, общее недомогание. Появляются боли в мышцах и суставах, нарастает бессонница. Температура тела достигает 38-40°С с постоянными значениями (колебания в течение суток не превышают 1°С на фоне отсутствия лечения). Характерна заторможенность. Возможно першение в горле, кашель и насморк. Постепенно появляются боли в животе (преимущественно в правой нижней части брюшной полости) области), тошнота, возможна рвота и диарея (в последнее время редкий признак). Присутствует тяжесть в правом подреберье, в некоторых случаях темнеет моча и светлеет кал, появляется сыпь на теле. Боли в суставах могут приобретать крайне выраженный характер вплоть до обездвиживания больного.
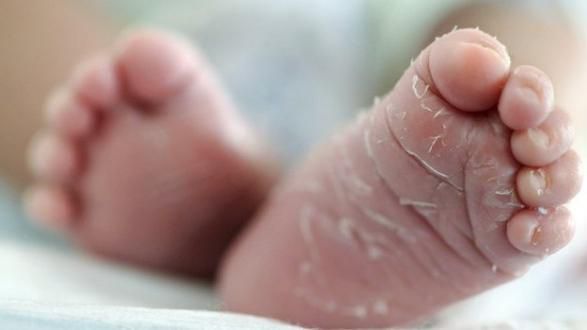
Кожа сухая и горячая на ощупь, присутствует одутловатость и гиперемия лица. Возможна ограниченное покраснение и отёчность лица, шеи, кистей и стоп, а в конце болезни на стопах и кистях появляется пластинчатое шелушение.
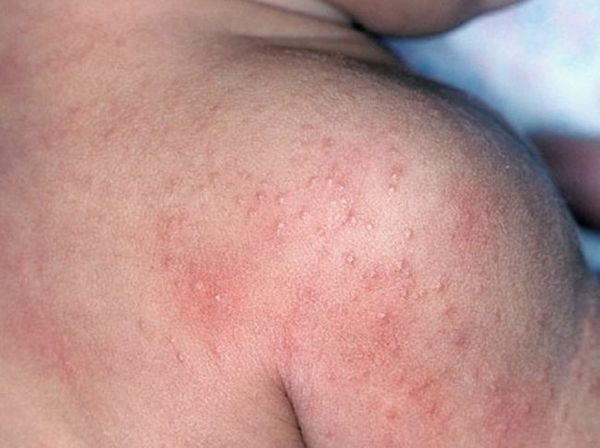
Возможны кровоизлияния в глазное яблоко и конъюнктиву век, покраснение слизистой оболочки ротоглотки (как при ОРЗ), иногда мелкие высыпания на слизистых оболочках ротоглотки). На 2-4 дни болезни появляется ярко-красная точечная сыпь повсеместной локализации, симметричная, на обычном фоне кожи, со сгущением в складках кожи. При высыпаниях наблюдается бледный носогубный треугольник (как при скарлатине).
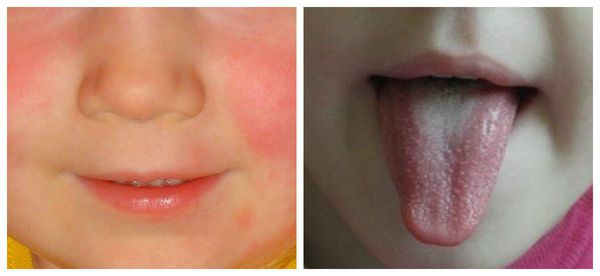
Язык покрыт в первые дни белым налётом, потом налёт сходит и язык приобретает ярко-малиновую окраску.
Со стороны органов желудочно-кишечного тракта нередко выявляется болезненность и урчание, увеличение печени и селезёнки и другие симптомы, по клинике заболевания полностью имитирующие острый аппендицит.
При затяжном и особенно при хроническом течении развиваются патологические токсико-аллергические реакции, происходит аутоиммунная перестройка иммунной системы человека, что выражается в периодических лихорадках, неярко выраженной интоксикации, высыпаниях, нарушениях зрения, миокардитах, воспалительных процессах в суставах.
Псевдотуберкулёз при беременности: течение болезни у беременных имеет более затяжной характер, чаще развиваются хронические формы. Повышается частота абортов и преждевременных родов. Специфического воздействия на плод не отмечено .
Классификация псевдотуберкулеза
Геморрой в 79% случаев убивает пациента
Псевдотуберкулез может протекать в различных клинических формах с развитием изолированных или смешанных синдромов. На основании данного принципа выделяют:
- абдоминальную форму псевдотуберкулеза — протекает с интенсивными, приступообразными или постоянными болями в правой подвздошной области, лихорадкой, признаками энтероколита и ввиду схожести симптомов нередко диагностируется, как острый аппендицит.
- скарлатиноподобную форму псевдотуберкулеза – основным, а подчас единственным симптомом выступает кожная сыпь, напоминающая таковую при скарлатине.
- артралгическую форму псевдотуберкулеза – характеризуется лихорадочным состоянием, миалгиями и полиартритом с припухлостью суставов.
- смешанную форму псевдотуберкулеза – сочетает в себе диспепсический синдром, скарлатиноподобную сыпь, артралгии, постоянную или волнообразную лихорадку.
- септический вариант псевдотуберкулеза – сопровождается развитием инфекционно-токсического шока.
Некоторые авторы дополняют классификацию псевдотуберкулеза формами острого аппендицита, мезентериального лимфаденита, терминального илеита и вторично-очаговой формой (энтероколит, узловатая эритема и синдром Рейтера). В типичных случаях псевдотуберкулез протекает с частичным или полным сочетанием симптомов различных клинических форм. Степень тяжести псевдотуберкулеза (легкая, среднетяжелая и тяжелая) оценивается по выраженности интоксикации и изменений со стороны внутренних органов.
Псевдотуберкулез у взрослых
Псевдотуберкулез у взрослой категории лиц по этиологическим характеристикам, патогенезу, патологоанатомическим изменениям, эпидемиологии и клиническим проявлениям сходен с кишечным иерсиниозом, поэтому многие инфекционисты отождествляют оба эти понятия.
Впервые возбудитель псевдотуберкулёза был идентифицирован открыт в 1883 году, в то время как возбудитель кишечного иерсиниоза был открыт лишь спустя сорок лет. Первой клинической формой данной патологии, которая была зарегистрирована в 1953 году был абсцедирующий мезаденит, описанный В. Массхофом и В. Кнаппом. Единственной крупномасштабной эпидемией псевдотуберкулеза среди взрослого населения была дальневосточная в 1959 г.
В настоящее время вспышки псевдотуберкулеза у взрослых практически не регистрируются, а отдельные спорадические случаи наблюдаются при употреблении в пищу зараженных сырых овощей. Принципиальным отличием псевдотуберкулеза от иерсиниоза у взрослой категории населения является его латентный характер протекания.
Рецидивирующее течение псевдотуберкулеза у взрослых наблюдается в 8% случаев, а хроническое течение встречается в 3-10% случаев. В связи с высоким риском развития ранних рецидивов в начале 3-й недели от начала клинических проявлений, выписка из стационара реконвалесцентов должна осуществляться не ранее чем через 21 сутки от начала болезни. Возникновение рецидива чаще всего возникает в результате применения неадекватной схемы антибактериальной терапии, а также ранней выписки из инфекционного стационара. Рецидив псевдотуберкулеза сопровождается развитием аналогичных клинических проявлений, протекающих в более легкой форме.
Исход псевдотуберкулеза у взрослых, как правило, благоприятный, за исключением генерализованного септического варианта, при котором отмечается 50% показатель летальности. Средняя продолжительность клинической картины псевдотуберкулеза не превышает 1,5 месяца, однако следует учитывать, что данная инфекционная патология склонна к развитию хронизации процесса. В некоторых ситуациях псевдотуберкулез у взрослых даже становится провокатором развития заболеваний аутоиммунного характера ввиду негативного влияния на функцию иммунного аппарата.
Online-консультации врачей
| Консультация детского невролога |
| Консультация пульмонолога |
| Консультация неонатолога |
| Консультация доктора-УЗИ |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация эндокринолога |
| Консультация маммолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация диетолога-нутрициониста |
| Консультация педиатра |
| Консультация сосудистого хирурга |
| Консультация гастроэнтеролога |
| Консультация инфекциониста |
| Консультация гинеколога |
| Консультация стоматолога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Причины
Этиология
Yersinia enterocolitica/Yersinia pseudotuberculosis представляют собой грамотрицательные короткие (0,8-2 х 0,5-0,8 мкм) палочки (рис. ниже), имеющие капсулоподобную субстанцию, факультативные аэробы, не образуют спор, образуют эндотоксин. Имеют жгутиковый (Н-) и соматический (0) антиген. Вирулентность бактерий Yersinia ассоциируется с наличием плазмиды pYV и pVM 82, которые кодирует комплекс белков, предназначенных для нейтрализации иммунокомпетентных клеток человека/животного.
Хорошо сохраняются во внешней среде при температуре от +4 до 400 С, чувствительны к дезинфицирующим растворам, воздействию солнечного света, высушиванию, но могут длительно сохраняться в холодильнике при температуре до -20°С. Иерсинии погибают практически мгновенно при кипячении, способны длительно существовать и размножаться в пищевых продуктах. Иерсиниозы характеризуются сезонным подъем заболеваемости: пик заражения Y. enterocolitica приходится на февраль – май, а Y. pseudotuberculosis — на март/май.
Эпидемиология
Обе нозоформы инфекций (псевдотуберкулез и кишечный иерсиниоз) имеют фекально-оральный механизмом передачи. Факторами передачи чаще всего при иерсиниозе являются зараженные мясные продукты, овощи, молоко; при псевдотуберкулезе – овощные. Факторами передачи возбудителя являются в основном овощи/корнеплоды и корнеплоды (капуста, репчатый/ зеленый лук, морковь, свекла) и молочные продукты, которые не прошли термическую обработку. Водный фактор (употребление инфицированной воды из открытых водоемов) может явиться причиной заражения обоими видами инфекций.
Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
Восприимчивость к иерсиниозу/псевдотуберкулезу всеобщая, однако наиболее чувствительными к иерсиниозам лица младшего детского возраста и пожилые люди. Передача иерсиний от больных животных (кошек, хомяков, собак, мышей, морских свинок) контактно-бытовым путем теоретически возможна, но на практике встречается редко. Больной человек/бактериовыделитель могут стать источником инфекции лишь при кишечном иерсиниозе. При псевдотуберкулезе инфекция может передаваться и аэрогенным путем (через воздух, пыль). Инкубационный период при иерсиниозе составляет 2–6 дней (при пищевом заражении), а при контактно-бытовом может удлинятся до 15 дней. При псевдотуберкулезе — варьирует в пределах 3-18 суток, чаще 7-10 дней.
Возбудитель псевдотуберкулеза
Yersinia pseudotuberculosis принадлежит к роду Yersinia, семейству Enterobacteriaceae.
Морфология возбудителя
Бактерии овоидной формы, размер составляет 0,8 — 2,0 х 0,4 — 0,6 мкм, перитрихи — имеют от 6 до 9 жгутиков, подвижны, грамоотрицательные, при окраске анилиновыми красителями отмечается биполярное усиление, спор не образуют, иногда образуют капсулу.
Yersinia pseudotuberculosis растут на обычных, обедненных питательными веществами средах. Оптимальной является температура от 28 до 370С.
- При росте на твердых питательных средах формируются мутные с серовато- желтоватым оттенком колонии.
- При росте на среде Эндо вырастают бесцветные прозрачные колонии, часто выпуклые и бугристые, иногда с фестончатым краем. По мере роста колонии увеличиваются в размерах и теряют прозрачность.
- На жидкой питательной среде (бульоне) R-колонии при росте образуют хлопьевидный осадок, S-колони вызывают равномерное ее помутнение.
Антигенные свойства
Yersinia pseudotuberculosis содержат О-соматические и Н-жгутиковые антигены. По О-соматическому антигену возбудители подразделяются на 6 серотипов, 3 из которых имеют значение для человека: I серотип (чаще), III и IV серотипы (реже), для животных — I серотип.
Устойчивость
Во внешней среде возбудители нестойкие:
- Бактерии погибают при высыхании субстрата в течение от 5 до 50 часов.
- При кипячении погибают в течение 10 — 30 секунд.
- Губительным для микробов является солнечный свет.
- В течение нескольких минут бактерии погибают при воздействии обычных дезсредств, моментально погибают под воздействием растворов сулемы и азотного серебра.
Устойчивость Yersinia pseudotuberculosis
- В течение нескольких месяцев бактерии сохраняют жизнеспособность на пищевых продуктах, в почве и воде.
- Бактерии способны расти при низких температурах. Быстро размножаются при температуре бытового холодильника.
- Обладают способностью к размножению в жидких средах — молоке и воде.
- Устойчивы к оттаиванию и повторному замораживанию.
Рис. 2. Возбудители заболевания — Yersinia pseudotuberculosis.
Определение болезни. Причины заболевания
Псевдотуберкулёз (дальневосточная скарлатиноподобная лихорадка) — острое и хроническое сапрозоонозное инфекционное заболевание, вызываемое бактерией Yersinia pseudotuberculosis. Хозяева возбудителя — люди и животные, места развития — органические и неогранические предметы. В ходе заболевания происходит воспаление кишечных лимфатических узлов, бактерия выделяет эндотоксины и поражает весь организм.
Характеризуется синдромом общей инфекционной интоксикации, точечными высыпаниями, поражением печени и суставов, воспалением конечного отдела тонкого кишечника.
Этиология
Возбудитель — Yersinia pseudotuberculosis (палочка псевдотуберкулёза). Название бактерии происходит из-за внешней схожести патологических изменений внутренних органов с изменениями при туберкулёзе (туберкулёзные бугорки).
Царство: Бактерии
Тип: Протеобактерии
Класс: Гамма-протеобактерии
Порядок: Enterobacterales
Семейство: Yersiniaceae
Род: Yersinia
Вид: Yersinia pseudotuberculosis
Yersinia pseudotuberculosis — грамм-отрицательная палочка, не образующая споры. Любит влагу, растёт при пониженных температурах, например в овощехранилищах, устойчива во внешней среде. Хорошо развивается на обычных питательных средах с оптимумом температуры 2-10°С, образуя полупрозначные бело-жёлтые колонии.
В почве и воде сохраняется годами, в молоке до 3 недель, на овощах до 2 месяцев, при кипячении погибает через 30 минут, 3 % хлорамин убивает бактерию за 1-2 часа, ультрафиолетовое излучение приводит к гибели за 30 минут. Может размножаться в холодильнике.
Y. pseudotuberculosis прикрепляется к клетке хозяина при помощи трансмембранных белков (инвазины) и специфических рецепторов (интегрины), причём одновременно блокирует возможность запуска иммунного ответа на поверхности клетки-хозяина. Проникнув в клетку, патоген паразитирует, вызывая изменения состава клеточной среды в худшую для клетки-хозяина сторону. В клетку поступают необходимые для бактерии вещества, а белки возбудителя не попадают наружу, что препятствует раннему развитию иммунного ответа.
Высокопатогенные штаммы Y. pseudotuberculosis способны продуцировать экзотоксин, который вызывает пролиферацию Т-лимфоцитов, увеличение размеров селезёнки и гиперпродукцию цитокинов, которые провоцируют воспаление .
Эпидемиология
Резервуаром и основным источником инфекции являются грызуны, проживающие рядом с человеком, дикие и домашние животные (коровы, козы, лошади, овцы), а также неживые объекты внешней среды (овощи, корнеплоды, влажная почва). У животных болезнь может вызывать ограниченный некроз тканей и образование гранулём в паренхиматозных органах. Человек очень редко является источником заражения.
Наибольшая заболеваемость в России регистрируется на Дальнем Востоке, в Сибири, Северо-Западном регионе и Санкт-Петербурге. Это связано с большим количеством грызунов на этих территориях и подходящих для жизнедеятельности бактерии климатических условиях — прохлады и влажности. Заболевание сезонное, чаще встречается в зимний и весенний период.
Механизмы передачи:
- фекально-оральный (пищевой, водный и контактно-бытовой пути;
- аэрозольный (воздушно-капельный и воздушно-пылевой пути);
- вертикальный (передача плоду при заражении матери во время беременности при генерализованной форме).
Основной путь передачи инфекции — пищевой (овощные блюда и молочные продукты без предварительной термической обработки). Другой распространённый путь передачи — употребление воды из открытых водоемов.
Факторами передачи выступают овощи, корнеплоды, молоко, почва или пыль. Больные люди могут быть заразны, однако какой-то значимой роли в заболеваемости это не играет — случаи заражения довольно редки, так как даже при наличии симптомов не выделяется значительного количества бактерий для инфицирования.
В последнее время возросло число хронических и рецидивирующих форм болезни, несмотря на то, что иммунитет после болезни формируется стойкий. Повторные заболевания обусловлены возникновением других штаммов бактерии.
Болеют инфекцией чаще дети. Летальность низкая, смертельные случаи чаще связаны с септическим вариантом течения болезни при высокой концентрации бактерии в крови .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!