Периферическая дегенерация сетчатки глаза: причины, симптомы, лечение
Содержание:
- диагноз и лечение сетчатки глаза
- Прогнозы и возможные риски
- Методы лечения
- Определение и классификация дистрофических заболеваний сетчатки глаза
- Симптоматика периферической дистрофии сетчатки
- Симптомы
- Осложнения и прогноз
- Лечение периферической дистрофии сетчатки
- Как возникает патология периферии сетчатки и методы ее диагностики
- Методы диагностики и определения причин развития дистрофии сетчатки
- Классификация
диагноз и лечение сетчатки глаза
Осложняющим обстоятельством при диагностике и лечении ПХРД (периферической хориоретинальной дистрофии) становится невозможность исследовать некоторые участки сетчатки из-за их недоступности. Периферическая сетчатка – зона, где дислоцируются дистрофические поражения и со временем образуются разрывы и отслоение. Частота появления болезни обусловлена трудностями диагностики и отсутствием профилактических мер. Что же это такое – ПХРД глаза?
Причины возникновения
Причины появления ПХРД в понимании современной офтальмологии носят приблизительно-описательный характер и не влияют на выставление диагноза.
Сетчатка – слой палочек и колбочек, или наружный ретикулярный слой, по встречаемым описаниям возможных причин развития ПХРД, может разрушаться в результате:
- поражений нервной системы;
- патологий эндокринных желез;
- нарушений обменных процессов;
- наследственных заболеваний;
- черепно-мозговых травм;
- любых поражений глаз травматического, воспалительного, инфекционного характера;
- наследственной близорукости и других патологий.
Палочки и колбочки представляют собой один из трех специфических глазных нейронов и отвечают за сумеречное и периферическое зрение. Сетчатка – место их огромного скопления. Колбочки отвечают за форменное зрение и цветоощущение и располагаются в основном в районе желтого пятна (возле центральной ямки). Сетчатка, непосредственно связанная с деятельностью сосудов, снабжающих глаза кислородом и питательными веществами, тоже подвергается ПХРД, но ее патологии в большей степени объяснимы сосудистыми нарушениями гипертонического характера, и требуют другого лечения.
Строение глаза
Офтальмологам пока не известны отличительные особенности, которые бы указывали на определенную категорию людей, пораженных патологическим процессом. Мужчины и женщины, дети и старики, близорукие и дальнозоркие, те, у кого от природы было нормальное зрение – все могут подвергнуться ПХРД в любой период жизни и пострадать от нарушения зрения.
Хориоретинальная дистрофия сетчатки глаза
Практически единственное, что можно достоверно отметить, – более частая распространенность диагноза при близорукости, что вполне объяснимо, если знать, что сетчатка при близорукости растягивает оболочку глаза и приводит к периферическому истончению. Знание происхождения дистрофического процесса способствовало бы и более эффективному лечению, но у современной офтальмологии недостаточно данных для подобных выводов.
Диагноз ПХРД выставляется крайне редко как раз потому, что к моменту обнаружения патологии поступление информации в зрительный центр достигает критического минимума. ПХРД ОИ или ОД к этому моменту плавно перетекает в другой негативный диагноз.
Диагностика патологии
Диагноз дистрофического поражения выставляется крайне сложно, что вполне объяснимо бессимптомностью протекания этого поражения глаз. До определенного момента ПХРД никак не проявляется, и только жалобы на снижение зрения дает возможность определить наличие патологии и говорить об определенном диагнозе.
Отслоение сетчатки
Искажение информации, утрата периферического зрения глаз – все это проявляется тогда, когда наступает время другого диагноза, который звучит как отслойка сетчатки. ПХРД сетчатки, прошедшее незамеченным, приводит к отслоению, требующему немедленного лечения.
Подходы к лечению
Лечение заключается в предотвращении дальнейшего развития поражения глаз.
Лазерная коагуляция сетчатки глаза
При помощи лазера выполняют такие операции:
- лазерная отграничивающая коагуляция непосредственно возле разрыва;
- лазерная профилактическая коагуляция сетчатки в месте дистрофической патологии;
- действие лазером на сетчатку глаза по краю разрыва или дистрофического процесса. Сетчатка склеивается с местом разрыва.
Лечение отслоения сетчатки глаза
На сегодняшний день положение в медицине с диагностикой именно такое. Профилактика заболевания могла бы заключаться в коррекции питания, изменении образа жизни, предотвращения гипо- и гипертонических нарушений, вызывающих ПХРД, если бы была установлена достоверная причина возникающего дистрофического процесса
Прогнозы и возможные риски
Основные риски при ПДС связаны с отслойкой и разрывами сетчатки, что чревато утратой зрения. Но при своевременно проведенном лечении прогноз будет благоприятным. Большое значение приобретает профилактика осложнений, а также регулярные осмотры у окулиста.
Патологии сетчатки имеют колоссальное значение при беременности и родах. Чтобы избежать нагрузки на оболочки глазного яблока во время потуг, женщинам чаще всего назначают родоразрешение при помощи кесарева сечения.
Многих пациентов интересует, берут ли в армию с диагнозом дистрофии сетчатки (код МКБ 10 – Н 35). Рассматривая вопрос освобождения от службы, комиссия будет учитывать степень поражения оболочки, а также качество зрительных функций. При наличии выраженных дегенеративных изменений и стойком снижении зрения потенциальный призывник получает категорию «В» – освобождение от армии.
В заключение стоит отметить, что все лица, относящиеся к группе риска по ПДС, должны избегать тяжелых физических нагрузок и экстремальных видов спорта. Качество зрения будет во многом зависеть от дисциплинированности и сознательности пациента, даже при тяжелых формах ПДС.
Методы лечения
Периферические дистрофии сетчатки можно лечить консервативными и микрохирургическими методами. Медикаментозное лечение применяется в случаях, когда деструктивные изменения сетчатки слабо выражены, и отсутствуют риски отслойки сетчатки и ее разрыва. При осложненном течении единственным эффективным методом коррекции ПХРД является оперативное вмешательство.
Консервативное лечение
Консервативное лечение состоит из медикаментозных и физиотерапевтических методов, применять которые целесообразно комплексно. Они помогают улучшить микроциркуляцию, устранить признаки застойных явлений в тканях глаза, а также стимулируют тканевый метаболизм и восстанавливают трофические показатели глаза. Применяемые препараты:
- Ангиопротекторы («АнгиоНорм», «Оксибрал», «Гесперидин», «Троксерутин») обладают спазмолитической активностью, вызывают расширение сосудов, чтобы кровь могла нормально циркулировать и не застаивалась, нормализуют ее реологические свойства. Ангиопротекторы также положительно влияют на резистентность (проницаемость) капилляров, устраняют локальную отечность тканей и активируют обменные процессы в сосудистых стенках.
- Капилляропротекторы («Кальция добезилат», «Никотиновая кислота», «Рутин») укрепляют стенки капилляров, повышают их эластичность, снижая риск разрывов и интраокулярных кровоизлияний. Таким же действием обладают растительные препараты на основе плодов конского каштана.
- Антигипоксанты («Мексидол», «Элькар», «Карнитин») улучшают кислородный обмен, активируют утилизацию циркулирующего в организме кислорода, снижают потребность тканей глаза в молекулах кислорода и повышают их устойчивость к «кислородному голоданию».
- Антиагреганты («Пентоксифиллин», «Трентал») действуют на этапе свертывания крови и препятствуют образованию кровяных сгустков – тромбов.
Для улучшения питания тканей назначаются витаминные комплексы и витаминно-минеральные добавки, содержащие витамины группы B, рутин, никотиновую кислоту, токоферол, аскорбиновую кислоту, лютеин, цинк и ксантофилл Как уже говорилось, медикаментозное лечение будет более результативным, если его дополнить физиотерапевтическими методами (магнитофорез, фотостимуляция, лазеротерапия и т. д.)
Важно, чтобы лекарственная и физиотерапия применялись одновременно, так как по отдельности они малоэффективны
Микрохирургическое лечение
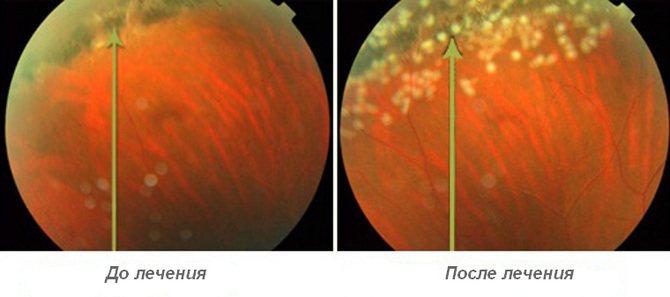
Методом микрохирургического лечения ПХРД является периферическая лазерная коагуляция. На сегодняшний день это единственный эффективный способ качественной коррекции дистрофических изменений сетчатки глаза, позволяющий остановить прогрессирование заболевания и предупредить его осложнения, в частности, отслойку внутренней оболочки.
Выполняются подобные операции при помощи лазера с длиной волны 810 нм под местной анестезией, то есть, на протяжении всего периода присутствует полный контакт между врачом и пациентом. Исключение составляют дети – данной группе пациентов вмешательство проводится под общим наркозом из-за невозможности добиться оптимальной степени взаимодействия со специалистом, выполняющим операцию.
Во время воздействия лазерного луча на ткани глаза происходит коагуляция (свертывание) сосудов сетчатки, поэтому метод является бескровным и не требует наложения швов. Благодаря адекватному обезболиванию пациент не испытывает болезненных ощущений (незначительный дискомфорт может быть вызван необходимостью фиксации глаза специальной линзой).
После операции в течение 4-6 часов зрачок будет расширен. В первый день не рекомендуется умываться или каким-то образом прикасаться к глазам. С целью предупреждения случайных повреждений рекомендуется ношение стерильной мягкой повязки на протяжении 18-24 часов с момента операции. Приступить к работе можно на следующий день, соблюдая щадящий режим: следует исключить физические нагрузки, нельзя бегать, прыгать, подвергаться тряске.
Для профилактики инфицирования после операции врач может назначить антибактериальные капли («Левофлоксацин», «Тобрекс»), для более быстрого восстановления и увлажнения – препараты искусственной слезы («Систейн ультра», «Визин»).
Определение и классификация дистрофических заболеваний сетчатки глаза
Дистрофией называется процесс повреждения тканей, развивающийся на фоне неадекватного питания, кровоснабжения, обмена веществ непосредственно в глазной оболочке. В результате происходит повреждение нормальной структуры ткани, и она перестает выполнять свои физиологические функции в полном объеме, что и проявляется нарушениями зрения.
Наследственная дистрофия
К наследственной дистрофии относится много видов, среди которых чаще всего встречаются:
- Пигментная дистрофия;
- Точечно-белая дистрофия.
Пигментная дистрофия – генетическое заболевание невыясненной этиологии, связанное с нарушением работы фоторецепторов капсулы, отвечающих за сумеречное зрение. Для пигментной формы типично вялое хроническое течение с медленным усугублением симптомов, чередованием периодов обострений и ремиссии.
На стадии ремиссии обычно зрение улучшается. Первые проявления болезни отмечаются в школьном возрасте, к 20 годам она четко диагностируется, в пожилом возрасте может наступить слепота.
Точечно-белая дистрофия – врожденная патология, развивается с раннего детства. Ухудшение зрение может отмечаться еще в дошкольном возрасте.
Приобретенная дистрофия
Чаще развивается у людей старшего возраста. Возможно сочетание дистрофии с катарактой или другими глазными болезнями, вызванными возрастными изменениями в организме и нарушением обменных процессов в тканях органа зрения.
По локализации патологического процесса выделяют следующие разновидности приобретенной дистрофии сетчатки:
- Периферическая;
- Центральная;
- Генерализованная.
Центральная дистрофия сетчатки глаза – классификация и краткое описание разновидностей
При этой форме в процесс вовлекается макулярная область ретины, участок самого четкого видения. Центральная дистрофия может протекать в двух формах: сухой и влажной. В зависимости от особенностей течения патологического процесса и характера возникающих повреждений выделяют следующие разновидности:
- Макулярная дистрофия Штаргардта;
- Желтопятнистое глазное дно (болезнь Франческетти);
- Желточная (вителлиформная) макулодистрофия Беста;
- Врожденная колбочковая;
- Коллоидная дистрофия сетчатки Дойна;
- Возрастная сухая или влажная макулодистрофия;
- Центральная серозная хориопатия.
Периферическая дистрофия сетчатки глаза – классификация и общая характеристика видов
Периферическая форма – нарушение, при котором дегенеративные процессы затрагивают периферическую область капсулы, минуя макулярную часть.
В данной ситуации наблюдается разрушение тканей оболочки. При этом возникают нарушения в системе сосудов глазных. В результате у пациента постепенно снижается острота зрения. Зачастую болезнь никак не проявляется, протекает бессимптомно. Выявить патологию можно лишь при тщательном осмотре офтальмолога.
Несмотря на то, что классификаций периферической дистрофии много, однако, выделяют основные.
В зависимости от масштабов заболевания:
- хориоретинальная — повреждены сетчатка и сосуды оболочки;
- витреохориоретинальная — повреждены сетчатка, сосуды оболочки, стекловидное тело.
Исходя из характера повреждения:
- решетчатая – имеет наследственный характер, заболеванию подвержены в основном мужчины. Рисунок заболевания напоминает решетку и развивается в двух глазах;
- инееподобная – передается по наследству, образуется в двух глазах. В оболочке наблюдаются пятна желтовато-белой окраски; очаги заболевания расположены на дальних участках ретины;
- мелкокистозная – особенность заболевания в наличии кист небольшого размера. Образуется в результате травмы глаза;
- ретиношизис – расслоение сетчатки. Как правило, характерно для людей пожилого возраста.
Для генерализованной формы характерно повреждение всех участков.
Симптоматика периферической дистрофии сетчатки
В связи с тем, что патология затрагивает не центральную часть сетчатки, а ее периферию, пациент долгое время не подозревает о наличии проблемы. Бывает, болезнь обнаруживается случайно, при осмотре у врача офтальмолога.
Порой, у человека перед глазами появляется яркая вспышка света, молния или пятно. Все это говорит о разрыве сетчатки или о кровоизлиянии в нее. Игнорировать данное явление нельзя. Нужно срочно обратиться за помощью.
Позже, сужается поле зрения. Т.е. больной нормально видит по центру, но чтобы посмотреть, например, что происходит немного левее, ему придется повернуть голову. Также снижается качество изображения при слабом освещении (вечером и утром, во время сумерек).
Нередко, когда болезнь прогрессирует, вокруг предметов пациент видит темный контур. Если все это не лечить в результате осложнений зрение падает, и человек постепенно слепнет.
Симптомы
Периферическая дистрофия сетчатки
На начальном этапе развития ПХРД симптоматика отсутствует, что затрудняет своевременную диагностику проблемы. Первые признаки дистрофических изменений обычно появляются уже при наличии разрывов оболочки или отслойки сетчатки. Тогда могут возникать следующие симптомы:
- мелькание «мушек» перед глазами;
- световые вспышки в глазах;
- повышенная светочувствительность;
- снижение остроты зрения;
- сужение периферического поля зрения;
- образование скотомы.
Периферическая дистрофия сетчатки 1 степени сложно выявляется, особенно на ранней стадии. В этот период симптомов практически нет, поэтому диагностирование происходит, увы, на поздних сроках развития болезни. Причинами расходящегося косоглазия у детей могут быть неврологические факторы или длительное пребывание за компьютером.
Изменения становятся заметными в случае разрыва или отслоения сетчатки. Кроме того, происходит резкое понижение остроты зрения, а в глазах вспышки и пятна. Если после подобных симптомов не обратиться к специалисту, можно навсегда потерять зрение. Преосбиопия обоих глаз чаще всего встречается у людей после 50-ти лет.
Опасность периферических дистрофий заключается в отсутствии значимых клинических признаков и жалоб со стороны пациента в течение длительного времени. Многие типы ПХРД могут прогрессировать годами, никак себя не проявляя, что значительно снижает возможности ранней диагностики и своевременной коррекции.
Тревожными симптомами, свидетельствующими о начале прогрессирующей стадии дистрофии, могут быть:
- трудности с ориентацией в плохо освещенных помещениях и в ночное время суток;
- сужение поля зрения по концентрическому типу (негативно сказывается на профессиональной деятельности, так как человек с таким зрительным расстройством не способен выполнять ряд действий, например, управлять общественным транспортом);
- появление слепых областей в поле зрения;
- расстройство периферических отделов зрительного анализатора (у пациента нарушается боковое зрение, при этом центральное зрение остается без изменений).
Появление болезненных молний и вспышек перед глазами указывает на повреждение сетчатой оболочки и ее возможную отслойку.
Осложнения и прогноз
Если заболевание диагностируют вовремя и назначается соответствующие лечение, прогноз благоприятный, так как осложнений удается избежать. В случаях, когда у пациента диагностируют тип С дистрофии сетчатки, когда лазерная коагуляция выполнена неудачно, прогноз неблагоприятный. У таких пациентов с большой долей вероятности будут развиваться осложнения (разрывы и отслойка сетчатки). При этом функции зрительного аппарата не будут подлежать восстановлению. Естественно, для жизни пациента периферическая дистрофии опасности не несет, но будет воздействовать на ее качество (снижение остроты зрения или слепота в особо тяжелых случаях).
Лечение периферической дистрофии сетчатки
Так как ПХРД указывает лишь на сосудистые и дистрофические изменения сетчатки, возникшие в связи с нехваткой питания, не связана со стекловидным телом и, как правило, не приводит к развитию отслойки сетчатки, то при её обнаружении врач-офтальмолог назначает препараты для улучшения состояния сетчатки (например, витаминно-минеральные комплексы, сосудоукрепляющие и другие группы препаратов).
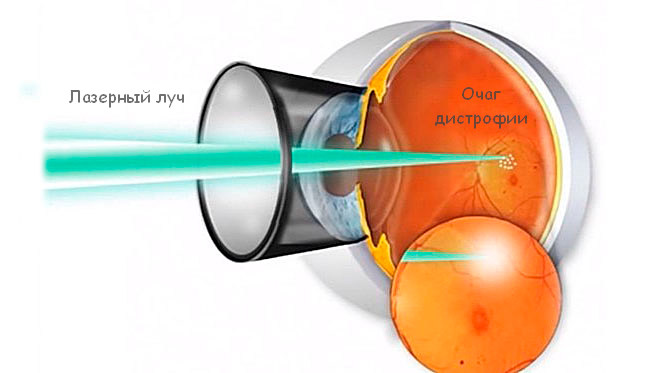
Для лечения ПВХРД прибегают к отграничительной лазерной коагуляции (ОЛК). Её цель — «склеивание» возможных мест отслоения сетчатки.
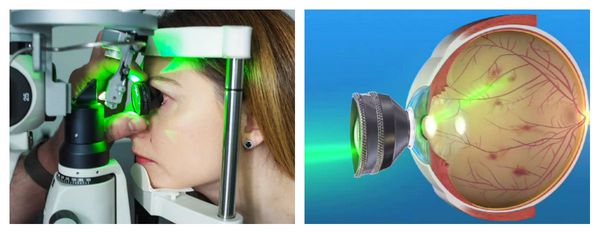
Сама процедура ОЛК выполняется в амбулаторных условиях: пациент сидит за щелевой лампой, к которой присоединён лазерный фотокоагулятор. Предварительно врач проверяет работу аппарата, выставляет рабочие параметры: мощность излучения, длительность экспозиции и диаметр лазерного пятна. В конце процедуры он оценивает полученное количество коагулятов (микроспаек).
Параметры лазерного воздействия подбираются с учётом индивидуальных особенностей: пигментации глазного дна и прозрачности преломляющих сред. Так, при наличии помутнений в хрусталике мощность излучения будет больше.
После закапывания в глаз анестетиков на глаз устанавливается специальная трёхзеркальная линза Гольдмана, поворачивая которую лазерный хирург находит нужный участок периферической дистрофии и производит саму лазерную коагуляцию.
ВАЖНО: в момент проведения процедуры нельзя делать резких движений глазом или отклоняться нужно чётко выполнять все команды хирурга. Иначе луч может попасть в другое место сетчатки, повредив его
Как правило, среднее время лазерной коагуляции составляет от 5 до 15 минут в зависимости от количества зон периферической дистрофии, прозрачности сред и места расположения зон дистрофии. Сама процедура легко переноситься пациентом. Иногда возможны ощущения в виде кратковременных “покалываний” внутри глаза.
После проведения лазерной коагуляции производится инстилляция противовоспалительных капель и корнеопротектерных гелей. Пациенту выдается памятка с назначениями и рекомендациями в послеоперационном периоде, которые нужно соблюдать, как правило, до двух недель. В этот период обязательно:
- закапывание капель группы НПВС (нестероидных противовоспалительных средств);
- ограничение физических нагрузок, подъёма тяжестей, а также количества потребляемой жидкости;
- воздержание от употребления алкоголя.
Через две недели лазерный хирург повторно проводит осмотр глазного дна в условиях расширения зрачка и на основании оценки состояния лазерных коагулятов выносит решения о дальнейших рекомендациях.
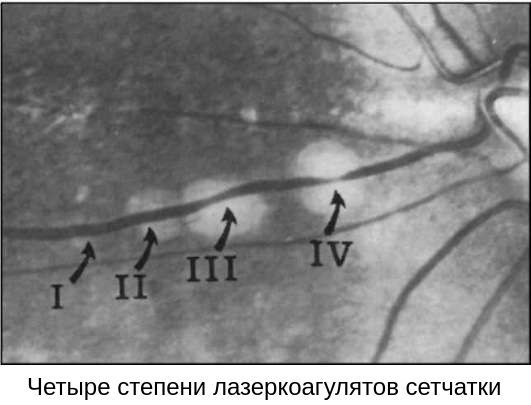
В случае если все зоны периферической дистрофии сетчатки отграничены несколькими рядами хорошо пигментированных лазерных коагулятов (II-III степень пигментации), лечение считается завершённым, но при этом необходим осмотр глазного дна в динамике через несколько месяцев.
Тактика ведения родов у беременных с периферической дистрофией
Оптимальный сроки проведения лазерной коагуляции сетчатки при беременности — до 37 недели, так как, по мнению многих авторов, после этого периода отсутствует достаточный срок для образования прочной спайки между сетчаткой и сосудистой оболочкой.
При выявлении ПВХРД после 37 недели рекомендуются проведение родоразрешения через естественные родовые пути с исключением или ограничением потужного периода, а у беременных с ПВХРД, выявленными после 37 недели, сочетающимися с низкой акустичной плотностью склеры и снижением микроциркуляции, рекомендуется родоразрешение с медикаментозным снижением интенсивности потуг с помощью эпидуральной анестезии.
Как возникает патология периферии сетчатки и методы ее диагностики

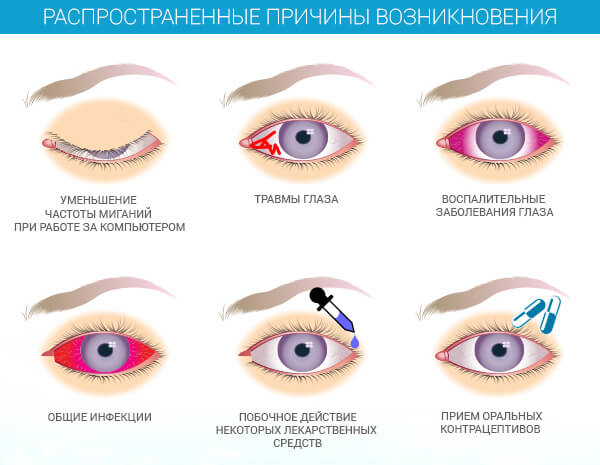
Кровоток недостаточно поставляет к тканям глазного яблока кислорода и питательных веществ, что становится предпосылками патологических изменений.
Выделяют как общие причины возникновения заболевания, так и частные.
- К частным случаям относят близорукость, наследственную предрасположенность, травмы и воспалительные заболевания глаз, ранее перенесенные хирургические операции на глазах.
- Среди общих причин периферической дистрофии выделяют такие нарушения, как сахарный диабет, гипертонию, злоупотребление никотином и алкоголем, наркотики, вирусные инфекции, сосудистые заболевания, отсутствие сбалансированного питания, воздействие ультрафиолетовых лучей непосредственно в глаза и т.д.
- Все, что негативно сказывается на обмене веществ и кровотоке в организме человека, несет потенциальную угрозу появления патологии в тканях глазного яблока.
Самая большая опасность заключается в том, что периферическая дегенерация сетчатки глаза не имеет ярко выраженных симптомов. Чаще всего врачи находят патологию случайно при осмотре пациента в связи с другими офтальмологическими заболеваниями.
Уже только после того, как произошли разрывы в тканях сетчатки, человек начинает видеть вспышки, большие пятна и «мушки» перед глазами. Все эти симптомы требуют немедленного обращения к специалисту.
Диагностировать развивающиеся патологические процессы в дальних отделах глазного яблока не так просто. Во время обычного осмотра это просто невозможно.

- Необходимо максимально расширить зрачок с помощью специальных медикаментов и далее проводить осмотр трехзеркальной линзой Гольдмана.
- Иногда необходимо использовать метод склеропрессии.
- Дополнительно для исследования поля зрения применяют оптическую когерентную томографию, УЗИ и методы электрофизиологии.
Склеропрессия — это наиболее достоверный способ подтвердить диагноз. Однако он отличается болезненностью и дискомфортом. Во время процедуры врач пододвигает сетчатку глаза к середине и таким образом может наблюдать состояние тканей внутри. В процессе проводится фотографирование глазного дна с помощью фотощелевой лампы.
Если изменения в сетчатке глаза незначительны, то лечение не требуется. Но пациент обязательно будет находиться под наблюдением врача. Если процесс развития патологии начнет прогрессировать, то необходимо будет начать лечение.
Методы диагностики и определения причин развития дистрофии сетчатки
Диагностические исследования проводит врач-офтальмолог. Однако чаще всего для получения полной клинической картины болезни в медобследовании пациента участвуют специалисты и иных направлений. Это связано с основными задачами. Как правило, они направлены не только на установление наличия патологии и ее типа, но и на выявление причин и предрасполагающих факторов. Только после получения всей необходимой информации врач может сделать полное заключение и назначить комплекс терапевтических мер. В число обязательных мер диагностических исследований входят:
- Офтальмоскопия. Процедура необходима для изучения состояния глазного дна, обнаружения кист и поврежденных сосудов;
- Визиометрия. Данный вид исследования предполагает проверку остроты зрения экспериментальным путем;
- Периметрия. Позволяет определить размер зрительного поля пациента;
- Томография. Требуется в некоторых случаях для точного определения диагноза.

Дополнительно могут потребоваться иные методы диагностики, не относящиеся к изучению состояния зрительного аппарата. Они необходимы в том числе для выявления причин прогрессирования дистрофии сетчатки.
Классификация
Изучив, насколько распространены поражения, специалист может выставить диагноз:
- Периферическая хориоретинальная дистрофия, если изменены только ткани сетчатки и сосудистая оболочка.
- Периферическая витреохориоретинальная дистрофия сетчатки, если патология затронула еще и стекловидное тело.
Для удобства, диагнозы записывают сокращенно, в виде аббревиатур –пхрд и пвхрд соответственно.
То, насколько быстро будет прогрессировать недуг, а также прогнозы относительно лечения зависит от его типа. Названия в основном основаны на том, как повреждения оболочки выглядят при осмотре.
Каждый тип заболевания имеет свои особенности и нуждается в тщательном изучении. Вот основные из них:
Решетчатая дистрофия сетчатки
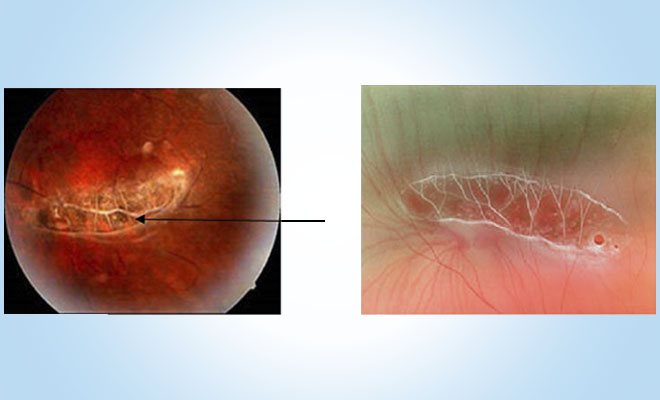
Поврежденные сосуды пересекаются и формируют что-то наподобие сетки (или решетки). Оттенок при этом у них белый, т.к. кровь по ним больше не течет. Данная патология распространенная среди периферических дистрофий и самая опасная.
Между поврежденными сосудами на тканях происходят дегенеративные процессы, что приводит к разрывам. Также велика опасность образования в этих местах кист. Еще один неблагоприятный прогноз – отслоение сетчатки. Единственное, что может хоть как-то утешить – болезнь приходит очень медленно.
Интересно, что данный тип патологии опасен в основном для мужской части населения. Представительницы слабого пола страдают от пд намного реже
Из этого можно сделать вывод о важности генетического фактора
| Решетчатая дистрофия может развиться как на одном, так и на обоих глазах. Поскольку стекловидное тело так же повреждается, патологию относят к пвхрд сетчатки. |
Дистрофия по типу «следы улитки»
Пациенты с близорукостью чаще всех страдают от этой патологии. Дело в том, что при миопии (особенно ярко выраженной) меняется конфигурация сетчатки, она приобретает вытянутую форму.
Поскольку ткани оболочки натягиваются слишком сильно, местами на ней образуются повреждения. Как правило, расположены они в одной линии, характеризуются мелкими дырочками и белесыми, поблескивающими следами. Во время осмотра, все это выглядит так, будто по сетчатке проползла улитка и оставила за собой след. Отсюда и название.
Несмотря на безобидное имя, болезнь опасна крупными разрывами сетчатой оболочки, после которой восстановить зрение практически невозможно.
Инееподобная дистрофия сетчатки
Прогрессирует болезнь довольно медленно. В основном не вызывает разрывов и отслоек. Передается по наследственной линии, причем гендерный признак значения не имеет. На сетчатке образуется налет, в виде хлопьев, напоминающих то ли снег, то ли иней. Цвет выделений желтый и белый. К сожалению, поражены, оказываются оба глаза.
Дистрофия по типу «булыжная мостовая»
характерна для людей в возрасте и пациентов, страдающих близорукостью. Наиболее «безобидная» патология. Не вызывает катастрофических последствий и развивается медленно. Истощенные участки расположены далеко от центра сетчатки, и почти не влияют на остроту зрения. При этом поврежденный сегмент выглядит так, как будто кто-то, решил устроить на нем мостовую и выложил булыжником.
Мелкокистозная дистрофия сетчатки глаза
Из названия понятно, что на периферии глазного дна, при данном заболевании, образуются маленькие кисты. Нередко они соединяются в более крупные. Развивается недуг медленно и успешно поддается лечению. Главное для пациентов, избегать падений и травм, чтобы кисты не оторвались и не оставили после себя повреждений в виде дыр.
Детский тапеторетинальный амавроз Лебера
Болезнь врожденная, вызванная мутацией генов. Проявляется в раннем возрасте. Происходит отмирание фоторецепторов (колбочек и палочек). Поле зрения сужается и постепенно наступает полная слепота. Поскольку болезнь генетическая, лечить ее крайне сложно.
Х — хромосомный ювенильный ретиношизис
Патология передается по наследственной линии. Под ее влиянием сетчатка расслаивается, и между слоями образуются большие кисты. Дегенеративные повреждения распространяются и на центральную часть сетчатки. Ретиношизис может быть и приобретенным.Опасность занедужить есть у людей преклонного возраста и больных миопией.