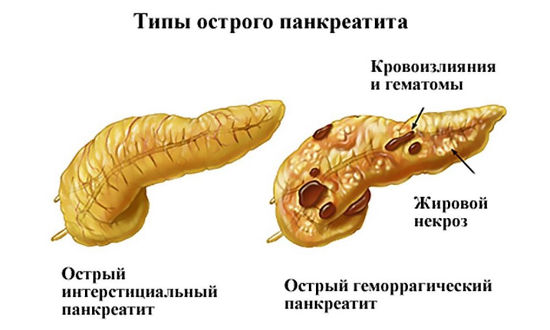
Строение поджелудочной железы: анатомия
Содержание:
- Анатомическое строение
- Поджелудочная железа —
- Почему начинает болеть
- Анатомия и морфология органа
- Расположение и макроскопическая структура поджелудочной железы
- Почему начинает болеть
- Гуморальная функция
- Строение
- Выработка гормонов
- Кровоток в поджелудочной железе
- Взаимосвязь поджелудочной железы и тонкого кишечника
- Выполняемые функции и роль в обмене веществ
- Заболевания поджелудочной железы.
- Анализ на гистологию ПЖ: Кому назначают, что проверяют
- Анатомия поджелудочной железы человека.
Анатомическое строение
Поджелудочная железа состоит из трёх отделов: головка, тело, хвост. Чётких границ между отделами нет, деление происходит на основе расположения соседних образований относительно самого органа. Каждый отдел состоит из 3-4 долей, которые в свою очередь подразделяются на дольки. Каждая долька имеет свой выводной проток, который впадает в междольковые. Последние объединяются в долевые. Объединяясь, долевые образуют общий проток поджелудочной железы.
Открытие общего протока вариантное:
- По ходу следования общий проток объединяется с холедохом, образуя общий желчный проток, открывающийся одним отверстием на верхушке дуоденального сосочка. Это наиболее частый вариант.
- Если проток не объединяется с холедохом, то он открывается отдельным отверстием на вершине дуоденального сосочка.
- Долевые протоки могут не объединиться в один общий от рождения, строение их отлично друг от друга. В этом случае один из них объединяется с холедохом, а второй открывается самостоятельным отверстием, называясь добавочный проток поджелудочной железы.

Положение и проекция на поверхность тела
Орган располагается забрюшинно, в верхнем отделе забрюшинного пространства. Pancreas надёжно защищена от травм и других повреждений, так как впереди она прикрыта передней брюшной стенкой и органами брюшной полости. А сзади – костной основой позвоночного столба и мощными мышцами спины и поясницы.
На переднюю брюшную стенку pancreas проецируется следующим образом:
- Головка – в левой подрёберной области;
- Тело – в эпигастральной области;
- Хвост – в правом подреберье.
Чтобы определить где располагается поджелудочная, достаточно измерить расстояние между пупком и концом грудины. Основной своей массой она располагается на середине этого расстояния. Нижний край располагается на 5-6 см выше пупка, верхний край – на 9-10 см ещё выше.
Знание проекционных областей помогает больному определить, где болит поджелудочная железа. При её воспалении боль локализуется преимущественно в эпигастральной области, но может отдавать и в правое, и в левое подреберье. В тяжёлых случаях боль затрагивает весь верхний этаж передней брюшной стенки.

Скелетотопия
Железа располагается на уровне первого поясничного позвонка, как бы огибая его. Возможно высокое и низкое расположение pancreas. Высокое – на уровне последнего грудного позвонка, низкое – на уровне второго поясничного и ниже.
Синтопия
Синтопия – это расположение органа относительно других образований. Железа располагается в забрюшинной клетчатке, в глубине живота.
В силу анатомических особенностей, pancreas имеет тесное взаимодействие с двенадцатиперстной кишкой, аортой, общим желчным протоком, верхней и нижней полой венами, верхними вервями брюшной аорты (верхней брыжеечной и селезёночной). Также pancreas взаимодействует с желудком, левой почкой и надпочечником, селезёнкой.
Головку полностью охватывает изгиб двенадцатиперстной кишки, здесь же и открывается общий желчный проток. Спереди к головке прилежит поперечно-ободочная кишка и верхняя брыжеечная артерия. Сзади – нижняя полая и воротная вены, сосуды почки.
Тело и хвост спереди прикрыты желудком. Сзади прилегает аорта и её ветви, нижняя полая вена, нервное сплетение. Хвост может соприкасаться с брыжеечной и селезёночной артерией, а также с верхним полюсом почки и надпочечника. В большинстве случаев хвост со всех сторон покрыт жировой клетчаткой, особенно у тучных людей.

Поджелудочная железа —
Поджелудочная железа, pancreas, лежит позади желудка на задней брюшной стенке в regio epigastrica, заходя своей левой частью в левое подреберье. Сзади прилежит к нижней полой вене, левой почечной вене и аорте.
При вскрытии трупа в лежачем положении она действительно лежит под желудком, отсюда и название ее. У новорожденных она располагается выше, чем у взрослых; на уровне XI-XII грудных позвонков.
Поджелудочная железа делится на головку, caput pancreatis, с крючковидным отростком, processus uncinatus, на тело, corpus pancreatis, и хвост, cauda pancreatis.
Головка железы охвачена двенадцатиперстной кишкой и располагается на уровне I и верхней части II поясничных позвонков. На границе ее с телом имеется глубокая вырезка, incisura pancreatis (в вырезке лежат а. и v. mesentericae superiores), а иногда суженная часть в виде шейки.
Тело призматической формы, имеет три поверхности: переднюю, заднюю и нижнюю.
- Передняя поверхность, facies anterior, вогнута и прилежит к желудку; близ соединения головки с телом обычно заметна выпуклость в сторону малого сальника, называемая tuber omentale.
- Задняя поверхность, facies posterior, обращена к задней брюшной стенке.
- Нижняя поверхность, facies inferior, обращена вниз и несколько вперед.
Три поверхности отделены друг от друга тремя краями: margo superior, anterior и inferior. По верхнему краю, в правой его части, идет a. hepatica communis, а влево вдоль края тянется селезеночная артерия, направляющаяся к селезенке. Железа справа налево несколько поднимается, так что хвост ее лежит выше, чем головка, и подходит к нижней части селезенки. Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Общая длина железы 12-15 см. Брюшина покрывает переднюю и нижнюю поверхности pancreas, задняя ее поверхность совершенно лишена брюшины.
Выводной проток поджелудочной железы, ductus pancreaticus, принимает многочисленные ветви, которые впадают в него почти под прямым углом; соединившись с ductus choledochus, проток открывается общим отверстием с последним на papilla duodeni major. Эта конструктивная связь ductus pancreaticus с duodenum, кроме своего функционального значения (обработка поджелудочным соком содержимого duodeni), обусловлена также развитием поджелудочной железы из той части первичной кишки, из которой образуется двенадцатиперстная кишка. Кроме главного протока, почти постоянно имеется добавочный, ductus pancreaticus accessorius, который открывается на papilla diodeni minor (около 2 см выше papilla duodeni major).
Иногда наблюдаются случаи добавочной поджелудочной железы, pancreas accessorium. Встречается также кольцевидная форма pancreas, вызывающая сдавление duodenum.
Строение. По своему строению поджелудочная железа относится к сложным альвеолярным железам. В ней различаются две составные части: главная масса железы имеет внешнесекреторную функцию, выделяя свой секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых поджелудочных островков, insulae pancreaticae, относится к эндокринным образованиям, выделяя в кровь инсулин (insula — островок), регулирующий содержание сахара в крови.
Pancreas как железа смешанной секреции имеет множественные источники питания: аа. pancreaticoduodenals superiores et inferiores, aa. lienalis и gastroepiploica sin. и др. Соименные вены впадают в v. portae и ее притоки.
Лимфа течет к ближайшим узлам: nodi lymphatici coeliaci, pancreatici и др.
Иннервация из чревного сплетения.
Эндокринная часть поджелудочной железы. Среди железистых отделов поджелудочной железы вставлены панкреатические островки, insulae pancreaticae; больше всего их встречается в хвостовой части железы. Эти образования относятся к железам внутренней секреции.
Функция. Выделяя свои гормоны инсулин и глюкагон в кровь, панкреатические островки регулируют углеводный обмен. Известна связь поражений поджелудочной железы с диабетом, в терапии которого в настоящее время большую роль играет инсулин (продукт внутренней секреции панкреатических островков, или островков Лангерганса).
Почему начинает болеть
Самой распространённой патологией поджелудочной железы, которая сопровождается болевым синдромом, является ее воспаление – панкреатит.
По характеру течения заболевание бывает:
- острым;
- хроническим.
Острый панкреатит
Заболевание сопровождается сильной болью опоясывающего характера. Реже человек может отмечать наличие болевых ощущений только под левым ребром или в области желудка – там, где находится тело и хвост «поджелудки». Также заболевание проявляется повышением температуры тела, тошнотой и рвотой.
Давайте выясним, почему начинает болеть поджелудочная железа при остром панкреатите. Основными причинами возникновения заболевания являются:
- чрезмерное увлечение жирной и острой пищей;
- злоупотребление алкоголем;
- травма поджелудочной железы.
Панкреатит часто сочетается с желчнокаменной болезнью и воспалительными заболеваниями органов пищеварительного тракта, например холециститом, гастродуоденитом.
Хронический панкреатит
При хроническом панкреатите боль, тошнота и рвота, вздутие живота и изжога наблюдается во время обострения. В остальное время болезнь может либо никак себя не проявлять, либо сопровождаться стёртой, маловыраженной симптоматикой.
Хронический панкреатит также чаще всего развивается из-за неправильных пищевых привычек и чрезмерного употребления спиртного. Кроме того, заболевание может быть наследственно предрасположенным.
Панкреонекроз
Очень тяжёлым и опасным для жизни осложнением острого панкреатита является панкреонекроз. Это состояние сопровождается гибелью клеток поджелудочной железы. Панкреонекроз проявляется следующими симптомами:
- сильнейшая, нестерпимая опоясывающая боль;
- неукротимая рвота, которая не приводит к облегчению;
- метеоризм;
- лихорадка.
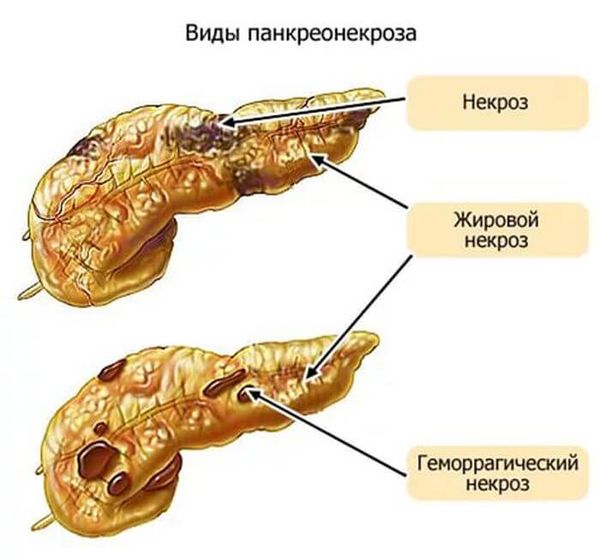
Панкреонекроз поджелудочной железы Провоцирует развитие панкреонекроза эпизод употребления алкоголя в больших количествах. Реже к заболеванию может приводить выраженная погрешность в питании – очень жирная или чрезвычайно пряная пищи.
Отдельно в классификации заболеваний поджелудочной железы выделяют опухолевые образования и кисты. Они могут поражать как часть органа, ответственную за пищеварительную функцию, так и быть гормонально активными. Вторые приводят к выраженному гормональному сдвигу в организме.
Анатомия и морфология органа
Поджелудочная железа представляет собой орган с железистой структурой. Сверху покрыта капсулой из соединительной ткани, внутри разделена перегородками.
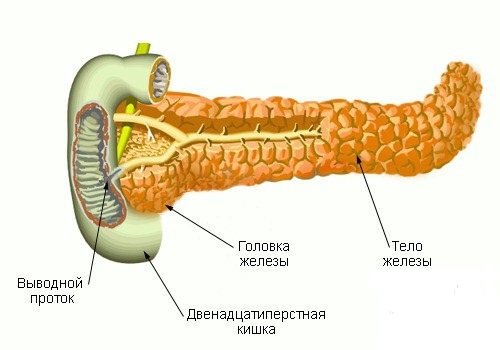
В строении поджелудочной железы выделяют 3 основные части:
- округлой формы головку;
- трехгранное тело;
- конусообразный хвост.
Головка прилегает к печени, через нее проходит общий проток, который, соединяясь с протоком желчного пузыря, образует ампулу. Через сфинктер Одди она выводится в просвет ДПК, куда происходит выделение ферментов в составе панкреатического сока. Хвост граничит с левой почкой, ее надпочечником и селезенкой.
Физиология и двойная функция ПЖ обусловлена строением ее ткани.
Гистологическое строение экзокринного аппарата: дольки (ацинусы) состоят из специальных клеток, вырабатывающих поджелудочный сок, и протоков, по которым он попадает в более крупные, а затем — в общий проток железы. Ацинусы объединены в более крупные образования — доли, также имеющие собственные протоки. Между ними находится эндокринная часть. Она образована островками Лангерганса, которые состоят из клеток с разным строением и функциями. Объединяет их общее предназначение: они вырабатывают гормоны, контролирующие обменные процессы в организме.
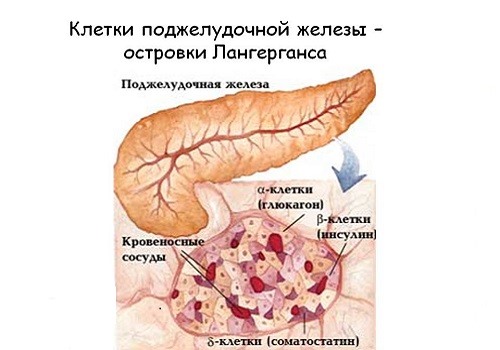
Клетки островков Лангерганса производят 11 гормонов углеводного синтеза. Количество островков, вырабатывающих гормоны, достигает 1,5 млн, сама ткань составляет 1—3% от общей массы органа. Каждый островок состоит из 80—200 клеток. Они различаются не только по строению, но и по функциональным действиям:
- α-клетки (25%) – продуцируют глюкагон;
- β-клетки (60%) – инсулин и амилин;
- δ-клетки (10%) – соматостатин;
- PP-клетки (5%) – вазоактивный интестинальный полипептид (ВИП);
- g-клетки – гастрин, влияющий на желудочный сок, его кислотность.
Помимо перечисленных, поджелудочная железа синтезирует еще целый ряд гормонов. Все они принимают участие в сложных метаболических процессах в организме.
Как работает экзокринная часть железы?
Экскреторная функция ПЖ обеспечивается клетками ацинусов, вырабатывающих панкреатический сок, содержащий ферменты. В сутки в норме выделяется около 1,5 л поджелудочного сока. Все ферменты синтезируются в поджелудочной железе в виде неактивных соединений (как, например, трипсиноген), активируются в тонкой кишке. Они начинают выделяться, как только пища поступает в двенадцатиперстную кишку. Этот процесс продолжается 12 часов. Качественный и количественный состав энзимов зависит от употребляемой еды. Углеводная пища вызывает более активную секрецию. У мужчин секреторная работа ПЖ выражена больше, чем у женщин.
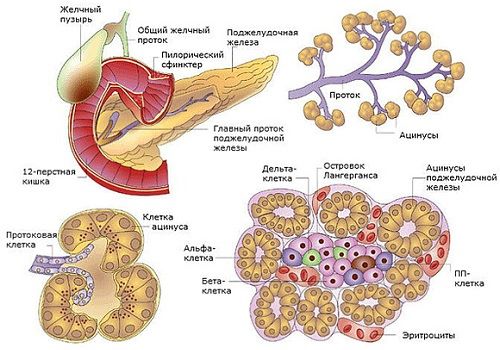
Железа вырабатывает пищеварительный сок, содержащий больше 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры;
- протеаза — белки;
- амилаза — углеводы.
К протеазам относятся еще несколько ферментов, основные из них:
- трипсин — расщепляет белок на пептиды;
- карбоксипептидаза — переводит пептиды в аминокислоты;
- эластаза — переваривает белки и эластин.
Процесс регуляции выработки состоит из 3 этапов:
- Мозговая регуляция ПЖ — начинается в момент употребления пищи вследствие раздражающего действия на различные рецепторы запаха, вида и вкуса пищи. Нервные импульсы передаются в секреторный центр продолговатого мозга, активизируя его.
- Желудочная регуляция — поступление пищи в желудок стимулирует выработку желудочного сока благодаря действию гастрина (гормон ПЖ).
- Кишечный этап — стимуляция происходит благодаря действию выделяющегося вазоактивного интестинального пептида (ВИП) — гормона ПЖ и холецистокинина (панкреозимина) — гормона ДПК.
Как работает эндокринная часть железы?
Внутрисекреторная часть железы, представленная островками Лангерганса, вырабатывает гормоны. Они обеспечивают метаболизм в организме, контролируют не только процессы пищеварения, но и роста человека.
Инсулин — основной гормон, продуцируемый ПЖ, участвует в обмене углеводов. Единственное вещество в организме, способное снизить сахар в крови. При его недостатке развивается сахарный диабет.
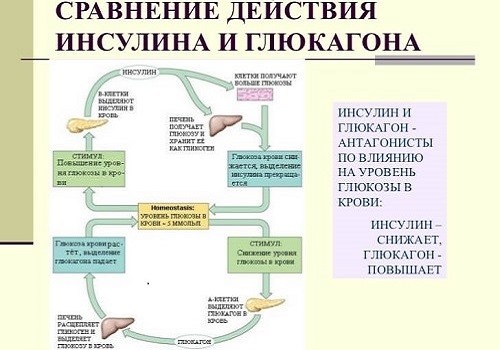
Глюкагон – антагонист инсулина, отвечает за процесс расщепления жиров, способствует повышению уровня глюкозы в крови, влияет на уровень кальция и фосфора.
Расположение и макроскопическая структура поджелудочной железы
Крупнейшая железа пищеварительной системы расположена горизонтально в задней части брюшной полости. Анатомическое расположение поджелудочной железы – уровень поясничных позвонков (L1-L2) и желудка. Орган пищеварительной системы имеет лобулярную структуру, состоящую из небольших частей (долек), окруженных общей сумкой. Железистую ткань окружает жировое покрытие, которое защищает мягкую структуру поджелудочной железы от воздействия механических повреждений. Дольки анатомического органа имеют собственную иннервацию и васкуляризацию, то есть систему кровеносных сосудов.
Панкреатический сок выводится канальцами в поджелудочную железу, окончание которой находится в стенке двенадцатиперстной кишке. Системный орган пищеварения также имеет общий желчный проток, идущий от печени и желчного пузыря. Макроскопическая структура поджелудочной железы:
- Головка, расположенная с правой стороны, примыкающая к двенадцатиперстной кишке.
- Тело, имеющее трёхгранную форму.
- Хвост – конусовидная или грушевидная часть.
Большая часть этого удлиненного органа с нерегулярным поперечным сечением располагается на левой стороне средней линии тела.

Структура поджелудочной железы
Почему начинает болеть
Самой распространённой патологией поджелудочной железы, которая сопровождается болевым синдромом, является ее воспаление – панкреатит.
По характеру течения заболевание бывает:
- острым;
- хроническим.
Острый панкреатит
Заболевание сопровождается сильной болью опоясывающего характера. Реже человек может отмечать наличие болевых ощущений только под левым ребром или в области желудка – там, где находится тело и хвост «поджелудки». Также заболевание проявляется повышением температуры тела, тошнотой и рвотой.
Давайте выясним, почему начинает болеть поджелудочная железа при остром панкреатите. Основными причинами возникновения заболевания являются:
- чрезмерное увлечение жирной и острой пищей;
- злоупотребление алкоголем;
- травма поджелудочной железы.
Панкреатит часто сочетается с желчнокаменной болезнью и воспалительными заболеваниями органов пищеварительного тракта, например холециститом, гастродуоденитом.
Хронический панкреатит
При хроническом панкреатите боль, тошнота и рвота, вздутие живота и изжога наблюдается во время обострения. В остальное время болезнь может либо никак себя не проявлять, либо сопровождаться стёртой, маловыраженной симптоматикой.
Хронический панкреатит также чаще всего развивается из-за неправильных пищевых привычек и чрезмерного употребления спиртного. Кроме того, заболевание может быть наследственно предрасположенным.
Панкреонекроз
Очень тяжёлым и опасным для жизни осложнением острого панкреатита является панкреонекроз. Это состояние сопровождается гибелью клеток поджелудочной железы. Панкреонекроз проявляется следующими симптомами:
- сильнейшая, нестерпимая опоясывающая боль;
- неукротимая рвота, которая не приводит к облегчению;
- метеоризм;
- лихорадка.
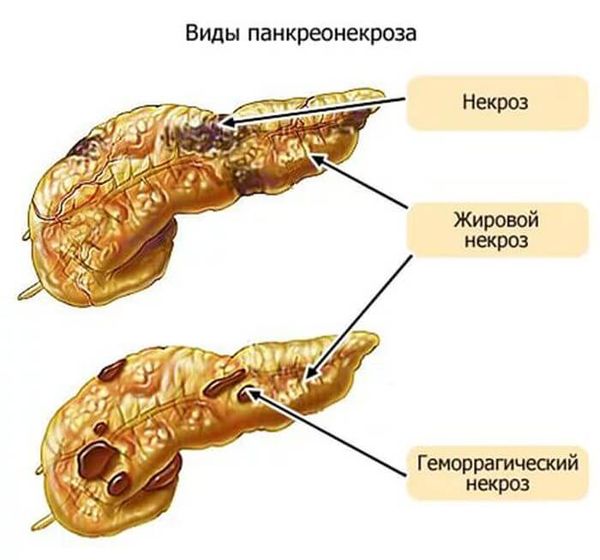 Панкреонекроз поджелудочной железыПровоцирует развитие панкреонекроза эпизод употребления алкоголя в больших количествах. Реже к заболеванию может приводить выраженная погрешность в питании – очень жирная или чрезвычайно пряная пищи.
Панкреонекроз поджелудочной железыПровоцирует развитие панкреонекроза эпизод употребления алкоголя в больших количествах. Реже к заболеванию может приводить выраженная погрешность в питании – очень жирная или чрезвычайно пряная пищи.
Отдельно в классификации заболеваний поджелудочной железы выделяют опухолевые образования и кисты. Они могут поражать как часть органа, ответственную за пищеварительную функцию, так и быть гормонально активными. Вторые приводят к выраженному гормональному сдвигу в организме.
Гуморальная функция
Гуморальная саморегуляция – это саморегуляция внутренних процессов в живом организме на основе гормонов, передающихся через жидкости. Проще всего объяснить на примере: когда человек бежит, его надпочечники вырабатывают адреналин. Адреналин через кровь разносится по всему телу и «раздает команды»: мышцам – потреблять больше энергии, сердцу – быстрее сокращаться, легким – активнее работать.
Оба гормона регулируют уровень глюкозы (основного источника энергии) в организме: чем больше инсулина – тем быстрее расходуется глюкоза, чем больше глюкагона – тем быстрее глюкоза вырабатывается. Недостаточная выработка инсулина – одна из причин сахарного диабета.
Строение
Поджелудочная железа имеет дольчатое строение. Дольки, в свою очередь, состоят из клеток, продуцирующих ферменты и гормоны. Дольки или ацинусы состоят из отдельных клеток (от 8 до 12 штук), называемых экзокринные панкреациты. Их строение характерное для всех клеток, вырабатывающих белковый секрет. Ацинусы окружены тонким слоем рыхлой соединительной ткани, в которой идут кровеносные сосуды (капилляры), небольшие ганглии и нервные волокна. От долек поджелудочной железы выходят мелкие протоки. Панкреатический сок по ним поступает в главный проток поджелудочной железы, который впадает в двенадцатиперстную кишку.
 Проток поджелудочной железы еще называют панкреатическим или Вирсунговым протоком. Он имеет различный диаметр в толще паренхимы железы: в хвосте до 2 мм., в теле 2-3 мм., в головке 3-4 мм. В стенку двенадцатиперстной кишки проток выходит в просвете большого сосочка и имеет в конце мышечный сфинктер. Иногда имеется второй малый проток, он открывается на малом сосочке поджелудочной железы.
Проток поджелудочной железы еще называют панкреатическим или Вирсунговым протоком. Он имеет различный диаметр в толще паренхимы железы: в хвосте до 2 мм., в теле 2-3 мм., в головке 3-4 мм. В стенку двенадцатиперстной кишки проток выходит в просвете большого сосочка и имеет в конце мышечный сфинктер. Иногда имеется второй малый проток, он открывается на малом сосочке поджелудочной железы.
Среди долек расположены отдельные клетки, которые не имеют выводных протоков, они называются островки Лангерганса. Эти участки железы секретируют инсулин и глюкагон, т.е. являются эндокринной частью. Панкреатические островки имеют округлую форму, диаметром до 0,3 мм. Количество островков Лангерганса увеличивается от головы к хвосту. Островки состоят из пяти видов клеток:
- 10-30% приходится на альфа — клетки, вырабатывающие глюкагон.
- 60-80% бета — клеток, продуцирующих инсулин.
- дельта и дельта 1 клетки, ответственные за выработку соматостатина, вазоинтестинального пептида.
- 2-5% клеток РР, вырабатывающих панкреатический полипептид.
Поджелудочная железа имеет и другие виды клеток, переходные или смешанные. Их еще называют ациноостровковыми. Они вырабатывают зимоген и гормон одновременно.
Их количество может варьировать от 1 до 2 млн., это 1% от общей массы железы.
Внешне орган напоминает тяж, постепенно уплощающийся к хвосту. Анатомически ее делят на три части: тело, хвост и голову. Голова расположена справа от позвоночного столба, в изгибе двенадцатиперстной кишки. Ее ширина может быть от 3 до 7,5 см. Тело поджелудочной железы расположено несколько левее позвоночника, впереди него. Его толщина 2-5 см, оно имеет три стороны: переднюю, заднюю и нижнюю. Далее тело продолжается в хвост, шириной 0,3- 3,4 см. он достигает селезенки. В паренхиме железы от хвоста до головки идет проток поджелудочной железы, который в большинстве случаев перед входом в двенадцатиперстную кишку соединяется с общим желчным протоком, реже впадает самостоятельно.
Выработка гормонов
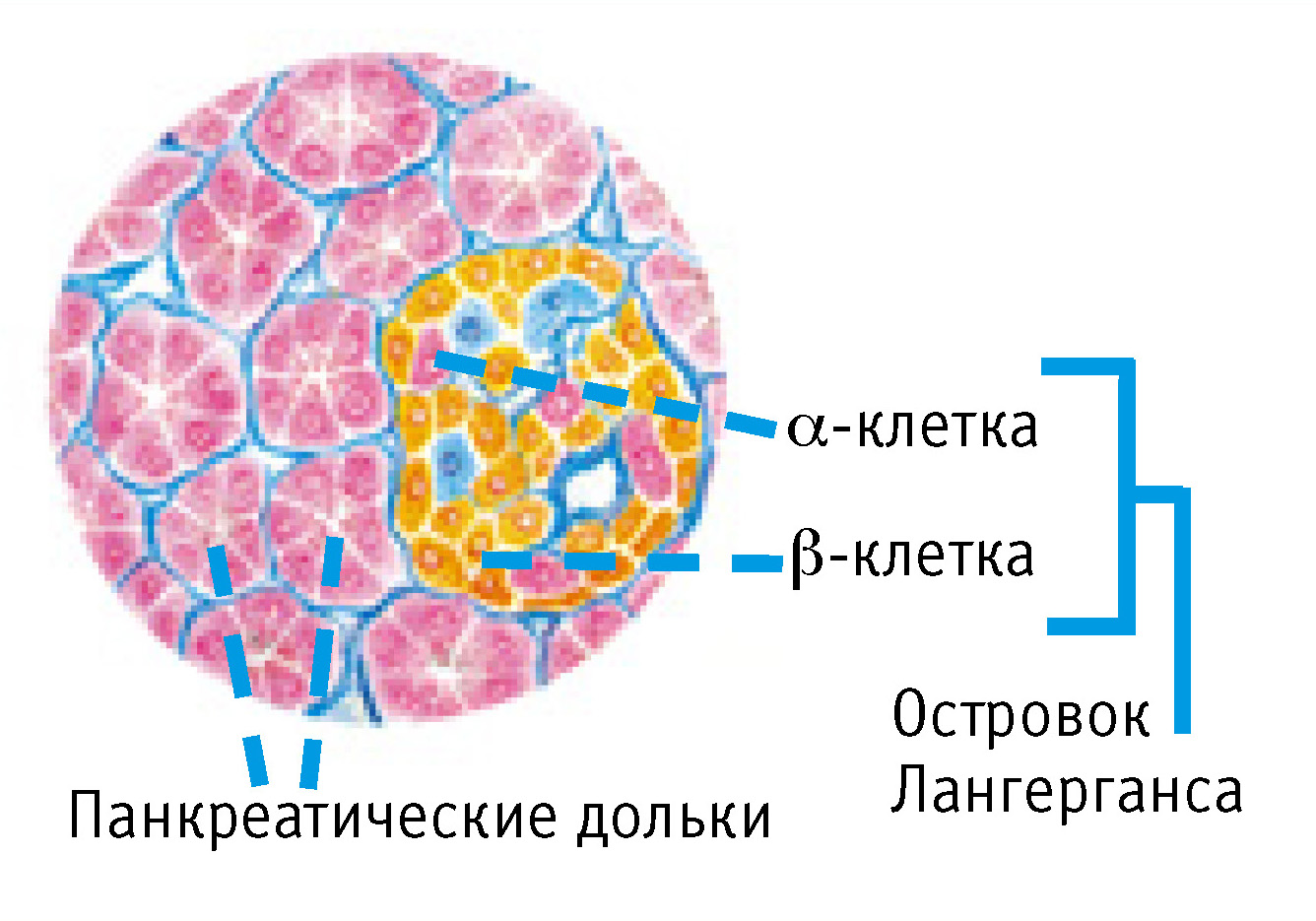
Поджелудочная железа
Кроме ферментов поджелудочная железа вырабатывает гормоны (инсулин, глюкагон, соматостатин). Эту эндокринную (внутрисекреторную) функцию выполняют группы клеток, которые называют панкреатическими островками (островки Лангерганса – по имени описавшего их исследователя). В поджелудочной железе насчитывается от 1 до 2 млн островков, хотя их общий объем не превышает 3% массы железы. Островки имеют различную форму: округлую, овальную, лентовидную или звездчатую; диаметр каждого островка составляет 100–300 мкм. Наибольшее количество островков находится в области хвоста железы.
Среди клеток панкреатических островков различают альфа- и бета-клетки. Последние составляют 60–80% всех клеток. Они находятся в центральной части островков и вырабатывают инсулин. По периферии островков располагаются альфа-клетки (10–30% общей массы клеток), продуцирующие глюкагон. Еще 10% клеток выделяют соматостатин (рис.3).
Инсулин и глюкагон регулируют уровень глюкозы в крови – важный источник энергии для многих тканей, а для центральной нервной системы фактически единственный и незаменимый. Глюкагон способствует высвобождению глюкозы из печени и повышению ее уровня в крови. Инсулин, наоборот, приводит к отложению глюкозы в виде гликогена в печени, в результате чего уменьшается количество сахара (глюкозы) в крови. Соматостатин угнетает выделение инсулина и глюкагона.
Инсулин является уникальным гормоном, функция которого не дублируется другими биологически активными веществами. Основной эффект его заключается в увеличении проницаемости клеток для глюкозы. Под действием инсулина скорость перехода глюкозы внутрь клеток возрастает примерно в 20 раз. Инсулин увеличивает транспорт глюкозы через мембраны мышечных волокон, способствует синтезу и накоплению в них гликогена. В клетках жировой ткани инсулин стимулирует образование жира из глюкозы. Эти процессы играют важную роль в регуляции обмена веществ и сохранении нормального функционирования организма человека.
При недостаточности функции поджелудочной железы, развивающейся вследствие ее заболевания или частичного удаления, может возникнуть тяжелое заболевание – сахарный диабет.
Кровоток в поджелудочной железе
Строение поджелудочной железы человека включает в себя и систему кровотока органа. Эта система является сложной, ведь она необходима для подпитки каждой части поджелудочной железы. Чтобы все участки получали полноценное питание и насыщался кислородом, требуется несколько источников для поступления крови.
В головной части в ткань внедряется верхний панкреатодуоденальный сосуд. В этой же области находятся ветви. Канальцы соединены с железой спереди головки. Сзади существует другой сосуд, который называется нижней панкреатодуоденальной артерией. Она впадает в брыжеечную артерию.
Хвост и тело впадают в селезеночную артерию. Внутри поджелудочной железы сформирована густая сеть капилляров, по которым бежит кровь, обогащенная кислородом.
Верхний и нижний панкреатодуоденальные сосуды забирают от клеточных структур отработанную кровь с углекислым газом. Артерии входят в крупные сети, тем самым создавая воротную вену.
Она состоит из нескольких частей в виде:
- селезеночной вены;
- левой желудочной вены;
- нижней брыжеечной вены;
- верхней брыжеечной вены.
В поджелудочной железе происходит сложный газообменный механизм. Кислородом снабжаются тканевые и клеточные структуры, а потом остатки углекислого газа отводятся назад. Такой процесс дает возможность поджелудочной железе полноценно работать.
Взаимосвязь поджелудочной железы и тонкого кишечника
Особенности строения поджелудочной железы человека уникальны. Этот участок пищеварительного тракта располагается в непосредственной близи с начальным отделом тонкой кишки. Основной проток открывается возле двенадцатиперстной кишки. Общая длина канальца составляет 18-21 см. Его начало включает мелкие ответвления в толще хвоста. В головной части поджелудочный проток соединен с выводящим каналом печени и желчного пузыря.
В области соединения панкреатического протока с двенадцатиперстной кишкой формируется дуоденальный сосочек больших размеров. Немного выше есть дополнительный проток поджелудочной железы. Данную область прозвали малым дуоденальным сосочком. Оба канальца впадают в тонкую кишку.
Через протоки поступают ферменты, которые нужны пищеварительному тракту для расщепления питательных веществ. Именно оттуда происходит всасывание углеводных, жировых и белковых соединений. Туда они поступают в качестве сложных соединений.
Ферменты панкреатической жидкости расщепляют пищевой комок на отдельные части, благодаря чему полноценно усваиваются организмом и включаются в метаболическое явление.
https://youtube.com/watch?v=CUalAcQxdsg
Выполняемые функции и роль в обмене веществ
Поджелудочная железа – орган эндокринной системы, относящийся к железам смешанной секреции. Она выполняет внешнесекреторные функции (продукция пищеварительных ферментов в полость тонкой кишки) и внутрисекреторные (синтез сахарорегулирующих гормонов в кровоток) функции. Играя важную роль в нашей жизнедеятельности, pancreas выполняет:
- Пищеварительную функцию – участие в переваривании пищи, расщеплении нутриентов до простых соединений.
- Ферментативную функцию – продукция и выделение трипсина, химотрипсина, карбоксипептидазы, липазы, эластазы, амилазы.
- Гормональную функцию – непрерывная секреция инсулина и глюкагона в кровоток.
Роль отдельных ферментов
Трипсин. Выделяется изначально в виде профермента. Активируется в полости тонкой кишки. После активации начинает активировать другие пищеварительные ферменты. Трипсин расщепляет пептиды до аминокислот, стимулирует полостное переваривание пищи.
Липаза. Расщепляет жиры до мономеров жирных кислот. Выделяется в виде профермента, активируется под действием желчи и желчных кислот. Участвует в усваивании жирорастворимых витаминов. Уровень липазы определяется при воспалении и других патологиях.
Амилаза. Маркёр повреждения клеток pancreas, органоспецифический фермент. Уровень амилазы определяется в первые часы в крови всех больных с подозрением на воспаление поджелудочной железы. Амилаза расщепляет сложные углеводы до простых, помогает в усваивании глюкозы.
Эластаза. Органоспецифический фермент, свидетельствующий о повреждении клеток. Функция эластазы — участие в расщеплении пищевых волокон и коллагена.
Заболевания поджелудочной железы.
Среди заболеваний поджелудочной железы можно выделить:
- Острый панкреатит. Причиной возникновения этого заболевания является гиперстимуляция секреторной функции железы с обтурацией ампулы дуоденального сосочка. Панкреатический сок выделяется, но его отток в двенадцатиперстную кишку нарушен, ферменты начинают переваривать саму железу. Паренхима поджелудочной железы увеличивается, начинает давить на капсулу.Так как этот орган хорошо иннервируется и кровоснабжается, воспаление развивается молниеносно и при этом сильно выражен болевой синдром. Пациент ощущает сильную боль в эпигастрии зачастую опоясывающего характера. Если вовремя не обратиться за помощью, может развиться панкреанекроз с перитонитом. Причиной возникновения острого панкреатита может быть алкогольная интоксикация, употребление вредной пищи, наличие у пациента желчекаменной болезни.
- Хронический панкреатит.Существует несколько форм хронического панкреатита:
-первичный, причиной возникновения может быть употребление алкоголя, лекарств, неправильное питание, обменные нарушения в организме;
— вторичный, возникает на почве других заболеваний в организме;
— посттравматический панкреатит, возникает вследствие травм либо после эндоскопических обследований.
Проявляется хронический панкреатит недостаточностью поджелудочной железы выделять ферменты. На УЗИ будут видны изменение в структуре поджелудочной, возможны склерозирование протоков и образование в них камней (калькулёзный панкреатит). Последствиями хронического панкреатита могут быть нарушение работы всех систем, непосредственно это касается пищеварительной и эндокринной системы.
- Кисты поджелудочной железы могут быть врождённые и приобретённые. Причиной приобретённых кист являются травмы, острый и хронический панкреатит. Отдельно можно выделить паразитарные кисты, причиной их возникновения является в большинстве случаев эхинококковое заражение.
- Опухоли поджелудочной железы разделяют на гормонально-активные и гормонально — неактивные. К гормонально — активным относят глюкоганому, инсулиному и гастриному. Эти опухоли диагностировать очень сложно, зачастую их выявляют при постановке сопутствующего заболевания (сахарный диабет). К гормонально –неактивным относят рак поджелудочной железы. Эта опухоль может вызывать дискомфорт в области эпигастрии, диспептические расстройства, резкое снижение веса. Если опухоль расположена в головке поджелудочной железы, у пациента может быть механической желтухи. Лечение опухолей только хирургическое.
Анализ на гистологию ПЖ: Кому назначают, что проверяют
Гистология изучает строение клеток в организме, и это исследование может определить наличие жизнеопасных клеток и опухолей.
Этот метод исследования поджелудочной железы позволяет с высокой точностью определить патологические изменения. Очень часто этим методом исследования организма пользуются гинекологи, чтобы выявить рак шейки матки.
Для исследования поджелудочной железы стали также пользоваться гистологическими анализами. Так как это сто процентный результат. Кому назначают данный анализ? Ответ можно дать один, тем пациентам, у которых есть подозрения на онкологию ПЖ.
Несмотря на то, что это заболевание менее распространенное, чем злокачественные опухоли желудка, но к сожалению, встречается чаще, чем онкология легких, печени. Каждый год увеличивается заболеваемость раком ПЖ примерно на два процента. Следствие развития онкологии поджелудочной железы могут стать такие признаки:
- Хронический панкреатит.
- Некачественные продукты и синтетические добавки.
- Злоупотребление алкогольными напитками.
Гистология позволяет на ранних этапах выявить наличие патологической опухоли и оказать пациенту своевременную помощь. Каждому человеку известно, что болезнь легче предотвратить, чем лечить в дальнейшем. Относитесь к своему здоровью бережно, питайтесь правильно, не злоупотребляйте алкоголем и занимайтесь спортом. Здоровый образ жизни позволить жить полноценной, интересной жизнью без боли, болезней и осложнениями с ними связанными.
Анатомия поджелудочной железы человека.
Строение поджелудочной железы человека представлена дольчатым, имеющим форму запятой, органом серо-розового цвета. Расположена она позади и немного влево от желудка. Если человека положить на спину, этот орган окажется под желудком, исходя из этого, появилось название «поджелудочная». Выделяют тело, головку и хвост поджелудочной.
Головка поджелудочной железы– часть органа, непосредственно смыкающаяся с двенадцатиперстной кишкой. На границе тела и головки находится выемка, в которой пролегает воротная вена. Тело поджелудочной железы имеет форму трёхгранной призмы. Передняя часть направлена к задней стенке желудка и немного вверх. Задняя ‒ к позвоночнику, она контактирует с нижней полой веной, брюшной аортой, чревным сплетением. Нижняя поверхность направлена вниз и немного вперёд, размещена немного ниже брыжейки ободочной кишки.
Хвост железы имеет грушевидную форму, пролегает к воротам селезёнки.
На протяжении всей железы пролегает Вирсунгов проток, впадающий в двенадцатиперстную кишку.