заболевания век
Содержание:
Способы лечения
Лечение халязиона одинаково у взрослых и детей. Разница лишь в дозировках используемых препаратов
Поэтому при приобретении медикаментов обязательно акцентируйте внимание фармацевта на детской дозировке
Лечение халязиона делится на хирургическое удаление и методы без операции: народные средства, традиционная медицина, физиотерапевтические процедуры. Халязион на нижнем веке у ребенка легче вылечить, чем на верхнем. Но комбинация методов и консервативный подход дают хорошие результаты.
Лечение в раннем возрасте
Маленькие дети непредсказуемы, организм еще не сформировался, иммунитет слаб, не приспособлен к окружающей среде. Любая вирусная или бактериологическая атака может привести к тяжелым последствиям. Поэтому лечение малышей должно происходить строго под контролем врача.
Основное правило лечения халязиона у новорожденных – это исключение всех домашних, народных методов. Только препараты традиционной медицины после назначения врачом. Продолжительность лечения зависит от стадии заболевания, реакции организма на терапию. Если опухоль прорвалась, отлично, не переживайте, это благоприятный исход. Промойте глазик антисептиком и закапайте капли.
Традиционное лечение
Лечение халязиона верхнего или нижнего века у ребенка основывается на использовании мазей, капель и прогревания. Успешность консервативного метода лечения зависит от стадии халязиона. Как уже говорилось выше, начинать нужно как можно раньше, до формирования капсулы.
Вылечить халязион без операции помогут эффективные препараты:
- Глазные капли: «Альбуцид», «Тобрадекс», «Флоксал».
- Глазные мази: мазь Вишневского, ртутная мазь, тетрациклиновая мазь.
- Инъекции в капсулу опухоли: кортикостероиды.
- Таблетки: «Изопринозин», «Цифран».
- Физиотерапия: электрофорез, прогревание, УВЧ, вибромассаж.
Если халязион на глазу у ребенка лопнул, не паникуйте – это один из вариантов разрешения заболевания. Необходимо промыть глаз раствором фурацилина или другим антисептиком. Сделать массаж века для полной эвакуации скопившегося содержимого. Еще раз промыть глаз и закапать антибактериальные капли. На ночь можно заложить ребенку за нижнее веко мазь, она будет бороться с инфекцией до утра.
Хирургическое удаление
Удаление халязиона у детей проводится при отсутствии положительного эффекта от других возможных способов лечения. Операция проводится в амбулаторных условиях под общей или местной анестезией (зависит от возраста и эмоциональной лабильности ребенка). Средняя продолжительность оперативного вмешательства 15-20 мин.

Удаление проводят вручную или с применением лазера. Разница заключается в способе разреза кожи – скальпель или лазер, все остальные этапы идентичны и выполняются вручную микрохирургом. Образование удаляется вместе с капсулой, что минимизирует рецидивы и инфицирование соседних тканей.
Народные средства
В лечении халязиона, или, как его прозвали в народе, «холодного ячменя на глазу», эффективно используются народные рецепты. Это своеобразные компрессы из отваров, прогревания, а также самомассаж век.
Популярные средства народной медицины:
- сок алоэ;
- отвар из ромашки;
- настойка календулы;
- медовые капли;
- отвар из листьев березы, цветков сирени, семян укропа;
- прогревания вареным яйцом, картошкой, жареной солью;
- пакетики черного чая.
Из отваров готовят компрессы и примочки, промывают ими глаз. Можно использовать компресс из капусты или подорожника. Что касается массажа, то его необходимо проводить после процедуры прогревания, круговыми, легкими движениями. Массаж способствует естественному дренажному процессу в протоках сальной железы.

Советы доктора Комаровского
Всеми любимый и уважаемый педиатр Комаровский Евгений Олегович дает несколько рецептов в лечении халязиона у ребенка:
- В большинстве случаев эффективно использовать только массаж, вся антибактериальная терапия нарушает естественную борьбу организма с инфекцией и формирование здорового, сильного иммунитета.
- Три из четырех случаев халязиона проходят незамеченными ни детьми, ни родителями.
- Бактериальная флора, спровоцировавшая воспаление в домашних условиях, является тренировочной для малыша. Намного страшнее больничная, принесенная из поликлиники, которая прошла все испытания кварцеванием, антибиотиками, обработкой дезинфицирующими средствами и практически устойчива ко всему.
Заболевания конъюнктивы
Конъюнктивит – самое часто встречающееся офтальмологическое заболевание, которое вызывают и бактерии, и вирусы, и грибки, и аллергены. Все конъюнктивиты заразны, передаются воздушно-капельным путем, поэтому заболевших по возможности следует изолировать.
Конъюнктивиты с одинаковой частотой встречаются у взрослых и детей, их симптомы в зависимости от природы заболевания немного различаются.
Справка! Точно поставить диагноз может только врач-офтальмолог после проведения осмотра и лабораторных исследований!
Вирусный конъюнктивит развивается быстро, как и все вирусные заболевания, проявляется покраснением и отечностью слизистой, зудом, жжением, слезотечением, светобоязнью, иногда повышением температуры.
Бактериальный конъюнктивит вызывают бактерии, которые, размножаясь в глазу, выделяют токсины, приводящие к местному воспалению. При отсутствии необходимого лечения инфекция распространяется, захватывает новые органы, и вызывает осложнения в виде отитов, синуситов и т. д.
Воспаление зрительного нерва
Данная болезнь называется неврит. Развивается при поражении миелиновой оболочки нервных волокон, вирусных инфекциях и нервной системы. Неврит возникает при метастазировании в зрительный нерв, химических отравлениях и приеме некоторых лекарственных препаратов.
В зависимости от локализации различают 3 типа болезни:
- ретробульбарный — затрагивает пучок нейропроводящих волокон за пределами глазного яблока;
- папиллит — развивается в месте соединения зрительного нерва с сетчаткой;
- нейроретинит — затрагивает нейропроводящий пучок волокон, диск и всю ретину.
Признаки при нейроретините часто остаются незамеченными, потому обнаруживается поздно и плохо поддается терапии. Невриту зрительного нерва характерны такие признаки:
- неравномерное сужение поля зрительного восприятия;
- расширение вен;
- гиперемированный диск;
- сужение артерий;
- кровоизлияния на диске.
Неврит сопровождается умеренной глазной болью, усиливающейся при движении глазного яблока. Наблюдается отечность окружающих тканей.
Лечение неврита состоит из стероидных гормонов. Врач назначит то, чем закапать глаза, чтобы уменьшить патологический процесс. Обычно прописывают НПВС в каплях, мазях или таблетках.
Проводится корректировка иммунной системы, при бактериальном течении назначают антибактериальные средства. Кроме того, обязательно назначают лекарства, нормализующие метаболические процессы.
Профилактика
Профилактические меры заключаются главным образом в том, чтобы блокировать действие внутренних и внешних факторов, увеличивающих риск заболевания. Эти меры просты и доступны:
- пользоваться только качественной гипоаллергенной косметикой;
- тщательно соблюдать гигиену глаз и окологлазной области;
- при работе с бытовой химией защищать лицо маской;
- в период цветения растений реже выходить на улицу, увлажнять воздух в помещении;
- соблюдать гипоаллергенную диету (запрещены цитрусовые, клубника, кофе, шоколад, крепкие бульоны, рыба, консервы, пряности);
- принимать лекарства только по назначению врача, при появлении побочных эффектов сразу прекращать прием.
- тщательно мыть руки.
Блефарит
Воспаление края век может быть вызвано самыми различными причинами, среди которых:
- дисфункция мейбомиевых желез;
- бактериальная инфекция. Вдоль краев век и у основания ресниц живут бактерии, чрезмерный рост которых может вызвать активизация патологического процесса;
- аллергическая реакция в ответ на воздействие лекарственного препарата, микробов, косметических средств, пыли, пыльцы, шерсти, продуктов питания;
- аутоиммунные процессы;
- грибковая инфекция;
- длительное пребывание в запыленных помещениях;
- дальнозоркость и близорукость;
- пищеварительные сбои;
- паразиты. Возбудителем блефарита могут стать клещи рода Демодекс. Обычно в процесс вовлекаются не только органы зрения, но и кожа лица. Появляется угревая сыпь, покраснение, повышается жирность кожных покровов;
- синдром сухого глаза.
Заболевание вызывает зуд и боль, отек, покраснение, ощущение тяжести век, слезотечение. Также может наблюдаться активное выпадение ресниц, появление чешуек, а также патологических выделений.
Симптомы заболевания могут отличаться в зависимости от разновидности воспалительного процесса. Так, при демодекозной форме наблюдается интенсивный зуд, который усиливается в тепле. На краях век присутствует пенистое отделяемое. Глаза быстро устают и краснеют. При себорейном типе на веке появляются чешуйки, по виду напоминающие перхоть. Появляется жжение, зуд, ощущение присутствия песка. Для язвенного типа характерно появление гнойного секрета на краях век. По утрам глаза из-за патологического секрета слипаются, поэтому их трудно открыть.
Специалисты выделяют воспаление верхнего и нижнего века. В первом случае появляется отечность, покраснение, жжение, сильный зуд, сужение глазной щели. Со стороны ресничного края появляются чешуйки и язвочки. В некоторых случаях процесс может отражаться на общем самочувствии, вызывая слабость и повышение температуры.
Воспаление верхнего века может быть вызвано большим количеством причин:
- демодекоз;
- аллергия;
- травмы;
- снижение иммунитета;
- инфекционные заболевания;
- эндокринные нарушения.
Воспаление нижнего века обычно имеет менее выраженные симптомы. Чаще всего появляется небольшая припухлость и покраснение. Патология иногда сопровождается светобоязнью и повышенной утомляемостью глаз. Чешуйки и язвочки образовываются очень редко. Если такое все же присутствует, тогда наблюдается выделение гноя или выпадение ресниц. Вызвать блефарит может неправильное питание, нарушение норм гигиены, реакция на косметику, ожоги, травмы, офтальмологические нарушения.
 Причин воспаления века над глазом может быть очень много. Обследование поможет в этом разобраться
Причин воспаления века над глазом может быть очень много. Обследование поможет в этом разобраться
Халязион
Халязион представляет собой опухолевидное образование, которое формируется вследствие закупорки и отека сальной железы в веке. В детском возрасте патология трудно поддается лечению. С течением времени опухоль увеличивается в размерах. Опасность халязиона заключается в том, что он может затронуть конъюнктиву.
У людей со слабым иммунитетом причиной воспалительной реакции может стать пребывание в помещении с низкой температурой, а также сквозняки. Формирование слишком густого секрета в железе – это еще одна причина халязиона. Он своевременно не выходит, а скапливается внутри. Ношение контактных линз может усугубить патологию, вызывая еще большую закупорку сальной железы.
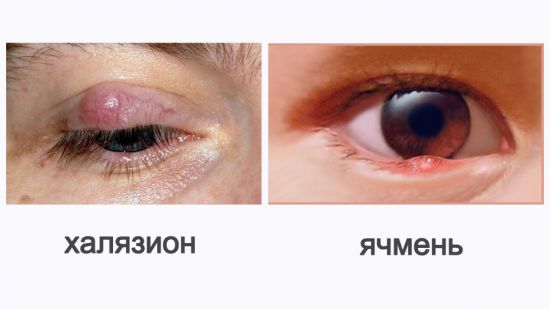 На фото видно, как выглядит ячмень и халязион
На фото видно, как выглядит ячмень и халязион
На начальных этапах патологического процесса больной может даже и не замечать халязион. Иногда чисто случайно он может нащупать маленькое уплотнение в толще века. По мере роста образование начинает увеличиваться в размере, и это видно визуально.
Воспаление халязиона может происходить по нескольким причинам:
- разрушение капсулы;
- проникновение инфекции;
- аутоиммунная реакция.
При инфекционном процессе уплотнение в срочном порядке удаляется. Если же халязион имеет неинфекционную природу своего возникновения, то перед операцией проводится противовоспалительная терапия.
Грибок
Болезни глаза тяжело поддаются лечению, так как грибки организуются в колонии, которые, размножаясь, локализуются в различных органах. Наличие хорошего иммунитета позволяет некоторое время сдерживать их активность, но малейшее снижение защитных функций организма ведет к неконтролируемому росту количества микроорганизмов.
Внимание! Не позволяйте грибковой инфекции распространяться по организму, затягивая с началом лечения!
Здоровые, неповрежденные органы глаза способны бороться с заражением, к тому же грибковые заболевания встречаются реже вирусных и бактериальных.
Фото 1. Грибковое поражение кожи вокруг глаз с внешней стороны появляется по разным причинам.
Такого рода воспаления свойственны людям с иммунодефицитом, вызванным хроническими болезнями, травмами, приемом сильнодействующих лекарственных препаратов.
Диагностика боли в верхнем веке глаза
Когда опухло верхнее веко и болит, визит к врачу лучше не откладывать. Офтальмолог проведет осмотр:
- определит, с одной стороны или обеих расположен отек;
- оценит локализацию симптомов;
- отметит, есть ли синюшный оттенок или покраснение;
- проверит, ощущается ли боль при нажатии или моргании;
- проверит остроту зрения;
- ощутит при прикосновении, не нагрелся ли пораженный участок кожи века.
При диагностировании заболеваний, связанных с патологией верхнего века, врач внимательно изучает состояние складки, особенно у пожилых пациентов, для которых нависание верхнего века является возрастной нормой.
Фото 7. Патология верхнего века
Если опухоль века имеет форму массивного гриба на ножке или похожа на цветную капусту, врач делает натяжение кожи. Если новообразование приобретает жемчужно-белый цвет, то есть основание заподозрить плоскоклеточный рак кожи.
Для точной диагностики важно выяснить характер боли и место ее локализации. Офтальмолог обязательно оценивает, усиливаются ли болевые ощущения при увеличении физических нагрузок, движении глаз, надавливании, моргании, смене положения тела, зажмуривании
Причины неинфекционного воспаления век глаз
Блефариты могут возникать и без инфекции, так бывает при не леченных заболеваниях глаза, например, сухости глаза, или не корректируемой близорукости и дальнозоркости. Быстро утомляющиеся плохо видящие глаза привычно трут руками, как бы стимулируя их, по факту же просто втирая в веки инфекцию.
Аллергические реакции, затрагивающие оболочки глаза, тоже становятся благоприятным фоном для воспаления век. Частой причиной развития блефарита становится пыльца растений, косметические средства и бытовая химия.
Воспаление края века — краевой блефарит — вызывается патологией кожи и сальных мейбомиевых желез, выводные протоки которых открываются между ресничек. Сальный секрет смазывает веко, чтобы слеза не вызывала его мацерацию. Заболеваемость этим вариантом с возрастом увеличивается вследствие старения кожи и дисфункцией придатков кожи — желез.
При розовых угрях, которые становятся маркерами неблагополучия кожи, тоже развивается воспаление неинфекционной этиологии, оно поражает женщин с 30 до 50 лет.
Типичные симптомы заболевания
При всех формах блефарита, а по превалирующим внешним признакам со стороны глаза выделено шесть вариантов заболевания, отмечаются практически одинаковые симптомы разной степени выраженности.
Болезнь начинается с локальной отечности и покраснения свободного краешка век, которые постепенно распространяются дальше. Больной ощущает сильный зуд, вовлечение слизистой оболочки глаза — роговицы приводит к светобоязни — повышенная и болезненная чувствительность к яркому свету. Глаза быстро утомляются от обычной нагрузки.
Воспаленная кожа и слизистая внутреннего века вырабатывают значительное количество секрета, вследствие изменения микроэлементного состава и наличия продуктов жизнедеятельности микрофлоры, густеет слеза. Густая жидкость вязкой пленкой стелется по роговице, ухудшая остроту зрения.
На зоркость влияет и воспалительный отек прилежащих тканей глаза, роговица тоже становится плотнее и толще, снижается её прозрачность, развивается конъюнктивит. Возможно формирование воспалительной язвы роговицы и синдрома «сухого глаза».
В уголках глаз скапливаются сероватого цвета плотные и липкие выделения, намечается тенденция к склеиванию век и ресниц.
Мейбомиевые железы изменяют сальную секрецию, больше или меньше, но не в нормальном количестве. Любая форма заболевания может сопровождаться развитием халязиона — гнойной полости в сальной железе.
Симптоматика
Одной из основных причин воспаления нижнего века является блефарит. Коварство такой патологии кроется в том, что она может продолжаться достаточно длительное время, а после ещё и рецидивировать. Блефарит может протекать в двух формах:
- развивается воспалительный процесс, поражающий ткани ресничной области;
- задний краевой блефарит, который поражает железы, локализующиеся внутри века.
При воспалении области под глазами может отмечаться появление следующей симптоматики:
- сильная отёчность нижнего века;
- выделение маслянистой жидкости при касании поражённой части глаза;
- окрашивание кожных покровов на воспалённом веке в красный цвет;
- визуальная тяжесть века;
- усиленное слезотечение;
- слишком медленный рост ресниц;
- ощущение жжения и зуда в области воспалённого века;
- выраженное шелушение эпидермиса на поражённом месте.
При поражении нижнего века нарушается выработка увлажняющей смазки, и отвечают за этот процесс сальные железы. Жидкий секрет становится достаточно густым и ему не удаётся попасть под веки. Всё это приводит к тому, что он скапливается по их краям и засыхает, образуя на глазах чешуйки. Со временем они отваливаются и на их месте образуются язвочки, к которым присоединяется инфекция. Отмечается сильная припухлость краёв век, окрашивание в красный цвет, зуд и боль.
Одновременно с перечисленной симптоматикой при сильном воспалении нижнего века отмечается существенное ухудшение зрения, а также выраженный болевой синдром в области глаза. В некоторых случаях наблюдается выпадение ресниц и возникновение выраженной припухлости. Кроме этого, возможно ухудшение общего самочувствия пациента, повышенная усталость и вялость, что препятствует ведению привычного образа жизни.
Симптомы
Воспалённое веко трудно не заметить: покраснение, отёчность, болевые ощущения и другие симптомы сразу бросаются в глаза. Существует четыре основных вида блефарита:
- катаральный (простой);
- чешуйчатый;
- язвенный;
- демодекозный.
Чешуйчатый
Чешуйчатый блефарит характеризуется покраснением века, образованием по краю ресниц специфических чешуек, сильным зудом и жжением. Наблюдается сужение глазной щели, гиперемия века глаза и конъюнктивы. На втором этапе появляется гнойное отделяемое, ресницы склеиваются и выпадают, а новые растут в неправильном направлении. Такое состояние очень опасно для больного, поскольку может стать причиной заворота века или серьёзного повреждения роговицы.
Почему лопаются сосуды в глазах можно узнать перейдя по данной ссылке.
Язвенный
В случае язвенного блефарита на припухшем крае века появляются гнойнички, которые, засыхая, образуют корочки. Под корочками образуются покрытые гноем кровоточащие язвочки; на их месте в дальнейшем образуются пенистые выделения, скапливающиеся в углах глаз. Язвенный блефарит может вызвать нарушения роста ресниц и вызвать воспаление конъюнктивы и роговицы.
Демодекозный
Особенностями клинической картины обладает демодекозный блефарит, вызываемый клещами, паразитирующими в волосяных фолликулах человека и некоторых животных. Демодекозный блефарит проявляется нестерпимым зудом, резью в глазах, наличием клейкого отделяемого. Оно скапливается по краю век, образуя характерные желтоватые корочки. Края век утолщены, гиперемированы.
Лечение блефарита век
Лечение блефарита состоит из обязательной ежедневной гигиены и массажа век, а также применения специфических капель и мазей.
Капли и мази используются на основе антибактериальных препаратов, гормонов, которые снижают воспаление. Если блефарит аллергической природы, то в каплях присутствует антигистаминный компонент, который нередко сужает сосуды и позволяет устранить гиперемию склер.
Нельзя самостоятельно назначать себе и использовать антибиотики в виде глазных капель или мазей, если не подтверждена инфекционная природа блефарита. В противном случае можно затянуть лечение и перевести болезнь в хроническую форму.
Алгоритм лечения разных типов болезни
Чтобы узнать как вылечить блефарит, необходимо ознакомиться с возможными комбинациями препаратов при разных типах патологии:
- Мейбомиевый блефарит лечение: ежедневный массаж век стеклянной палочкой, протирание спиртовым раствором и закапывание капель (не мазей) при бактериальной природе патологии. Промывание век блефарошампунем. Средний курс лечение – 2-3 месяца.
- Демодекозный блефарит лечение: капли «Стоп демодекс». Используются мази и кремы Дермазол, Демалан, Блефарогель №2. Дополнительно назначают препараты в виде капель: Тобрекс, Ципромед, Левомицетин. Средний курс лечение 1-2 месяца.
- Себорейный блефарит лечение: ежедневная гигиена и гормональные капли для глаз Дексаметазон, иногда используют комбинированные капли с гормональным компонентом – Макситрон, Тобрадекс или мази. Средний срок лечения – 3-4 месяца.
- Лечение аллергического блефарита: гигиена и защита глаз очками с применением антигистаминных капель Лекролин, Кромогексал.
Глазные капли
Глазные капли от блефарита выпускаются с антибиотиком, противоаллергическим компонентом или гормоном в составе. Хорошие капли от блефарита с относительно недорогой стоимостью – Альбуцид на основе сульфацил-натрия. Но есть и другие современные капли для глаз при блефарите:
На основе антибактериальных компонентов выпускаются капли Тобрекс (тобрамицин), Ципролет, Ципромед для глаз (ципрофлаксацин), Сигницеф (левофлоксацин), Левомицетин (хлорамфеникол), Неттацин (нетилмицин). Новый препарат ирландского происхождения – Нуциталмик (фузидовая кислота).
Антибактериальными каплями при блефарите необходимо пользоваться 2 раза в день, закапывая по 1 капле в конъюнктивальный мешок. Капли не нужно предварительно греть в руках или встряхивать. Курс лечения назначает врач, в среднем он длится до 7 дней.
Список глазных капель для лечения аллергического блефарита:
- Лекролин (натрия кромогликат);
- Кромогексал (натрия кромогликат);
- Опатанол (олопатадина гидрохлорид);
- Полинадин (димедрол и нафтизин);
- Аллергодил (азеластина гидрохлорид);
Их также необходимо капать 4 раза в день, с интервалом 4-6 ч, курсом по 5-7 дней. Нельзя применять антигистаминные капли для глаз детям до 4 лет.
Мази и другие препараты
Мази используются реже капель, поскольку требуют серьезного навыка в применении. Самая распространенная мазь на основе антибиотика офлоксацина – Флоксал. При применении средства 1.5 см полоски мази закладывают за нижнее веко пораженного глаза 2-3 раза/сут. Не рекомендуется применять более 7 дней.
Можно приобрести синтомициновую мазь при блефарите для глаз. Ее также нужно закладывать за нижнее веко 2 раза в день. В ее основе – антибактериальных компонент хлорамфеникол.
Лечение чешуйчатого блефарита можно дополнить касторкой или рициновым маслом. Необходимо нанести небольшое количество масла на ватную палочку и мягко протереть край пораженного века. Это позволит чешуйкам размягчиться и снизит интенсивность симптома постороннего тела в глазу.
Масло должно слегка пропитать кожу, а не стекать по глазам и попадать в слезный мешок.
Народные средства
Не стоит пользоваться народными средствами для лечения блефарита. Среди наиболее распространенных народных средств – компрессы для глаз. Они нестерильны, поэтому могут спровоцировать занесение инфекции на уже поврежденную кожу.
Особенно опасно пользоваться народными средствами при язвенном и мейбомиевом блефарите.
Те, кто вылечил мейбомиевый блефарит, не пользуйтесь этими средствами для профилактики рецидива.
Самые распространенные компрессы делают из: чайных пакетиков, отваров трав, мочи, хозяйственного мыла, календулы и чистотела.
Если чайные пакетики и моча могут только занести дополнительную инфекцию в глаз, то отвары трав нередко вызывают острую аллергическую реакцию и даже обжигают слизистую оболочку (чистотел). Хозяйственное мыло пересушивает веко, слизистую и провоцирует усиление симптомов. Не используйте домашние средства для лечения блефарита.
Вывод
Из написанного выше можно сделать следующие выводы:
- При первых признаках заболевания пациенту необходимо в срочном порядке обратиться к врачу-офтальмологу;
- Больному нужно соблюдать все рекомендации медицинского специалиста. И ни в коем случае не пропускать процедуры. Если пациент ответственно подойдет к лечению, то через некоторое время воспаленное верхнее веко придет в норму;
- Если воспаление верхнего или нижнего века было замечено у ребенка, то его стоит как можно скорей показать врачу. Ведь из-за своевременного лечения у маленького пациента могут возникнуть осложнения, которые в связи с возрастом больного не так легко будет исправить;
- Для того, чтобы уменьшить вероятность возникновения блефарита, всем людям необходимо соблюдать определенные профилактические правила, которые заключаются в проведении ежедневной тщательной гигиены рук, лица и глаз.