Лечение дисплазии cin 3
Содержание:
Профилактика
Для снижения риска возникновения дисплазии третьей степени женщинам рекомендуется взять за правило ряд рекомендаций:
- соблюдение здорового образа жизни;
- тщательная интимная гигиена;
- наличие постоянного надежного полового партнера, запрет на случайные связи;
- использование барьерной контрацепции;
- своевременное обращение к специалисту и соблюдение полноценного лечения в случае инфекционных заболеваний.
Главное, помнить, что при малейшем недомогании и ощущении дискомфорта в области малого таза, следует показаться своему лечащему врачу, ведь чем раньше обнаружено заболевание, тем легче составить схему лечения, гарантирующую полное выздоровление.
Дисплазия третьей степени считается предраковым состоянием, но непосредственно к онкологии не относится. Пройдя полный курс медицинской помощи можно с уверенностью сказать, что прогноз самый благоприятный. Будьте здоровы!
Терапия дисплазии третьей степени
Лекарствами вылечить дисплазию невозможно, патогенные участки удаляются хирургическим путем. Если назначена операция при дисплазии, пациентка должна пройти терапию противогрибковыми и противовирусными препаратами, а также антибиотиками для устранения инфекционных патологий. Чтобы укрепить организм к приему показаны витамины группы В, А, Е, С и иммуномодуляторы, например Интерферон и прочие.
Хирургические методы лечения дисплазии подбираются в зависимости от степени повреждения и величины пораженного участка. В некоторых случаях показано полное или неполное удаление шейки матки. Такое лечение проводится, если поражена большая площадь слизистой или обнаружено раковое перерождение эпителиальных клеток. Важную роль при выборе метода терапии играет возраст пациентки и ее желание иметь в будущем ребенка.
Хирургическое лечение дисплазии шейки матки 3 степени производится несколькими способами:
- Лазеротерапия – вапоризация ведется лазерным лучом разнообразной интенсивности действия. Этот метод известный, так как имеет много преимуществ. Под воздействием лазера патогенные клетки отмирают, а на их месте формируются новые, здоровые ткани. После сеанса практически не остается рубцов, поэтому репродуктивность пациентки сохраняется. Во время лечения нет боли, а после не возникает рецидивов;
- Диатермокоагуляция – известный метод рекомендован при тяжелой форме дисплазии. На патологическую область воздействуют электрическим током, при этом пораженные участки удаляются. Восстановление длится до трех месяцев и сопровождается выделениями с кровянистыми примесями. Во время прижигания теряется эластичность слизистой, появляются рубцы. После процедуры иногда возникают осложнения, поэтому проводить ее рекомендуется рожавшим женщинам;
- Электроконизация шейки матки – много лет эта процедура была единственной терапией тяжелой степени дисплазии. Процесс представляет собой удаление конусовидной части с применением местной анестезии. Атипичные клетки удаляются по всей толщине слизистой. Конизация шейки матки довольно травматичная, после проведения появляется обильная кровянистая секреция и сильные боли внизу живота;
- Ампутация шейки матки – радикальная процедура, которая используется при тяжелых формах и разрастании новообразований. Даже после такого хирургического вмешательства женщина может забеременеть и родить здорового ребенка. После лечения возникают не обильные выделения и тянущие боли внизу живота;
- Радиоволновое лечение – малотравматичная коагуляция, которую проделывают волнами высокой частоты. Метод еще называют петлевым, используется современный аппарат, который состоит из электрогенератора. Во время процедуры появляется неприятный запах, иногда наблюдается не сильная боль внизу живота или пощипывание;
- Криодеструкция – процедура подразумевает использование жидкого азота. Метод щадящий, безболезненный и безопасный. При лечении патогенные клетки замораживаются и разрушаются, оставляя после себя ранку, где вскоре разрастается здоровая ткань. Заживление длится 8-10 недель, рубцы не остаются, как и шрамы. В будущем женщина может забеременеть, выносить и родить малыша.
После любого вида операций в течение 2 месяцев нельзя спринцеваться, жить половой жизнью, пользоваться тампонами. В период восстановления запрещено посещать сауны, бассейны, бани и поднимать тяжести. Полностью вылечить дисплазию шейки матки можно только при своевременном обращении и следовании всем рекомендациям врача. Современная терапия позволяет сохранить репродуктивность пациентки, благодаря чему спустя полгода можно планировать беременность. Если лечение правильное, прогноз благополучный.
Диагностика
Не лишним будет повторить, что самое главное правило, которого должна придерживаться женщина – это плановое посещение гинеколога каждые 6 месяцев и внеплановое при любых тревожных или беспокоящих ее симптомах. Это позволяет вовремя выявить патологические изменения и вовремя начать лечение.
В план диагностики при подозрении на дисплазию шейки матки входит:
- осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.);
- кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб – обработки шейки матки раствором Люголя и уксусной кислоты;
- цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека;
- гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки;
- иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.
Варианты лечения
Лечение дисплазии 3 степени ведет гинеколог-онколог. После подтверждения диагноза в зависимости от таких факторов, как возраст женщины, сопутствующие инфекции и площадь пораженного эпителия, врач составляет приемлемую в каждом отдельном случае схему комплексной терапии.
В основе лечения дисплазии последней стадии лежит хирургическое устранение пораженных участков ткани. Сопутствующая терапевтическая помощь заключается в приеме противовирусных лекарственных препаратов и использовании вагинальных свечей. Использование средств народной медицины должного эффекта не производит, поэтому заниматься самолечением категорически запрещено.
Терапевтическое лечение
Терапевтический подход заключается в назначении женщине медикаментов, оказывающих противовоспалительное и противовирусное действие:
- противовирусные вагинальные свечи;
- противовирусные лекарственные средства (лавомакс, кагоцел, амиксин, панавир);
- процедуры спринцевания дезинфицирующими растворами.
Одновременно назначаются иммуномодулирующие препараты на основе интерферона: виферон, гепон, полиоксидоний, иммунал. По окончании противовирусной терапии для нормализации микрофлоры влагалища используют пробиотики.
Хирургические способы лечения
При подтверждении дисплазии тяжелой степени не обойтись без хирургического вмешательства. Операцию назначают на 6–10 день менструального цикла при условии отсутствия беременности и воспалительных процессов. Выделяют несколько методов:
- Криодеструкция. Подобная процедура подходит молодым женщинам, не имеющим детей и планирующих их в будущем. Заключается он в обработке атипичных клеток жидким азотом, в результате чего происходит их разрушение и отторжение. Недостатком метода является долгое заживление и возможные воспалительные процессы в месте прижигания.
- Электрокоагуляция. Область пораженного эпителия шейки матки прижигают электрическим током высокой частоты. Из-за возникающих при использовании тока рубцов, метод не применяют к нерожавшим женщинам. В последнее время данный способ утратил актуальность из-за частого возникновения осложнений (длительный период восстановления, кровотечения).
- Конизация. Операция представляет собой иссечение поврежденных слоев эпителия шейки матки. Используют один из инструментов: скальпель, электрический ток или лазер. Вне зависимости от выбранного способа конизация – очень травматичная манипуляция, происходящая исключительно в условиях стационара при использовании общего наркоза. После операции характерны обильные кровянистые выделения, которые длятся около 1 недели. Позже они сменяются выделениями мажущего характера (длительностью до 1 месяца).
- Ампутация. Назначается при тяжелом течении болезни, когда пораженная область эпителия слишком обширна либо появляются злокачественные новообразования. Ампутации подвергаются патологически измененные участки эпителия шейки матки либо весь орган. Несмотря на это, сохраняется способность беременеть и вынашивать ребенка. После операции пациентка будет наблюдать продолжительные, но необильные мажущие выделения.
Хирургическое вмешательство любым из перечисленных способов требует долгого восстановительного периода и строгого соблюдения рекомендаций, озвученных лечащим врачом. Строго ограничиваются физические нагрузки сроком до 2 месяцев. В зависимости от метода лечения и того, насколько тяжело проходит период реабилитации, половой покой должен длиться от 1 до 3 месяцев. Запрещаются спринцевания и использование тампонов в течение 30–60 дней. Исключают посещение саун и бассейнов. Для предупреждения рецидивов (которые случаются крайне редко) 1 раз в полгода сдается мазок и хотя бы 1 раз в 2 года женщина должна пройти процедуру кольпоскопии.
Способы лечения
При наличии патологического процесса 3 стадии показано лечение в онкологии. Терапия заключается в применении медикаментов и хирургического вмешательства.
Медикаментозное лечение
Для лечения данного онкологического заболевания применяют:
- Иммуностимуляторы. Чаще всего назначают производные интерферона. Они ускоряют выздоровление и повышают вероятность благоприятного исхода.
- Противовоспалительные препараты. Назначают для устранения инфекционного очага. Для этого применяют антисептические и противовоспалительные суппозитории для вагинального использования, в состав которых входят противомикробные лекарственные вещества.
- Антибиотики. Назначают при наличии сопутствующих венерических заболеваний: гонореи, хламидиоза, микоплазмоза и др.
Оперативное вмешательство
Хирургическое лечение при тяжелой степени патологического процесса заключается в конизации. Такая процедура характеризуется удалением измененных тканей. Чаще всего осуществляется методом лазерной вапоризации или электрокоагуляции, а также с применением скальпеля. Последний способ используют редко.
Лазерная вапоризация является самым эффективным методом. Такая процедура основана на мягком выпаривании патологически измененных участков.
Электрокоагуляция — более радикальный способ и имеет массу последствий. Может спровоцировать возникновение эндометриоза и проблем при родах. Шейка матки при этом не раскрывается или повреждается во время прохождения плода, так как после воздействия электрического тока стенки органа становятся менее эластичными.
Реабилитация после лазерной вапоризации протекает легко, а после электрокоагуляции высок риск возникновения кровотечения и лихорадки. При запущенном процессе производят ампутацию (удаление шейки матки). Резекция дает благоприятный прогноз и осуществляется часто под общим наркозом. При этом высок риск осложнений, но при соблюдении всех правил организм восстанавливается без последствий.
После хирургического вмешательства запрещается подъем тяжестей, физические нагрузки, спринцевания и использование тампонов. Рецидивы после операции возникают нечасто, если патологический очаг удален полностью.
При наличии данного заболевания важно соблюдать диету. Питание должно быть дробным
Важно, чтобы в организм поступало как можно больше витаминов и микроэлементов. В рацион следует включить свежие овощи и фрукты, молочную продукцию, рыбу, морсы и соки, орехи и др. Рекомендуется отказаться от жирных и жареных блюд, газировки, шоколада и алкоголя. Важно избегать стрессов и эмоциональных перегрузок.
Если высок риск злокачественного перерождения, то желательно полностью отказаться от курения. Необходимо придерживаться правильного режима дня: чередовать работу и отдых, обязательно спать не менее 8 часов в сутки. На время лечения необходимо воздержаться от половых контактов.
Причины и признаки заболевания
Шейка матки — канал, соединяющий матку с влагалищем. Он покрыт слизистой оболочкой, которая состоит из трёх слоёв: верхнего эпителия, промежуточного и бального слоя. Иногда изменяется соотношение слоёв: верхний слой начинает быстро делиться, и появляются атипичные клетки плоскоклеточного эпителия, которых у здоровой женщины быть не может.
У женщин любого возраста может начаться патологическое разрастание плоского эпителия по различным причинам, но главным фактором часто считают вирус папилломы человека — вернее, его онкогенные штаммы. Этот вирус диагностируют у всех пациенток, которые обратились к гинекологу по поводу дисплазии. Наряду с этой причиной есть и другие, приводящие к развитию заболевания:
- Любой воспалительный процесс матки или соседних органов.
- Болезни, передающиеся половым путём.
- Длительный гормональный сбой.
- Ранняя половая жизнь.
- Нарушение в иммунной сфере.
- Беспорядочные сексуальные контакты.
- Злоупотребление спиртными напитками и курение.
- Наследственная предрасположенность.
- Длительные стрессовые состояния.
Симптомы болезни зависят от степени развития цервикальной интраэпителиальной неоплазии (син), которая дифференцируется по количеству перерождённого атипичного эпителия.
Средняя форма характеризуется 70% заражённых клеток.
При третьей степени все клетки эпителия изменены на атипичные.
Первые две стадии протекают бессимптомно, и их можно диагностировать только при медицинском осмотре. В третьей стадии появляются признаки заболевания:
- Кровомазание, не связанное с месячными.
- Болезненные половые акты.
- Тянущая боль внизу живота.
- Дискомфорт, жжение во влагалище.
- Обычные выделения изменяют цвет и приобретают неприятный запах.
У многих пациенток при озвучивании диагноза начинается паника: они считают, что дисплазия 3 степени — это рак, потому что все клетки — атипичные. Но это не так. Без лечения cin 3 шейки матки может переходить в злокачественный тип, но пока это предраковое состояние.
https://youtube.com/watch?v=YOxuUsicynI
Как лечить дисплазию шейки матки 1 степени
Дисплазия шейки 1 степени развивается по трем сценариям:
- Проходит сама. В большинстве случаев, если иммунная система женщины сильная, то она угнетает вирус, вызвавший заболевание и дисплазия слабой формы исчезает без лечения.
- Переходит в хроническую форму. То есть дисплазия не развивается, но и не проходит.
- Переходит во вторую степень.
Лечение дисплазии шейки матки 1 степени консервативное. Но если медикаментозные лечение не дало результата, и дисплазия прогрессирует, применяется оперативное вмешательство.
Если организм молодой, здоровый и сильный и очаг поражения маленький, то врачи не лечат дисплазию 1 степени, поскольку в течении 1-2 лет она может пройти самостоятельно. Во время этого периода необходимо:
- Проходить гинекологический осмотр каждые 12 недель.
- Проходить цитологическое и ПЦР исследование каждые 16 недель.
- Принимать противовоспалительные.
- Нормализовать гормональный фон.
- Подобрать контрацептивы, безопасные для организма.
Если за 24 месяца дисплазия слабой формы не развивается, то нужно лечить ее радикально. Например, прижиганием химическим препаратами- солкогином или ваготилом, если очаг поражения небольшой. Если поражена значительная площадь эпителия, то применяют малоинвазивные хирургические методики лечения ЦИН – выжигание жидким азотом или радиоволнами.
Препараты
Для лечения дисплазии 1 степени назначаются различные препараты. Если в матке развились инфекционно-воспалительные заболевания, то назначается медикаментозная терапия. Также прописывают:
- Средства для укрепления иммунной системы — витаминные комплексы и имуномодуляторы. Витамины группы В, в таблетках и уколах,
- Бактерицидные средства – Клотримазол, Пимафуцин и проч. Для лечения инфекций половых путей используются мази и суппозитории.
- Противовспалительные препараты – Ибупрофен, Найз и др.
Женщина должна правильно и полноценно питаться, ограничить курение и алкоголь, заниматься спортом.
Народные средства
Лечение народными средствами возможно, но перед их применением нужно посоветоваться с гинекологом
При дисплазии шейки матки домашние средства могут привести к неблагоприятным эффектам, поэтому их нужно использовать с осторожностью, соблюдая дозировку. При лечении используется
- Тампонирование с травами и маслами.
- Спринцевание травяными отварами.
- Внутреннее употребление настоек и отваров.
Травы, помогающие при дисплазии шейки матки: прополис, алоэ, облепиха, зверобой, бадан, календула, сосна. Из этих трав готовятся отвары, настойки, сок.
Сок алое – срежьте листья с алое, не моложе 3х лет. Подержите их в холодильнике 48 часов. Из листьев нужно отжать сок, пропустив их через мясорубку или измельчив и отжав через марлю. Соком пропитывается марлевый тампон. Его нужно поместить во влагалище на ночь.
Прополис – на 200 гр. растопленного сливочного масла десять грамм прополиса. Тщательно перемешать и томить на медленном огне минут пятнадцать. Процедить смесь через двойную марлю или сито. Так же тампон пропитать этим маслом, и ввести во влагалище на тридцать-сорок минут. Курс лечения – четыре недели, раз в день, без перерыва.
Масло облепихи. Профильтрованное масло используется для тампонов. Их нужно делать ежедневно, затычку держать всю ночь. Длительность лечения – 30 дней. Можно чередовать тампоны из прополиса и облепихового масла – эффект будет лучше.
Зверобой. Для приготовления отвара нужно 100 грамм сухой травы и два литра воды. Смесь нужно довести до закипания, и томить на малом огне минут десять. Полученный отвар настоять около часа и процедить. Этим отвар каждый вечер делать спринцевание.
Бадан подходит для местного и внутреннего применения. На три ложки с горкой корня бадана берется стакан кипятка. Затем смесь нужно выпарить до половины объема. Смесь нужно разбавить полутора стаканами воды (300мл) для спринцевания. Для приема внутрь на стакан воды нужно тридцать капель баданового отвара. Пить бадан три раза в день после еды.
Календула – настойку этой травы нужно развести в 50 мл воды. Настойку можно купить в аптеке. Спринцеваться нужно в течении недели – три раза в день.
Почки сосны. На одну столовую ложку сушеных сосновых почек стакан кипятка. Затем отвар подержать на малом огне минут пять не больше. Отвар настаивать еще полчаса, профильтровать. Использовать для спринцевания раз в день. Курс лечения – 21 день.
Как правило, дисплазия шейки матки первой степени легко поддается лечению. Если поддерживать иммунную систему и регулярно проводить эпителиальные исследования, предотвращать инфекционно-воспалительные заболевания, то патология может полностью пройти самостоятельно, а течении года или двух.
Лечение дисплазии шейки матки
Перед началом лечения доктор должен определить причину дисплазии и провоцирующий фактор. После устранения причины распространение дисплазии останавливается и появляется вероятность восстановления нормальных тканей. Предварительно нужно удалить пораженные области.
В большинстве случаев, область дисплазии иссекается электроножом, после чего шейка матки восстанавливается в течение нескольких месяцев. Более современной методикой удаления считается воздействие лазером. После него заживление тканей происходит быстрее, а процент неблагоприятных последствий снижен.
Химический метод удаления атипичный тканей заключается в их замораживании с помощью жидкого азота – криодеструкции. Через пару дней после процедуры поврежденные ткани отпадают самостоятельно, как корочка на обычной ране. Выбор тактики лечения зависит от степени запущенности процесса и предпочтений женщины.
1 степень.
Если патология вызвана вирусом папилломы и выражена не сильно, врачи могут выбрать выжидательную тактику. Достаточно часто организм способен самостоятельно справиться с вирусом и уже через несколько месяцев результаты анализов могут быть отрицательными
Специфического лечения в таком случае не проводится, однако обязательно уделяется внимание сопутствующим заболеваниям – вагинитам, кольпитам и другим. Избавление от них, отказ от вредных привычек, изменение образа жизни и есть основные направления лечения на первой стадии дисплазии
Динамику изменений наблюдают в течение 2 лет. Пациентке показан прием витаминных комплексов или местная обработка препаратами для химической коагуляции.
2 и 3 степень.
Если патология прогрессирует, врач назначает хирургическое лечение, в качестве которого могут использоваться следующие методы:
- прижигание электрическим током;
- криодеструкция;
- лазеротерапия;
- радиоволновое лечение Сургитроном;
- иссечение участков дисплазии;
- фотодинамическая терапия (при онкологической форме дисплазии).
После применения хирургического лечения женщине необходимо соблюдать некоторые правила в течение месяца послеоперационного периода:
- не заниматься спортом и не поднимать тяжестей;
- не заниматься самолечением;
- соблюдать половой покой;
- отказаться от солярия и загорания под солнцем;
- отдать предпочтение душу, а не горячей ванне.
После первого менструального цикла необходимо будет прийти к врачу для повторного обследования.
Из медикаментозных средств в схему терапии могут быть включены:
- противовоспалительные препараты;
- гормональные средства для восстановления функций эпителиальной ткани и нормализации общего гормонального фона;
- иммуномодуляторы для повышения общих защитных сил организма;
- пробиотики для восстановления баланса микрофлоры кишечника и влагалища.
Дисплазия шейки матки 3 степени — это рак?
Цервикальная дисплазия (плоскоклеточное интраэпителиальное поражение шейки матки) – это патологический процесс, предшествующий раку РШМ.
Болезнь развивается на фоне атипической трансформации (опухолевого перерождения) резервных ростковых и базальных клеток эпителия слизистой шейки матки.
Эпителий слизистой оболочки шейки матки в норме – схема строения
Атипичные базальные клетки теряют способность к созреванию, дифференцировке и упорядоченному росту. Структура поражённого эпителия разрушается. Слизистая утрачивает свои физиологические функции и вовлекается в опухолевый процесс.
На ранних этапах дисплазия включает не больше нижней половины эпителиального пласта. Клеточная атипия носит лёгкий (CIN 1) или умеренный (CIN 2) обратимый характер.
На третьем этапе (CIN 3) анаплазия захватывает практически всю толщу слизистой.
Опухолевая трансформация атипичных клеток принимает злокачественный характер. Они размножаются так быстро, что окончательно «выталкивают» собой здоровые.
Степени дисплазии шейки матки
Третья, она же тяжёлая степень дисплазии трудноотличима от преинвазивного рака шейки матки car in situ. Она представляет собой промежуточное звено между предраком и истинным цервикальным раком.
В современной классификации тяжёлую дисплазию объединяют с внутриэпителиальным или преинвазивным раком «на месте» (рак in situ, carcinoma in situ) и обозначают CIN 3.
От настоящего инвазивного рака дисплазию CIN 3 «отделяет» лишь целостность базальной мембраны. Как только скорость размножения (пролиферация) озлокачествленных клеток превысит скорость их естественной гибели, они разрушат этот тонкий барьер.
Врастая в соседние ткани, проникая в кровеносные сосуды, метастазируя в лимфатические узлы, раковый процесс охватит своими «щупальцами» весь организм.
Одни авторы не согласны с отождествлением дисплазии третьей степени с раком in situ. По их мнению, тяжёлая дисплазии – это всё-таки предрак. А рак «на месте» — уже рак 0 стадии (TisN0М0), но без признаков инвазии.
Другие считают логичным объединить оба этих этапа опухолевого процесса в единый класс CIN 3.
Ведь на фоне тяжёлой дисплазии гистологически часто выявляются очаги рака in situ, а иногда и локусы инвазивного роста (микроинвазивного РШМ стадии Т1а). К тому же по краям участков рака in situ обнаруживаются зоны дисплазии различной степени выраженности (от тяжёлой до лёгкой и умеренной).
Читать подробнее: Рак шейки матки 1 (первой) стадии – прогноз, лечение и симптомы
Дисплазия ШМ 3 степени — код по МКБ-10
N87.2 Тяжёлая дисплазия шейки матки, неклассифицированная в других рубриках.
Цервикальная интраэпителиальная неоплазия тяжелой степени (CIN3) без других указаний
D06 Карцинома in situ шейки матки.
Цервикальная интраэпителиальная неоплазия (CIN) 3 степени с упоминанием о резко выраженной дисплазии
Причины перехода умеренной дисплазии в третью степень
- Длительная персистенция папилломавирусной инфекции (в особенности высоко-онкогенных типов ВПЧ 16, 18, 45, 31, 33) в эпителии шейки матки
- Накопление мутаций (поломок генома), углубляющих атипичные изменения в клетках
- Сопутствующие урогенитальные инфекции, в том числе ИППП (хламидии, трихомонады, вирус герпеса 2 типа, др.), бактериальный вагиноз (уреаплазмоз, гарднереллёз, др.), цервицит. Хроническое воспаление делает слизистую уязвимой для ВПЧ, способствует снижению иммунитета, накоплению «поломок» в хромосомных ДНК
- Устойчивое снижение местной иммунной защиты
- Недостаток влияния гормонов-эстрогенов на слизистую
- Табакокурение
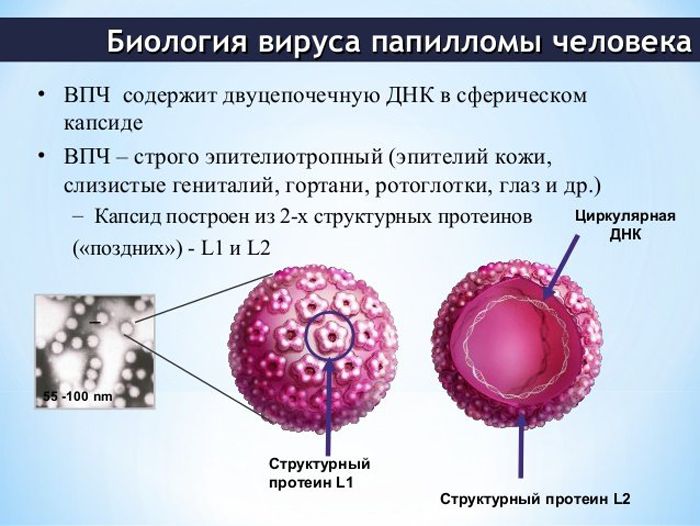
Способность онкогенных типов вируса папилломы (ВПЧ 16, 18 и др.) вызывать опухолевую трансформацию клеток шеечной оболочки научно доказана.
Основной путь передачи ВПЧ – половой. Попав во влагалищную среду, вирус инфицирует только незрелые, активно размножающиеся (резервные ростковые и базальные) клетки.
Он «добирается» до глубокого базального слоя через повреждения на слизистой. «Легкой добычей» для ВПЧ становятся ростковые и метаплазированные клетки зоны трансформации (ЗТ) – они лежат буквально на поверхности тонкого переходного эпителия. Вот почему большинство дисплазий берёт начало в переходной зоне (ЗТ), в местах эктопии (ложной эрозии) и воспаления (истинной эрозии).
Многолетняя персистенция вируса способствует интеграции (встраиванию) вирусной ДНК в геном заражённой клетки. Это и приводит к постепенному развитию злокачественной атипии.
Варианты течения ВПЧ-инфекции – схема
Симптомы заболевания и осложнения после него
Если первая и вторая стадия практически не сопровождаются клиническими признаками, то в случае третьей степени заболевания возникают выраженные симптомы:
- В области влагалища появляется сильный зуд, жжение. Возможно покраснение половых губ или появление высыпаний.
- После занятия сексом у женщины появляются слизистые выделения красного цвета. Меняется протекание месячных – они становятся более или менее обильными.
- Ноющие боли, которые становятся более выраженными во время менструации.
Желательно начать лечение патологии на первой или второй стадии ее развития. На 3 степени ее можно вылечить, но сделать это намного сложнее. Если же дисплазия протекает бессимптомно, а женщина не посещает регулярно гинеколога, возможны серьезные осложнения. Начнется онкологический процесс, который может привести даже к летальному исходу. В большинстве случаев беременность после такой патологии невозможна.