Menu
Содержание:
- Как долго действуют антибиотики?
- Группы антибиотиков
- Антибиотики в молоке
- Есть ли альтернатива антибиотикам?
- Как понять, что антибиотик не действует
- Каковы общие побочные эффекты антибиотиков?
- Способы применения и формы антибиотиков
- Особенности медицинской терминологии
- Антибиотики и алкоголь
- Что такое пробиотики?
- Антибиотики и алкоголь
- Что же такое антибиотик?
- Как работают антибиотики?
- Какие антибиотики принимать при гайморите у взрослых
- Какие болезни антибиотики лечить не могут и почему?
- Как использовать?
- Риск побочных эффектов
- Спектр действия антибиотиков
Как долго действуют антибиотики?
Антибиотики начинают действовать сразу после того, как вы начали их принимать. Однако в течение двух-трех дней вы можете не чувствовать себя лучше.
Как быстро вы поправляетесь после лечения антибиотиками, различается. Это также зависит от типа инфекции, которую вы лечите.
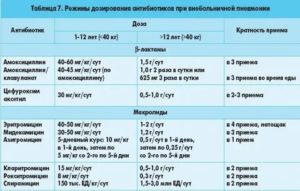
Большинство антибиотиков следует принимать в течение 7–14 дней. В некоторых случаях работают и более короткие процедуры. Ваш врач определит оптимальную продолжительность лечения и подберет для вас тип антибиотика.
Даже если вы можете почувствовать себя лучше после нескольких дней лечения, лучше всего полностью завершить курс антибиотиков, чтобы полностью вылечить инфекцию. Это также может помочь предотвратить устойчивость к антибиотикам. Не прекращайте прием антибиотика раньше, не посоветовавшись предварительно с врачом.
Группы антибиотиков
Несмотря на многообразие этой группы препаратов, все их можно отнести к нескольким основным видам. В основе этой классификации лежит химическая структура – лекарства из одной группы имеют схожую химическую формулу, отличаясь друг от друга наличием или отсутствием определенных фрагментов молекул.
Классификация антибиотиков подразумевает наличие групп:
- Производные пенициллина. Сюда относятся все препараты, созданные на основе самого первого антибиотика. В этой группе выделяют следующие подгруппы или поколения пенициллиновых препаратов:
- Природный бензилпенициллин, который синтезируется грибами, и полусинтетические препараты: метициллин, нафциллин.
- Синтетические препараты: карбпенициллин и тикарциллин, обладающие более широким спектром воздействия.
- Мециллам и азлоциллин, имеющие еще более широкий спектр действия.
- Цефалоспорины – ближайшие родственники пенициллинов. Самый первый антибиотик этой группы – цефазолин С, вырабатывается грибами рода Cephalosporium. Препараты этой группы в большинстве своем обладают бактерицидным действием, то есть убивают микроорганизмы. Выделяют несколько поколений цефалоспоринов:
- I поколение: цефазолин, цефалексин, цефрадин и др.
- II поколение: цефсулодин, цефамандол, цефуроксим.
- III поколение: цефотаксим, цефтазидим, цефодизим.
- IV поколение: цефпиром.
- V поколение: цефтолозан, цефтопиброл.
Отличия между разными группами состоят в основном в их эффективности – более поздние поколения имеют больший спектр действия и более эффективны. Цефалоспорины 1 и 2 поколений в клинической практике сейчас используются крайне редко, большинство из них даже не производится.
- Макролиды – препараты со сложной химической структурой, оказывающие бактериостатическое действие на широкий спектр микробов. Представители: азитромицин, ровамицин, джозамицин, лейкомицин и ряд других. Макролиды считаются одними из самых безопасных антибактериальных препаратов – их можно применять даже беременным. Азалиды и кетолиды – разновидности макорлидов, имеющие отличия в структуре активных молекул.

Еще одно достоинство этой группы препаратов – они способны проникать в клетки человеческого организма, что делает их эффективными при лечении внутриклеточных инфекций: хламидиоза, микоплазмоза.

- Аминогликозиды. Представители: гентамицин, амикацин, канамицин. Эффективны в отношении большого числа аэробных грамотрицательных микроорганизмов. Эти препараты считаются наиболее токсичными, могут привести к достаточно серьезным осложнениям. Применяются для лечения инфекций мочеполового тракта, фурункулеза.
- Тетрациклины. В основном этой полусинтетические и синтетические препараты, к которым относятся: тетрациклин, доксициклин, миноциклин. Эффективны в отношении многих бактерий. Недостатком этих лекарственных средств является перекрестная устойчивость, то есть микроорганизмы, выработавшие устойчивость к одному препарату, будут малочувствительны и к другим из этой группы.
- Фторхинолоны. Это полностью синтетические препараты, которые не имеют своего природного аналога. Все препараты этой группы делятся на первое поколение (пефлоксацин, ципрофлоксацин, норфлоксацин) и второе (левофлоксацин, моксифлоксацин). Используются чаще всего для лечения инфекций ЛОР-органов (отит, синусит) и дыхательных путей (бронхит, пневмония).
- Линкозамиды. К этой группе относятся природный антибиотик линкомицин и его производное клиндамицин. Оказывают и бактериостатическое, и бактерицидное действия, эффект зависит от концентрации.
- Карбапенемы. Это одни из самых современных антибиотиков, действующих на большое количество микроорганизмов. Препараты этой группы относятся к антибиотикам резерва, то есть применяются в самых сложных случаях, когда другие лекарства неэффективны. Представители: имипенем, меропенем, эртапенем.
- Полимиксины. Это узкоспециализированные препараты, используемые для лечения инфекций, вызванных синегнойной палочкой. К полимиксинам относятся полимиксин М и В. Недостаток этих лекарств – токсическое воздействие на нервную систему и почки.
- Противотуберкулезные средства. Это отдельная группа препаратов, обладающих выраженным действием на туберкулезную палочку. К ним относятся рифампицин, изониазид и ПАСК. Другие антибиотики тоже используют для лечения туберкулеза, но только в том случае, если к упомянутым препаратам выработалась устойчивость.
- Противогрибковые средства. В эту группы отнесены препараты, используемые для лечения микозов – грибковых поражений: амфотирецин В, нистатин, флюконазол.
Антибиотики в молоке

Использование антибиотиков при лечении мастита создало проблемы для переработчика молока и потребителя.
Исследования показали, что пенициллин был основным антибиотиком, обнаруженным в молоке. Пенициллин в очень малых концентрациях, обнаруженный в молоке, может вызывать реакции у высокочувствительных людей.
Неправильное использование антибиотиков для борьбы с маститом является основной причиной их попадания в молоко.
Антибиотики в молоке относительно устойчивы к температурам пастеризации и выше, а также к низким температурам (-12 градусов).
Многие лекарства хранятся в организме животного в течение более длительного времени, чем указано на этикетке. Следовательно, образцы молока остаются положительными на остатки антибиотиков.
Хорошим примером является пенициллин, который якобы исчезает из молока за 72 часа. Тем не менее, остаток пенициллина сохраняется в молоке в течение 18 дней.
По истечении времени, указанного на этикетке, остатки лекарственного средства обнаружили у 35% коров, получавших цефапирин от мастита, и у 27% коров, получавших внутримышечные инъекции пенициллина.
Вред организму от антибиотиков в пищевых продуктах:
- передача устойчивых к антибиотикам бактерий человеку
- иммунопатологические эффекты
- аутоиммунная реакция
- канцерогенность
- мутагенность — нефропатия
- репродуктивные расстройства
- токсичность для костного мозга
- аллергия
Есть ли альтернатива антибиотикам?
Антибиотики – это уникальная группа препаратов, полной альтернативы которым практически нет. Применение народных средств, местных антисептиков эффективно при инфекциях с низкой степенью активности. При выраженных местных процессах лучше применять антибактериальные препараты.
Косвенное антибактериальное воздействие могут оказывать препараты из группы иммуностимуляторов. Это лекарства ускоряют выработку иммунных клеток, благоприятно влияют на состояние гуморальной системы. Активированный иммунитет более эффективно борется с инфекцией в организме.
На данный момент разрабатываются новые препараты, которые могут заменить антибиотики. Это лекарства, содержащие элементы бактериофагов – вирусов патогенных бактерий. Агенты внедряются в болезнетворные микроорганизмы и уничтожают их изнутри. При этом фаги не оказывают системного эффекта, которое является главным недостатком антибиотиков.
Какие бывают бактериофаги:
- сальмонеллёзный;
- протейный;
- коли;
- колипротейный;
- стрептококковый;
- стафилококковый;
- дизентерийный;
- синегнойной палочки;
- клебсиелл и т. д.
Выпускаются они виде растворов для наружного и внутреннего применения, некоторые существуют и в виде таблетированной формы.
В продолжение темы обязательно читайте:
- Антибиотики при кишечной инфекции: механизм действия, применение и альтернативы
- Что принимать вместе с антибиотиками для профилактики дисбактериоза кишечника?
- Как восстановить микрофлору кишечника после антибиотиков?
- Пробиотики и пребиотики: определение и список препаратов
- Что такое пробиотики, название препаратов и их виды
- Что такое пребиотики, их польза и список препаратов
- Что такое синбиотики, их польза и список препаратов
- Слабительные на основе лактулозы: список средств и особенности их приема
- Бифидобактерии и лактобактерии в одном препарате
- Таблетки от диареи: список лекарств и особенности их применения
Как понять, что антибиотик не действует
Понять, что лекарственное средство не проявляет терапевтического эффекта возможно по следующим признакам:
- высокая температура держится более 3-4 дней;
- снижается выраженность интоксикационной симптоматики;
- улучшается самочувствие.
Данная ситуация возможна в случае, если лекарство подобрано без предварительной идентификации возбудителя и определения его чувствительности. Приём антибиотиков широкого спектра действия не гарантирует однозначное попадание возбудителя в перечень чувствительных патогенов. Кроме того, антибактериальные препараты с широким спектром действия угнетают жизнедеятельность не только вирулентных штаммов, но и представителей нормальной микрофлоры. В результате снижается количество симбиотических бактерий с высоким уровнем антагонистической активности, существенно снижается напряжённость иммунитета и формируется дисбактериоз.
Неэффективность препарата также объясняется мутацией патогенного штамма, которая приводит к образованию резистентной (устойчивой) формы. Проблема резистентности микроорганизмов актуальна с 60-х ХХ века, когда стали появляться первые сообщения о невосприимчивых бактериях. Широко известен золотистый стафилококк с множественной лекарственной устойчивостью (MRSA), характеризующийся высокой степенью летальности при заражении. Согласно статистическим данным в США умирает 18000 людей ежегодно от заражения MRSA. Ранее данный штамм относится исключительно к внутрибольничным инфекциям, однако, с 1990 года известны бытовые формы устойчивого золотистого стафилококка.
Возникновению и распространению устойчивых форм прокариот способствуют:
- доступность антибиотиков в аптеках без рецептов;
- нежелание людей обращаться к врачам и самостоятельный, зачастую неправильный, подбор медикаментозного средства;
- длительное применение антибиотиков одной группы;
- преждевременное прекращение приёма, в результате которого возникает рецидив заболевания и необходимость повторной терапии.
Каковы общие побочные эффекты антибиотиков?
Большинство антибиотиков имеют похожие побочные эффекты. Возможно, наиболее частым побочным эффектом является расстройство желудочно-кишечного тракта (ЖКТ), в том числе:
- понос
- тошнота
- рвота
- колики
В некоторых случаях эти побочные эффекты можно уменьшить, если принимать антибиотик во время еды. Однако некоторые антибиотики необходимо принимать натощак. Спросите своего врача или фармацевта о том, как лучше всего принимать антибиотик.
Расстройство желудочно-кишечного тракта обычно проходит после прекращения лечения. Если этого не произошло, обратитесь к врачу. Также обратитесь к врачу, если у вас появятся:
- сильная диарея
- боль в животе и спазмы
- кровь в стуле
- высокая температура
Способы применения и формы антибиотиков
Лечение антибиотиками может проводиться несколькими способами:
- Перорально (через рот). Для этого используют препараты в капсулах, таблетках, суспензиях, сиропах. Это наиболее распространенный способ применения, который имеет свои недостатки, т.к. некоторые разновидности антибиотиков могут разрушаться в желудке либо плохо всасываться в его стенки, оказывая тем самым негативное раздражающее действие на ЖКТ.
- Парентерально. Это наиболее эффективный метод лечения антибиотиками широкого спектра внутримышечным либо внутривенным способом, а также путем инъекции в спинной мозг.
- Ректально либо введением препарата непосредственно в прямую кишку (клизма).
Инъекции и уколы применяются обычно при тяжелых формах заболеваний, т.к. действуют быстрей на очаг инфекции, начиная свою работу сразу после сделанного укола.
Антибиотики нового поколения имеют разные формы выпуска: таблетки, уколы, свечи.
Современные антибиотики широкого спектра действия в уколах:
- Цефалоспорины (Цефотаксим, Цефпиром, Цефоперазон, Цефтазидим);
- Минопенициллины (Сульбактам);
- Аминогликозидные антибиотики (Нетилмицин, Амикацин);
- Карбапенемы (Меропенем, Эртапенем, Импинем-циластатин).
Выбор препарата зависит от характеристики возбудителя инфекции сложности случая.
Сильные антибиотики широкого спектра действия в таблетках:
- Фторхинолоны (Моксифлоксацин, Гатифлоксацин);
- Природные макролиды (Левофлоксацин, Спарфлоксацин, Мидекамицин);
- Синтетические макролиды (Амоксицилин, Азитромицин, Кларитромицин);
- Нитрофураны (Эрсефурил, Нитрофурантоин).
Различные группы антибиотиков имеют различную локализацию в определенных системах и органах человека. По этому принципу медики подбирают для лечения того или иного заболевания определенный препарат, который будет оказывать наиболее сильное воздействие на патогенные микроорганизмы в определенном участке человеческого организма.
| Заболевание | Особенности применения | Список препаратов |
| Бронхит и пневмония | Почти все антибактериальные средства с широким воздействием используются при бронхите и пневмонии при условии, что их фармококинетические особенности воздействуют непосредственно на возбудителя заболевания. | При легких формах бронхита – Азитромицин, Амоклав.
При затяжном бронхите – Цефтриаксон, Азитромицин, Кларитромицин, Мидекамицин. Пневмония легкой степени лечится также, как бронхиты. При средней тяжести и тяжелых воспалениях легких – Цефтриаксон, Цефепим, Левофлоксацин (природный анбиотик). В особо тяжелых случаях назначают карбапанемы – Меропенем, Тиенам, Импинем-циластин. |
| Гайморит | Сложность лечения воспалительных процессов в околоносовых пазухах заключается в быстроте доставки лекарственного вещества непосредственно к месту воспаления. Поэтому рекомендуется применение антибиотиков цефалоспоринового ряда. | Цефексим, Цефуроксин, Цефахлор, Цефотаксим.
При тяжелых формах применяют Азитромицин, Макропен. |
| Ангина | При терапии инфекций ротоглотки лучшие результаты показывает применение цефалоспоринов последнего поколения. А самыми безопасными антибиотиками при терапии тонзиллярных заболеваний считаются макролиды. | Цефелаксин.
Азиромицин, Спирамицин, Эритромицин, Кларитромицин, Лейкомицин. |
| Простуда и грипп | Применяют при простуде препараты различных групп антибиотиков в зависимости от тяжести протекания и клинической картины заболевания. | · Сумамед;
· Цефаклор; · Рулид; · Цефамандол; · Кларитромицин. |
| Цистит и инфекционные заболевания мочеполовой системы | Применение антибиотиков последнего поколения позволяет улучшить состояние пациента уже в первый день использования и быстро избавиться от заболевания. | · Юнидокс солютаб;
· Норбактин; · Монурал. |
| Грибковые инфекции | Антибиотики последнего поколения разработаны с учетом нескольких разновидностей грибков, поэтому действуют практически на всех возбудителей заболевания. | · Равуконазол;
· Позаконазол; · Каспофунгин; · Вориконазол. |
| Заболевания глаз | Для лечения офтальмологических заболеваний используют, как капли для глаз, так и глазные мази с антибиотиком широкого спектра действия. | Глазные капли с антибиотиком и препараты местного применения: Окацин, Витабакт, Тобрекс, Колбиоцин, Эубетал. |
Все антибиотики широкого спектра оказывают высокий эффект на возбудителей инфекций, поэтому успешно борются со множеством заболеваний. Врачом подбирается курс и комбинация препаратов, дабы повысить эффективность лечения. При этом учитываются индивидуальные особенности больного, стадии заболевания, прогресс либо регресс в ее течении. В среднем курс составляет от 7 до 10 дней с учетом вышеперечисленных факторов.
Особенности медицинской терминологии
Первые вещества, губительно воздействующие на микроорганизмы, но приемлемые для человека, были обнаружены среди производных синтетических красителей, они стали применяться для лечения сифилиса и получили название «химиопрепараты», а процесс лечения был назван химиотерапией. Сегодня под химиотерапией подразумевают обычно лечение онкологических заболеваний, что не совсем верно.
Несколько позже ученые научились использовать в своих целях такое явление, как противостояние (антагонизм) бактерий. Дело в том, что бактерии распространены в природе практически повсеместно (в почве, воде и т.д.), так же как и другие живые существа, они вынуждены вести между собой борьбу за существование. И основным оружием в этой борьбе являются специальные вещества, вырабатываемые одними видами бактерий, и губительно действующие на другие виды. Именно эти вещества и называются антибиотиками.
К сожалению, до сих пор не обнаружены антибактериальные препараты, которые бы подавляли жизнедеятельность одновременно и бактерий, и вирусов, поскольку различия в строении и особенностях обмена веществ у этих микроорганизмов носят принципиальный характер. Лекарственных препаратов, способных эффективно действовать на вирусы, несмотря на значительные успехи молекулярной биологии и биохимии, еще явно недостаточно, и эффективность их не высока.
Итак, существуют антибиотики — это вещества природного происхождения — и химиопрепараты — это искусственно созданные вещества аналогичного действия, объединенные общим термином «антибактериальные препараты». Особенности терминологии могут вызвать затруднения у неспециалиста. Иногда в аптеке можно услышать, как покупатель добивается ответа у провизора: «Бисептол (или, например, ципрофлоксацин) — это антибиотик или нет»? Дело в том, что оба эти лекарства являются антибактериальными препаратами из группы химиопрепаратов. Но для лечения различия между антибиотиками и химиопрепаратами не очень важны, поэтому разделение на антибиотики и химиопрепараты медленно, но верно становится достоянием истории.
Антибиотики и алкоголь
В большинстве случаев одновременный прием антибактериальных средств и алкоголя противопоказан. Медикаменты этой группы сами по себе оказывают большую нагрузку на печень и почки. Прием спиртного может значительно усилить интоксикацию этих органов.
Влияние алкоголя и антибиотиков на организм неоднозначно. Фармакокинетические характеристики большинства медикаментов (а значит и польза от применения) понижаются, негативное влияние на печень усиливается. Поэтому ориентироваться стоит на врачебные рекомендации и правила применения конкретного антибактериального средства.
Что такое пробиотики?
Пробиотики представляют собой отобранные штаммы живых бактериальных или дрожжевых культур, доставляемые в организм в концентрации, позволяющей регулировать микрофлору организма.
Пробиотики содержат в основном бактерии вида Lactobacillus или Bifidobacterium. Их задача – поддерживать физиологическую флору организма, отвечающую за улучшение пищеварительных процессов, обеспечение адекватного рН, защиту от патогенных бактерий, стимулирование иммунной системы.
Хороший пробиотик содержит оптимальную концентрацию полезных бактерий, которая сохраняется на протяжении всего срока годности препарата. Также важным является бактериальный штамм, содержащийся в пробиотике, и его устойчивость к условиям желудочно-кишечного тракта – к кислотному рН желудочного сока.
Пробиотики могут содержать один штамм бактерий или несколько штаммов
Важно, чтобы пробиотик, содержащий ассоциированные штаммы, был тщательно протестирован на взаимодействие между штаммами, поскольку они могут оказаться взаимоисключающими
Антибиотики и алкоголь
Напитки с градусом и лечение несовместимы по 3 причинам:
- Некоторые препараты блокируют расщепление алкоголя. Наблюдается интоксикация в виде тошноты, рвоты, судорог, одышки. Тяжелые случаи приводят к смерти.
- Другие теряют свою эффективность.
- Возрастает нагрузка на печень.
Взаимодействие алкоголя и антибиотиков несет потенциальную угрозу здоровью и жизни.
Антибактериальные средства – необходимая группа
лекарственных препаратов,
позволяющая сохранить миллионы жизней ежегодно. Как при употреблении любого лекарства,
возможны нежелательные реакции. Самолечение не допустимо, может привести к
утяжелению болезни, развитию устойчивости у микробов.
Что же такое антибиотик?
Антибиотики – вещества либо биологического, либо полусинтетического происхождения, которые способны оказывать негативное действие (угнетать жизнедеятельность или вызывать полную гибель) различных болезнетворных микроорганизмов (чаще бактерии, реже простейшие, и др.).
Основными природными производителями антибиотиков являются плесневые грибы — пеницилиум, цефалоспориум и другие (пенициллин, цефалоспорин); актиномицеты (тетрацицлин, стрептомицин), некоторые бактерии (грамицидин), высшие растения (фитонциды).
Существуют два основных механизма действия антибиотиков:
1) Бактерицидный механизм — полное подавление роста бактерий посредством действия на жизненноважные клеточные структуры микроорганизмов, следовательно, вызывают их необратимую гибель. Их называют бактерицидными, они уничтожают микробов. Таким образом могут действовать, к примеру, пенициллин, цефалексин, гентамицин. Эффект от бактерицидного препарата наступит быстрее.
2) Бактериостатический механизм — препятствие размножения бактерий, тормозится рост колоний микробов, а губительное действие на них оказывает уже сам организм, точнее, клетки иммунной системы — лейкоциты. Так действует эритромицин, тетрациклин, левомицетин. Если не выдержать полный курс лечения и рано прекратить прием бактериостатического антибиотика, симптомы заболевания вернутся.
Как работают антибиотики?
Если говорить простым языком, то действуют антибиотики двумя путями.
1. Уничтожают микроорганизмы, в этом случае они называются бактерицидными. Как правило, они разрушают стенку бактерии, которая ее защищает. И бактерия погибает.
2. Не дают микроорганизмам расти и размножаться. Это так называемые бактериостатические антибиотики. Они действуют на оболочку, через которую микроорганизм получает питание и выводит продукты обмена, – цитоплазматическую мембрану.
В результате нарушается обмен веществ бактерии и она перестает развиваться. Еще одно действие бактериостатических антибиотиков направлено на подавление синтеза белка в бактерии. Результат тот же – клетка как бы замирает.
На что действуют и не действуют антибиотики
В основном инфекции вызываются бактериями, вирусами и грибами.
Антибиотики действуют на разные виды бактерий и на грибы.
Антибиотики не работают против вирусов.
Чтобы понять, почему антибиотики бессильны против вирусных инфекций, надо представлять себе, что такое бактерия и вирус.
Бактерия – одноклеточный микроорганизм, то есть клетка, обитающая в организме – на коже и слизистых. Болезнетворные бактерии могут проникать в плазму крови человека (бактериемия). Антибиотик проникает в бактерию-клетку и производит свое разрушительное действие.
Вирус намного меньше бактерии, его даже не увидишь в обычный микроскоп, только в электронный. Он представляет собой ДНК или РНК (нуклеиновые кислоты, несущие генетическую информацию), заключенную в оболочку из белка. Существовать вирус способен исключительно в чужой клетке. Проникая в нее и встраиваясь в ее геном, он начинает размножаться, вызывая болезнь.
Какие антибиотики принимать при гайморите у взрослых
Гайморит это воспалительное заболевание слизистой оболочки гайморовой пазухи. К основным симптомам этой болезни относится появление слизистых выделений из полости носа, ухудшение общего состояния, заложенность носа и неприятный запах в нем, повышение температуры, проблемы с дыханием и так далее. Заболевание может быть спровоцировано аллергической реакцией, вирусами, грибками или бактериями. В зависимости от возбудителя/причины заболевания и назначается лечение. Антибиотики при гайморите у взрослых (а также детей) можно принимать лишь том случае, если болезнь вызвана бактериями. Для лечения воспалительного заболевания слизистой оболочки гайморовой пазухи используют следующие группы бактерий:
- Пенициллины;
- Макролиды;
- Цефалоспорины;
- Фторхинолоны.
Лечение назначается врачом индивидуально и зависит от симптоматики, состояния здоровья пациента и его индивидуальных особенностей.
Какие болезни антибиотики лечить не могут и почему?
Существует два вида микроорганизмов, вызывающих инфекционные болезни – это бактерии и вирусы. Бактерии имеют клеточную структуру. Это одноклеточные организмы, которые в огромном количестве населяют как окружающий мир, так и наши тела. Многие из них безвредны или полезны для нас, но существуют и патогенные бактерии, вызывающие опасные болезни. Антибиотики действуют на бактерии, подавляя их размножение либо разрушая их клеточную структуру. Большинство антибиотиков действует именно на мембраны (оболочки) бактерий.
Вирус гораздо меньше бактерии и не имеет клеточной структуры. Если говорить упрощенно, вирус представляет собой белковую капсулу с генетической информацией, зашифрованной в нуклеиновой кислоте. Природа вирусных заболеваний такова, что вирус проникает в клетку носителя и заставляет ее продуцировать собственный генетический материал, то есть производить все новые и новые вирусы.
Антибиотики, который разрушает клеточную стенку, на вирус не подействуют, так как никакой клеточной стенки вирус не имеет. Антибиотики же, подавляющие синтез белка, тоже никак не могут повредить вирусу, ведь они действуют только на клетки бактерий, на животные клетки (к которым относятся и клетки человеческого организма) это вещество не действует.
Как использовать?
Антибиотики обычно принимают внутрь (перорально), однако их также можно вводить инъекцией или наносить непосредственно на пораженную часть тела.
Большинство антибиотиков начинают оказывать влияние на инфекцию в течение нескольких часов
Важно завершить весь курс лечения, чтобы предотвратить возвращение инфекции
Прекращение приема лекарственного средства до конца курса означает, что существует вероятность того, что бактерии станут устойчивыми к будущим методам лечения. Это происходит потому, что выжившие микробы имели некоторое воздействие на антибиотик и, следовательно, могли создать сопротивление ему. Даже если человек чувствует себя лучше, все равно необходимо пройти курс лечения полностью.
Некоторые антибиотики не должны потребляться с определенными продуктами и напитками. Другие следует принимать на пустой желудок — их обычно принимают за час до еды или через 2 часа после еды
Крайне важно, чтобы пациенты правильно следовали инструкциям, чтобы лекарство было эффективным.
Люди, принимающие метронидазол, не должны употреблять алкоголь.
Молочные продукты не должны потребляться одновременно с тетрациклинами, так как они могут влиять на поглощение лекарства.
Риск побочных эффектов
Не стоит игнорировать и побочные эффекты, которые вызывают антибиотики. Вред для организма проявляется на фоне того, что препараты антимикробного ряда призваны прицельно воздействовать на болезнетворные бактерии, при этом не исключается их воздействие и на полезную микрофлору.
https://youtube.com/watch?v=jnBoDguWsYg
Назначая своим пациентам антибиотики, доктора учитывают возможные негативные последствия их приема для организма, которые могут проявляться:
- в тяжелых пороках развития плода у беременных женщин, особенно в первые два триместра беременности;
- в проблемах со здоровьем и кишечной микрофлорой у грудных младенцев, матери которых принимают антибиотики;
- в выраженных аллергических реакциях в виде сыпи, зуда, отечности;
- в церебральных расстройствах, дисфункциях вестибулярного аппарата;
- в сбоях работы печени, желчного пузыря, желчевыводящих дисфункциях.
Диагностируют доктора у своих пациентов также и эндокринные сбои на фоне одновременного приема антибиотиков и стероидных препаратов. Сложные сбои иммунной системы также способны спровоцировать антибиотики. Вред и польза лечения такими лекарствами обязательно учитываются лечащим доктором, поэтому и решение о тактике терапии стоит доверить специалистам, не допуская самолечения.
Принимать антибиотики без вреда для организма можно, если соблюдать при этом ряд несложных правил:
- Прежде чем принимать решение о лечении антибиотиками, следует обязательно проконсультироваться с доктором и строго соблюдать его предписания по дозировке и длительности приёма.
- Строго соблюдать время приёма лекарственного средства, обеспечивая тем самым его постоянный уровень в организме.
- Самостоятельно не прерывать приём препарата, даже на фоне улучшения самочувствия.
https://youtube.com/watch?v=Gx7THH0c0xM
Следует учитывать также, что одни и тот же антибиотики могут реализовываться аптечной сетью под разными коммерческими названиями. Прежде чем приобретать прописанные доктором препараты, стоит выяснить, не являются ли они лекарствами одного терапевтического ряда.
Спектр действия антибиотиков

Спектр действия антибиотиков — это совокупность микроорганизмов, которые сохраняют чувствительность к антибиотикам. То есть, говоря обычным языком, это группы микробов, которые погибнут под действием этого препарата.
Отдельные группы антибактериальных средств действуют на очень большое количество бактерий, в таком случае говорят, что спектр действия этих антибиотиков — широкий. Доктор назначает таких лекарства чаще всего в двух ситуациях:
- он впервые видит больного на приеме,
- пациент только что поступил в стационар и еще не сдал анализ на чувствительность к антибиотикам, либо результат анализа еще неизвестен.
Назначая препарат широкого спектра врач старается охватить всех возможных возбудителей предполагаемого инфекционного заболевания.
Узкий спектр действия антибиотиков означает, что этим препаратом можно лечить какое-то конкретное заболевание и уничтожает он только узкую группу возбудителей инфекции. Эти препараты хороши тогда, когда врач точно уверен в диагнозе или получил результат анализа на чувствительность к антибиотикам, где указан возбудитель и антибактериальный препарат, который максимально остановил его рост.
Выделяют следующие группы антибиотиков по спектру их антимикробного действия:
- Антибактериальные препараты — действуют на различные бактерии.
- Противогрибковые антибиотики — действуют на возбудителей грибковых инфекций (Candida).
- Противопротозойные антибиотики — действуют на простейшие микроорганизмы (хламидия, микоплазма и т. д.).
- Противоопухолевые антибиотики — действуют на раковые клетки.
- Отдельная группа: противосифилитические, противолепрозные, противотуберкулезные препараты. К ним относятся антибиотики, которыми лечат только эти конкретные заболевания.
Таким образом, понятие «спектр действия антибиотиков» дает возможность врачу выбрать правильную тактику лечения и не терять драгоценное время зря.