Эболы геморрагическая лихорадка
Содержание:
Диагностика Геморрагической лихорадки Эбола:
Распознавание основывается на эпидемиологических предпосылках (пребывание в эндемичной местности, контакты с больными и др.) и характерной клинической симптоматике. Специализированные лабораторные тесты регистрируют определённые антигены и/или гены вируса. Антитела к вирусу могут быть определены, и вирус может быть изолирован в клеточной культуре. Тестирование образцов крови связано с большим риском заражения и должны проводиться при максимальном уровне биологической защиты. Новые разработки в технике диагностики включают не проникающие методы диагноза (с использованием образцов слюны и мочи). Дифференциальная диагностика представляет значительные сложности в связи с отсутствием специфических клинических признаков и скоротечностью развития заболевания. В Украину заболевание может быть занесено из стран Центральной и Западной Африки.
Мы сами превращаем Эбола в злейшего врага?
В сентябре эпидемиологи опубликовали анализ, в котором нанесли на карту расположение всех вспышек эболавирусов в Африке вместе с известными местами обитания трех видов летучих мышей, которые являются предположительными резервуарами вируса. Также они зарегистрировали изменения в африканской популяции и мобильности — например, сколько людей в каждой стране живут в сельских и городских районах. Команда хотела точно определить зоны с наиболее высоким риском возникновения будущих вспышек.
До этого года все, кроме одной, вспышки эболавирусов у человека можно было отследить до Центральной Африки. Эти виды эболавирусов Заира никогда не были замечены в Западной Африке. Но «нам не стоит удивляться такому положению дел», говорит эпидемиолог Саймон Хэй из Оксфордского университета, который руководил анализом. Даже когда он и его команда не включали данные нынешней вспышки, им удалось предугадать три страны, наиболее предрасположенные к вспышкам — Сьерра-Леоне, Гвинея и Либерия. В этих странах живет много людей в районах, населенных летучими мышами. В целом анализ выделяет 22 африканские страны, в которых, вероятно, случатся вспышки эболавирусов — риску заболеть будут подвержены 22 миллиона человек.
Исследование также ставит начальную задачу объяснить, почему вспышки филовирусов кажутся растущими, возникают чаще, распространяются шире и увеличиваются в размерах. Население людей в странах, которые могут подвергнуться вспышкам, увеличилось почти втроем с момента первого обнаружения вирусов, да и летный трафик увеличился на треть с 2005 года. Это не вирусы выбираются в мир — это люди посягают на их территорию, невольно увозя их с собой в своих телах
«Важно понимать, что вспышки возникают в совершенно удаленных и отрезанных частях Африки, где и выгорают, прежде чем доходят до крупных городов, — говорит Хэй. — Правда, в случае последней вспышки мы этого не наблюдаем»
История
Случаи лихорадки Эбола в Африке с 1979 по 2008 год
Соотношение случаев заболеваний и смертей
Впервые вирус Эбола был идентифицирован в экваториальной провинции Судана и прилегающих районах Заира (сейчас Демократическая республика Конго) в 1976 году. В Судане заболело 284 человека, из них умерло 151. В Заире — 318 (умерло 280). Вирус был выделен в районе реки Эбо́лы в Заире. Это дало название вирусу.
Хронология вспышек болезни, вызванной вирусом Эбола
Информация о вспышках геморрагической лихорадки Эбола приведена по данным центра контроля заболеваний США.
| Год | Страна | Вид вируса | Случаи заболевания | Случаи смерти | Летальность |
|---|---|---|---|---|---|
| 2018 (май-) | ДРК | Заирский эболавирус | 53 | 29 | 54,7 % |
| 2017 (май-июль) | ДРК | Заирский эболавирус | 8 | 4 | 50 % |
| 2014 (апрель) — 2015 (декабрь) |
Гвинея, Либерия,Сьерра-Леоне, Нигерия,
Сенегал, ДРК, США, Великобритания, Испания, Мали, Италия . |
Заирский эболавирус | 27748 | 11279 | 41 % |
| 2012 | ДРК | Эболавирус Бундибугио | 36 | 13 | 36 % |
| 2012(июнь-октябрь) | Уганда | Суданский эболавирус | 11 | 4 | 36 % |
| 2011 | Уганда | Суданский эболавирус | 1 | 1 | 100 % |
| 2008 | ДРК | Заирский эболавирус | 32 | 15 | 47 % |
| 2008 | Филиппины | Рестонский эболавирус | 6 | 0 % | |
| 2007 | Уганда | Эболавирус Бундибугио | 149 | 37 | 25 % |
| 2007 | ДРК | Заирский эболавирус | 264 | 187 | 71 % |
| 2005 | Республика Конго | Заирский эболавирус | 12 | 10 | 83 % |
| 2004 | Россия | Заирский эболавирус | 1 | 1 | 100 % |
| 2004 | Судан | Суданский эболавирус | 17 | 7 | 41 % |
| 2003(ноябрь — декабрь) | Республика Конго | Заирский эболавирус | 35 | 29 | 83 % |
| 2002 (декабрь) — 2003 (апрель) | Республика Конго | Заирский эболавирус | 143 | 128 | 90 % |
| 2001—2002 | Республика Конго | Заирский эболавирус | 57 | 43 | 75 % |
| 2001—2002 | Габон | Заирский эболавирус | 65 | 53 | 82 % |
| 2000—2001 | Уганда | Суданский эболавирус | 425 | 224 | 53 % |
| 1996 | Россия | Заирский эболавирус | 2 | 2 | 100 % |
| 1996 | ЮАР | Заирский эболавирус | 2 | 1 | 50 % |
| 1996(июль — декабрь) | Габон | Заирский эболавирус | 60 | 45 | 75 % |
| 1996(январь — апрель) | Габон | Заирский эболавирус | 31 | 21 | 57 % |
| 1995 | ДРК | Заирский эболавирус | 315 | 254 | 81 % |
| 1994 | Кот-д’Ивуар | Кот д’Ивуарский эболавирус | 1 | 0 % | |
| 1994 | Габон | Заирский эболавирус | 52 | 31 | 60 % |
| 1990 | США | Рестонский эболавирус | 4 | 0 % | |
| 1989—1990 | Филиппины | Рестонский эболавирус | 3 | 0 % | |
| 1979 | Судан | Суданский эболавирус | 34 | 22 | 65 % |
| 1977 | ДРК | Заирский эболавирус | 1 | 1 | 100 % |
| 1976 | Великобритания | Суданский эболавирус | 1 | 0 % | |
| 1976 | Судан | Суданский эболавирус | 284 | 151 | 53 % |
| 1976 | ДРК | Заирский эболавирус | 318 | 280 | 88 % |
События XXI века
- Вспышка в 2003 году в Этумби (Конго) унесла жизни 128 человек.
- Раз в несколько лет происходят вспышки в Конго и Уганде (Центральная Африка). Например, в июле 2012 года 14 человек скончались в Уганде, в результате заражения вирусом.
- Крупная эпидемия лихорадки Эбола в Западной Африке (Гвинея, Сьерра-Леоне и Либерия) 2014 года с февраля по октябрь уже унесла жизни почти 8 тысяч человек, общее число случаев заражения, включая предположительные и вероятные, более 10 тысяч человек. Зафиксированы единичные случаи болезни или подозрения на заболевание среди прилетавших из Западной Африки в другие страны: Нигерию, США, Англию, Германию, Канаду, Мали, Сенегал. 8 августа 2014 года лихорадка Эбола была признана Всемирной организацией здравоохранения угрозой мирового масштаба.
- 12 августа 2014 года зафиксирован первый в Европе случай смерти от лихорадки Эбола — священника Мигеля Пахареса, доставленного в Испанию из Либерии. Впоследствии вирус Эболы был диагностирован у медсестры Терезы Ромеро, входившей в состав медицинской комиссии, которая обследовала испанского священника. Ромеро стала первым человеком, заразившимся Эболой, за пределами Западной Африки.
- 9 мая 2015 года Либерия объявила об окончании эпидемии лихорадки Эбола в стране
- В период с мая по июль в Западной Африке вирусом заразились 330 человек. Несмотря на то что Либерия заявила об окончании эпидемии в мае, к концу июня было выявлено шесть новых случаев заболеваний.
Случаи заражения при лабораторной контаминации
Известно четыре случая заболевания, связанных с лабораторной контаминацией. Во всех случаях заражался один человек. Первый инцидент произошёл в Великобритании в 1976 году (пациент выжил), один случай произошёл в Кот-д’Ивуаре в 1994 году (пациент выжил), два случая произошло в России:
В 1996 году умерла лаборантка вирусологического центра НИИ микробиологии МО РФ в Сергиевом Посаде, которая заразилась вирусом Эбола по неосторожности, уколов себе палец, когда делала инъекции кроликам.
19 мая 2004 года от лихорадки Эбола умерла Антонина Преснякова, 46-летняя старшая лаборантка отдела особо опасных вирусных инфекций НИИ молекулярной биологии Государственного научного центра вирусологии и биотехнологии «Вектор» (пос. Кольцово, Новосибирская область)
Как было установлено, 5 мая 2004 года лаборантка проколола себе кожу при проведении инъекций подопытным морским свинкам.
Диагностика
Диагностика предполагает сдачу нескольких анализов. Перед этим врач подробно расспрашивает пациента о симптомах, выявляет эпидемиологическую информацию, которая позволяет ему обезопасить себя перед осмотром. Задаются вопросы о времени начала появления первых симптомов, субъективных признаках, которые специалист не может проверить с помощью имеющихся инструментов или средств. Выявляются объективные симптомы, определяются контакты за последние 2-3 недели.
Важной является информация о последних местах пребывания пациента и его роде деятельности
Клиническое обследование
На данном этапе выявляются симптомы объективного характера, т. е. внешние проявления заболевания. Измеряется температура тела, проходит осмотр слизистых оболочек, кожных покровов. Важными признаками могут стать наличие белых пятен, кровотечения из трещин, желтизна кожи.
На какой стадии находится болезнь, можно определить, измерив давление, скорость сердечных сокращений и пр.
Анализ крови
Лихорадка Эбола диагностируется при низком числе тромбоцитов, лейкоцитов и лимфоцитов. При внутренних кровотечениях может увеличиться такой показатель, как гематокрит. Он показывает соотношение клеток и жидкой составляющей крови.
Серологические анализы
Данный вид анализов помогает выявить, как работает иммунная система, какое количество антител она вырабатывает. Антитела делают клетки вируса видимыми для фагоцитов, что дает последним возможность поглотить болезнетворные штаммы. Существует несколько методов данного диагностического исследования, каждый из которых имеет ряд особенностей.
Гистологическое исследование тканей
Изучается структура тканей на микроуровне; проводится с помощью электронного или светового микроскопа. Если выявляются изменения специфического характера, например, некроз некоторых участков печени, лимфатических узлов, почек или половых органов, они подвергаются тщательному анализу, поскольку в ряде случаев могут быть отнесены и к другим видам заболеваний.
Проводится иммуногистохимическое тестирование, благодаря которому можно определить, есть ли вирус в частях кожи или на поверхности слизистых.
Подтверждается диагноз только при соответствии клинической картины и результатов нескольких анализов.

Общие сведения
Лихорадка Эбола — это эндемичное заболевание (распространяется на ограниченном ареале), которое характерно для стран Северо-Западной Африки. Более раннее название — геморрагическая лихорадка Эбола. Относится к острым особо опасным инфекционным заболеваниям, которое сопровождается развитием системной воспалительной реакции и присоединением в последующим ДВС-синдрома и выраженной полиорганной недостаточности (Википедия).
Ареал распространения вируса — страны Центральной/Западной Африка (Нигерия, Либерия, Судан, Заир, Габон, Эфиопия, Центрально-Африканская Республика, Сенегал, Камерун), однако он может в разные годы сокращаться или расширятся. Ниже приведен ареал распространения вируса по состоянию на февраль 2019 года.
Первые случаи болезни были зарегистрированы еще в 1976 году в Судане и Конго в селениях, расположенных в бассейне реки Эбола, откуда болезнь и получила свое название. Начиная с 1976 г. зарегистрировано 6 крупных (региональных) и около 20 локальных эпидемических вспышек, крупнейшей из которых была вспышка 2014 года во время которой суммарно заболело 23200 человек (в Сьерра-Леоне, Гвинее, Конго, Либерии, Сенегале, Нигерии), а число жертв лихорадки достигло 8290 человек. При этом летальность в разных странах варьировала от 55 до 90%.
В настоящее время эпицентрами вспышки являются санитарные зоны Катва и Бутембо, на долю которых приходится большинство (71%) зарегистрированных случаев, однако при этом продолжают возникать одновременно отдельные случаи в различных странах с широким географическим разбросом. Так на 5 февраля 2019 г в общей сложности зарегистрировано 789 подтвержденных случаев болезни Эбола из которых 488 случаев закончились смертью больных (общий коэффициент летальности составляет 62%). Согласно данным ВОЗ (2019 г) уровень риска регионального и национального распространения вспышки является очень высоким, но при этом риск международного распространения низкий, что обусловлено активным движением населения по личным/экономическим обстоятельствам между затронутыми вспышкой районами и другими районами страны, а также соседними странами. Вирус Эбола в России не зарегистрирован, за исключением 2 случаев лабораторного заражения в 1996 и 2004 годах. Кроме того, в России нет переносчиков вируса Эбола и отсутствуют эндемичные очаги, что делает невозможным возникновение вспышки болезни на территории страны за исключением случаев завоза болезни.
Основную угрозу распространения болезни Эбола по другим регионам мира представляют пассажиры, инфицированные вирусом, которые совершают авиаперелеты из основного авиаузла региона Нигерии по различным международным маршрутам (рис. ниже).
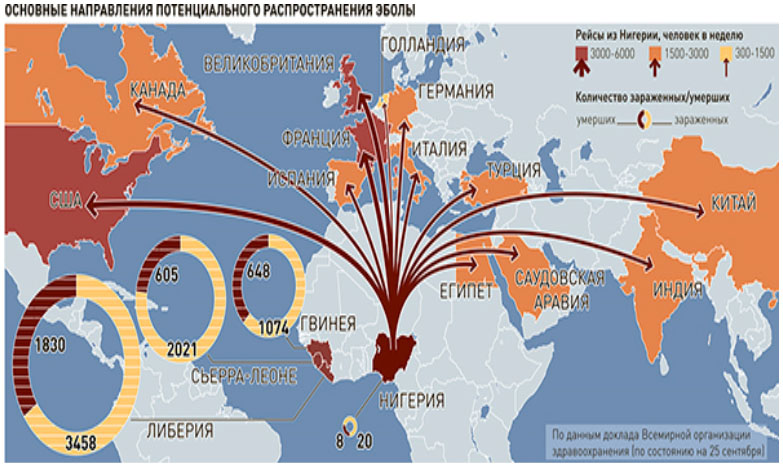
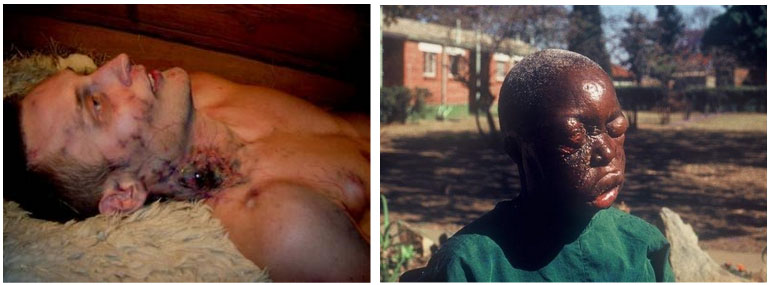
Ниже приведены фото зараженных вирусом Эбола.
По данным космического зондирования Земли все вспышки болезни Эбола привязаны к ландшафтным зонам галерейного тропического леса (по берегам рек в Судане) или сплошного тропического леса (в Конго и Габоне). Вспышки возникают преимущественно весной и летом.
Поскольку заболеваемость Эбола в разные годы может варьировать в широких пределах: от отсутствия заболевших или спорадической заболеваемости до эпидемических вспышек многие в период отсутствия случаев заболевания пытаются понять куда делась болезнь Эбола? К сожалению, болезнь Эбола никуда не девается, как и не появляется ниоткуда. Она, как и все природно-очаговые заболевания существует в природе, и ее возбудитель является сочленом экосистемы. А заболеваемость появляется при вторжении человека на территорию природного очага и контакте с носителем вируса.
Причины лихорадки Эбола
Первоначальная идентификация вируса Эбола была произведена в провинциях Судана и прилегающем районе Заира в 1976 году, в течение которого заболевание было зарегистрировано у 284 человек, из которых смертельный исход отмечался у 151 пациента. Название вируса происходит от названия реки Эбола, которая находится в Заире.
Возбудитель лихорадки Эбола относится к роду Ebolavirus и семейству филовирусов, которые представлены пятью подтипами: суданским, заирским, кот-д’ивуарским, рестонским и бундибугио, из которых только четыре являются патогенными для человека. Отличием рестонского подтипа вируса Эбола является то, что он провоцирует бессимптомное течение лихорадки Эбола у лиц, страдающие от инфицирования этим подтипом вируса. Естественным резервуаром возбудителя лихорадки Эбола являются экваториальные африканские леса.
Вирион Эболы представляет собой вирусную частицу нитевидной или цилиндрической формы, содержащую одну цепочку РНК. Наружная оболочка вируса представлена липопротеидной мембраной, имеющей шипообразные выросты, которые расположены равномерно по всей поверхности. Состав вириона Эбола состоит из семи белковых молекул, из которых инфекционистами были верифицированы только три. Основной функцией белковых молекул является поражение иммунных клеток, происходящее молниеносно, что принципиально отличает данную патологию от других инфекционных заболеваний.
Инактивация вируса Эбола происходит очень быстро при воздействии повышенной температуры более 60°С, а также при обработке хлорсодержащими дезинфицирующими средствами и этиловым спиртом, поэтому эти методики обработки зараженного материала являются самыми эффективными.
Инфекционистами были идентифицированы естественные хозяева вируса Эбола, к которым относятся летучие мыши из рода Pteropodidae. Случаи Эболы развиваются после попадания возбудителя в человеческую популяцию при имеющемся тесном контакте здоровых лиц с биологическими жидкостями, которые выделяют инфицированные животные не только в период активной жизнедеятельности, но и после смерти.
Помимо заражения людей от инфицированных животных, болезнь Эбола может распространяться антропонозно различными способами (парентеральным, контактно-бытовым, половым). Во время вспышек лихорадки Эбола отмечается значительный показатель заболеваемости среди медицинских работников, что является маркером высокой контагиозности вируса и несоблюдения правил инфекционного контроля.
Последние рандомизированные исследования, основной темой которых является определение преимущественного способа распространения вируса Эбола, закончились выводами, что данная патология очень часто распространяется половым путем. В период реконвалесценции после перенесенной лихорадки Эбола вирус продолжает свою жизнедеятельность в семенной жидкости еще 82 суток, в то время как в вагинальных выделениях возбудитель не определяется.
Учитывая эти факты лица, в периоде реконвалесценции после Эболы, а также их интимные партнеры должны пройти лабораторное исследование с целью исключения наличия вирусов в биологических жидкостях, а также им должны бесплатно предоставляться средства барьерной защиты.
На протяжении периода инкубации вируса, возбудитель активно продолжает репродукцию в структурах лимфоретикулярной системы с дальнейшим распространением вируса в другие внутренние органы. Активная клиническая симптоматика при лихорадке Эбола совпадает с периодом интенсивной вирусемии и массивной концентрацией возбудителя во внутренних органах. Вирус Эбола оказывает прямое цитопатическое действие вируса, сопровождающееся повреждением всех тканей и органов человеческого организма, а также развитием активных аутоиммунных реакций.
Каилляротоксикоз и развитие синдрома диссеминированного свертывания при болезни Эбола обусловливает развитие микроциркуляторных нарушений и изменений реологических свойств крови. Синдром диссеминированного свертывания крови при болезни Эбола наблюдается в 100% случаев и хорошо выявляется гистологическими методами исследования. Патоморфологическими проявлениями лихорадки Эбола в отношении поражения внутренних органов являются очаговые некрозы, рассеянные геморрагии в различных органах, особенно печеночной, поджелудочной паренхиме и тканях яичек. Иммунный аппарат человека не способен продуцировать активные иммунные реакции, поэтому в крови не выявляются противовирусные антитела.
Самая масштабная вспышка за 40 лет

Врачи хоронят жертв лихорадки Эбола, скончавшихся в Монровии
Очередная вспышка лихорадки Эбола, признанная впоследствии самой масштабной, началась в конце 2013 года. Главным отличием от предыдущих эпидемий стало то, что вирус переместился в плотно населенные города. До этого он встречался лишь в слабо населенных регионах африканских джунглей.
Первый смертельный случай с симптомами заражения был зафиксирован 6 декабря 2013 года в Гвинее (Западная Африка) в деревне Мелианду (префектура Гекеду, регион Нзерекоре). Через три дня были зарегистрированы первые случаи заболевания лихорадкой в столице Гвинеи Конакри.
«Нулевой пациент»
25 марта 2014 года власти Гвинеи, опираясь на результаты исследований лаборатории французского Института Пастера в Лионе, подтвердили, что заболевание оказалось именно лихорадкой Эбола.
31 марта 2014 года , по сообщению Регионального бюро ВОЗ для стран Африки, были лабораторно подтверждены первые два случая заболевания в Либерии в округе Лофа на границе с Гвинеей. Одна из пациенток, 35-летняя женщина, умерла. В это же время были зафиксированы два летальных случая в Сьерра-Леоне.
За шесть месяцев вирус с юго-востока Гвинеи распространился на большую часть территории Либерии и Сьерра-Леоне.
В июле 2014 года вирус Эбола проник в Нигерию. Носителем вируса оказался нигерийский госслужащий, вернувшийся на родину из командировки в Либерию. 26 июля он скончался в больнице города Лагос. Нигерийским врачам удалось локализовать распространение вируса, установив карантин для всех контактировавших с погибшим нигерийских резидентов. Тем не менее 20 человек были инфицировано, восемь из них скончались.
Число погибших от эпидемии превысило 11 тыс. человек
24 августа 2014 года вирус Эбола был зафиксирован и в Демократической Республике Конго. По заявлению врачей, конголезский очаг распространения вируса никак не связан со вспышкой болезни в Западной Африке. 15 ноября страна объявила себя свободной от вируса. За время трехмесячной вспышки погибли 49 человек.
29 августа 2014 года первый случай заболевания вирусом Эбола был зафиксирован в Сенегале у прибывшего в эту страну до закрытия границы студента из Гвинеи. Он был сразу же госпитализирован, и уже 10 сентября сенегальские врачи объявили о выздоровлении пациента.
24 октября 2014 года стало известно о смерти двухлетней девочки из Мали, у которой была выявлена вызванная вирусом Эбола болезнь. 12 ноября власти страны подтвердили второй случай. Речь идет о медсестре, которая оказывала помощь пациенту, прибывшему в Бамако из Гвинеи.
7 ноября 2015 года стало известно о полном прекращении передачи вируса в Сьерра-Леоне. 29 декабря 2015 года о победе над вирусом объявили власти Гвинеи. 14 января 2016 года ВОЗ заявила об окончании последней по времени вспышки Эбола в Либерии. По правилам ВОЗ, для объявления окончания вспышки заболевания Эболы в стране с момента обнаружения последнего заражения вирусом должно пройти 42 дня — срок, вдвое превышающий трехнедельный инкубационный период Эболы.
Лечение и вакцинация
За больными лихорадкой Эбола требуется интенсивный уход: в случае обезвоживания — внутривенные вливания и оральная регидратация растворами, содержащими электролиты. По информации профессора НИИ вирусологии имени Д. И. Ивановского РАМН Михаила Щелканова, для лечения болезни требуется проводить симптоматическую терапию, дезинфекционную терапию, дыхательную поддержку, гемостатическую терапию и использовать антисыворотки. В этом случае «снизить госпитальную летальность до 10 % большого труда не представляет».
Вакцины против лихорадки Эбола на данный момент не существует.
Исследования по разработке вакцины финансировались, главным образом, министерством обороны и Национальным институтом здравоохранения в США, опасавшимися, что данный вирус может быть использован для создания биологического оружия. Благодаря данному финансированию, несколько небольших фармакологических компаний разработали свои прототипы вакцины, которые успешно прошли испытания на животных. Две компании, Sarepta и Tekmira, уже приступили к испытаниям прототипов вакцины на человеке.
В 2012 году Джин Олингер (Gene Olinger), вирусолог из Института инфекционных заболеваний армии США (USAMRIID), сообщил, что, при текущем уровне финансирования вакцина может быть получена через 5-7 лет. Однако в августе 2012 года министерство обороны США заявило, что приостанавливает дальнейшее финансирование разработки вакцины из-за «финансовых трудностей». Окончательное решение по возобновлению или полному прекращению финансирования этих исследований должно было быть принято в сентябре 2012 года.
Учёные, разрабатывающие вакцину, сообщили Би-би-си, что в случае отказа министерства обороны США от дальнейшего финансирования исследований вакцина от лихорадки Эбола может быть так никогда и не создана.
В 80-90 годы XX века вирус изучали российские военные вирусологи. Благодаря их усилиям был создан иммуноглобулин, призванный сохранить жизнь инфицированного (однако позднее из двух российских ученых, случайно инфицированных при работе с вирусом, умерли оба). Сегодня над созданием вакцины работают ученые из научного центра «Вектор» в Кольцово. На сегодняшний день[когда?] она находится на стадии доклинических испытаний.
13 августа 2014 года учёные из Медицинской школы Вашингтонского университета в Сент-Луисе, работавшие в сотрудничестве с исследователями Юго-западного медицинского центра при университете Техаса и другими специалистами, объявили о том, что им удалось подробно изучить механизм, посредством которого вирус Эбола подрывает работу иммунной системы. О результатах своих изысканий исследователи рассказали в статье, опубликованной в журнале Cell Host and Microbe.
В июле 2015 года ВОЗ сообщила об успешных тестах эффективной вакцины против лихорадки Эбола. Вакцину VSV-EBOV проверяли в Гвинее на 4 тысячах добровольцах и по кольцевому методу.
По личной инициативе бизнесмена Олега Дерипаска создан современный госпиталь по борьбе с вирусом Эбола в регионе Киндия (Гвинея). В сотрудничестве с учеными Роспотребнадзора был построен Научный клинико-диагностический центр эпидемиологии и микробиологии (инвестиции компании РУСАЛ в создание Центра превысили 10 млн долл. США.). Сегодня благодаря усилиям международного сообщества, в том числе России, лихорадка Эбола остановлена и риски распространения вируса сведены к минимуму.














