Функции поджелудочной железы
Содержание:
- Как восстановить функциональность поджелудочной железы
- Поджелудочная железа —
- Работа поджелудочной железы
- Функциональное нарушение
- Естественные методы и лекарственные препараты для улучшения работы поджелудочной железы
- Полезные и вредные продукты
- Хронический панкреатит
- Как она работает? Можно ли жить без поджелудочной железы?
- Гормоны поджелудочной железы
Как восстановить функциональность поджелудочной железы
Дисфункция поджелудочной железы заключается в недостатке или же переизбытке ферментов, которые приводят к образованию воспалительного процесса в виде панкреатита. Данный процесс может образовываться на фоне развития таких заболеваний:
- Язва желудка, кишечника, двенадцатиперстной кишки;
- Холецистит в хронической форме;
- Образование холедохопанкреатического рефлюкса (заброс желчи в протоки железы);
- Камни в желчном пузыре;
- Дискинезия желчевыводящих путей.
Для того чтобы восстановить функции органа следует соблюдать следующие рекомендации:
- Исключение вредных привычек (алкогольные напитки, сигареты);
- Умеренные физические нагрузки;
- Запрет на длительное пребывание в сауне или бане;
- Выполнение упражнений по дыхательной гимнастике;
- Проведение массажных процедур;
- Периодическое прохождение УЗИ желчного пузыря для выявления камней.
Важным аспектом является правильное питание, так как чрезмерное потребление вредных продуктов вызывает излишнюю нагрузку на железу и препятствует ее восстановлению
При приеме пищи важно соблюдать некоторые правила:
- Обеспечение дробного питания до 5–7 раз в сутки через каждые 2–3 часа;
- Сбалансированный рацион с умеренным потреблением белков, жиров и углеводов;
- Максимальное потребление витамин, полезных микроэлементов;
- Обязательное соблюдение лечебной диеты в период обострений.
Из повседневного рациона необходимо исключить:
- Крепкий чай, кофе;
- Кондитерские изделия;
- Жирная и калорийная пища;
- Колбасы, копчености.
Блюда лучше всего готовить на пару или же запекать в духовке. В рационе должен преобладать белок без смешивания с углеводами.
Поджелудочная железа —
Поджелудочная железа, pancreas, лежит позади желудка на задней брюшной стенке в regio epigastrica, заходя своей левой частью в левое подреберье. Сзади прилежит к нижней полой вене, левой почечной вене и аорте.
При вскрытии трупа в лежачем положении она действительно лежит под желудком, отсюда и название ее. У новорожденных она располагается выше, чем у взрослых; на уровне XI-XII грудных позвонков.
Поджелудочная железа делится на головку, caput pancreatis, с крючковидным отростком, processus uncinatus, на тело, corpus pancreatis, и хвост, cauda pancreatis.
Головка железы охвачена двенадцатиперстной кишкой и располагается на уровне I и верхней части II поясничных позвонков. На границе ее с телом имеется глубокая вырезка, incisura pancreatis (в вырезке лежат а. и v. mesentericae superiores), а иногда суженная часть в виде шейки.
Тело призматической формы, имеет три поверхности: переднюю, заднюю и нижнюю.
- Передняя поверхность, facies anterior, вогнута и прилежит к желудку; близ соединения головки с телом обычно заметна выпуклость в сторону малого сальника, называемая tuber omentale.
- Задняя поверхность, facies posterior, обращена к задней брюшной стенке.
- Нижняя поверхность, facies inferior, обращена вниз и несколько вперед.
Три поверхности отделены друг от друга тремя краями: margo superior, anterior и inferior. По верхнему краю, в правой его части, идет a. hepatica communis, а влево вдоль края тянется селезеночная артерия, направляющаяся к селезенке. Железа справа налево несколько поднимается, так что хвост ее лежит выше, чем головка, и подходит к нижней части селезенки. Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Общая длина железы 12-15 см. Брюшина покрывает переднюю и нижнюю поверхности pancreas, задняя ее поверхность совершенно лишена брюшины.
Выводной проток поджелудочной железы, ductus pancreaticus, принимает многочисленные ветви, которые впадают в него почти под прямым углом; соединившись с ductus choledochus, проток открывается общим отверстием с последним на papilla duodeni major. Эта конструктивная связь ductus pancreaticus с duodenum, кроме своего функционального значения (обработка поджелудочным соком содержимого duodeni), обусловлена также развитием поджелудочной железы из той части первичной кишки, из которой образуется двенадцатиперстная кишка. Кроме главного протока, почти постоянно имеется добавочный, ductus pancreaticus accessorius, который открывается на papilla diodeni minor (около 2 см выше papilla duodeni major).
Иногда наблюдаются случаи добавочной поджелудочной железы, pancreas accessorium. Встречается также кольцевидная форма pancreas, вызывающая сдавление duodenum.
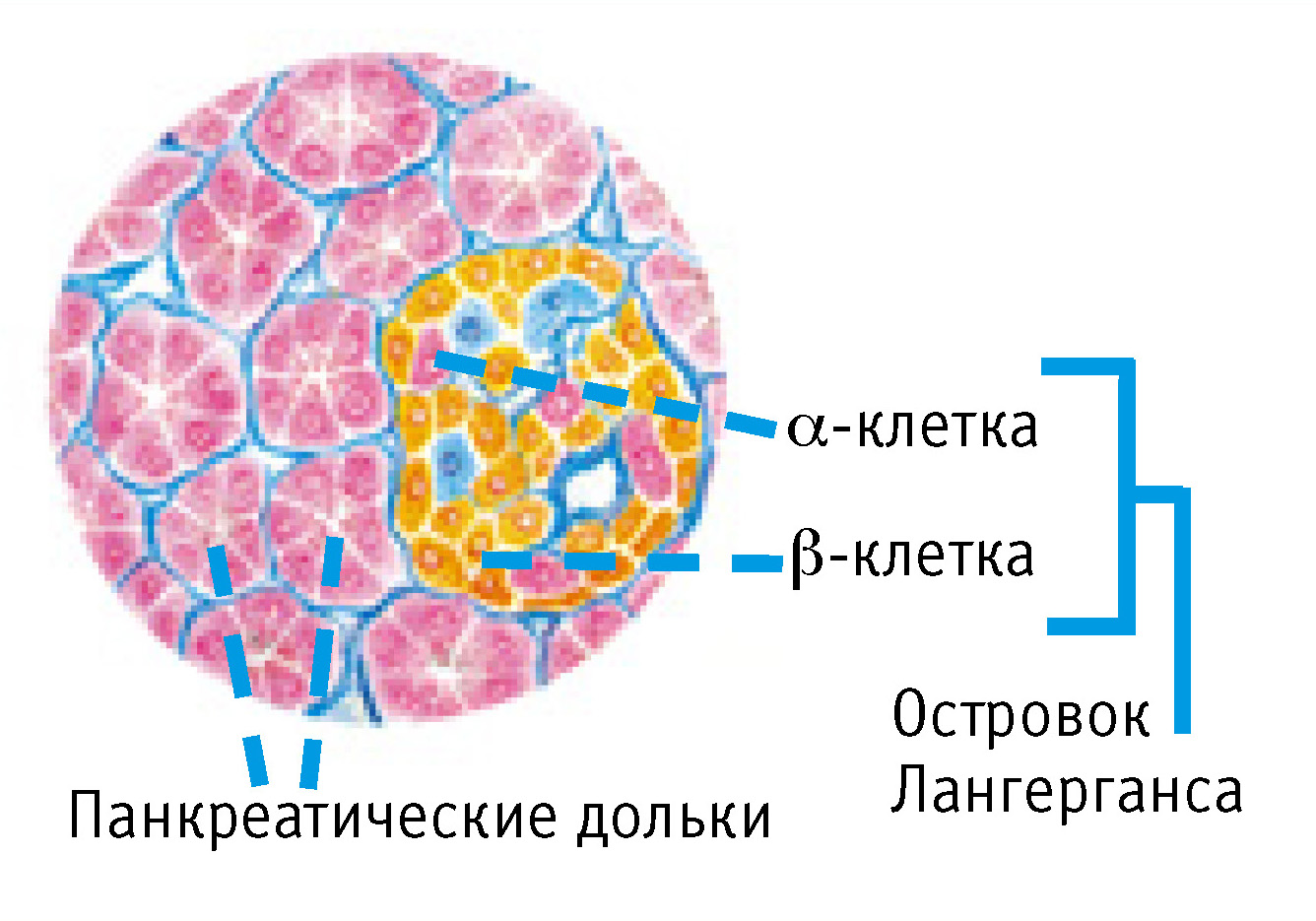
Строение. По своему строению поджелудочная железа относится к сложным альвеолярным железам. В ней различаются две составные части: главная масса железы имеет внешнесекреторную функцию, выделяя свой секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых поджелудочных островков, insulae pancreaticae, относится к эндокринным образованиям, выделяя в кровь инсулин (insula — островок), регулирующий содержание сахара в крови.
Pancreas как железа смешанной секреции имеет множественные источники питания: аа. pancreaticoduodenals superiores et inferiores, aa. lienalis и gastroepiploica sin. и др. Соименные вены впадают в v. portae и ее притоки.
Лимфа течет к ближайшим узлам: nodi lymphatici coeliaci, pancreatici и др.
Иннервация из чревного сплетения.
Эндокринная часть поджелудочной железы. Среди железистых отделов поджелудочной железы вставлены панкреатические островки, insulae pancreaticae; больше всего их встречается в хвостовой части железы. Эти образования относятся к железам внутренней секреции.
Функция. Выделяя свои гормоны инсулин и глюкагон в кровь, панкреатические островки регулируют углеводный обмен. Известна связь поражений поджелудочной железы с диабетом, в терапии которого в настоящее время большую роль играет инсулин (продукт внутренней секреции панкреатических островков, или островков Лангерганса).
Работа поджелудочной железы
Строение и функции поджелудочной железы человека непосредственно взаимосвязаны между собой. Орган состоит из нескольких тканей.
Железистый слой пронизан многочисленными протоками. Участки небольшого размера соединяются в один крупный канал. Он нужен для вывода из тканевых структур панкреатического сока. Выводящий проток выходит наружу возле головки поджелудочной железы.
В состав панкреатического содержимого входят различные ферменты в виде:
- амилазы;
- гликозидазы;
- галактозидазы;
- пепсина;
- химотрипсина;
- трипсина.
Все эти компоненты нужны для полноценного переваривания пищевого комка.
Особенности строения поджелудочной железы уникальны. Железистый слой подразделяется на несколько долек. В медицине их еще называют ацинусами. Разделяются между собой перегородками.
Между ацинусами находятся островки Лангерганса. Их многочисленное скопление наблюдается в хвосте поджелудочной железы. Они несут ответственность за синтезирование инсулина и глюкагона. Такие ферменты относятся к элементу эндокринной системы.
Островки включают клеточные структуры. Каждая из них выполняет свою определенную функцию. Альфа-структуры отвечают за выработку гормона под названием глюкагон. Бета-структуры синтезируют инсулин. Остальные разновидности клеток вырабатывают дополнительные пищевые ферменты. Сигнал о голоде подают соматостатин и прелин. Клеточные структуры располагаются внутри островка в хаотичном порядке. Четкость в локализации отсутствует. По внешнему виду напоминают мозаику.
Если говорить об ацинусе, то он состоит из клеток конусообразной формы. Их количество может варьироваться в пределах 8-12 шт. Клеточные структуры плотно прилегают друг к другу. Между ними находятся вставочные протоки, которые необходимы для вывода содержимого. На внутренней стороне канал выстилается эпителиальным слоем. В главном выводящем протоке содержатся железистые клетки.
Экзокринная функциональность
Еще стоит отметить, что поджелудочная железа начинает вырабатывание ферментов в тот момент, когда пищевой комок попадает в желудочную полость. Через какое-то время элементы выходят одновременно с панкреатическим соком.
Эндокринная функциональность
Поджелудочная железа имеет еще одну особенность — она принимает участие в работе эндокринной системы. Эта зона отвечает за вырабатывание гормонов, которые потом попадают в кровь человека. За такую роль отвечают островки.
Поджелудочная железа выделяет 2 главных фермента в виде инсулина и глюкагона. Эти гормоны считаются противоположными. Их роль заключается в поддержании нормального уровня сахара в крови.
Инсулин начинает вырабатываться при избыточном наличии сахара. Гормон оказывает специфическое действие на кровеносные сосуды. Происходит расширение их просветов, благодаря чему усиливается поглощение углеводов и понижается уровень сахара в крови.
При нехватке сахара происходит обратный процесс. Начинает выделяться глюкагон. Его еще называют антагонистом инсулина. Он выполняет обратное воздействие по отношению к кровеносным сосудам и клеточному обмену.
Функциональное нарушение
Наиболее часто функции поджелудочной железы в организме человека нарушаются вследствие воспаления – хронического либо острого панкреатита, при котором меняется клеточная структура, и развивается функциональная недостаточность. Жертвами панкреатита часто становятся люди, злоупотребляющие жирной пищей, алкогольными напитками, а также те, кто практикует голодание.
Нарушение правильной работы поджелудочной железы могут вызывать следующие причины:
- заболевания желчевыводящих путей и печени;
- травмы и механические повреждения органов ЖКТ;
- длительный прием антибиотиков, диуретиков, гормональных средств;
- интоксикации ядовитыми веществами в быту или на производстве;
- хирургические операции;
- вирусные и инфекционные патологии – паротит, микоплазмоз, гепатит;
- лишний вес;
- врожденные аномалии (сужение протоков) и развитие новообразований;
- эндокринные (гиперпаратиреоз) и сердечно-сосудистые болезни;
- глистные инвазии;
- гормональные сбои;
- наследственность.
В ряде случаев железа не выполняет свои функции по причинам, установить которые не удается.
Дефицит ферментов существенно сказывается на самочувствии пациента и проявляется следующими симптомами:
- болью в верхней левой трети живота, возникающей сразу после еды или независимо от нее;
- уменьшением аппетита вплоть до его полного отсутствия;
- ощущением тошноты, рвотой;
- урчанием в желудке;
- изменением цвета и консистенции каловых масс.
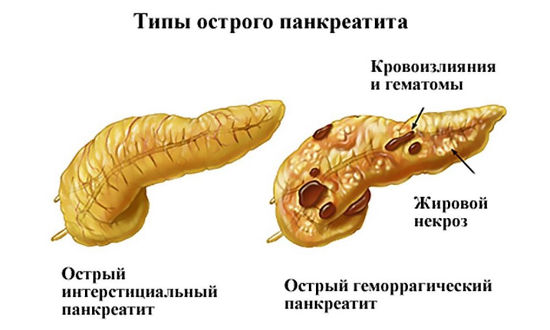 Интерстициальный панкреатит сопровождается отечностью межклеточного пространства и имеет преимущественно благоприятный прогноз; острый геморрагический панкреатит представляет собой очень тяжелую форму заболевания, которая в 50% случаев заканчивается смертью пациента
Интерстициальный панкреатит сопровождается отечностью межклеточного пространства и имеет преимущественно благоприятный прогноз; острый геморрагический панкреатит представляет собой очень тяжелую форму заболевания, которая в 50% случаев заканчивается смертью пациента
В зависимости от того, какую функцию поджелудочная железа выполняет не в полном объеме, наблюдаются изменения в отправлениях организма. При нехватке липазы стул приобретает желтый либо оранжевый цвета и маслянистую консистенцию.
Недостаток амилазы сопровождается плохой переносимостью углеводов и появлением водянистого стула вследствие избыточного содержания крахмала. Из-за снижения усвоения питательных веществ в тонкой кишке возникает диарея, авитаминоз, уменьшается масса тела.
Нехватка профермента трипсина выражается в повышении экскректорной функции поджелудочной железы и проявляется увеличением содержания азота и непереваренных белков (мышечных волокон) в кале. Стул становится кашеобразным и приобретает резкий, неприятный запах.
При дефиците того или иного фермента полноценное усвоение пищи нарушается, поэтому даже усиленное питание может вызывать выраженный авитаминоз. Его симптомами являются снижение веса, ломкость ногтевых пластин и волос, сухость кожных покровов.
Вследствие недостаточного переваривания пищи в тонком кишечнике повышается газообразование и учащаются позывы на дефекацию.
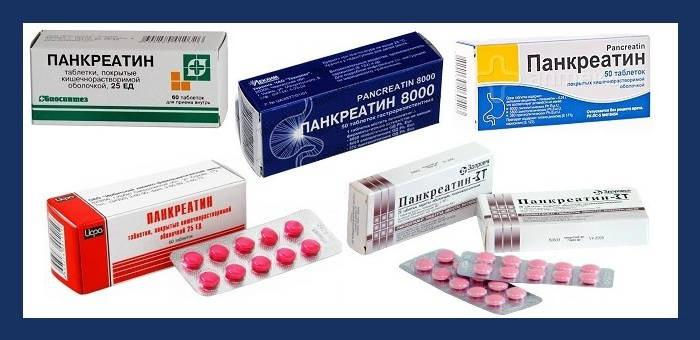 Панкреатин является базовым препаратом, назначаемым при дисфункции поджелудочной железы
Панкреатин является базовым препаратом, назначаемым при дисфункции поджелудочной железы
При нарушении оттока секреции происходит активация «лишних» ферментов, работающих неправильно. Вместо того, чтобы переваривать пищу, они начинают переваривать слизистую оболочку поджелудочной железы, что приводит к ее воспалению – панкреатиту.
В случае повреждения островков Лангеранса снижается синтез инсулина, и развивается диабет 1-го типа. Чем больше бета-клеток окажутся в зоне поражения, тем тяжелее он будет протекать.
Естественные методы и лекарственные препараты для улучшения работы поджелудочной железы
Из рациона должны быть исключены острые, соленые, пряные, жирные продукты. Предпочтение отдают свежеприготовленным блюдам и отказываются от полуфабрикатов, фаст фуда, копченостей и колбасных изделий. Какие из них считаются самыми вредными, я писала в статье «топ 7 самых вредных для здоровья продуктов»
Питание обогащают кашами, овощами, фруктами, зеленью, нежирным мясом, рыбой и морепродуктами, растительным маслом. Не стоит злоупотреблять сладостями и свежей выпечкой. Для стабильной выработки инсулина без стресса для организма в рационе должны преобладать сложные углеводы (каши, макароны из твердых сортов пшеницы) и клетчатка (овощи). А вот сладкое и мучное относится к разряду простых углеводов, которые вызывают резкий подъем и спад уровня инсулина в крови.
Больше о углеводах, о самых полезных и вредных я писала ТУТ.
В том случае, если появляются первые «звоночки» о нарушении функции органа, необходимо оптимизировать питание и воспользоваться народными методами лечения. Характерные клинические признаки: тошнота, вздутие живота, поносы чередуются с запорами, дискомфорт в левом подреберье или опоясывающие боли, иногда рвота после приема пищи, учащение пульса и снижение артериального давления.
Народные рецепты:
- Овсяный настой. Пол кило овсянки заливают литром кипящей воды и настаивают 1-2 часа. Снадобье принимают по 100-150 мл трижды в день в промежутках между приемом пищи до улучшения состояния.
- Гречка на кефире. Стакан гречневой крупы измельчают в кофемолке. На ночь заливают стаканом обезжиренного кефира. Утром выпивают лечебное средство натощак за 30-40 минут до завтрака.
- Картофельный сок. Эффективное средство при заболеваниях пищеварительного тракта, в том числе поджелудочной железы. Две крупные картофелины тщательно промывают под проточной водой, натирают на крупной терке, отжимают сок через марлю. Принимают снадобье дважды в день по трети стакана натощак утром и между основными приемами пищи.
Лекарственные средства принимают во время еды курсами по 7-14 дней. В случае бесконтрольного длительного употребления возникает привыкание и снижается ферментативная функция органа.
Инсулин применяют при сахарном диабете в качестве заместительной терапии в виде препаратов короткого и пролонгированного действия. Современные схемы лечения обычно включают оба типа лекарственных средств, которые вводят подкожно в разное время суток и в зависимости от качества употребляемой пищи.
Если у вас более серьезные проблемы с поджелудочной, например диабет, тогда вам следует посетить курс врача Бутаковой «Эндокринная система».
Теперь вы знаете, какие есть гормоны поджелудочной железы и их функции. Как недостаток, так и их избыток может привести к развитию тяжелых заболеваний. Поджелудочная железа – важный пищеварительный и эндокринный орган. Не забывайте следить за питанием, своевременно обращайтесь к врачу при возникновении тревожных симптомов, применяйте народные методы для поддержания здоровья. До встречи в следующих статьях. Подписывайтесь на обновления, чтобы не пропустить интересную информацию, и советуйте блог своим друзьям!
Полезные и вредные продукты
Выработка поджелудочной железой пищеварительных ферментов стимулируется употреблением пищи. Причем те или иные продукты оказывают различное воздействие на этот орган.
Что не любит поджелудочная железа из еды
Существует ряд продуктовых групп, которые запрещены в диете при заболеваниях поджелудочной железы. Здоровому человеку их употреблять можно, но с целью профилактики болезней пищеварительного тракта, в том числе желудка, печени и желчного пузыря, их следует ограничить. Перечень того, что не любит поджелудочная железа из еды:
- жирная пища;
- продукты, способные стимулировать брожение и гниение в кишечнике;
- еда, которая стимулирует секрецию ферментов;
- экстрактивные вещества;
- продукты с высоким содержанием эфирных масел;
- кислые фрукты;
- ряд молочных продуктов;
- кондитерские изделия;
- некоторые напитки.
Под жирной пищей подразумеваются определенные виды мяса и рыбы. Из мяса к ним можно отнести свинину и баранину, из рыбы – скумбрия, сельдь, лосось и другие. К этой же группе относятся всевозможные консервированные продукты.
Нужно забыть про полуфабрикаты и продукты мясной переработки, такие как колбасы и сосиски. Запрещены копченые изделия, сало.
Сладости и лимонады вызывают активное брожение в кишечнике, что также требует их минимальное количество в рационе. Из менее очевидного – бобовые и все виды капусты, пшено. Они в определенной степени затрудняют процессы пищеварения, что требует их исключения из диеты при заболевании поджелудочной железы у больного человека и некоторого ограничения у здорового.
Секрецию пищеварительных ферментов усиливают пряности, грибы, маринованные и квашеные овощи, соленья. Их переваривание вызывает усиленную работу пищеварительных желез, что негативно сказывается на функции хронически больного органа.
Под экстрактивными веществами в контексте диетологи подразумеваются различные бульоны. При болезнях поджелудочной железы запрещены бульоны из жирного мяса, грибов и бобовых.
К продуктам с высоким содержанием эфирных масел относятся следующие овощи: в большей степени лук и чеснок, в меньшей – редис, репа. Запрещены кислые фрукты и ягоды, особенно цитрусовые, гранат, клюква и другие.
Среди молочных продуктов поджелудочная железа не любит жирное молоко, сметану, сливки. Нужно ограничить сыры, убрать из рациона майонез.
Из кондитерских изделий важно исключить не только очевидные десерты, такие как торты и конфеты, но и сдобу, свежий хлеб. Запрещены также шоколад, мороженое
Нельзя употреблять крепкий кофе и какао, соки, алкоголь.
Что не любит поджелудочная железа
Продукты питания, которые можно есть при болезни
При болезнях поджелудочной железы предпочтение в диете нужно отдавать следующим полезным группам продуктов:
- мясо и рыба с минимальным содержанием жира (птица, кролик, телятина, хек, судак и другие);
- молочные продукты (с низким процентом жирности);
- несвежий хлеб, галеты, сухари;
- крупы (рис, гречка, геркулес);
- овощи и фрукты (исключая запрещенные);
- масла (растительные, минимальное количество сливочного).
В стойкой ремиссии можно делать определенные послабления в рационе и расширять список продуктов зная, какие продукты полезны для железы. Однако важна умеренность и контроль.
Необходима определенная термическая обработка, однако полное исключение жарки. Разрешена варка, приготовление на пару, нечастое запекание. При появлении минимальных симптомов со стороны пищеварительного тракта следует вернуться к максимально строгой диете. Ориентируясь на то, что любит поджелудочная железа, какие продукты питания стоит включать в рацион, можно составить меню на каждый день.
Хронический панкреатит
Эта болезнь является длительным воспалением (более трех недель) поджелудочной железы, которое приводит к тому, что происходит постоянное ее повреждение. Одним из частых условий является постоянное употребление алкоголя в больших количествах или наркотиков. Существуют и другие причины, которые вызывают приступы острого панкреатита. Ими могут быть муковисцидоз, высокий уровень кальция или жира в крови, закупорка желчного протока камнями или опухолью и аутоиммунные расстройства.
Хронический панкреатит требует диеты с низким содержанием жиров и прекращением употребления алкоголя и курения. Если хронический панкреатит не лечить, то он имеет тенденцию к ухудшению со временем, и понадобятся лекарственные средства только для обезболивания. Лечение такого панкреатита возможно только хирургическим путем: это стентирование или удаление головки поджелудочной железы из-за того, что в ней возникают чаще всего опухоли.
Имеется связь между панкреатитом, чаще всего хроническим, и раком поджелудочной железы. Недавние исследования показали, что рост случаев рака поджелудочной железы возрастает в 2-5 раз у пациентов с хроническим панкреатитом при присоединении различных неблагоприятных факторов.
Как она работает? Можно ли жить без поджелудочной железы?
Экзокринная часть
После того как химус попадает в кишечник, они выбрасываются в него же и начинают переваривать.
Основные ферменты:
- рибонуклеаза, дезоксирибонуклеаза – расщепляют ДНК и РНК;
- трипсин, химотрипсин – расщепляют белки;
- амилаза – расщепляет углеводы;
- аминопептидаза, карбоксипептидаза – расщепляют пептиды;
- липаза, фосфолипаза – расщепляют жиры.
Может ли человек жить без поджелудочной железы? Может, но при каждом приеме пищи ему будет нужно пить ферменты, иначе пища не переварится.
Эндокринная часть
В кровь, как уже отмечалось выше, выбрасываются инсулин и глюкагон. Происходит это после приема пищи: чем больше ферментов выработалось – тем больше гормонов, выработанных в островках Лангерганса, поступит в тело. Когда уровень инсулина падает, островки начинают вырабатывать грелин – гормон, из-за которого мы испытываем голод. Человек чувствует, что пора поесть, ест и цикл повторяется.
Гормоны поджелудочной железы
Эндокринная функция органа связана с выработкой гормонов. Это биологически активные вещества, которые регулируют метаболизм. Основными гормонами являются инсулин и глюкагон. Они работают в паре и, по сути, относятся к антагонистам друг друга. Соматостатин и вазоактивный пептид нормализуют деятельность желудка и кишечника.
Инсулин
Гормон белковой природы, который выделяют бета-клетки островков Лангерганса. Инсулин оказывает влияние на углеводный, белковый и жировой обмен. После еды в кровь поступает большое количество питательных веществ. Глюкоза – основной источник энергии для тканей. Некоторые органы, такие как головной мозг, не могут функционировать без поступления сахара с пищей.
Инсулин активирует транспорт глюкозы из крови в клетки и накопление ее в тканях в виде гликогена. Синтез гормона увеличивается при гипергликемии (высокой концентрации сахара в крови) и уменьшается при гипогликемии (снижении содержания сахара в крови). Таким образом, уровень глюкозы является фактором, который влияет на выработку инсулина в поджелудочной железе.
Гормон не только улучшает проникновение глюкозы в клетки, но и аминокислот. В результате активируется синтез белка. Аминокислоты – звенья, из которых формируется крупная белковая молекула. Это строительный материал для тканей, без которого невозможно деление и рост клеток. Инсулин улучшает транспорт глюкозы в жировые клетки, где она синтезируется в жир и накапливается в виде запасов.
Функции инсулина:
- Увеличивает проницаемость клеток для глюкозы и аминокислот.
- Стимулирует окисление глюкозы в печени.
- Участвует в глюкогенезе – процессе преобразования глюкозы в гликоген, который является запасом вещества в организме. Гликоген локализуется в клетках печени и мышечной ткани.
- Активизирует синтез белка, жирных кислот, генетического материала (ДНК).
При недостаточной выработке инсулина появляется диабет 1 типа, который обычно возникает в детском возрасте. Люди, страдающие недугом, вынуждены пожизненно вводить гормон посредством инъекций. Сахарный диабет 2 типа развивается при резистентности (нечувствительности) тканей к инсулину, и чаще диагностируется в зрелом и пожилом возрасте.
Глюкагон
Пептидный гормон-антагонист инсулина, который выполняет противоположные функции. Глюкагон продуцируют альфа-клетки поджелудочной железы. Он уравновешивает действие инсулина, что позволяет поддерживать нормальный уровень сахара в крови.
Глюкагон активирует расщепление гликогена в печени и мышцах, приводит к увеличению концентрации сахара в крови. Выводит запасы глюкозы в виде жира из жировых депо, способствует распаду белков и повышенному синтезу мочевины.
Образование глюкагона происходит, когда уровень глюкозы в крови критически понижается. Торможение синтеза гормона возникает под действием высокого содержания глюкозы, инсулина и соматостатина.
Функции глюкагона:
- Способствует метаболизму гликогена в печени и мышцах, в результате чего образуется глюкоза.
- Активирует распад жира, в крови увеличивается содержание жирных кислот и кетоновых тел.
- Способствует распаду белка. Это приводит к нарастанию концентрации мочевины в крови.
При недостатке глюкагона возникают гипогликемические состояния, которые сопровождаются резким понижением артериального давления, дрожью в теле, холодным потом, повышенным аппетитом, головокружением и потерей сознания. Патология связана с голоданием головного мозга вследствие дефицита глюкозы, что может привести к гипогликемической коме и смертельному исходу.
Соматостатин
Вырабатывается дельта-клетками поджелудочной железы. Соматостатин замедляет процесс всасывания глюкозы из пищеварительного тракта, регулирует работу желудка и кишечника, тормозит выработку глюкагона. Пептидный гормон также выделяется клетками гипоталамуса в головном мозге.
Вазоактивный интестинальный пептид (ВИП)
Еще один пептидный гормон поджелудочной железы, который продуцируют РР-клетки. Его концентрация в плазме низкая, но постоянная, мало зависит от приема пищи. ВИП, также как соматостатин, влияет на кровоток в кишечнике и работу желудка. Если соматостатин подавляет функцию органов, то ВИП обладает противоположным действием и активирует пищеварительный тракт.
Таблица – Нормальный уровень гормонов в крови
| Название гормона | Дети (3-15 лет) | Взрослые |
| Инсулин | 3-25 мкМЕ/мл | |
| Глюкагон | 0-148 пг/мл | 20-100 пг/мл |