Крестцово-подвздошный сустав: лечение и профилактика заболеваний
Содержание:
Разновидности
Различают несколько форм заболевания, которые определяются этиологией, характером и распространенностью воспаления. Они отличаются по своим признакам и течению.
Гнойный
Его развитие прорыванием гнойный очаг, формируется остеомиелит или инфицируется сустав при открытой травме. Как правило, процесс возникает только на одной стороне.
Заболевание начинается остро. Пациента беспокоит слабость, высокая температура тела и сильные боли внизу живота, спине на стороне поражения. Ему приходится принимать вынужденную позу. Больной старается сгибать конечности в тазобедренных и коленных диартрозах. При попытке пропальпировать КПС появляется болезненность. Если человек разгибает нижние конечности или нажимает на крылья подвздошных костей, то на стороне воспалительного очага наблюдается усиление болевого синдрома.
В суставной полости накапливается гной. Он способен проникать в близлежащие органы и ткани, что приводит к образованию гнойных затеков.
Туберкулезный
Заболевание, развившееся вследствие туберкулеза, выявляется крайне редко. Часто оно имеет подострое или хроническое течение. Возбудитель выходит из первичного очага и распространяется в другие ткани.
Поражение КПС может возникать с одной или обеих сторон. Человека беспокоят разлитые боли в тазу и по ходу седалищного нерва. У маленьких пациентов болевой синдром может возникать в коленном и тазобедренном сочленении. Характерный симптом туберкулезного сакроилеита – скованность. Она вызвана попыткой человека не вовлекать пораженную область в движение.
Может развиваться сколиоз, уменьшается поясничный лордоз. При ощупывании пациент чувствует некоторую болезненность. Местно повышается температура, спустя какое-то время над воспалительным очагом инфильтрируются мягкие ткани.
У большинства пациентов болезнь сопровождается образованием натечных абсцессов в бедренной области. Часть из них протекает с развитием свищей.
Сифилисный
У большинства пациентов характеризуется артралгиями, которые в короткие сроки проходят при использовании специфических антибиотиков. При запущенном сифилисе возникает гуммозный сакроилеит, протекающий по типу синовита или остеоартрита. Пациент отмечает тупую боль, скованность, т. к. он пытается не двигать больной стороной.
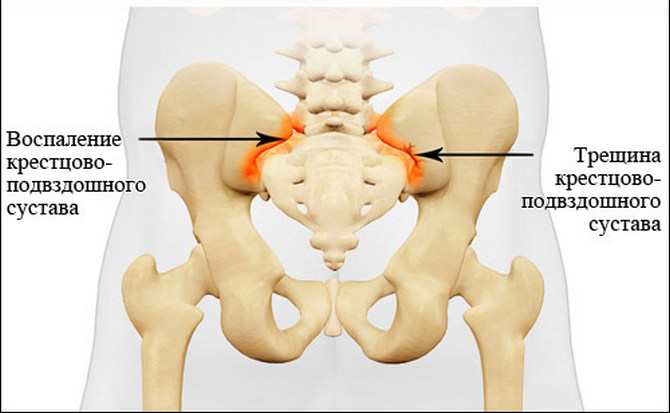 Сакроилеит
СакроилеитСакроилеит при бруцеллезе
При патологии артралгии приобретают преходящий характер. Поражение бывает 1-сторонним или 2-сторонним. Характерные жалобы при бруцеллезном сакроилеите – болевые ощущения в КПС. Они усиливаются во время движении, особенно когда позвоночник сгибается или разгибается. Также у пациентов наблюдается скованность, положительный симптом натяжения. Болевые ощущения возникают и становятся интенсивными по задней бедренной поверхности, если человек поднимает выпрямленную нижнюю конечность.
Асептический сакроилеит
Патология встречается при многих ревматологических болезнях – псориатическом артрите, болезни Рейтера. Двусторонний процесс может указывать на развитие болезни Бехтерева.
Проявления инфекционно-аллергического сакроилеита не отличаются выраженностью. Пациентов беспокоит незначительная или умеренная боль в ягодичной области, иррадиирующая в бедро. Она способна повышаться в покое и снижаться при двигательной активности. Больной человек замечает скованность с утра, которая пропадает после физической нагрузки.
Неинфекционный сакроилеит
Болезнь провоцируется травмами, постоянной высокой нагрузкой на диартроз при гестации, спортивными тренировками, ношением тяжелых предметов или сидячей работой. Боли в крестце возникают приступообразно или спонтанно. Они усиливаются во время движения, продолжительном стоячем положении, сидении или наклоне вперед. Они могут отдавать в поясницу, ягодицу или бедро. Иногда у таких пациентов наблюдается утиная походка. Больной расшатывается с одной стороны на другую во время ходьбы.
Мышечно-связочный аппарат
Крестцово-копчиковый сустав укреплен несколькими связками:
- латеральная крестцово-копчиковая связка — аналог межпоперечной связки, соединяет нижний край латерального крестцового гребня с рудиментом поперечного отростка первого копчикового позвонка;
- вентральная —расположена поверх передней поверхности сустава и считается продолжением передней продольной связки;
- поверхностная задняя связка — берет начало от края щели крестцового канала, конец связки — у задней поверхности нижнего отдела позвоночника. Связка почти полностью закрывает крестцовую щель;
- глубокая задняя связка — прилегает к задней поверхности тел первого копчикового – пятого крестцового позвонков.
ПОДРОБНЕЕ ПРО: Бурсит гусиной лапки коленного сустава: симптомы и лечение воспаления гусиной лапки в колене, анзериновый бурсит что это такое
Мышцы, сухожилия и связки, прикреплённые к копчику, отвечают за нормальное функционирование тазового дна, участвуют в ходьбе. К передней стороне копчика прикреплены мышцы, отвечающие за нормальное функционирование тазового дна:
- копчиковая мышца — по форме треугольная пластинка, соединена с внутренней поверхностью крестцово-остистой связки. Верхушка треугольника берет начало на седалищной кости, крепится к боковым краям нижних крестцовых и верхних копчиковых позвонков. Передним краем крепится с мышечными волокнами, поднимающими задний проход. Основная ее функция — фиксация прямой кишки.
- подвздошно-копчиковая мышца — примыкает к копчиковой мышце, дополняет ее функционально, начинается от сухожильной дуги, участвует в образовании сухожилия, расположенного между верхушкой копчика и прямой кишкой. Основная функция — поднятие тазового дна.
- ягодичная мышца — участвует в выполнении шага во время ходьбы.
- лобково-копчиковая мышца — расположена от лобковой кости до копчика. Основная ее функция – сжиматель. Мышца суживает у женщин влагалище, участвует в сужении дистального отдела прямой кишки.
- наружный сфинктер заднего прохода —кольцевая структура, окружающая заднепроходной канал, прикреплена к копчику своей поверхностной частью. Мышечный комплекс сжимает с боков задний проход, благодаря чему анус приобретает форму продольной щели.
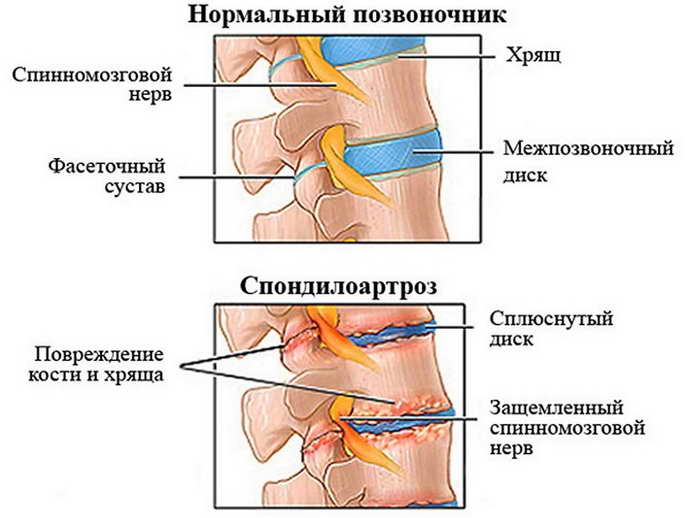
Стадии артроза крестцово-подвздошных сочленений
Артроз крестцово-копчикового сочленения — заболевание, характеризующееся постепенным разрушением хрящевых тканей. При отсутствии лечения в патологический процесс вовлекаются капсулы, синовиальные оболочки, связочно-сухожильный аппарат, а затем и кости.
Самыми частыми причинами артроза становятся травмы и дегенеративно-дистрофические заболевания суставов. Его ведущими симптомами являются интенсивные боли в суставах, утренняя припухлость и скованность движений.
Прогрессирование патологии может приводить к развитию серьезных осложнений, например, анкилоза и контрактур. Диагноз выставляется на основании клинической картины, анамнеза, результатов рентгенографии, КТ, МРТ, артроскопии. В терапии артроза крестцово-копчикового сочленения используются консервативные методы лечения — курсовой прием препаратов, проведение физиопроцедур, занятия лечебной гимнастикой и физкультурой.
Меры профилактики артроза позвоночника, в том числе крестцово копчикового сочленения, просты:
- Правильное питание. Достаточное поступление в организм витаминов, минералов помогают поддерживать хрящевую ткань в хорошем состоянии.
- Двигательный режим. Разминка во время рабочего дня, занятия спортом, растяжка или йога помогают суставам развить гибкость и подвижность.
- Борьба с лишним весом. Масса тела сильно нагружает позвоночник и его суставы, что ускоряет развитие артроза.
Анализ делают утром натощак.
На приеме специалист опрашивает пациента о характере проявлений и ощупывает место поражения. После осмотра назначаются такие процедуры:
- биохимический анализ крови;
- рентген малого таза;
- компьютерная томография;
- МРТ.
Чтобы поделить на стадии деформирующий артроз КПС, используется тот же принцип, что и в случае артроза других видов:
- 1 стадия. Слабо выраженные болезненные ощущения. Дискомфорт проходит после отдыха. Ограничение в подвижности отсутствует, но во время приступов проявляется настолько сильная боль, что человеку трудно лежать, а стоять он не может совсем.
- 2 стадия. Боль проявляется чаще, без приема лекарств проходит редко. Начинаются необратимые воспалительные процессы в строении сочленения.
- 3 стадия. По всей поверхности образуются остеофиты, в редких случаях происходит отрыв крестца либо другие сложные и серьезные деформации суставов.
Причины и механизм развития патологии
Артроз КПС – это дегенеративно-дистрофическая болезнь, поэтому главной причиной патологии называют изнашивание хрящевой ткани с возрастом. Факторами риска развития заболевания являются:
- Особенности деятельности – тяжелоатлеты, грузчики;
- Тяжелая физическая нагрузка;
- Травмы копчика, поясницы;
- Беременность, роды – узкий таз, крупный плод;
- Инфекционные болезни, при которых поражается костная ткань;
- Аутоиммунные заболевания;
- Онкология.
Чаще всего артроз крестцово-подвздошного сочленения встречается у женщин, потому что у мужчин крестец длиннее и более изогнут. Существенную роль играет беременность и рождение детей, когда нагрузка на тазовую область и позвоночник у женщины сильно повышается.
Факторы, которые провоцируют заболевание крестцово-подвздошного сустава, негативно влияют на весь опорно-двигательный аппарат, поэтому рекомендуется сократить их влияние, тем самым снизив риск заболевания. Распространенные причины:
- инфекции;
- отказ от поддерживающих бандажей во время беременности;
- травмы поясничной зоны;
- тяжелый физический труд;
- неравномерное распределение нагрузки;
- малоподвижный образ жизни;
- нарушения аутоиммунных процессов;
- онкология и ревматические патологии.
Крестцово-подвздошное сочленение особенно поддается деформации и развитию заболевания у беременных женщин. Причиной возникновения является постепенное изменение хрящевой пластины. Это хроническое дистрофично-дегенеративное поражение, которое затрагивает тугое сочленение, образованное соприкасающимися поверхностями крупной подвздошной кости и крестца.
Боль усиливается во время движения.
Пациент на протяжении рабочего дня ощущает тянущие и ноющие боли в области поясницы. Особенно они заметны в конце дня или после прогулок, бега, подъема на лестницу, ношения тяжести. Основные проявления:
- тупые боли в поясничном отделе;
- острые приступы при движении;
- ограниченные движения;
- дискомфорт при ходьбе или долгом сидении;
- расшатанная походка;
- спазмы;
- отечность.
Программа лечебных мероприятий подбирается индивидуально каждому пациенту, с учетом личных особенностей и характера заболевания. Существует варианты терапии артроза, которые часто и эффективно применяют:
- препараты;
- ортопедия;
- физиотерапия;
- рефлексотерапия;
- упражнения;
- питание;
- народная медицина.
В медицине причины появления артритов и артрозов связывают:
- с нарушением обменных процессов внутри тела, когда говорят об аутоиммунных заболеваниях;
- с травмами спортивного характера или после аварий;
- в период после хирургических вмешательств;
- вследствие осложнения после инфекционного заболевания.
Иногда процесс воспаления начинается от элементарной старости, когда жизненные функции угасают, усваивание кальция снижается, синовиальная жидкость вырабатывается плохо.
Причины возникновения артрозов крестцово подвздошных суставов:
- Если женщина во время беременности не носит специальный бандаж, то это может привести к воспалению суставов. Молодой здоровый организм справляется с нагрузкой, но если беременность поздняя или беременность многоплодная, то лучше перестраховаться.
- Перенесенные инфекционные болезни. Через лимфу инфекции распространяются по всему организму, попадая и в суставы. Начинается воспаление синовиальной жидкости, которое приводит к разрушению хрящевой ткани и воспалению тканей самого сустава. Явление чаще проявляется на коленном суставе или на кистях рук, крестец тоже страдает, но распознать артроз значительно труднее.
- Травмы. Спортивные занятия, падения от неуклюжести или вследствие гололёда. Это ведет к растяжению связок, а после приводит к артритам и артрозам, особенно если не дать телу отдых.
- Тяжелая физическая работа. Нерациональное распределение нагрузки при переносе тяжестей, например, только на правом плече. Такая привычка приводит к перегрузу сустава – все это факторы риска. Тяжелый труд сказывается на суставах, приводя к быстрому износу. Нагрузку необходимо распределять рационально, давая отдых.
- Малоподвижная работа. Офисные служащие, которые находятся в сидячем положении по 12–14 часов в сутки, страдают артрозами копчика и крестцовых суставов. Длительное сидение может привести к защемлению нерва и застою кровообращения в малом тазу.
- Аутоиммунное заболевание. Это процесс, когда костный мозг начинает вырабатывать антитела к собственным белкам, которые скапливаются в суставных сумках. Подвздошные сочленения не становятся исключением.
- Онкологические заболевания. Раковые опухоли вызывают в организме бурю изменений. Суставы могут страдать не менее других областей.
- Патологии ревматоидного характера.
Терапия
Лечение артроза КПС проводится по нескольким направлениям. Для достижения необходимой динамики лечащий врач предписывает все доступные варианты консервативной терапии.
Для купирования воспалительного очага и начала восстановительной реакции в больном суставе используют следующие группы лекарственных средств:
- Кортикостероиды;
- Анальгетики;
- Гормональные средства с противовоспалительным действием;
- Глюкокортикостероиды;
- Хондопротекторы;
- Витаминные комплексы;
- Пищевые минеральные добавки.
Препараты применяют в следующих формах:
- Таблетки;
- Инъекции;
- Мази;
- Согревающие пластыри.
В момент выраженных симптомов артроза копчикового сочленения проводится блокада сустава. Для быстрого снятия боли используют инъекции обезболивающего медикамента. При патологии гнойного характера прилегающих тканей специалисты назначают антибактериальные средства, которые относятся к пенициллиновой группе.
Для устранения воспаления пациенту рекомендован курс кортикостероидов. Их назначают в виде инъекций либо в форме лекарственных средств местного воздействия. К ним относятся Диклоберл и Диклофенак, Кеторолак и Индометацин. При сильных болевых приступах медикаментозную блокаду проводят с применением Лидокаина, Кеналога, Гидрокортизона, Дипроспана.
Назначение хондропротекторов решает задачу восстановления хрящей в соединении. Препараты в своем составе содержат хондроитин и гиалуроновую кислоту, которые запускают механизм регенерации воспаленных хрящевых тканей, возвращают им гладкость, упругость и эластичность.
Гели и мази используют в терапии патологии. Они способствуют устранению болевого синдрома, существенно разогревая мышцы в районе сочленений. Аптечные препараты делят на 2 вида:
- Согревающие лекарства на красном перце вместе со змеиным либо пчелиным ядом;
- Противовоспалительные обезболивающие мази.
Суть и базовые принципы
Подвздошно-поясничная мышца, упражнения для тренировки которой напрямую связаны с выполняемыми ею функциями, состоит из двух крупных мышечных пучков:
- Большого поясничного. Данная мышца располагается среди мышц брюшного пресса (под группой паховых мышц). В верхней части берет свое начало от первых 6 позвонков. В нижней – крепится к малому отростку (вертелу) бедренной кости. По форме поясничная мышца напоминает веретено и обладает значительным, по отношению к остальным мышцам таза, поперечным сечением. Основной функцией большой поясничной мышцы является сгибание корпуса в тазобедренном суставе.
- Подвздошного. Этот мышечный пучок находится глубоко под мышцами брюшного пресса и располагается в подвздошной ямке. Именно к ней крепится верхний край подвздошной мышцы. Нижняя точка крепления полностью совпадает с нижним краем большой поясничной мышцы. Плоская и широкая подвздошная мышца активно участвует в процессе сгибания корпуса в тазобедренном суставе.
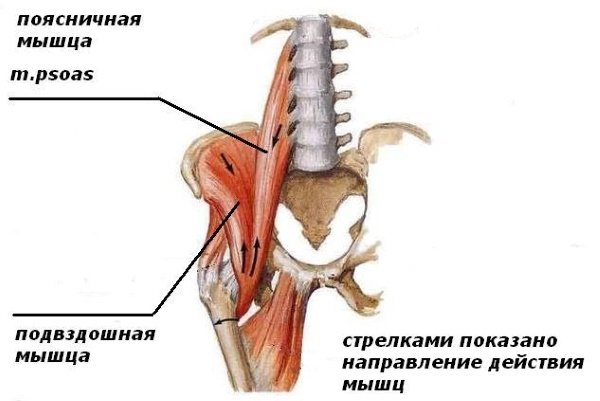
Таким образам обе мышцы имеет идентичные функции, в верхней части происходят из различных точек, а в нижней крепятся маленькими сухожилиями к отростку бедренной кости.
Иннервация (обеспечение мышечных тканей и волокон связью с центральной нервной системой, а, следовательно, и обеспечение их функционирования) подвздошно-поясничной мышцы – нервное сплетение в поясничной области.
Помимо сгибания корпуса в тазобедренном суставе подвздошно-поясничная мышца обеспечивает сохранение баланса тела при зафиксированных суставах. Данная мышца практически не участвует в процессе движения. Однако играет важную роль при формировании естественного физиологического изгиба в поясничном отделе позвоночника у человека.
В связи с этим можно выделить несколько основных факторов риска для подвздошно-поясничной мышцы (ППМ):
| Чрезмерное сокращение | Возникает при длительном неподвижном сидении. В этом случае требуется выполнение упражнений, способствующих расслаблению мышцы. Статические нагрузки и медленные размеренные движения из йоги позволяют справиться с этой задачей, а также растянуть ППМ. |
| Деградация мышцы | Малоподвижный образ жизни и отсутствие регулярных физических нагрузок приводит к ослаблению подвздошно-поясничной мышцы. Для укрепления ППМ требуется выполнение силовых упражнений на тренировку брюшной полости. |
Ввиду всех рассмотренных выше особенностей, касающихся анатомического строения мышцы, мест её крепления и выполняемых ею функций, формируется основной комплекс упражнений для укрепления ППМ, растяжки и расслабления. Для восстановления мышцы необходимо учитывать каждый из факторов, влияющих на нарушение работоспособности подвздошно-поясничной мышцы.
Какими бывают боли в копчике и о чем они свидетельствуют
По характеру боли и времени ее возникновения можно приблизительно диагностировать заболевание, которое ее вызывает.
- Боли в копчике возникают при попытке подняться из положения сидя. Такая иррадиация характерна для спаечных процессов в самом низу живота и рубцов после хирургического вмешательства в области промежности.
- Боли в нижнем отделе позвоночника возникают при наклоне. К ним приводят воспалительные заболевания органов малого таза: придатков, мочевого пузыря, матки; геморрой, заболевания тазобедренных суставов, кисты различной локализации органах малого таза и копчика.
- Острые болезненные ощущения в копчике и ягодицы вызывает невралгия седалищного нерва.
- Тянущие тупые боли свидетельствуют о воспалительных процессах в репродуктивной системе.
- Боли возникают ниже конечного отдела позвоночника – это может быть при опущении промежности, при свище или ректальных трещинах в заднем проходе, переломе рудиментарного сегмента, его подвывихе. Боли остаются, даже если травмы были зафиксированы несколько лет назад.
- Если симптомы – боли выше копчика постоянного характера, усиливающиеся при физических нагрузках и прикосновениях, то скорее всего, это невралгия – воспаления нервов, исходящих из крестцового или поясничного отделов позвоночника.
- У женщин боли в конечном отделе позвоночника бывают связаны с менструацией, беременностью, родами. У мужчин часто встречается «джиповая болезнь» – последствия езды на гусеничной технике или крупногабаритных мотоциклах – транспорте с высоамплитудной вибрацией.
- Сильные болевые ощущения вызывает киста копчика и ее гнойное воспаление.
- Копчик – это рудиментарное образование, конечный отдел позвоночника, из которого формировался хвост. При врожденной патологии – редукции мышц хвоста – у основания копчика возникает полая трубочка, своеобразный свищ, не связанный с самой костной тканью.
Это есть киста, которую называют еще пилонидальный синус или свищ. В этой полой трубочке накапливаются слущенные эпителиальные клетки, естественные жидкости – кровь и лимфа, что образует питательную среду для патогенной флоры, если она туда проникнет. О своей особенности развития человек уже узнает на фазе воспаления, толчок к которому дают инфекционные заболевания и состояния, вызванные травмой или переохлаждением.
Также на болезни копчика влияют возрастные изменения, факторы внешней среды, поражения костной системы инфекциями или аутоиммунные заболевания.
Артроз илеосакрального сочленения
Это хроническая длительно текущая болезнь, волнообразно переходящая в обострение.
Артроз пояснично крестцового отдела позвоночника развивается по тем же законам, по которым идёт тот же процесс в других суставах, характеризуясь теми же признаками: боли, ограничение свободы движений, расстройство функций близлежащих органов.
Обострение болевого синдрома наступает вследствие эпизодов переохлаждения либо ввиду перенапряжения структур, образующих сочленение, либо позвоночного столба в целом. В сферу, охваченную болью, входят не только сами илеосакральные сочленения, но и крестец полностью, отмечается также болевые ощущения при прощупывании поясничного сегмента позвоночника и в районе малого таза.
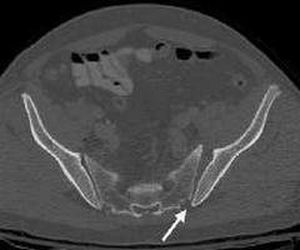
Область илеосакральных сочленений, поврежденных артрозом, на МРТ показана стрелкой
Интенсивность синдрома нарастает при возрастании физической нагрузки (включая быструю ходьбу) либо при сохранении одного и того же положения тела в течение длительного времени, и, наоборот, снижается в положении лежа, поэтому вынужденное ограничение свободы движений способствует улучшению самочувствия.
Ночные боли для заболевания нехарактерны, равно как и хруст и «щелчки», типичные для артрозов других суставов.
Хроническое протекание заболевания ведёт к дегенерации ткани хряща и нарастанию расстройства функции амфиартроза вплоть до резкого ограничения подвижности костей относительно друг друга, что не может не сказаться на походке и осанке пациента.
Диагностический подход
Диагностика крестцово-подвздошного остеоартроза основывается на:
- изучении анамнеза болезни;
- осмотре пациента с проведением антропометрических измерений (в том числе с определением длины обеих нижних конечностей, оценкой походки, биомеханики движений, тонуса и силы мышц, амплитуды движений в поясничном отделе);
- пальпаторном изучении всего позвоночника и его крестцовой зоны;
- проведении необходимых лабораторных и инструментальных исследований: анализов крови, рентгенографии (компьютерной томографии) исследуемой области, позволяющих дифференцировать заболевание от сакроилеита, остеомиелита, травм и онкологического процесса.
Для женщин обязательным является прохождение гинекологического осмотра.
Методы терапии
Лечение артроза крестцово-подвздошных сочленений включает применение всего комплекса противовоспалительных мероприятий и мер реабилитации, включая использование:
- лекарственных препаратов;
- физиотерапии и массажа;
- ортопедического режима.
Прием медикаментов, осуществляемый как пероральным, так и парентеральным способом, включает весь арсенал доступных средств от  НПВС до наркотических анальгетиков.
НПВС до наркотических анальгетиков.
При сильных болях наиболее эффективны медикаментозные блокады с использованием Гидрокортизона, Лидокаина, Дипроспана, Кеналога.
С целью уменьшения интенсивности болевых проявлений, отёчных и воспалительных явлений в соединении, а также для повышения тонуса мускулатуры и расширения объёма движений в позвоночнике применимы методики физиотерапии, включающие в себя:
- лазеротерапию;
- УВЧ-терапию;
- магнитотерапию;
- использование серных и радоновых ванн.
При отсутствии противопоказаний серьёзным подспорьем во врачевании служит применение мануальной терапии и массажа, улучшающих кровоснабжение тканей и их трофику, что способствует восстановлению структуры ткани хряща.
Лечение остеоартроза подразумевает выполнение движений в согласии с их естественной биодинамикой. Следование же предписанному ортопедическому режиму в период обострения болезни требует необходимости сдерживания движений с разумным ограничением степени  мобильности в крестцово-подвздошной области при одновременном создании опоры для позвоночника.
мобильности в крестцово-подвздошной области при одновременном создании опоры для позвоночника.
Это достигается ношением специального бандажа для фиксации поясничного отдела, что позволяет разгрузить пояснично-крестцовый сегмент спины, особенно в пору беременности.
Те же функции присущи и полужёсткому поясничному корсету (позволяющему уменьшить болевые проявления, снять спазмы в мускулатуре ягодичной зоны и спине), если он рекомендован к использованию ортопедом, который подбирает средство в индивидуальном порядке и отменяет его ношение после отпадения потребности в нём.
В периоды обострений артроза ограничивать продолжительность пеших прогулок и избегать многочасового сидения.