Шейный миозит
Содержание:
- Симптомы заболевания
- Лечение миозита мазями
- Симптомы
- Шейный миозит у детей
- Что такое шейный миозит?
- Классификация
- О чем говорит тупая и режущая боль в шее
- Упражнение на увеличение подвижности шеи
- Симптомы
- Метод физиотерапии
- Что такое миозит мышц
- Признаки
- Лечение
- Разновидность миозитов
- Диагностика
- Возможные осложнения
- Симптомы и признаки миозита мышц
- Какие медикаменты?
- Лечение лекарственными препаратами
- Причины возникновения воспаления
- Признаки острого течения и профилактические меры
Симптомы заболевания
Главные признаки острого миозита:
- сильные боли в области шеи;
- появление уплотнений в мышцах;
- существенное ограничение свободы движения головой;
- покраснение, отечность кожи шеи (бывают редко);
- резкий подъем температуры, лихорадка (при гнойном поражении мышц).
Симптомы миозита пациент ощущает чаще всего утром после сна. Пальпация воспаленных мышц отзывается резкими болями. Они могут иррадиировать в затылок, плечи, под лопатку или в грудную клетку, усиливаться по ночам, при резком изменении погоды.
Боль, прогрессируя, нарастает и распространяется вниз, до плечевого сустава. Она может внезапно стихнуть, но коварность болезни заключается в том, что воспалительный процесс тем не менее продолжается. Из-за этого происходят смещения шейных позвонков, «перекашивается» шея.
Если патология протекает легко, боль, как правило, исчезает самостоятельно за считанные дни. Но если не принять адекватных лечебных мер, миозит может затянуться на недели, месяцы и давать время от времени внезапные рецидивы. При прогрессирующем миозите усиливается мышечная слабость. Привычные бытовые действия даются больному человеку с большим трудом. В конечном итоге может развиться атрофия мышц — частичная или полная.
Хронический миозит обостряется при переохлаждениях, перемене погоды. Но самое опасное — воспалительный процесс может охватить здоровые мышцы гортани, пищевода, плеч, спины и даже ягодиц. В таких случаях становится трудно проглатывать пищу, дышать из-за мучительного кашля или одышки. Эти симптомы характерны для всех разновидностей заболевания.
Лечение миозита мазями
Мази, в состав которых входят нестероидные антивоспалительные средства, способны обеспечить максимальное содержание активного вещества непосредственно на участке применения. При этом негативное влияние на организм менее выражено, чем при пероральном употреблении лекарства. Среди минусов таких мазей можно назвать то, что составляющие препарата имеют различную степень всасывания с поверхности кожных покровов. Помимо этого, препарат частично может оставаться на одежде или впитываться в перевязочный материал.
Гелевые препараты всасываются в ткани качественнее, чем мази, поэтому их системное воздействие эффективнее.
- Траумель C – антивоспалительный, анальгезирующий, иммуностимулирующий препарат. Используется для относительно небольших участков кожи. Препарат втирают от 3-х до 5 раз в сутки. Можно использовать с фоно- и электрофорезом. Длительность терапии от 2-х до 4-х недель.
- Гевкамен – отвлекающая и обезболивающая мазь, применяется для наружного натирания. Используют 2-3 г мази до 3-х раз в день. Длительность терапии зависит от формы и тяжести воспалительного процесса.
- Мефенат – нестероидная антивоспалительная мазь, терапевтическое действие которой может продолжаться до 20 часов. Мазь следует наносить на болезненные участки кожи специальным приспособлением, которое поставляется в комплекте, до 3-х раз в сутки. Допускается наносить мазь под повязку.
- Эспол – комплексный обезболивающий разогревающий антивоспалительный препарат на основе стручкового перца. Эффект от мази наблюдается спустя несколько минут после нанесения и длится до 2-х часов. Наносят эспол на чистые кожные покровы до 3-х раз в сутки.
- Фастум-гель – препарат на основе кетопрофена, его наносят небольшим слоем до 2-х раз в день на болезненную область и нежно втирают. Можно использовать гель в комплексе с фонофорезом, либо ионофорезом.
- Розтиран – мазь на основе эфирных масел пихты, эвкалипта, муската, ментола. Мазь можно использовать и взрослым и деткам от 2-х лет. Розтиран наносят до 4-х раз в день, длительность лечения – до пяти дней.
- Скипидарная мазь – обладает местно-раздражающим и антивоспалительным действием, используется наружно для растираний.
- Дип Релиф гель 5% — комплексный препарат на основе ибупрофена и левоментола. Гель следует наносить на болезненную зону и втирать до полного впитывания в кожу. Между натираниями должно пройти не менее четырех часов. Курс натираний – до 10 суток.
- Диклак-гель – препарат на основе диклофенака, эффективно купирует отечность, боль и воспалительный процесс. На кожу наносят полоску до 5-8 см до 3-х раз в сутки. Лечение продолжают 1-2 недели.
- Диклофенак натрия гель 1% — отечественный и более дешевый аналог Диклак-геля. Можно использовать детям от 6 лет. Длительность терапии до 5 суток.
- Доларен-гель – эффективная комбинация диклофенака натрия и метилсалицилата. Гель прекрасно проникает сквозь кожу в низлежащие ткани, его рекомендуется использовать до 4-х раз в день на протяжении 10 суток.
- Индовазин гель – комбинация индометацина и троксевазина, которые дополняют и усиливают эффект друг друга.
- Апизартрон – мазь на основе яда пчел, используется до 3-х раз в день до полного излечения. После нанесения мази следует тепло укутать пораженную поверхность тела.
- Випросал – мазь, которая содержит яд гюрзы. Препарат следует втирать в пораженную зону до 2-х раз в день. Длительность лечения – от 7 до 30 дней.
- Випратокс – линимент на основе змеиного яда. Стандартная схема использования – от 5 до 10 мл препарата до 2-х раз в день.
Медикаментозное лечение миозита может быть дополнено другими лекарственными препаратами: миорелаксантами, спазмолитиками, антибиотиками. Целесообразность назначения таких препаратов определяет доктор.
Лечение каким-либо из вышеперечисленных средств следует проводить с учетом индивидуальной чувствительности организма. При склонности к аллергическим реакциям рекомендуется для начала опробовать наружное средство на небольшом участке кожи, и только затем приступать к полноценному нанесению препарата.
Симптомы
Многое зависит от возраста ребенка. Чадо в 6-7 лет вполне может словами сообщить родителям, где и как у него болит, а вот малыши до 3 лет, подверженные недугу ничуть не меньше остальных, будут просто капризничать
Важно вовремя рассмотреть признаки болезненного состояния и оказать ребенку помощь
К главным симптомам миозита относится боль. Она почти постоянная, усиливающаяся при совершении движений, многие движения становятся ограниченными, поскольку попытки повернуть голову или посмотреть вверх сопровождаются острой резкой болью, которая не дает продолжить движение.
Дополнительным признаком может служить боль при пальпации — если мама попытается потрогать шею ребенка, кроха будет плакать и жаловаться, когда она коснется пораженного участка. У него нарушается аппетит, ему становится сложно заснуть, может подняться температура.
Сама пораженная мышца становится более жесткой, напряженной. Это нетрудно заметить даже при визуальном осмотре шеи. Ребенок постарше сможет рассказать, что боль отдает в лопатку, затылок или плечевой сустав. Малыш этого, естественно, рассказать не сумеет.
Довольно часто у детей наблюдается интенсивная головная боль, она может быть настолько сильной, что даже движения челюстями будут даваться с большим трудом, в этом случае ребенок начнет отказываться от приема пищи.
Наиболее часто наблюдается односторонний миозит, то есть пораженной оказывается только одна часть шеи.
Шейный миозит у детей
Чаще воспаление шейных мышц встречается у детей уже после 2-3 лет. Острый процесс может длиться до 3-х недель. Миозит, длящийся более этого срока, считается хроническим, и в этом случае необходимо обязательно найти его причину
Важно помнить, что чем младше ребенок, тем тяжелее протекает у него заболевание
Любое сильное переохлаждение из-за сквозняков или ребенка одели не по погоде, неправильное положение тела во время сна, травмы, инфекции могут вызвать и у детей шейный миозит, причем это возможно в любом детском возрасте.
К инфекционным причинам можно отнести:
- наличие паразитов (трихинеллы или эхинококки),
- токсическое действие лекарств,
- инфекционное поражение мышц, вызванное патогенными или условно-патогенными микроорганизмами, вирусами и даже туберкулезной палочкой.
Любая из этих причин, приводящая к развитию воспалительного процесса в мышцах, приводит к нарушению кровоснабжения и спазмам, последующему отеку и сдавлению нервных окончаний. Все это приводит к ограничению движений и болезненным ощущениям.
Симптомы миозита не всегда можно заметить, особенно у самых маленьких детей. Организм ребенка может среагировать такими симптомами, как болью в области шеи и плечевого пояса, повышением температуры, слабостью, состоянием интоксикации. Если понаблюдать за состоянием малыша, то можно заметить, что у него из-за болей ограничены движения в шейном отделе. Ребенок из-за боли плохо спит ночами, капризничает. Более старшие дети могут уже показать и пожаловаться, где у них болит.
Помимо этого, в процесс вовлекаются рядом находящиеся органы, что приводит к появлению дополнительных симптомов. Если вовремя не начать лечение, то в дальнейшем это может привести к мышечной атрофии.

Что такое шейный миозит?
Нет такого человека, который хоть раз в жизни не сталкивался с шейным миозитом. При пробуждении утром тяжело оторвать голову от подушки и в течение дня болит шея. Болевые ощущения возникают от любого движения головой и могут распространяться на плечи и спину.
Все эти симптомы говорят о начале шейного миозита. Что такое миозит? Такая патология приносит дискомфорт и боль, но легко и быстро поддается лечению. Также при несвоевременно оказанной помощи могут возникнуть осложнения, когда пациент не может делать движения головой.
В таких случаях человек не может обойтись без посторонней помощи, чтобы обслужить себя. Последние стадии миозита приводят к атрофии мышц шеи, при которой человек не может удерживать голову и она все время опускается к груди.
Симптомы миозита:
- боль ощущается во время движения и прикосновения;
- в пораженной области имеется гиперемия и отек;
- мышцы шеи находятся в напряжении;
- повышение температуры;
- общая интоксикация организма;
- мигрень.
Причины:
- инфекции и бактерии;
- нарушение обменных процессов;
- неудобное положение длительное время;
- сквозняк и переохлаждение организма;
- издержки профессиональной деятельности;
- травмы;
- токсические воздействия.
Классификация
Классификация миозита шеи зависит от стадии заболевания, ее причин и особенностей течения. По этиологическому фактору болезнь может быть:
- инфекционной, являющейся следствием перенесенных пациентом бактериальных, вирусных, реже – грибковых инфекций;
- токсической, развивающейся при скоплении в организме человека токсинов или радиоактивных веществ;
- паразитарной, которая возникает на фоне гельминтоза или других заболеваний, вызванных паразитами;
- травматической, появляющейся в результате ушибов, травм, растяжений.
С учетом особенностей течения миозит шейных мышц делят на:
- острый;
- хронический;
- гнойный;
- полимиозит, поражающий несколько групп мышц одновременно;
- дерматомиозит, который, помимо мышц, затрагивает также кожные покровы, придавая им синюшного оттенка.
Но самой часто встречающейся формой миозита является острая. Если ее лечение было начато несвоевременно, либо проведено неправильно, то она постепенно перетекает в хронический, вялотекущий патологический процесс. При проникновении в пораженную мышцу инфекционных агентов развивается гнойная форма шейного миозита.
Градация болезни основывается не только на этиологии, но и на стадийности ее развития. С учетом этой особенности течения патологии выделяют 3 ее стадии:
- Первая. В этот период миозит шейных мышц проявляется яркими симптомами, основным из которых является болевой синдром. Пациенту трудно поворачивать голову, наклонять ее, поднимать. Некоторые больные вынуждены занимать обездвиженную позу до исчезновения болевых ощущений.
- Вторая. На данном этапе симптомы могут исчезнуть без лечения, но это не значит, что миозит полностью прошел. Если патология была вызвана вирусным или бактериальным заболеванием, то она может с новой силой проявиться через некоторое время.
- Третья. На третьей стадии миозит обычно переходит в хроническую форму, что связано с отсутствием или прерыванием лечения на втором этапе прогрессирования болезни.
О чем говорит тупая и режущая боль в шее
Болит шея – распространенный симптом у людей, страдающих заболеваниями опорно-двигательного аппарата. Для диагностики обращаются к терапевту, направляющему человека к узким специалистам после лабораторно-инструментальных тестов. Лечение зависит от диагноза, самочувствия и возраста пострадавшего.
Признак бывает спровоцирован неправильным положением тела во время сна, сидения за компьютером, употребления пищи, чтения книг. Позвоночник должен находиться в прямом положении, даже в области плечевого пояса.
Чтобы устранить недостатки, выполняют следующие методы:
- делают упражнения каждый день с помощью ЛФК, йоги, пилатеса;
- занимаются плаванием;
- покупают ортопедическую подушку и матрас, повторяющие физиологические изгибы тела.

Если негативное ощущение приобрело острый характер, специалист заподозрит отклонение, приводящее к развитию осложнений без своевременного выявления:
- Воспалительная патология суставов. Артрит, артроз – дисфункции, формирующиеся после 45 лет. Постепенно суставная полость уменьшается, снижается количество синовиальной жидкости, на костях образуются наросты. Они сдавливают нервные окончания. Кровь хуже циркулирует в очаге поражения, что приводит к деформации, атрофии.
- Прострел. Так называется состояние, при котором образуется мышечная боль при продолжительном нахождении на сквозняке.
- Мышечные спазмы. У детей появляются по причине чрезмерного повышения температуры свыше 38,5 градусов. Это приводит к судорогам. У взрослых признаки формируются при физическом перенапряжении.
- Инфекционно-воспалительные патологии. Рядом с нижней челюстью располагаются лимфоузлы. Когда через них проходят инфекционные агенты, активизируется иммунная система. Лимфоузлы увеличиваются в размерах, неприятное ощущение отдает в переднюю часть шеи. Они уменьшаются после антибиотикотерапии.
- Искривление позвоночника. Развивается из-за постоянно неправильного положения тела в пространстве, врожденных дефектов, ношения неудобного рюкзака или сумки. Появляется асимметрия, вызывающая невралгию. В осложненных случаях формируется сколиоз.
- Остеохондроз. Это истончение межпозвоночных дисков, приводящее к невралгии. Отдача происходит в руки, плечи. Чем меньше становится диск, тем выше риск обездвиживания, онемения, неврологических реакций.
- Грыжа. Трещины, повреждение межпозвоночных дисков вызывают острую болезненность. Тяжело вставать, садиться, передвигаться. Люди склонны к серьезным деформациям позвонков, приводящим к нарушению двигательной активности.
- Травмы. В мягких тканях (мышцы, связки, сухожилия) образуются разрывы, растяжения. Кости подвержены переломам, трещинам. Появляются при случайных падениях, ударах, ушибах.
- Сосудистые нарушения. Часто патология развивается в венах по причине тромбофлебита. Если у пациента нарушение свертывающей системы, возможен тромбоз. В результате закупорки мелких капилляров формируется онемение.
Это часть причин, вызывающих негативный признак. Даже если человек не уверен в природе воспалительного процесса, рекомендуется обратиться к врачу. Диагностикой занимается терапевт, ортопед, невролог, кардиолог, флеболог, хирург.
Терапию может проводить сразу несколько врачей. Например, при наличии остеохондроза обращаются к ортопеду. Если состояние усугубляется, оперативное вмешательство проводит хирург.
Упражнение на увеличение подвижности шеи
Первое упражнение по облегчению боли в области шеи поможет восстановить подвижность шеи. Также оно прямо способствует улучшению состояния человека путём расслабления мышц и облегчению боли.
Шаги выполнения упражнения.
- Обернуть полотенце вокруг шеи.
- Взять левой рукой правую сторону полотенца, правой – левую сторону.
- Поднять руку, которая находится спереди, так, чтобы полотенце было на той же высоте, что и щека.
- На этой высоте нужно потянуть с помощью руки и полотенца голову в сторону. Делать так 10 раз.
- Сменить руки.
- После выполнения нужно взяться двумя руками за полотенце и потянуть концы его вверх. Голова в это время отклоняется назад, а взгляд направляется наверх.
Делать всё это упражнение требуется два раза в день – утром и вечером.
Важно! В первые дни выполнения данного упражнения мышцы будут сильно болеть, однако затем дискомфорт уменьшится, а напряжение спадёт
Симптомы
Основным признаком воспаления шейных мышц является ноющая боль. Обычно она поражает только одну часть шеи, но может и проявляться с обеих сторон. При этом больной старается как можно меньше двигать шеей, чтобы не возникало неприятных болевых ощущений. С течением болезни, боли постепенно усиливаются, движения шеей ограничены – невозможно повернуть голову, совершить наклон и т.д. Болевые ощущения могут отдавать в затылок и в висок.

Также миозит может сопровождаться следующими симптомами:
- Припухлость в области позвонков.
- Покраснение и отёчность кожных покровов.
- Повышение общей температуры.
- Поражённая область шеи на ощупь горячая.
- Боль при жевании, глотании, чихании.
- Кашель.
Одно только возникновение боли – уже повод обратиться к врачу.
Метод физиотерапии
Многие думают, что знают, как лечить миозит шеи, и начинают прогревать его без предварительного обращения к специалисту. Это неправильно, ведь в первую очередь необходимо установить вид заболевания. Гнойные процессы ни в коем случае нельзя греть, это усилит размножение микробов.
Основные используемые физиотерапевтические методы:
- ультразвук;
- магнитотерапия. Её можно проводит и домашних условиях. Сейчас выпускается множество компактных аппаратов, находящихся в свободной продаже;
- электрофорез. С его помощью обеспечивается доставка лекарственных средств в воспаленные мышечные волокна;
- моксотерапия.
Отдельно стоит выделить мануальную терапию, лечебный массаж и сухие теплые обертывания.
Что такое миозит мышц
Миозит является болезнью мышечной материи, обладающий воспалительным, травматическим, хроническим характером, который сопровождается болями и слабостью по всему телу. Зачастую болезнь можно обнаружить в мышцах спины, шеи, плечи, грудной клетки.
Отсутствие терапии миозита на ранних этапах ведет к поражению большого мышечного массива (полимиозиту), воспалительному процессу кожи (дерматомиозиту), нервных волокон (нейромиозиту) и суставов (артрит с миозитом).

Тяжесть миозита способна сильно колебаться. Наиболее распространенные миозиты – шейный и поясничный, встречается такой вид хоть раз в жизни практически у всех людей. Зачастую они остаются не выявленными и не диагностированными, так как многие люди принимают возникновение миозита за обострение остеохондроза. Однако, могут встречаться и тяжелые формы болезни, которые нуждаются в госпитализации и продолжительной терапии.
Признаки
Первые симптомы, как правило, возникают через 2-3 дня после негативного влияния порождающего фактора (перенапряжение мышц, инфекция, сквозняк). Главные симптомы – это боли. Боли распространяются по боковой области шеи и проходят к затылку до плечевого пояса. Задняя поверхность шеи содержит определенные точки, при нажатии на которые возникает резкая боль. Симптомы болей в данных точках позволят заподозрить заболевание.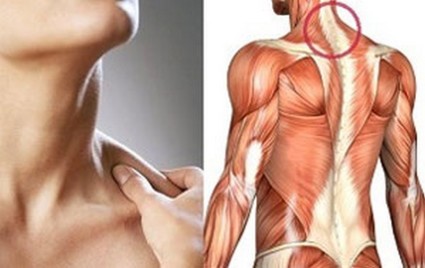
Шейно-плечевой пояс является местом с высокой уязвимостью, так как в данной области тела проходит большое количество важнейших нервных окончаний, которые при минимальном дискомфорте могут воспалиться.
Болезнь в большинстве случаев заявляет о своем существовании утром после сна из-за спазмов воспаленных мышечных волокон, появления отечности и нарастающей ноющей боли. Прогресс недуга проходит с одного либо с другого бока шеи от затылка до плечевого сустава и даже опускается ниже.
Симптомы шейного миозита характеризуются нарастанием боли, которая становится еще более интенсивной при поворотах и наклонах головы. Боль сохраняется в состоянии покоя и не уменьшается после сна. Часто человек попросту старается свести к минимуму движения головой, чтобы не напрягать пораженные мышцы.
Симптомы миозита мышц шеи – это также наличие плотных тяжей (очагов воспаления) по ходу мышц, боли при их касании. Кожа над пораженными мышцами может краснеть, отекать. Возможно повышение местной температуры. Состояние мышц становится хуже даже при малейшем воздействии холода (сквозняка или дождя), в результате чего боли намного сильнее, а движения еще более ограниченны.
Легкое течение миозита может купироваться самостоятельным образом по прошествии нескольких дней, тем не менее, при отсутствии должного лечения недуг способен затягиваться и рецидивировать.
Симптомы миозита у детей несколько сложнее и тяжелее, чем у взрослых. Боли носят ноющий либо тянущий характер. Наблюдается повышение температуры, головные боли, мышцы болезненны при их прощупывании. Чем младше ребенок, тем тяжелее протекает заболевание. Характерной особенностью болезни в детском возрасте является воспаление не только мышечных волокон шеи, но и гортани, пищевода.
Любой медицинский форум в интернете содержит множество комментариев по поводу симптомов болезни, благодаря которым можно заранее предположить развитие миозита.
Лечение
В независимости от этиологического фактора, способы того, как лечить миозит всегда будут консервативными. Медикаментозная терапия предусматривает применение:
- антибактериальных и противопаразитарных средств;
- противовоспалительных веществ;
- антигистаминных и жаропонижающих лекарств;
- глюкокортикоидов и спазмолитиков;
- витаминных комплексов и иммуномодуляторов.
Другие способы консервативной терапии миозита включают в себя:
- введение новокаиновых блокад с большой концентрацией кортикостероидов;
- физиотерапевтические процедуры, а именно прогревания и УВЧ;
- курс лечебного массажа;
- манипуляции мануальной терапии — показано только в случаях отсутствия у пациента противопоказаний.
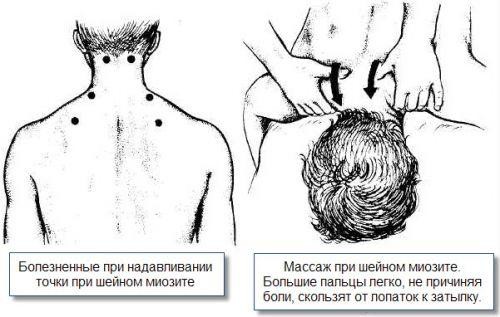 Массаж при шейном миозите
Массаж при шейном миозите
При развитии гнойного типа недуга, лечение шейного миозита у детей и взрослых направлено на вскрытие гнойника. После этого полость промывают антисептическими растворами и проводят дренирование марлевой салфеткой. Больным стоит помнить о необходимости осуществления перевязок. Как только рана очистилась от патологического содержимого, накладывают повязки с лечебными мазями, способствующими регенерации тканей.
В дополнение к основным способам терапии можно устранить симптоматику миозита в домашних условиях путём:
- постельного режима;
- соблюдения щадящего рациона, составленного лечащим врачом;
- выполнения ЛФК.
Разновидность миозитов
Виды миозита распределяются по следующим критериям:
- причины возникновения;
- локализация;
- происхождение;
- течение;
- область распространения.
Все виды миозита характеризуются идентичными симптомами и причинами возникновения. Необходимо помнить, что своевременное лечение является успехом быстрого и качественного выздоровления.
Опасность миозита:
- напряжение мышц шеи;
- сильная боль;
- мышцы становятся уплотненными и реагируют на различные раздражители. Это движение, погодные катаклизмы, ночной сон;
- при своевременном лечении боль и симптомы воспаления купируются через несколько дней;
- при наличии неблагоприятных факторов может наступить рецидив заболевания. Сюда относится переохлаждение, физическая нагрузка;
- может развиться мышечная слабость. Больной в полной мере не сможет за собой ухаживать, при движении будет нестерпимая боль;
- шейный миозит представляет сбой опасность возникновения воспаления и боли в мышцах гортани и органах дыхания. В процессе этого пациенту будет трудно глотать и выполнять дыхательные движения;
- при миозите могут откладываться соли кальция и причинять дискомфорт.
Диагностика
Поставить диагноз — воспаление мышц шеи, представляется возможным уже на этапе осуществления ортопедом мероприятий первичной диагностики, которые включают в себя:
- ознакомление с историей болезни — для определения основополагающего этиологического фактора с патологической основой;
- анализ жизненного анамнеза пациента — это нужно в тех ситуациях, когда миозит развивается у здорового человека;
- осмотр и пальпацию пораженного участка;
- детальный опрос больного — для установления степени интенсивности выражения симптоматики.
В некоторых случаях необходимо осуществление дополнительных диагностических мероприятий, а именно инструментальных процедур, среди которых:
- УЗИ;
- рентгенография;
- электромиография;
- биопсия.
Кроме этого, может понадобиться консультация таких специалистов:
- ревматолога;
- инфекциониста;
- хирурга.
Лабораторные изучения биологических жидкостей человека в этом случае ограничиваются проведением общеклинического и биохимического анализа крови, что может указать на протекание какого-либо базового недуга.
Возможные осложнения
Многие пациенты не обращаются к врачу с этой проблемой, предпочитая лечить миозит самостоятельно с помощью мазей, прогреваний и т.д. Это возможно, если воспаление несильное и возникло из-за неудобной позы или после нахождения на сквозняке. Однако, случаи сильного воспаления нельзя оставлять без врачебной помощи, иначе могут возникнуть серьезные осложнения. Миозит имеет свойство прогрессировать, в воспалительный процесс вовлекаются все новые группы мышц. Воспаление может распространиться на мышцы пищевода, гортани, дыхательные мышцы. Тогда у больного возникнуть трудности с глотанием, одышка, кашель.
Острое воспаление без должного лечения переходит в хроническое, при котором боли будут то стихать, то обостряться. Постепенно разовьется атрофия пораженных мышц, их укорочение.
Атрофия мышц, которая может развиться, если не лечить миозит, является не самой большой опасностью. Страшнее то, что прогрессирующая болезнь поражает здоровые мышцы. От плеча болезнь быстро распространяется, делая жизнь человека невыносимой. Рука перестает функционировать, а это означает прямой путь к инвалидности с потерей трудоспособности.
– Всегда присутствует чувство слабости, вялости и усталости;
– Чувствуется мышечная слабость, которая может сохраниться на всю жизнь;
– Очень трудно проглатывать пищу, так как воспаление может перейти на мышцы горла и пищевода;
– Поврежденные мышцы со временем могут атрофироваться;
– Могут возникнуть сложности при физических нагрузках и при подъеме по лестнице;
– Появление сильной одышки.
Если своевременно обратились к доктору, правильно отнеслись к его рекомендациям, правильно лечились, то миозит шейного отдела способен быстро уйти без каких-либо осложнений на организм. Если же отказываться от должного лечения, игнорировать рекомендации врача, что патология перейдет в хроническую форму и лечение может затянуться на долгие годы.
Симптомы и признаки миозита мышц
Учитывая расположение воспаления, у пациента могут прослеживаться различные признаки заболевания.
Симптомы шейного миозита
Миозит шеи, обычно, вызывается сквозняками. Его выражение наступает в утреннее время спустя 1-2 дня после того, как человеку «продуло шею».

Какие основные признаки:
- Трудно двигать головой;
- Повышается температура тела (в некоторых случаях может отмечаться лихорадка);
- Болевые ощущения в лобной, затылочной части и ушах;
- Слабость в мышцах;
- Нарушенный глотательный рефлекс;
- Регулярное нарастание болей: сперва возникает ноющая боль при движении, позе – боли есть даже в спокойном состоянии;
- Краснота кожи в шейном отделе;
- Перемена погоды отражается на силе болей;
- Отеки в шейной области.
Миозит поясничного отдела
Для миозита спинных мышц характерно продолжительное течение. Пациенты оставляют жалобы на сильные боли в голове и общую слабость, боли, усиливающиеся при наклоне или повороте. Признаки миозита спины способны выражаться все сразу или со временем с развитием заболевания:
- Боли ноющего характера в мышцах поясницы;
- Ограничение подвижности;
- Уплотнение мышц;
- Кожные покровы над проблемной областью припухают и краснеют;
- Боли при ощупывании мышц;
- Чувствуется регулярное напряжение мышц;
- Боли в суставах;
- Возникает состояние озноба;
- Увеличение температуры тела.
Боли способны усиливаться при перемене погодных условий либо атмосферного давления.
Миозит грудных мышц
Для миозита грудных мышц характерно увеличение болей. Болевые ощущения не покидают больного даже в спокойном состоянии. Признаки грудного миозита:
- Общее недомогание;
- Перемены погоды повышают боли;
- Болевой синдром в грудной клетке;
- При пальпации мышцы кажутся бугристыми;
- Чувство спазмирования (онемения) мышц, в особенности в утреннее время;
- Кожные покровы над проблемной зоной припухает и краснеет;
- Нажатие на мышечные волокна провоцируют усиление болей;
- Увеличивается температура тела и возникает озноб;
- Грудные мышцы легко прощупываются.
Какие медикаменты?
Медикаментозное лечение проходит под наблюдением врача. Широко применяются противовоспалительные мази:
- Диклофенак;
- Нурофен;
- Индометациновая;
- Кетонал.
Мазь аккуратными и плавными движениями втирается в пораженный участок на шее.
Еще показаны мази с согревающим эффектом:
- Апизатрон;
- Финалгон;
- Никофлекс.
Также можно использовать для втирания Меновазин. Все эти перечисленные средства улучшают трофику тканей, снимают напряжение мышц шеи.
Еще в острый период показан прием анальгетиков и противовоспалительных препаратов. Дополнительно к лечению добавляются физиотерапевтические процедуры и народные средства.
Лечение лекарственными препаратами
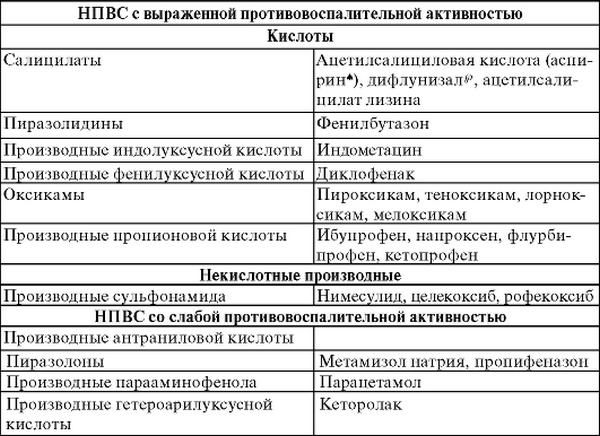
Если заболевание спровоцировано какой-то другой патологией, то основные силы направляются на ее лечение. Например, если причина в сахарном диабете, то назначается регулярное введение определенной дозы инсулина (если это инсулинозависимый тип), проводится коррекция питания, гормональная терапия. Если причиной является ревматизм, назначаются НПВС (нестероидные противовоспалительные средства), анальгетики, хондропротекторы. При ангине – антибактериальная терапия.
Лечение при миозите включает:
НПВС для уменьшения воспалительного процесса. Вследствие этого отечность тканей уменьшается, прекращается давление на нервные окончания, боль уменьшается. В таблетированной форме используются Индометацин (Метиндол), Этодолак, Аэртал, Пироксикам. В виде инъекционных препаратов используются Ларфикс, Теноксикам, Диклофенак. Последний также выпускается в виде геля. Использовать лекарство в виде геля или мази при миозите шеи предпочтительнее. К ним относят Вольтарен, Олфен, Фастум-гель, Быструм-гель. Мазь от миозита шеи оказывает местный эффект, быстрее проникая в место поражения;
При острой форме обязательно соблюдение постельного режима и диетического питания.
Причины возникновения воспаления
Теперь разберем основные причины, при которых может возникнуть шейный миозит:
- Некоторые заболевания инфекционной природы: ОРВИ, ангина, ревматическая болезнь, снижение иммунитета.
- Заболеванию подвержены музыканты и офисные работники. То есть те люди, которые постоянно держат мускулатуру шеи в напряжении.
- Часто травмы шеи: растяжения, переломы верхних конечностей могут дать воспалиться мышцам.
- Длительный стресс, депрессия, переохлаждения снижают иммунитет, поэтому риск увеличивается.
- Паразиты при выделении своих токсинов повреждают мышцы шеи.
- Болезни опорно-двигательного аппарата, так как человек может находить в неудобной позе длительное время.
- Различные отравления, вредные привычки и сопутствующие заболевания (сахарный диабет) оказывают влияние на организм.
Признаки острого течения и профилактические меры
При острых течениях могут опухать мягкие ткани, покраснения кожи. Болевой синдром бывает резким. Также может подняться температура. Все это способно привести к мышечной слабости. Иногда дело доходит и до атрофии.
В тех случаях, когда при болезни повышается температура, назначают жаропонижающие таблетки и лекарства.
Голова и шея при таком заболевании должны находиться в анатомически правильном положении, чтобы мышцы могли вовремя расслабляться.
Профилактические методы:
- человек должен избегать сквозняков и долгого пребывания на холоде;
- не перенапрягать мышцы;
- своевременно обращать внимания на инфекционные заболевания, применять нужное лечение;
- во время болезни простудного характера, соблюдать постельный режим;
- следить за осанкой и менять статичное положение тела, головы, шеи.
Чтобы вовремя предупредить болезнь, стоит внимательно относиться к своему здоровью и следить за образом жизни.
Статья проверена редакцией