Непроходимость маточных труб
Содержание:
- Репродуктивные технологии при непроходимости маточных труб
- Что такое непроходимость маточных труб?
- Варианты диагностики
- Наши медицинские центры
- Причины трубной непроходимости
- Методика проведения
- Гистероскопический и кольпотомический доступы
- Лечение: непроходимость маточных труб
- Реабилитационный период
- Как исследуют проходимость маточных труб
- Размер маточных труб у женщин
- 1 Причины непроходимости
- Строение и функции маточных труб
- Роль маточных труб в зачатии
Репродуктивные технологии при непроходимости маточных труб
Иногда случается так, что операция прошла успешно и труба становится проходимой, но беременность не наступает. Проблема может скрываться в низкой активности фимбрий. Реснички, которые должны продвигать яйцеклетку на встречу к сперматозоиду остаются неподвижными, поэтому зачатия не происходит.
 Всем женщинам с трубно-перитонеальным бесплодием показано проведение ЭКО. На фото показано оплодотворение яйцеклетки при ЭКО.
Всем женщинам с трубно-перитонеальным бесплодием показано проведение ЭКО. На фото показано оплодотворение яйцеклетки при ЭКО.
Многие регионы России квотируют эту процедуру из местного бюджета. Врачи настоятельно рекомендуют перед реализацией протокола экстракорпорального оплодотворения удалить те участки, в которых сформировались спайки. Они объясняют, что сохранение непроходимой трубы снижает шансы на успешное зачатие. Дело в том, что пересаженный эмбрион может проникнуть в полость придатка матки и начнет в ней развиваться. Внематочная беременность потребует проведения операции. Кроме того, спайки в трубах доставляют определенный дискомфорт женщине. Поэтому отказываться от тубэктомии в такой ситуации не следует.
Что такое непроходимость маточных труб?
Маточные или фаллопиевы трубы представляют собой 2 тонкие трубки, которые с обеих сторон отходят от матки в сторону яичников. Внутренняя слизистая оболочки выстлана эпителием с ресничками, и их главной функцией является перемещение оплодотворенной яйцеклетки, да и вообще яйцеклетки, в маточную полость. В этой анатомической структуре происходит встреча мужской и женской половых клеток, там же яйцеклетка и оплодотворяется.
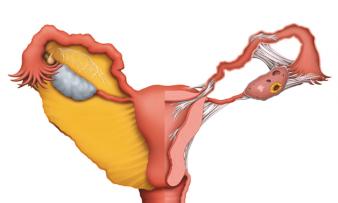
Она бывает двух видов:
- функциональная – когда нет никаких анатомических видимых дефектов;
- органическая – вызванная изменениями в фаллопиевых трубах, что препятствует их полноценной проходимости.
Варианты диагностики
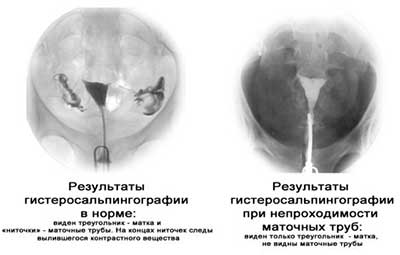
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-ВС: с 8.00 до 22.00Call-центр: с 8.00 до 0.00
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00Call-центр: с 8.00 до 0.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 06.00Call-центр: с 8.00 до 0.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00Кабинет КТ: с 8.00 до 6.00Call-центр: с 8.00 до 0.00
МРТ и КТ
Причины трубной непроходимости
Среди причин можно выделить врожденные, связанные с неправильным развитием половых органов, и приобретенные в течение жизни женщины. Последние могут быть механическим и функциональными.
Механические причины
К ним чаще всего приводят половые инфекции, эндометриоз или спайки. Венерические заболевания вызывают воспалительную реакцию. Особенно опасны в этом плане гонорея и хламидийная инфекция. Они вызывают активное образование гнойных масс, из-за чего стенки труб в буквальном смысле «склеиваются» между собой. Образуется соединительная ткань, которая деформирует саму трубу, сужает ее просвет, нарушает состояние слизистой оболочки. Так как просвет яйцевода всего 2–4 мм, эти изменения быстро приводят к полной или частичной непроходимости.
Очаги эндометриоза, функциональной внутренней оболочки матки, могут разрастаться в яичнике или в самой трубе. Это тоже приводит к развитию спаечного процесса и к таким же последствиям.
Третья основная причина — аборты и хирургические вмешательства. Воспаление тканей, которое происходит после операции, а также образование рубцовой соединительной ткани, может привести к нарушению проходимости труб.
Функциональные причины
В этом случае просвет чаще всего остается свободным, но яйцеклетка все равно не может свободно передвигаться в полость матки. Чаще всего это происходит из-за гормональных нарушений. При изменении гормонального фона реснички, которые находятся на слизистой оболочке яйцевода, просто перестают двигаться.
Еще одна причина — спазмы труб, которые могут возникать при нарушении работы нервной системы, в том числе при длительных сильных стрессах.
Методика проведения
УЗИ проходимости маточных труб можно проводить даже в условиях поликлиники в первую (фолликулиновую) фазу менструального цикла (обычно на 9-11 сутки).
Исследование может проводиться через брюшную полость обычным датчиком, так и трансвагинально.
- Для начала пациентка удобно располагается на гинекологическом кресле, приняв правильное положение, т. е. подведя ягодицы почти к краю сиденья и разведя согнутые в коленных суставах ноги.
- Далее врач-гинеколог вводит специальные гинекологические зеркала и обрабатывает влагалище и шейку матки антисептическими растворами.
- После этого выполняется ультразвуковой мониторинг органов и структур малого таза для исключения острого воспаления, опухоли или беременности.
- Через канал шейки матки вводится одноразовый силиконовый катетер с баллоном для фиксации на конце и вагинальный датчик, с помощью которого оценивается правильное расположение катетера.
- Через одноразовый катетер в полость матки поступает контрастное жидкое вещество с температурой 37 ℃ (обычно это банальный изотонический раствор натрия хлорида). Раствор заполняет полость матки и распространяется по фаллопиевым трубам, после чего контрастная жидкость должна в норме попасть в полость малого таза.
Именно на последнем этапе проводится анализ и оценка маточных труб на проходимость. В том случае, если регистрируется свободная жидкость в нижнем этаже брюшной полости, это свидетельствует об адекватной и полноценной проходимости придатков. Если же жидкость не покидает пределы маточных труб, то это означает наличие непроходимости каналов вследствие стриктуры или наличия спайки.
Кроме того, УЗИ маточных труб предоставляет возможность оценить скорость прохождения контрастной жидкости по придаткам, контуры и форму исследуемого органа, выявить наличие полипов или узловой формы миомы матки, определить толщину и состояние эндометрия.
Гистероскопический и кольпотомический доступы
 При наличии гистероскопического оборудования нарушение проходимости маточных труб может быть осуществлено непосредственно при воздействии на внутренний слой трубы. В основе обычно лежит коагуляция, то есть термическое повреждение слизистой оболочки. Гистероскопическая стерилизация не требует разрезов живота, аппаратура вводится через влагалище в полость матки, затем – к трубам.
При наличии гистероскопического оборудования нарушение проходимости маточных труб может быть осуществлено непосредственно при воздействии на внутренний слой трубы. В основе обычно лежит коагуляция, то есть термическое повреждение слизистой оболочки. Гистероскопическая стерилизация не требует разрезов живота, аппаратура вводится через влагалище в полость матки, затем – к трубам.
При кольпотомном доступе в полость малого таза попадают через влагалище, делая надрез в задней его стенке и проникая сквозь клетчатку между влагалищем и прямой кишкой. Трубу вытягивают в рану, перевязывают, затем ткани ушивают. Преимущество доступа – относительная простота, доступность и дешевизна, отсутствие кожных разрезов и швов, среди наиболее значимых недостатков – вероятность инфицирования.
Для нарушения проходимости маточных труб при вышеперечисленных вмешательствах могут использовать:
- Перевязку шовным материалом с иссечением фрагмента трубы;
- Кольца и зажимы – менее травматичны, дают больше шансов на восстановление детородной функции путем пластики;
- Коагуляцию электрическим током, лазером, ультрафиолетом.
Операцию хирургической стерилизации можно проводить в разные сроки – при отсутствии беременности во второй фазе цикла, после медицинского аборта, через шесть недель после родоразрешения или в ходе операции кесарева сечения. После естественных родов перевязка труб возможна в течение первых двух суток или спустя от трех дней до недели.
Лечение: непроходимость маточных труб
Когда врачом уже поставлен диагноз «маточных труб непроходимость», лечение может быть назначено как консервативное, так и оперативное.
Консервативное лечение маточных труб заключается в противовоспалительном и физиотерапевтическом направлении. Если женщина перенесла воспалительный процесс не более полугода назад, лечение будет эффективным. Если времени после воспалительного процесса прошло больше, и уже начали образовываться спайки, консервативный метод не эффективен.
Ранее применяемые методы гидротурбации (промывание труб жидкостью под давлением) и пертурбации (продувка фаллопиевых труб) на сегодняшний момент используются довольно редко вследствие их плохой эффективности. Кроме того при проведении данных процедур существует опасность появления таких осложнений, как обострение воспалительного процесса и излишнее растяжение фаллопиевых труб.
Оперативное лечение маточных труб проводится методом лапароскопии. При данной операции спайки, поражающие органы малого таза, рассекаются, и по возможности восстанавливается проходимость трубы. Эффективность данной операции зависит от того, в какой части трубы появилась непроходимость, и от степени поражения органов спайками. Лапароскопия дает положительный эффект в 60% случаев, когда спайки развились вокруг труб, и лишь в 10% – когда трубы поражены ними изнутри. При полной непроходимости данная операция неэффективна. Иногда положительный эффект от процедуры снижается в случае, если спайки образовались снова. Максимальный эффект, как правило, наблюдается на протяжении 6 месяцев послеоперационного периода. Если первая проведенная операция не дала положительного результата, то и последующая вряд ли будет эффективной.
Если, после проведения лапароскопии беременность все же не наступает, применяют экстракорпоральное оплодотворение (ЭКО). Для лечения функционального трубного бесплодия применяют психотерапию, гормональные препараты и седативные средства.
Реабилитационный период
Для того чтобы быстрее восстановиться после иссечения маточной трубы, необходима ранняя двигательная активность. Если операцию проводили лапароскопическим способом, то женщине разрешают вставать через пять-шесть часов. Можно выпить немножко воды, но только в том случае, если пациентку не тошнит, у нее нет рвоты, что часто случается после оперативного вмешательства. После проведения лапаротомического вмешательства подниматься можно на вторые сутки. Но так как болевые ощущения могут мешать женщине двигаться, понадобится адекватное обезболивание.
Сразу после вмешательства рекомендуется употреблять продукты, которые легко перевариваются и не содержат много клетчатки. В особой диете нет необходимости. На первых порах лучше принимать жидкую пищу, полезно употребление протертых супов, жидких каш, молочнокислых продуктов. Если работа кишечника не нарушена, отсутствуют тошнота и рвота, разрешается приготовленная на пару или вареная пища. Свежих фруктов, овощей, мучных изделий и сладостей пока желательно избегать, так как они способствуют усилению газообразования. Если при проведении операции было потеряно много крови, в рацион необходимо включить продукты с повышенным содержанием витаминов, макро- и микроэлементов.
Физические нагрузки в период восстановления должны отсутствовать. К занятиям спортом можно возвращаться после разрешения врача, но очень постепенно и медленно. Нагрузки должны быть минимальными.
Категорически запрещено поднимать тяжелые предметы. От физической работы тоже придется отказаться как минимум на три месяца. Если такой возможности нет, то стоит хотя бы сократить нагрузки до минимума, иначе возможно появление осложнений и проблем со здоровьем.
Кроме того, накладываются ограничения и на сексуальные контакты. Половая жизнь возможна только после того, как пройдет месяц после операции. Главная причина такого запрета – вероятность проникновения инфекции в половые пути. Оперативное вмешательство приводит к снижению как общего, так и местного иммунитета, организм не способен обеспечить должную защиту. Кроме того, после хирургического лечения необходимо время на восстановление тканей, которые были затронуты при проведении операции. Обычно на это уходит примерно две недели.
Перед тем как начинать половую жизнь, желательно посетить врача. После проведения осмотра специалист сможет сказать, как проходит процесс заживления, не присоединилась ли инфекция, не возникли ли другие осложнения.

Послеоперационная терапия включает антибактериальные препараты, противовоспалительные средства, витамины. Чтобы предупредить возникновение воспалительного процесса, рекомендуется проведение физиотерапии. Чаще всего используют ионо- и фонофорез, лазерную и магнитотерапию.
Для предупреждения образования спаек рекомендуются:
- введение в брюшную полость в конце операции барьерных рассасывающихся гелей, которые предохраняют поверхности органов от соприкосновения;
- минимальная физическая активность на следующий день после вмешательства;
- проведение электрофореза с йодом и цинком;
- применение подкожных инъекций экстракта алоэ в течение двух недель, могут назначаться вагинальные свечи «Лонгидаза»;
- правильный уход за швами для предупреждения воспаления (вместо ванны рекомендуется принимать душ, прикрыв область шва, чтобы избежать попадания воды);
- ношение утягивающего нижнего белья в течение месяца после хирургического вмешательства.
После хирургического лечения женщина может наблюдать появление кровянистых выделений из влагалища, что не должно вызывать опасений. Это происходит по причине заброса крови в матку при проведении операции.
Месячные после удаления маточной трубы могут начаться через несколько дней, если восстановление происходит быстро или появились какие-то сбои на гормональном уровне. Это тоже не является причиной для беспокойства, если характер менструации не изменился. При обильном кровотечении может понадобиться выскабливание.
В том случае, если месячные не начинаются спустя два месяца после вмешательства, необходимо обратиться за консультацией к гинекологу. Женское здоровье требует внимания, потому не следует запускать ситуацию.
Как исследуют проходимость маточных труб
Для проверки проходимости фаллопиевых труб применяют следующие методы диагностики:
- гистеросальпингография (ГСГ) маточных труб;
- лапароскопия маточных труб;
- эхогистеросальпингоскопия.
ГСГ маточных труб – рентгенологическое обследование, в ходе которого в полость матки вливается контрастное вещество. После этого с помощью рентгеновского аппарата делают снимок, по которому определяют, куда дошло данное вещество, и проникло ли оно в фаллопиевы трубы.
Для предотвращения облучения яйцеклетки данную процедуру проводят в начальную фазу месячного цикла. Некоторые медицинские специалисты считают, что ГСГ благодаря промывающему действию вводимого вещества может оказывать также и целебный эффект.
Процедура вызывает лишь слабые спазмы и дискомфорта не причиняет, наркоз при ее проведении не используют. Чтобы понизить вероятность инфицирования органов, перед исследованием пациентке могут быть назначены антибиотики. С помощью ГСГ врач может определить, какое строение имеет матка и какова степень проходимости труб.
Но нужно отметить, что в 20% случаев данный способ диагностики может показать «ложноотрицательный» результат, например когда контрастный раствор не поступает в маточные трубы из-за спазма трубы, а не из-за ее непроходимости.
Эхогистеросальпингоскопия – способ исследования маточных труб с применением УЗИ. Данная процедура очень сходна с гистеросальпингоскопией, но в отличие от нее более щадящая благодаря тому, что в данном случае органы, расположенные в нижней части живота, не облучаются, а рентгеноконтрастное вещество заменяют стерильным физраствором. Однако данные, полученные с помощью эхогистеросальпингоскопии, могут быть менее достоверными.
Диагностическая лапароскопия маточных труб – процедура, при которой делают 3 небольших разреза на животе. При этом в разрез под пупком вводят лапароскоп (напоминающий телескоп узкий инструмент, имеющий подсветку), в разрезы по бокам пупка – другие, необходимые для исследования, инструменты. Осматривается брюшная полость, яичники, матка и маточные трубы. Чтобы оценить проходимость маточных труб, в матку впрыскивают специальное окрашенное вещество, и врач прослеживает на мониторе, вытекает ли данная субстанция через фаллопиевы трубы в брюшную полость. Если вещество не проходит через маточную трубу, значит, она непроходима. Таким же способом диагностики выявляют и заболевания поликистоз и эндометриоз. Лечебно-диагностическая лапароскопия предусматривает не только проведение осмотра органов и проверку непроходимости труб, но и устранение некоторых выявленных нарушений (например, удаляется спайка маточной трубы). Данная процедура проводится под наркозом.
Размер маточных труб у женщин
› Медицина
Маточная труба — парный полый орган, образующийся из проксимального отдела мюллерова протока. Ее длина равна 7—12 см. В маточную трубу попадает яйцеклетка после овуляции, здесь поддерживается среда, способствующая оплодотворению яйцеклетки. По маточной трубе последняя перемещается в матку. Маточные трубы и яичники называют придатками матки.
Выделяют следующие отделы маточных труб: 1.
Интерстициальный или интрамуральный отдел (pars interstitialis, pars intramuralis)— самый узкий участок маточной трубы, проходящий в стенке матки; открывается в полость матки маточным отверстием.
Длина интерстициального отдела около 10 мм, диаметр 0,5—2 мм. 2. Перешеек маточной трубы (pars isthmiса) —достаточно узкий отдел, ближайший к стенке матки. Длина истмического отдела 2 см, диаметр от 2 до 4 мм.
3. Ампула маточной трубы (pars ampullaris)— часть маточной трубы, расположенная между ее перешейком и воронкой. Длина ампулярного отдела 6—8 см, диаметр 5— 8 мм.
Воронка маточной трубы — наиболее дистальный участок маточной трубы, открывающийся в брюшную полость. Воронка маточной трубы окаймлена многочисленными бахромками или фимбриями (fimbriae tubae), которые способствуют захвату яйцеклетки. Длина фимбрий варьирует от 1 до 5 см.
Наиболее длинная фимбрия обычно располагается по наружному краю яичника и фиксирована к нему (так называемая яичниковая фимбрия). Стенка трубы состоит из брюшинного покрова (tunica serosa), мышечного слоя (tunica muscularis), слизистой оболочки (tunica mucosa), соединительной ткани и сосудов.
Подсерозная соединительнотканная оболочка выражена лишь в области истмуса и ампулярных отделов. Мышечная оболочка трубы содержит три слоя гладких мышц: внешний — продольный, средний — круговой, внутренний — продольный. Слизистая оболочка трубы тонкая, образует продольные складки, число которых увеличивается в области воронки трубы.
Слизистая оболочка представлена высоким однослойным цилиндрическим реснитчатым эпителием, между клетками которого имеются низкие эпителиальные секреторные клетки.
— MedUniver.com: кликните по картинке для увеличения —
Реснитчатый эпителий маточной трубы имеет большое значение для репродуктивной функции женщины. Маточная труба на всем протяжении покрыта брюшиной, имеет брыжейку, которая представляет собой верхний отдел широкой связки матки. Возбудимость мышц трубы и характер сокращений зависят от фазы менструального цикла.
Сокращения наиболее интенсивны в период овуляции, что способствует ускоренному транспорту сперматозоидов в ампулярный отдел трубы. В лютеиновую фазу цикла под влиянием прогестерона начинают функционировать секреторные клетки слизистой оболочки, труба заполняется секретом, ее перистальтика замедляется.
Этот фактор наряду с движениями ресничек мерцательного эпителия ускоряет продвижение оплодотворенной яйцеклетки по маточной трубе в матку. Отсюда гибель ресничек мерцательного эпителия, нарушение перистальтики труб приводит к бесплодию, несмотря на сохраняющуюся проходимость маточных труб. Кровоснабжение маточной трубы.
Маточная труба кровоснаб-жается маточной и яичниковой артериями. Иннервация маточной трубы. Маточная труба иннервируется маточно-влагалищным и яичниковым сплетениями.
Яичник является парным органом, расположенным сбоку от матки. Латерально он удерживается воронко-тазовой связкой, медиально — собственной связкой яичника, спереди в области ворот — брыжейкой яичника, образованной задним листком широкой связки матки. Яичник расположен позади маточной трубы и ее брыжейки.
У молодых женщин они имеют миндалевидную форму, плотные, серо-розового цвета. У девочек яичники небольших размеров (около 1,5 см), с мягкой поверхностью, при рождении содержат 1—2 млн примордиальных фолликулов.
Яичники увеличиваются до обычного размера в препубертатном периоде, что происходит вследствие пролиферации стромальных клеток и начала созревания фолликулов.
В пременопаузе размеры яичника равны 3,5×2,0×1,5 см, в ранней постменопаузе — 2,3х,5х0,5 см, в поздней постменопаузе — 1,5×0,75×0,5 см. После менопаузы активные фолликулы отсутствуют.
1 Причины непроходимости
Непроходимость маточных труб развивается по следующим причинам, описанным в таблице:
| Причина | Описание |
| Заболевания, передающиеся половым путем |
Это самая распространенная причина возникновения непроходимости труб. При попадании бактерий и вирусов в мочеполовую систему развивается воспаление, которое может повлечь различные негативные последствия. После уменьшения воспалительного процесса в просвете маточных труб остаются зарубцевавшиеся участки, приводящие к непроходимости. К инфекциям, передающимся половым путем, относятся:
Также многие вирусные инфекции повышают риск возникновения различных новообразований в матке (полипы или миомы), которые перекрывают просвет трубы |
| Полипы матки | Образования доброкачественного характера, которые развиваются из внутренней оболочки стенки матки. Когда полип находится в верхней части органа и достигает крупных размеров, он вызывает перекрытие маточных труб |
| Механическое повреждение слизистой матки и маточных труб | Механическое повреждение возникает вследствие медицинских или диагностических манипуляций. Например, после выскабливания могут остаться спайки, которые закрывают отверстие, соединяющее фаллопиевы трубы с полостью матки. В более редких случаях рубцы могут образоваться после гистероскопии и других диагностических процедур. Еще одной причиной являются внутриматочные спирали, которые вводятся для предотвращения беременности. Данные приспособления изготавливаются из безопасных материалов, но риск травмы все равно присутствует. Часто повреждения возникают при попытке самостоятельного введения или извлечения спирали |
| Воспаление соседних органов |
Большинство органов, находящихся в брюшной полости и малом тазу, покрыты оболочкой — брюшиной, которая при наличии воспаления начинает выделять фибрин — белок, образующий соединительную ткань. При интенсивном патологическом процессе в брюшной полости образуются тяжи из соединительной ткани, которые внешне напоминают рубцы. Чем интенсивнее воспаление, тем плотнее будут образования. В медицине данное явление называется спаечным процессом. Со временем спайки приводят к деформации органов и нарушают их нормальное положение. Спайки, которые вызывают трубную непроходимость, образуются в результате воспаления:
К формированию спаек приводят некоторые операции:
|
| Сдавливание трубы извне | Обычно сдавливание маточной трубы связано с новообразованиями в малом тазу. Если опухоль имеет размер 3-4 см, происходит полное закрытие просвета трубы. Редко сдавливание бывает вследствие гематомы, абсцесса или кисты. Обычно новообразования возникают после гинекологических операций |
| Хирургическая перевязка маточных труб |
Хирургическое вмешательство, при котором непроходимость трубы формируется искусственно. Основной целью данной манипуляции является стерилизация. Искусственная перевязка труб производится по желанию женщины. Показаниями к проведению хирургического вмешательства являются некоторые заболевания, которые создают угрозу для жизни при наступлении беременности:
|
| Врожденные дефекты |
Во время внутриутробного развития (на 4-й — 5-й неделе беременности), когда у плода женского пола начинают развиваться матка, трубы и влагалище, любое негативное воздействие приводит к врожденным аномалиям. Внешними причинами выступают:
Дефицит витаминов и минеральных веществ во время беременности вызывает нарушение роста и развития плода. Различные патологии развиваются при болезнях матери, гормональных отклонениях, нервных расстройствах, внутриутробных инфекциях |
Строение и функции маточных труб
Маточные (фаллопиевы) трубы — это цилиндрические полые отростки, которые выходят из полости матки и заканчиваются рядом с яичниками. Длина парного органа достигает 12 см, диаметр — 0,5 см.
Ежемесячно в яичнике в середине цикла созревает фолликул. При его разрыве высвобождается яйцеклетка, которая начинает продвигаться по яйцеводу к матке. Орган осуществляет ее движение навстречу сперматозоиду и дальнейшее движение оплодотворенной клетки в полость матки. Слияние сперматозоидов и яйцеклеток происходит в области, следующей за перешейком. Она носит название — ампулярный отдел.
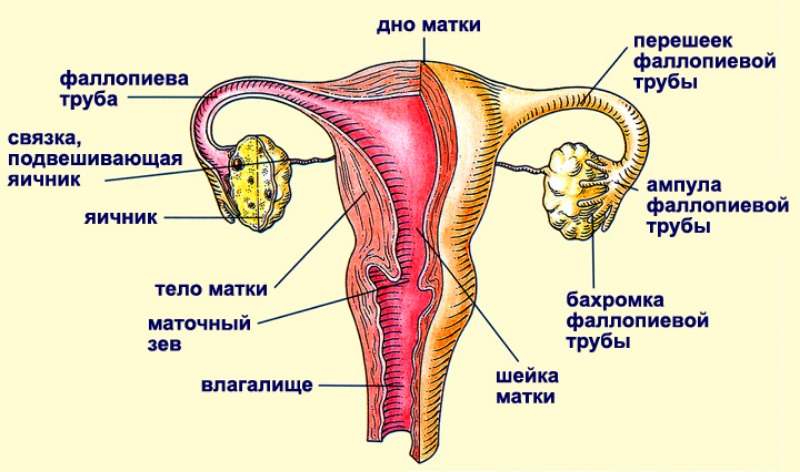
Роль маточных труб в зачатии
Каждый месячный цикл у девушки/женщины в яичнике созревает доминирующий фолликул. В средине цикла происходит овуляция. Это означает, что созревшая яйцеклетка покидает яичник. Она двигается к матке по трубам. А сперматозоиды в это время из влагалища двигаются к шейке матки, потом к маточным трубам, а потом сливаются с яйцеклеткой, формируя плодное яйцо.
Яйцеклетка, которая слилась со спермием, превращается в зародыш. Он двигается по трубам к матке на протяжении 7-10 суток. Если оплодотворения не случилось, происходит гибель зрелой яйцеклетки и ее рассасывание на протяжении примерно 24 часов. Потому фаллиопиевы трубы очень важны для того, чтобы случилось зачатие.
У входа в матку диаметр яйцевода составляет всего 0.1 см или чуть больше. А на концах трубы диаметр 1 см. Это позволяет спермию и яйцеклетке перемещаться по ним при отсутствии помех по типу спаек.