Лечение очаговой гиперплазия эндометрия
Содержание:
- Причины
- Почему развиваются осложнения?
- Причины и патогенез
- Классификация
- Типы бронхопневмониии
- Особенности проводимой терапии
- Классификация в зависимости от локации
- Симптоматика
- Методы лечения
- Симптомы и диагностика очаговой формы
- Причины очаговой пневмонии
- Симптоматика
- Симптомы у взрослых
- Симптомы пневмонии у взрослых
- Диета при бронхопневмонии
- Лечение очаговой пневмонии
Причины
Чаще всего очаговая форма воспалительного поражения легких возникает вторично и является осложнением острых респираторных инфекций, которые сопровождаются явлениями трахеобронхита и бронхита. Заболеваемость очаговой пневмонией резко увеличивается в периоды эпидемиологических вспышек гриппа. Специалисты полагают, что вирус гриппа в некоторой степени сенсибилизирует организм, вызывает изменения в ткани респираторного тракта, что делает их более восприимчивыми к условно-патогенной и вирулентной флоре. К пневмотропным агентам относят респираторно-синтициальные вирусы, риновирусы, аденовирусы, вирусы парагриппа.
Вторичные очаговые пневмонии возникают на фоне других первичных заболеваний, например,кори, коклюша, скарлатины, брюшного тифа, менингококкового менингита, перитонита, гнойного отита, абсцесса печени, фурункулеза, остеомиелита. Иногда в очаговой форме протекают застойная и аспирационная пневмония.
Среди микробных агентов возбудителями очаговой пневмонии примерно в 80% случаев являются пневмококки различных типов, палочка Фридлендера, стрептококки, стафилококки, менингококки, кишечная палочка, а также микробные ассоциации, микоплазмы, хламидии, риккетсии. Стафилококковые пневмонии часто осложняются абсцедированием легких и развитием эмпиемы плевры.
Почему развиваются осложнения?
Неправильное лечение может привести к дальнейшему развитию заболевания, возникновению легочных и внелегочных осложнений.
Осложнения легочного типа проявляются следующим образом:
- Гангрена.
- Абсцесс.
- Острая легочная недостаточность.
- Плеврит.
- Обструктивный синдром.
Также есть вероятность развития внелегочных осложнений. К ним можно отнести эндокардит, менингит, миокардит, анемию и токсический шок. Следует отметить, что подобные осложнения возникают по причине существенного ослабления иммунитета из-за развития болезни.
 При правильном лечении побороть недуг можно за две недели.
При правильном лечении побороть недуг можно за две недели.
При проведении правильного лечения и несложном течении заболевания оно проходит за две недели.
Причины и патогенез
Двусторонняя очаговая пневмония во многих случаях – это осложнение ОРВИ с проявлением бронхита. Именно поэтому большое количество заболеваний регистрируется в осенне-зимний период. Существенное ослабление иммунитета в подобном случае приводит к активизации вторичных инфекций, к примеру, кори, коклюша, брюшного тифа, менингита, отита и фурункулеза.
Возбудители заболевания:
- вирусы;
- кишечные палочки;
- стрептококки;
- стафилококки.
При этом следует учитывать, что чаще всего возбудителями рассматриваемого заболевания становятся пневмококки. Остальные возбудители являются причиной возникновения осложнения очаговой пневмонии.
Пути распространения инфекции – гематогенный, лимфогенный, бронхогенный. Особая опасность для здоровья – распространение заболевания в виде инфекции, так как она может поразить не только дыхательную систему.
Сильное переохлаждение может стать причиной развития пневмонии.
Острая очаговая пневмония может развиваться в определенных ситуациях. Есть предрасполагающие к развитию заболевания факторы:
- Переохлаждение – наиболее частая причина заболевания.
- Курение. При курении легкие и бронхи повреждаются, что делает их более восприимчивыми к воздействию возбудителей.
- Стресс. Если возбудитель – вирус или инфекция, то снижение иммунитета становится причиной заболевания. Очагово-сливная пневмония поражает организм, который не может сопротивляться проходящим патогенным процессам.
- Вдыхание веществ, токсичных для организма, также приводит к поражению дыхательной системы, вследствие чего она становится восприимчивой к воздействию инфекций, бактерий.
- Хронические болезни также существенно повышают восприимчивость организма к воздействию вирусов и бактерий.
Признак появления заболевания – начало воспалительного процесса в слизистой бронхов. Через некоторое время воспаление поражает большую часть тканей.
Сливание очагов приводит к развитию нового типа заболевания – очагово-сливной пневмонии. Серозный экссудат возникает в случае даже незначительного нарушения целостности сосудистой стенки, что приводит к большей ее проницаемости. Однако в данном случае кровохаркание не возникает.
Также выделяют морфологические особенности:
- Воспалительный процесс прогрессирует с меньшей скоростью.
- Очаг поражения имеет небольшие размеры.
- Экссудат серозного или слизисто-гнойного характера.
- Существенное нарушение проходимости крупных и мелких бронхов.
- Болезнь протекает без четкого разделения стадий.
Левосторонняя или правосторонняя очаговая пневмония развивается не стремительно, что позволяет вовремя поставить диагноз и провести лечение. Однако следует учитывать вероятность возникновения осложнений.
Классификация
Классифицировать заболевание можно по разным основаниям.
В зависимости от обширности поражения можно выделить:
Мелкоочаговую пневмонию. В данном случае имеет место небольшой очаг хронического или острого поражения легочных структур.
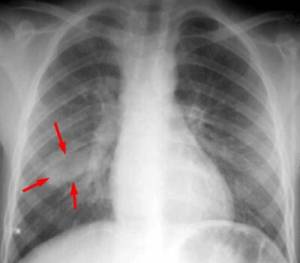
Очаговую сегментарную пневмонию. Очаг крупнее, чем в прошлом случае. Симптоматика может напоминать симптоматику крупозной пневмонии.
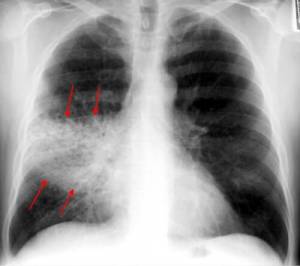
Очагово-сливную пневмонию. Несколько крупных очагов сливаются воедино. Наблюдаются они с одной стороны.
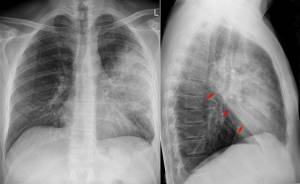
По следующему критерию, стороне поражения, можно выделить:
- Левостороннюю очаговую пневмонию
- Правостороннюю очаговую.
- Двустороннее очаговое воспаление легких.
В зависимости от остроты процесса выделяют:
- Острое воспаление легких.
- Хроническое.
Типы бронхопневмониии
Медики классифицируют бронхопневмонию на 6 типов в зависимости от причины ее возникновения:
- Инфекционная (после гриппа, сыпного тифа);
- Гипостатическая (развивается при нарушении вентиляции легких);
- Аспирационная (возникает после попадания инородного вещества в легкие: речная вода, рвотные массы);
- Ателектатическая (появляется как одно из осложнений другого тяжелого заболевания: опухоль, порок сердца);
- Травматическая (возникшая после механической травмы легкого)
- Послеоперационная пневмония очаговая.
Также очаговая пневмония дифференцируется по локализации:
- Правосторонняя пневмония – классический вариант из-за специфической анатомии человеческих бронхов. Правый бронх шире и короче, из-за этого болезнетворные микробы быстро проникают в ткань легких. Протекает эта форма пневмонии часто со смазанными и неясными симптомами. При прослушивании грудной клетки слышны и сухие хрипы и «бульканье». Народные средства хороши в лечении очаговой правосторонней пневмонии, протекающей без осложнений;
- Левосторонняя пневмония имеет классическую симптоматику. При внешних наблюдениях на вдохе левая часть грудины может отставать от правой. Диагностирование воспалительных очагов в задней и нижней долях левого легкого на снимках рентгена затруднено, поэтому требуется дополнительно проведение КТ;
- Двусторонняя пневмония диагностируется обычно как осложнение после длительного наркоза или проведения искусственной вентиляции легких. У больного двусторонней бронхопневмонией симптомы интоксикации гораздо более выражены, грудина болит с обеих сторон. Лечение показано проводить в условиях стационара;
- Очагово-сливная характеризуется распространением инфекции на несколько близлежащих долек легкого и последующим их слиянием. У таких пациентов наблюдается сильная одышка и видимое невооруженным глазом дыхательное отставание больного легкого от здорового. Очагово-сливная пневмония – наиболее тяжелый тип заболевания, лечение его нужно производить под пристальным наблюдением врачей.
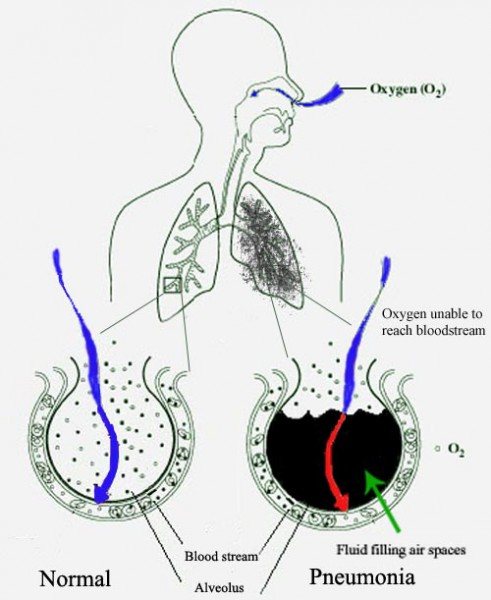
При пневмонии альвеолы наполняются жидкостью, которая препятствует попаданию кислорода в кровеносный сосуд. Слева нормальная альвеола, наполненная воздухом, справа альвеола наполнена жидкостью (показана чёрным цветом), появившейся при пневмонии.
Особенности проводимой терапии
Многие формы очаговой пневмонии можно вылечить в домашних условиях с учетом назначенной комплексной терапии. При этом она может заключаться в следующих процедурах:
- Физиотерапия – массаж, лечебная гимнастика, ингаляция. Как правило, физиотерапия проводится только после существенного улучшения состояния больного, когда первичные симптомы выражены в меньшей степени.
- Симптоматическая терапия – представлена назначением отхаркивающих веществ и антигистаминных препаратов.
- Антибактериальная терапия. Только при ее своевременном назначении можно рассчитывать на выздоровление. В некоторых случаях назначается химиотерапия широкого спектра. Если через 3 дня не наступает улучшений, то назначается иной тип антибиотиков. Однако отметим, что самостоятельно назначать себе антибиотики нельзя, так как некоторые могут быть неэффективны, другие могут нанести вред здоровью.
- Разрабатываются также и общие правила: диета с высоким содержанием витаминов, соблюдение постельного режима, витаминотерапия, прием большого количества воды во избежание обезвоживания. Общие правила касаются и того, что больной должен находиться постоянно в комфортной обстановке. Даже несущественное воздействие низкой температуры может привести к развитию осложнений или обострению самого заболевания.
Если заболевание протекает с осложнением, следует госпитализировать пациента. В стационаре может быть проведена интенсивная инфузионная терапия. Даже после существенного улучшения состояния больного необходимо дальнейшее лечение. Это связано с тем, что даже при несущественном воздействии на организм есть возможность рецидива.
В заключение отметим, что пневмония – довольно распространенное заболевание, которое может протекать в разной форме. Во многих случаях причиной заболевания становится переохлаждение или осложнения после ОРВИ. В довольно редких случаях болезнь развивается по причине инфицирования организма. В этом случае заболевание проходит с осложнениями.
Классификация в зависимости от локации
Рассмотрим наиболее часто встречающиеся виды очаговых воспалений легких в зависимости от расположения воспалительного очага. Это прояснит понимание того, чем отличается двусторонняя очаговая пневмония от иных видов недуга.
Левосторонняя ОП
При локации воспаления в левой стороне наблюдаются размытая симптоматика и слабая интоксикация. Над очагом при аускультации слышны хрипы и жесткое дыхание, при дыхательном акте в левой части дыхание отстает, но чаще это можно выявить лишь при форсированном выдохе.
При небольшом очаге могут быть трудности, особенно если он располагается в нижнем или заднем отделе левого легкого. Из-за этого врач должен быть наиболее внимательным, а больной максимально информативен в описании симптомов. При особых сложностях назначается КТ.
Правосторонняя ОП
Благодаря особенностям анатомии дыхательной системы воспаление очагов с левой стороны является более частым заболеванием, нежели иные виды, указные в данном разделе. Не редкость – бронхопневмония.
Очагов может быть несколько на разных стадиях формирования патологии. При их слиянии образуется долевая форма.
Как и в случае с левосторонней пневмонией, при небольших очагах возникают трудности в диагностике из-за слабовыраженной симптоматики. Важна дифференциация от бронхита. Легкая и средняя тяжесть патологии допускает амбулаторное лечение.
Двусторонняя очаговая пневмония
Для данной формы характерно наличие воспалительных очагов в обоих легких. Как уже упоминалось выше, это обуславливается очень низким иммунитетом, а также у пациентов при долговременной искусственной вентиляции легких (ИВЛ).
Чем больше будет поражено участков легочной паренхимы, тем явнее выражена дыхательная недостаточность. Лечение при легких формах возможно дома, но чаще заболевшему предстоит госпитализация.
Симптоматика
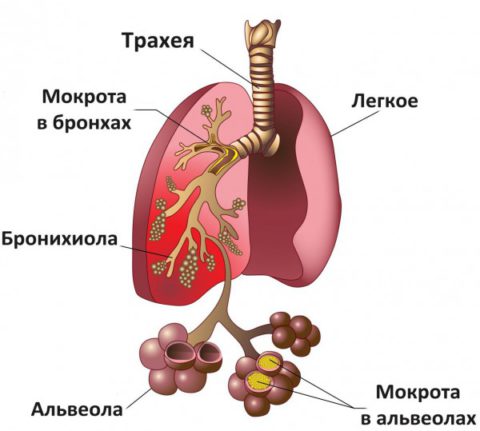
При очаговых воспалениях легких в начале кашель сухой, обильно мокрота выделяется после начала лечения
Начало заболевания проявляется в виде острой респираторной инфекции. Характерно наличие температуры, ринита и сухого кашля.
Скудная мокрота появляется позже, как правило, через несколько дней после начала терапии. К концу первой недели состояние ухудшается, температура становится фебрильной, больной ощущает сильную ослабленность, нарастают симптомы интоксикации.
Такая клиническая картина свидетельствует о воспалительном процессе в легких. Мокрота редкая и густая (без крови), в бронхах затрудняется проходимость. Если при кашле в подреберье с какой-либо стороны начинается тупая, но сильная боль – признак развития плеврита (при аускультации слышно шум трения плевры).
К этим симптомам добавляются:
- тахикардия;
- цианоз кожи лица и пальцев, бледность;
- при прослушивании в груди над воспалительным очагом различимы мелкопузырчатые хрипы, при перкуссии — притупление звука;
- боль в груди;
- отдышка, удушье и другие симптомы дыхательной недостаточности;
- отсутствие аппетита.
Стадии
Стадии не имеют четких признаков поэтому разделение довольно условно.
Классификация основывается на клинической картине и данных рентгена:
- стадия прилива – первые несколько дней в начале развития патологии;
- стадия опеченения – 4-7 сутки, для этой стадии характерны цветовые изменения из-за крови (красное опеченение) и скопления фибрина (серое опеченение);
- стадия разрешения – начинается с 7-8 суток и длится до выздоровления.
Кроме самой стадии болезнь классифицируют по степени тяжести:
- Легкая степень – невысокая температура, больной чувствует себя удовлетворительно;
- Средняя степень – уровень интоксикации средний, высокая температура, первые признаки дыхательной недостаточности, повышенное потоотделение и понижение давления;
- Тяжелая или острая степень наблюдается при сильной интоксикации, фебрильной температуре (39-40ºС), есть нарушение сердечного ритма и низкое АД.
Методы лечения
Прежде всего, нужно помнить, что при очаговой пневмонии лечение является комплексным. Включает в себя:
- Лечение антибиотиками. Для начала назначаются антибиотики широкого спектра действия. Если спустя несколько ней состояние пациента не улучшается, необходимо подобрать антибиотики более узкой направленности. Часто в случае смены антибиотико препаратов назначают анализ мокроты и тест на чувствительность возбудителей к антибиотикам.
- Симптоматическое лечение. Это лечение основано на лечении симптомов болезни, в зависимости от чего и выбирают препараты.
- Общеукрепляющая терапия. Сюда относится: соблюдение постельного режима, питьевой режим, применение витаминов и правильное питание.
- Физиотерапевтический метод. Сюда включены: ингаляции, массаж, общеукрепляющие упражнения (назначаются в периоде восстановления организма).

Если пациент слишком ослаблен или имеет очагово-сливную пневмонию, то лечение более тщательное и наблюдение будет более пристальное.
Симптомы и диагностика очаговой формы
Начало обычно не острое, в течение нескольких дней преобладают проявления вирусной инфекции: постепенное повышение температуры до фебрильных цифр, насморк, кашель сухой или с отделением мокроты слизистого характера, слабость.
Нарастание симптомов интоксикации на фоне проводимой терапии, появление одышкаи, тахикардии, новые температурные пики, ознобы позволяют заподозрить развитие пневмонии.
Характер мокроты меняется на слизисто-гнойный, усиливается слабость, появляется боль при дыхании и кашле в груди, что свидетельствует о присоединении плеврита.
После сбора анамнеза возникает первое подозрение на наличие воспаления в легких. Врач при физикальном осмотре выявляет характерные признаки:
- Бледность кожных покровов;
- Приглушение перкуторного звука над очагом заболевания;
- Ослабленное дыхание и отчетливые влажные мелкопузырчатые хрипы при аускультации;
- Иногда шум трения плевры.
Большую информативность имеют такие исследования, как рентген грудной клетки и компьютерная томография. В типичных случаях определяют очаговые затемнения на фоне инфильтрации как перибронхиальной, так и периваскулярной.
В анализах крови наблюдается лейкоцитоз, повышение СОЭ, диспротеинемия, увеличение содержания С-реактивного белка.
Микробиологические исследования мокроты, смывов и крови проводятся для точного определения этиологии возбудителя, определения чувствительности лекарственных препаратов и исключения септицемии при тяжелом течении.
В зависимости от локализации очагов поражения выделяют правостороннюю, левостороннюю, двустороннюю и очагово-сливную пневмонии.
Правосторонняя локализация
Встречается более часто из-за анатомических особенностей строения бронхиального дерева. Правый главный бронх обычно более широкий и короткий, что способствует быстрому переходу инфекции на бронхи меньшего размера и в дальнейшем на легочную ткань.
Характерно наличие полиморфизма морфологических изменений в легких. Это связано с постепенным переходом инфекции на альвеолы и выявление разных стадий воспалительного процесса на ограниченном участке. Что и объясняет постепенное волнообразное развитие клинических проявлений.
Правосторонняя очаговая пневмония часто может протекать со стертой и абортивной симптоматикой, что затрудняет ее диагностику. Неосложненные формы хорошо поддаются специфической терапии. Разрешается лечить пациентов в домашних условиях с активным применением народных средств.
Левостороннее воспаление
Симптомокомплекс левосторонней пневмонии при отсутствии массивного поражения соответствует обычным проявлениям бронхопневмонии с умеренной интоксикацией.
При физикальном обследовании помимо данных перкуторных и аускультативных может наблюдаться отставание левой половины грудной клетки во время акта дыхания.
Из-за анатомического расположения имеются свои особенности инструментальной диагностики. На обычных рентгенограммах выявление мелких левосторонних очагов в задних и нижних сегментах затруднительно, особенно при некорректной методике исследования. Поэтому для оценки небольших затемнений и выявления плеврита рекомендуется проведение компьютерной томографии.
Двустороннее поражение
Поражение обоих легких может наблюдаться после длительного интубационного наркоза или искусственной вентиляции легких. Воспалительный процесс чаще вовлекает дольки, реже сегменты.
Поражение двух легких характеризуются более выраженными симптомами интоксикации, ознобом, сильными болями в грудной клетке с обеих сторон. Выявление на рентгене двустороннего процесса является показанием для госпитализации и проведения стационарного лечения.
Очагово-сливная пневмония
При очагово-сливной форме патологические изменения захватывают несколько сегментов или даже долю легкого. Отмечается резкое отставание во время дыхания на стороне поражения. Увеличиваются признаки дыхательной недостаточности в виде одышкаи и цианоза.
На снимках отдельные воспалительные очаги чередуются с эмфизематозно измененными участками, микроабсцессами. Это наиболее тяжелый вид течения, по клинической симптоматике больше напоминает крупозную пневмонию. Требуется проведение интенсивных лечебных мероприятий, лучше в условиях стационара.
Причины очаговой пневмонии
Причины многогранны, но всецело повязаны с сезонностью, припадая на прохоладные времена года и эпидемиологически неблагоприятные периоды. Также этиопатогенез прямо пропорционально связан с путям распространения инфекции, а именно — лимфогенный, бронхогенный, гематогенный пути.
Признаки очаговой пневмонии связаны с функциональным снижением локальных и общеорганизменных защитных сил, к ним относят:
— Стрессовые состояния и влияния в неврологической области, истощающие организм.
— Нерациональное питание и вследствие этого гиповитаминоз и нехватка минеральных компонентов.
— Пагубные привычки, такие как курение, злоупотребление алкогольсодержащими напитками, сильнодействующими медикаментами или наркозависимость.
— Хронические заболевания в анамнезе и частые простуды.
— Снижение иммунитета любой этиологии.
— Инфекции оториноларингологической сферы.
— Длительное охлаждение или перегревание.
— Недостаточно физически развитый организм, гиподинамия и отсутствие закаливания.
— Вдыхание веществ с токсическим влиянием, тропных к легочной ткани.
— Снижения вентиляционных характеристик легких.
— Повреждающие метеорологические факторы при колебании влажности воздуха, изменениях барометрических показателей давления.
Пневмотропными агентами-возбудителями выступают пневмококки в 78% случаев, стрептококки, стафилококки, кишечная палочка, респираторно-синтициальные вирусы, вирусы парагриппа, палочка Фридлендера, микоплазмы, микробные ассоциации, микроскопические грибки, аденовирус, риновирус.
Вторичные признаки очаговой пневмонии развиваются на фоне уже присутствующих заболеваний, таких как корь, скарлатина, коклюш, хламидиоз, менингококковый менингит, брюшной тиф, абсцесс печени, дизентерия, перитонит, гнойный отит, фурункулез и остеомиелит.
В очаговой форме могут проходить:
— Аспирационная форма, при проникновении в легкие инородных веществ — токсических газов, крошечных твердых частиц, пищевых крупиц. Особенно высока вероятность аспирации рвотных масс при потере сознания во время рвоты и сильном алкогольном опьянении.
— Застойная пневмония, возникает у тяжко больных, прикованных к постели людей и престарелых, как следствие гиподинамии. На этом фоне возникает застой в легочном кровообращении, что влечет нарушение вентиляции легких с превышением продукции патогенной мокроты. Возникает при ишемии и инсульте, пороках сердца, сахарном диабете, переломах костей и позвоночного столба, черепных травмах.
Симптоматика
Основные симптомы наблюдаются в острую фазу, которая длится, в среднем, около 2 недель.
Признаки очаговой пневмонии недостаточно специфичны. Можно запросто спутать заболевание с бронхитом, или иными формами воспаления легких.
Необходимо провести тщательную диагностику, дабы поставить и верифицировать диагноз.
Несмотря на все сказанное, знать проявления пневмонии необходимо, чтобы вовремя среагировать и обратиться к специалисту. Проявления включают в себя:
Повышение температуры тела.
Наблюдается в 30-50% клинических ситуаций. Главное отличие очаговой пневмонии от крупозного «собрата» — непостоянство температуры тела или отсутствие гипертермии. Примерно в половине случаев и даже больше гипертермия отсутствует, либо имеет крайне нестабильный характер. Отсутствует как таковой период мнимого благополучия.
Кашель с мокротой.
Наблюдается также далеко не всегда. Как правило, кашель начинается с вечера и продолжается приступами, в течение ночи. Особенно сильный рефлекс наблюдается в утреннее время. Мокроты мало, она светлая. Крайне редко пациенты отмечают гнойные вкрапления в структуре экссудата.
Боли за грудиной.
Наблюдаются при вдохе и выдохе. Как правило, боль усиливается при перемене положения тела, прикосновениях к спине.
Нарушения дыхания.
Обычно по обструктивному типу. Пациент может нормально вдохнуть, но не способен качественно выдохнуть. В тяжелых случаях, особенно если имеет место крупноочаговое поражение, наблюдается дыхательная недостаточность I-III степеней. Отмечается одышка (повышение количества дыхательных движений в сутки), удушье.
В отличие от крупозной пневмонии, очаги не дают существенных хрипов или свистов в легких, что осложняет диагностику. Более того, возможно полное отсутствие типичной клинической картины.
Таким образом, симптомы очаговой пневмонии многообразны, но не всегда в достаточной мере явны. Требуется объективное исследование нижних дыхательных путей.
Симптомы у взрослых
Клиническая картина очаговой пневмонии зависит от типа возбудителя и защитной силы иммунитета. У детей развитие воспалительного процесса происходит стремительно, при этом кашель и гипертермия могут отсутствовать. Симптомы у взрослых могут принимать острую форму или проявляться постепенно:
- температура 38-39˚С, у пожилых людей или лиц с диагностированным сниженным иммунитетом температура может находится на уровне 37,1-38˚С;
- острые боли в груди во время кашля и (или) дыхания;
- учащённое сердцебиение;
- одышка (в некоторых случаях даже в состоянии покоя);
- головная боль;
- слабость;
- потливость;
- кашель сухой (в начале заболевания) или с мокротой;
- цианоз (посинение) носогубного треугольника (характерен для сливной или крупноочаговой пневмонии).
Если причиной очаговой пневмонии является стафилококковая инфекция, то первые клинические проявления имеют острое начало, появляется спутанность сознания, характерна нерегулярная лихорадка, кровохаркание. Возможно распространение воспалительного процесса на ткани плевральных листков, что вызывает развитие экссудативного плеврита. При вирусной этиологии у больного держится высокая температура (до 14 дней), часто наблюдаются носовые кровотечения.
Для двусторонней очаговой пневмонии характерны признаки сильной интоксикации:
- высокая температура, которую трудно сбить жаропонижающими средствами;
- бледность, цианоз кожных покровов;
- высыпания;
- кашель с гнойной мокротой и кровянистыми сгустками.
В отличие от крупозной, очаговая пневмония может не давать при кашле и дыхании сильных хрипов, что затрудняет постановку диагноза и требует рентгенологического исследования дыхательных путей.
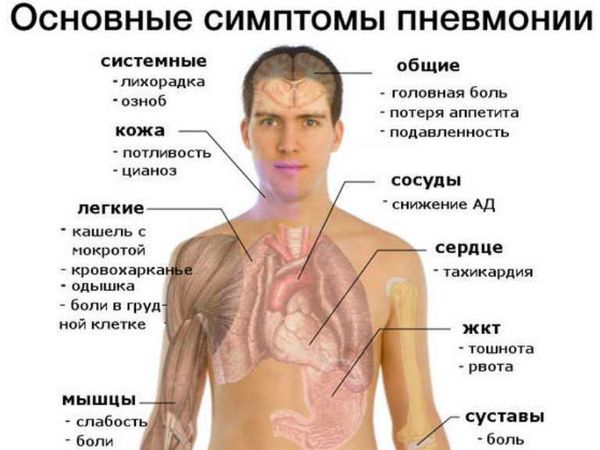
Симптомы пневмонии у взрослых

Симптомы пневмонии могут развиться внезапно в течение 24–48 часов, или проявляться медленнее в течение нескольких дней.
Общие легочных структур:
- кашель;
- затрудненное дыхание;
- быстрое сердцебиение;
- лихорадка;
- чувство общего недомогания;
- потливость и дрожь;
- ;
- болезненность в груди, ухудшается при вдохе и кашле.
Менее распространенные признаки болезни:
- головная боль;
- гемоптизм;
- тошнота или рвота;
- болезненность в суставах;
- миалгия;
- дезориентация у пожилых людей.
Кашель при пневмонии не всегда присутствует. Данный симптом сопровождается выделением мокроты. Секрет желтый или зеленый, это говорит о наличии в дыхательных путях бактерий. Дезориентация и путаница сознания, как правило, характерны при пневмонии у пожилых людей. Легкие не могут поглощать кислород в достаточном количестве, поэтому мышцы, мозг и сердце не способны нормально функционировать. Недостаток кислорода приводит к посинению пальцев и губ.
Для атипичной пневмонии характерно начало по типу ОРВИ с явлений ринита и фарингита. Затем появляются боли в суставах, повышается температура тела и отделяется скудное количество слизистой мокроты.
Для вирусной пневмонии характерно резкое начало воспалительного процесса в легочной ткани. Начало недуга острое, сопровождается акроцианозом, разнокалиберным влажным хрипом, температура держится в течение 15 суток. Тяжелые формы вирусной пневмонии протекают с коллапсом и дыхательной недостаточностью.
Воспаление лёгких аспирационного типа вызывает повышение температуры до субфебрильных значений и сухой кашель. Провоцирует развитие гипертермии и цианоза кожи. Спустя несколько дней с кашлем выделяется пенистая мокрота, могут присутствовать примеси крови.
Аспирационный тип воспалительного процесса в легочной ткани через 2 неделе после появления первичных симптомов приводит к абсцессу и эмпиеме. Характеризуется кровохарканьем с гнойными выделениями, неприятным запахом изо рта.
При грибковой форме на поздних стадиях отмечается озноб и повышенное потоотделение, приступы удушья и серозно-гнойная мокрота. Отсутствие терапии приводит к нарастанию симптомов сердечной и дыхательной недостаточности, что может привести к смерти.
Диета при бронхопневмонии
- Эффективность: нет данных
- Сроки: 7-14 дней
- Стоимость продуктов: 1600-1800 руб. в неделю
Диета при пневмонии, питание при воспалении легких
- Эффективность: нет данных
- Сроки: 21 день
- Стоимость продуктов: 1500 — 1700 руб. в неделю
Питание при бронхопневмонии должно быть особенным и направлено на поддержание защитной функции организма, снижение нагрузки на иммунную систему и разгрузку пищеварительного тракта
Крайне важно во время лечения снизить потребление углеводов, жиров и соли. Рекомендуется повысить потребление продуктов, богатых витаминами группы В, кальцием, аскорбиновой кислотой
Питаться нужно часть – до 6 раз в сутки, желательно небольшими порциями. Если аппетита нет, то заставлять себя не нужно. Блюда лучше готовить на пару, отваривать, печь в духовом шкафу, а продукты тщательно перетирать до кашеобразного состояния. Важное значение имеет тёплое обильное питьё.
Разрешённые продукты в остром периоде заболевания:
- мясной/куриный бульон;
- нежирная курица;
- нежирные сорта рыбы;
- мясо;
- кисломолочная продукция;
- сухофрукты;
- свежие фрукты и овощи.
В период выздоровления меню можно немного разнообразить – увеличить количество белков, углеводов, жиров и уменьшить потребление жидкости.
Лечение очаговой пневмонии
Терапия очаговой пневмонии практически ничем не отличается от терапии других пневмоний:
- Антибактериальное лечение. Продолжительность терапии антибактериальными препаратами не меньше 10 дней. Если спустя несколько дней, нет никаких изменений в самочувствии больного, стоит заменить антибиотик. Прежде, чем употреблять антибиотики, необходимо правильно выбрать группы, на которые не выработаны антитела. Препараты вводятся внутривенно, внутримышечно, внутриплеврально, в лимфоузлы и бронхи.
- Бронхолитические препараты
- Муколитические средства
- Антигистаминные препараты
- Физиологические препараты – УВЧ, электрофорез, массаж грудной клетки, ДМВ.
- В случае существенного кислородного голодания осуществляется оксигенотерапия и аэротерапия.
- Для снижения проницаемости сосудов вводится внутривенно хлористый кальций и аскорбиновая кислота.
- Комплексы витаминов.
В период терапии сливной разновидности очаговой пневмонии, возникают рецидивы, которые спустя время самостоятельно исчезают. Это осуществляется без увеличения температуры. При лечении следует придерживаться постельного режима, много пить жидкости, хорошо кушать.
Терапия очаговой пневмонии подразумевает избавления от первопричины воспаления. Если болезнь проходит в тяжелой форме, специалист может прописать плазмаферез.