Остеомиелит челюсти: симптомы, диагностика, лечение
Содержание:
Диагностирование
Диагностика остеомиелита челюсти
При первых симптомах недуга необходимо сразу же обратиться в стоматологический центр для проведения обследования и выявления точного диагноза и картины недомогания. В клинике первоначально проводится опрос, осмотр пациента, а затем при действительных подозрениях и рентгенологическое обследование. Но не всегда такое обследование позволяет получить полную информацию о внутричелюстных процессах. Для этого понадобится сдать кровь на выявление в ней гнойных веществ.
Диагностирование основывается на симптоматике и показаниях больного, поэтому крайне важно для пациента определить все признаки заболевания. Лечение остеомиелита челюстей основывается на выявлении стадии, в которой находится заболевание
Именно с этого и начинается лечение
Лечение остеомиелита челюстей основывается на выявлении стадии, в которой находится заболевание. Именно с этого и начинается лечение.
Острая стадия заболевания остеомиелит челюсти включает в себя лечение с помощью комплексной терапии. Первоначально осуществляется оперативное вмешательство, которое включает в себя удаление гнойных отложений в костных тканях. После удаления проводится дезинфицирование, очищение, стимуляция и укрепление костной ткани и полости рта. В зависимости от характера заболевания выбирается комплекс лечения, в который входят: приём витаминов и адаптогенов. Для стимуляции производится облучение кварцем организма больного.
Хронический остеомиелит челюсти лечится путём удаления секвестрировавшихся участков кости. После удаления секвестров и грануляций производится очистка кости и заполнение её остеопластическими материалами, содержащими антибиотики. Если имеется угроза рецидива переломов, то производится шинирование.
Шинирование подвижных зубов
Согласно практике известно, что чаще всего возникает остеомиелит нижней челюсти у человека. Процедура лечения включает, прежде всего, удаление зуба — при одонтогенной форме, санирование инфекции — при гематогенной, или же устранение ран — при травматической.
Зачастую лечебные мероприятия направлены на удаление причин и последствий. Процесс лечения проходит в стационаре под наблюдением лечащего врача, и только по улучшению состояния больному разрешается выписка. Обязательно необходимо посещение стоматологического кабинета для проведения профилактики. Профилактика включает в себя прохождение ультразвуковой терапии, УВЧ и электрофореза. Также требуется своевременно лечить кариес, не допускать заболеваний дыхательных путей и травмирования полости рта.
Лечение с помощью народной медицины невозможно по причине необходимости оперативного вмешательства и применения медикаментов. Но народная медицина позволяет предотвратить возникновение заболевания и предупредить заражение полости рта.
С 2009 года и до настоящего времени, заболеваемость остеомиелитом постоянно растет. Это связано с несколькими факторами: ослабленный иммунитет у большой доли населения, устойчивость бактерий к терапии и широкое распространение хронических гнойных инфекций. Так как болезнь может приводить к инвалидизации больных, из-за несвоевременного/неадекватного лечения, следует обращаться за квалифицированной помощью при появлении первых признаков.
Термин «остеомиелит» обозначает гнойное поражение костного мозга, при котором происходит постепенное разрушение всех компонентов кости. Болезнь преимущественно поражает детей мужского пола (в 2-4 раза чаще). У этой группы населения, значительно чаще происходит переход в сепсис (системную гнойную инфекцию), что в 30-46% случаев заканчивается смертью. У взрослых осложнения развиваются достаточно редко и носят преимущественно местный характер.
Диагностика и лечение остеомиелита челюсти
Успешность лечения данной болезни зависит, прежде всего, от того, насколько правильно поставлен диагноз
При этом важно дифференцировать остеомиелит от других заболеваний со схожими внешними симптомами, в частности, от периостита. При постановке диагноза необходимо точно определить форму остеомиелита, величину очага воспаления, степень разрушения костной ткани, и т.д
Диагностика остеомиелита
Если данная болезнь протекает остро, то патологические изменения тканей либо вовсе не отображаются на рентгеновском снимке, либо отображаются, но нечетко. Потому зубной хирург либо травматолог диагностирует остеомиелит исходя из клинической картины и результатов лабораторного анализа. В частности, при анализе крови у пациента, больного острым воспалением костной ткани обнаруживаются следующие изменения:
- сильное повышение содержания в крови белых кровяных телец нейтрофилов;
- падение содержания в крови лимфоцитов и эозинофилов;
- повышение скорости оседания эритроцитов;
- увеличенная концентрация в крови С-реактивного белка, указывающая на острый воспалительный процесс;
- повышенное содержание глобулина и альбумина.
Общий анализ мочи показывает наличие цилиндров, эритроцитов, следов белка.
Для установления точной природы возбудителя воспаления выполняется бактериологический посев жидкости, взятой из зоны воспалительного процесса.
При подостром и хроническом остеомиелите патологические изменения тканей становятся заметны при рентгене либо томографическом обследовании. Данные методы показывают:
- изменения структуры костной ткани, выражающиеся в снижении массы кости и увеличении ее хрупкости (остеопороз);
- уплотнение костной ткани с разрастанием компактного вещества и костных трабекул (остеосклероз);
- грубоволокнистую структуру костной ткани;
- участки с отторжением мертвой кости.
В случае острого течения болезни при диагностике остеомиелита необходимо дифференцировать это заболевание от таких болезней, как:
- гнойное воспаление надкостницы (флюс);
- острое воспаление периодонта;
- нагноение челюстной кисты;
- поражение челюстной кости туберкулезом, сифилисом, актиномицетной инфекцией.
- онкологические заболевания челюсти.
Как проводится лечение остеомиелита челюсти
При лечении данного заболевания применяются как местные, так и общие лечебные процедуры. В первую очередь производится ликвидация очага инфекции. Так, если у больного ондогенный остеомиелит челюсти, то удаляют причинный зуб. Если заражение кости произошло через кровь, то производится лечение первичного воспалительного процесса. Для предотвращения развития травматического остеомиелита наложению швов на рану должна предшествовать тщательная первичная хирургическая обработка.
Диффузный остеомиелит верхней челюсти. Лечение остеомиелита необходимо начинать как можно раньше.
При дальнейшем лечении остеомиелита челюсти проводятся следующие местные лечебные мероприятия:
- хирургическое вскрытие надкостницы;
- отведение гнойных масс из очага воспаления;
- промывка костной полости растворами антисептиков;
- установка дренажной трубки для удаления гноя.
Если зубы, прилегающие к причинному зубу стали подвижными, то их укрепляют с помощью шинирования.
Общие лечебные мероприятия включают в себя антибактериальную терапию с применением антибиотиков, таких как цефалоспорины и пенициллины. Принимаются также меры по детоксикации, иммуномодуляции, десенсибилизации.
Общие лечебные процедуры при остеомиелите включают в себя также:
- кислородную терапию с применением барокамер повышенного давления;
- очищение кровяной плазмы;
- детоксикацию крови и лимфы с применением сорбентов.
- внутримышечное введение пациенту его собственной крови;
- воздействие на кровь ультрафиолетовым излучением.
При воспалении челюстной кости активно применяются физиотерапевтические методы, такие как УВЧ-терапия и лечение с помощью ультразвука и магнитного поля.
Если остеомиелит принял хроническое течение, то, исходя из данных рентгена, может быть назначена хирургическая операция по удалению участков омертвевшей костной ткани и грануляций. После хирургической чистки челюстной кости проводят заполнение образовавшихся в ней пустот остеоплатсическими материалами, содержащими антибактериальные препараты. Для предотвращения переломов челюсть укрепляют путем шинирования.
Одонтогенный остеомиелит – тяжелое заболевание, требующее серьезного лечения, и лучше эту болезнь предотвратить, нежели лечить. Для этого нужно просто не запускать зубы, пораженные кариесом или пульпитом, и вовремя обращаться к дантисту, который профессионально и качественно ликвидирует имеющуюся проблему.
Причины
Рассмотрим факторы, которые вызывают различные виды заболевания.
Травматическую форму вызывают, как мы рассматривали выше, различные повреждения костной ткани вследствие ударов, ушибов, порезов, ножевого, огнестрельного или осколочного ранения, переломов и вывихов челюсти, повреждение слизистой и т.д. То есть различная патогенная микрофлора (стрепто- и стафилококки, фузобактерия, клебсиелла, палочки, вирусы и т.
д.) попадает в кость из внешней среды и начинает активно размножаться, отравляя продуктами жизнедеятельности ткани.
Одонтогенный остеомиелит челюстей (лечение описано ниже) вызывают различные патологии и болезни ротовой полости, зубов и десен (кариес, гингивит, пародонтоз, альвеолит, пульпит и другие), которые не получили своевременного эффективного лечения. В этом случае кость заражается через зубной корень или пораженный нерв (пульпу).
Предрасположенность к данному заболеванию наблюдается у людей с пониженным иммунитетом, особенно вследствие серьезных системных заболеваний почек и печени, сахарного диабета, ревматизма, нарушений кровеносной системы. ВИЧ и СПИД и т.д. Также существует наследственная предрасположенность к данной патологии.
Развитие гнойного воспаления в кости челюсти провоцирует один из трех факторов:
- воспаление зубов или окружающих их тканей;
- травма челюстной кости;
- инфицирование других органов.
4.Лечение болезни
Клиническая картина
Начало острого остеомиелита всегда внезапное (больные называют точное время появления клинических признаков). Для течения характерны такие симптомы:
- Повышение температуры тела. С первых часов на термометре регистрируется отметка в 39–40 градусов. Состояние сопровождается ознобом и обильным холодным, липким потом на всём кожном покрове.
- Интоксикационный синдром. Больные вялые, апатичные, наблюдается общая слабость, разбитость и выраженное снижение аппетита. Признаками интоксикации также являются повышение частоты сердечных сокращений (более 90 в минуту) и падение артериального давления.
- Болевой синдром. При одонтогенных формах боль локализована в области причинного зуба, возможна иррадиация в ухо, глазную впадину или висок на стороне поражения. Инфицированный зуб обретает подвижность, слизистая оболочка десны и полости рта отёчна, гиперемирована, возможно образование язв. При гематогенном занесении возбудителей остеомиелита источник боли располагается в самой костной ткани, признаков поражения со стороны слизистых оболочек и зубов может не быть. Иррадиация любая: от тел позвонков (в том числе поясничных) до любых отделов головы.
- Выделение гноя. Массы могут отделяться из зубных карманов и мягких тканей слизистых оболочек, при наличии свищевых ходов – с любого участка тела (кожа лица, подбородка, подъязычное пространство и т. п.). Отделяемое имеет крайне неприятный запах гнили.
- Нарушение чувствительности. При вовлечении в патологический процесс нижней челюсти возможно чувство покалывания, онемения или ползания мурашек со стороны слизистой оболочки преддверия ротовой полости, кожи подбородка и нижней губы. Симптоматика обусловлена поражением ветвей тройничного нерва.
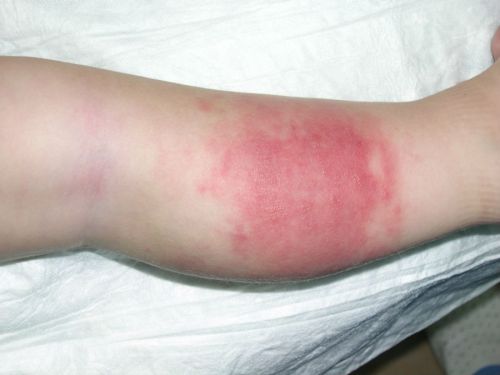
- Воспалительная инфильтрация мягких тканей. Все соседние структуры отёчные, гиперемированные.
Выраженный отёк приводит к значительному ограничению подвижности нижней челюсти (при разговоре или глотании), затруднению дыхания (ввиду обструкции верхних отделов дыхательных путей). Контуры лица становятся асимметричными. Увеличиваются регионарные лимфатические узлы (при пальпации они резко болезненные).

Отёк характерный признак остеомиелита челюсти
При подостром течении общее состояние значительно не страдает (температура тела не превышает отметку в 37–38 градусов, нет признаков интоксикации). Однако местные симптомы воспаления (отёк, боль, нарушение функции, гиперемия, повышение местной температуры) яркие и беспокоят больного.
Изредка проявляются болезненность в области первичного очага. Течение заболевания может продолжаться до нескольких лет. Периодически наблюдаются обострения с выраженной симптоматикой. Постепенно меняются черты лица, образуются протяжённые свищевые ходы, из которых выделяются обломки костной ткани и гной. Хроническое течение всегда сопровождается выраженной деструкцией костной ткани. Образуются множественные полости распада с мелкими секвестрированными обломками.
Особенности течения у детей
У лиц младшего возраста заболевание имеет специфические особенности. Оно всегда развивается крайне бурно и сопровождается септическим состоянием. Отмечаются:
- Судороги при незначительных подъёмах температуры (до 38,5 градусов);
- Диспепсические расстройства из-за сбоев со стороны центральной нервной системы (тошнота, рвота, боль в эпигастрии, нарушения стула по типу диареи);
- Значительная интоксикация (вплоть до комы);
- Изменение поведения и эмоциональной сферы (дети беспокойны, капризны, практически полностью отказываются от еды, не могут уснуть без снотворных средств).
В случае появления признаков заболевания у детей нужно немедленно обращаться к специалисту
Классификация
Выделяется несколько видов остеомиелита челюсти с учетом источника инфекции. Одонтогенный остеомиелит челюсти является серьезным осложнением запущенного кариеса зубов. Согласно статистике, данный вид остеомиелита диагностируется примерно в 75% случаев. Болезнь развивается после того, как инфекция из кариозной полости проникает в пульпу, а потом в корень зуба. Далее она также захватывает ткань кости. Примерно в 70% случаев остеомиелит поражает нижнюю челюсть, в остальных случаях поражается верхняя челюсть. Основной причиной развития этого заболевания становится воздействие микроорганизмов трех групп: стафилококков, стрептококков, анаэробных бактерий. Болезнетворные микробы попадают в костную ткань по лимфатическим сосудам и по костным канальцам.
Гематогенный остеомиелит – следствие заражения ткани кости инфекцией, перенесенной током крови из первичного очага, в котором развился воспалительный процесс. Эта форма заболевания может развиться вследствие хронического тонзиллита, а также других очагов хронической инфекции. Острый инфекционный процесс, например, дифтерия, скарлатина и другие болезни, также может стать причиной остеомиелита челюсти. При гематогенном остеомиелите изначально поражается часть тела кости, и только после этого воспаление может поразить также зубы. Данная форма заболевания распространена меньше.
Травматический остеомиелит проявляется у больного вследствие переломов или ран, через которые и попадает инфекция. Распространенность этой формы болезни невелика.
Остеомиелит челюсти также подразделяют на несколько видов в зависимости от особенностей клинической картины. Это острая, подострая и хроническая формы остеомиелита челюсти. В данном случае оценивается выраженность воспалительных процессов.
При развитии у больного острого остеомиелита челюсти наблюдается общая ярко выраженная реакция организма на инфекцию. Человека беспокоит общая слабость, головная боль, он плохо спит. Температура тела возрастает до 38 градусов, в некоторых случаях она может подниматься и выше. Если показатели температуры тела при остеомиелите челюсти остаются в норме, то это может свидетельствовать о том, что у человека ослаблен организм, и защитные силы действуют недостаточно. При острой форме болезни пациент может пребывать как в относительно легком, так и в тяжелом состоянии.
Первым симптомом острой формы одонтогенного остеомиелита являются проявления боли в области зуба, который был инфицирован. Боль значительно усиливается, если по зубу постучать. При этом проявляется его легкая подвижность. Двигаться также могут и соседние зубы. Видны отеки слизистой оболочки рядом с зубом, к тому же она становится красноватой и рыхлой. Иногда развивается поднадкостничный абсцесс. Боль постепенно от одного пораженного зуба переходит в соседние, появляются признаки воспалительного процесса периодонта зубов. Болевые ощущения при этом могут отдавать в ухо, висок, глазницу. При остеомиелите нижней челюсти может нарушаться чувствительность части нижней губы, слизистой оболочки полости рта, кожи подбородка. Если у больного развивается гнойный воспалительный процесс в околочелюстных мягких тканях, то болевые ощущения выходят за пределы челюсти.
Лимфатические узлы в области шеи увеличены, при пальпации проявляется их болезненность. Признаки интоксикации организма проявляются и во внешнем виде человека: кожа приобретает серый оттенок, заостряются черты лица. Если в процесс интоксикации втягивается печень и селезенка, может отмечаться желтушность склеры глаз. Поражение почек ведет к появлению в моче белка и эритроцитов. Могут отмечаться колебания артериального давления – как подъем, так и снижение. В первое время диагностировать остеомиелит челюсти сложно в связи с тем, что общие симптомы преобладают над местными признаками.
Подострый остеомиелит, как правило, развивается после стихания острой формы. В таком состоянии человек чувствует, что его состояние улучшается, так как происходит прорыв гноя из ткани кости. При этом воспалительный процесс продолжается, и разрушение ткани кости не приостанавливается.
Хронический остеомиелит может протекать на протяжении продолжительного периода – на протяжении нескольких месяцев. На фоне внешнего улучшения состояния больного остеомиелит обостряется, образуется новый свищ, отмершие участки ткани кости отторгаются, и появляются секвестры. Челюсть в месте патологического очага уплощена, зубы остаются подвижными. При таком развитии заболевания не всегда наступает самостоятельное излечение.
Виды
► Классификация патологического состояния учитывает несколько критериев:
- этиологию процесса воспаления;
- остроту заболевания;
- локализацию очага;
- пути проникновения возбудителя.
► По типу возбудителя остеомиелит челюсти делится на:
- Неспецифический (возбудители – условно-патогенные микроорганизмы, живущие в обычных условиях на слизистых, коже. К ним относятся стафилококковая и стрептококковая флора);
- Специфический (вызывается особыми бактериями, сюда относятся такие виды: сифилитическая, актиномикотическая или туберкулезная).
► По способу проникновения в организм инфекции можно выделить следующие виды патологии:
- травматический остеомиелит – развивается при ранениях либо переломах челюсти. В поврежденный участок приникают болезнетворные бактерии и различные вирусы. Эта патология достаточно редкая, обычно бывает осложнение при переломах лицевой кости;
- одонтогенный – самый распространненый, причиной служат осложнения зубных заболеваний (глубокий кариес, альвеолит либо стоматит. Открытыми вратами для инфекции становятся пораженные ткани, далее она попадает в пульпу, достигает корня и переходит на ткань челюсти. Этот вид остеомиелита может встречаться и у взрослых, и у детей;
- гематогенный – (делится, в свою очередь, на токсический, септикопиемический, местный). Возникает по причине заражения крови, разносящей вирус по организму. Развивается чаще всего из-за остеомиелита в хронической форме;
- лучевой – возникает в случае поражения ткани челюстной кости злокачественной опухолью. Также может быть вызван курсом лучевой либо химической терапии. Инфекция, попав в очаг, провоцирует развитие гнойных и некротических процессов;
- из-за удаления зуба – при неполном удалении зубного нерва происходит раздражение и дальнейшее нагноение полости, приводящее к серьезным последствиям.
► По характеру течения классифицируют остеомиелиты:
- В острой стадии.
- Подострый.
- Хронический (он может быть первичным либо вторичным).
► По местоположению очага различают остеомиелиты верхней челюсти и нижней.
Видео: что такое остеомиелит?
Механизм развития
К сожалению, на сегодняшний день точные механизмы развития остеомиелита остаются не до конца изучены и понятны. Предложено несколько теорий данного патологического процесса, среди которых особая популярность досталась трем:
- сосудистая (инфекционно-эмболическая);
- аллергическая;
- нейротрофическая.
Если объединить все эти теории в одну, то развитие остеомиелита можно представить себе таким образом. Вследствие определенных факторов (особенностей кровотока в костной ткани, сенсибилизации организма к микробным антигенам, нарушение нервной регуляции тонуса сосудов и их склонности к спазмам, проникновению внутрь кости патогенов) развивается множественный тромбоз внутрикостных сосудов челюстных костей, из-за которого формируются участки кровоизлияний.
В них проникают патогенные микроорганизмы и формируются очаги гнойного воспаления. Это приводит к некрозу различной степени выраженности с дальнейшим распространением гнойно-некротического процесса на губчатую ткань кости, надкостницу и окружающие мягкие ткани.
 В ротовой полости живет большое количество микроорганизмов и при определенных обстоятельствах большая часть из них может стать причиной остеомиелита челюсти
В ротовой полости живет большое количество микроорганизмов и при определенных обстоятельствах большая часть из них может стать причиной остеомиелита челюсти
Симптоматика
Для всех форм остеомиелита характерны общие признаки:
- поднятие температуры тела: от субфебрильной до высокой – 39-40°С;
- острая боль в месте поражения;
- озноб, слабость;
- потеря аппетита, нарушение сна;
- повышенная потливость, головные боли;
- скачки артериального давления.
Более выраженные симптомы и лечение заболевания зависят от его формы.
Для одонтогенной формы характерна сильная боль в пораженной области. Постепенно она усиливается и распространяется на всю челюсть с последующим иррадиированием в глазницы, виски, уши. Появляется отек, покраснение слизистых, подвижность инфицированного зуба и интактных (соседних) с ним единиц.
Для одонтогенной формы характерна сильная боль в пораженной области.
Внешне патология также проявляется образованием пародонтальных карманов с гнойным содержимым, гнилостным запахом. В дальнейшем пациенту становится сложно глотать, дышать или открывать рот.
При одонтогенном типе легко выявить пораженную область: инфицированный зуб резко отреагирует острой болью на перкуссию (постукивание стоматологическим инструментом).
Острая форма часто сопровождается образованием флегмон и абсцессов. Отмечается инфильтрация мягких тканей, асимметрия лица, изменение цвета кожных покровов – они приобретают бледно-серый оттенок.
При подостром и хроническом типе отмечается снижение выраженности локальных симптомов с сохранением общих признаков. Воспалительный процесс становится вялотекущим. Характерно образование множественных или единичных секвестров. Также сохраняется и даже усиливается подвижность зубов.
При диагностировании заболевания используется рентгенография.
Сложнее всего лечить хроническую форму патологии. Возможно образование свищей, через которые отходит гнойный экссудат. Острая боль появляется только в период рецидивов. В остальное время она незначительна или отсутствует полностью.
Остеомиелит верхней челюсти
Остеомиелит верхней челюсти, по медицинским наблюдениям, встречается гораздо реже, но случаи поражения этим заболеванием все-таки есть, поэтому рассмотрим и этот случай.
Медицина рассматривает несколько путей проникновения инфекции, которая поражает верхнюю челюсть.
- Гематогенный путь. Попадание патогенной флоры через плазму. Такое может случиться при помощи обыкновенного укола, а так же в случае переливания крови (вирус может быть занесен с кровью, если сама кровь была инфицирована, либо вовремя процедуры была нарушена стерильность).
- Лимфогенный путь. Приток инфекции через лимфосистему.
- Контактный или риногенный. Проникновение идет из ротовой полости. Это может быть воспалительный процесс, который захватывает слизистую верхнечелюстных пазух (это может случиться при хроническом или остром рините), а так же проникновение патогенной флоры по протокам желез через надкостницу.
- Новорожденный может «подхватить» это заболевание во время родов в процессе наложения щипцов, либо через инфицированные материнские половые органы. Случится это может и во время кормления, через соски (если роженица страдает маститом). Не соблюдение общей гигиены для малыша чревато проникновением инфекции с грязных игрушек или соски, особенно в период, когда начинают резаться зубки.
Особенно опасен остеомиелит челюсти для грудничков, так как заболевание развивается стремительно и главное не упустить время, быстро и правильно поставить диагноз, незамедлительно приступить к лечению. У этой категории пациентов данное заболевание чаще проявляется вторично, как гнойник на базе сепсиса, реже – сепсис развивается на базе острого РВИ (респираторно-вирусная инфекция).
Основными симптомами заболевания, которые одинаковы как для маленьких детей, так и для взрослых, с той лишь разницей, что у грудничков эти процессы протекают более стремительно и с ярко выраженными проявлениями:
- Это заболевание у детей начинается внезапно. Резко поднимается температура до 39÷40о С.
- Малыш капризничает, не хочет кушать.
- Нарастает отек в области нос-щека-глаз.
- На протяжении первых суток глазная щель полностью закрывается, становится нечувствительной верхняя губа, пропадает носогубная складка. Личико становится ассиметричным, как бы перекошенным.
- Увеличиваются в размерах лимфатические узлы со стороны вирусного поражения.
- На протяжении следующих трех суток отечность захватывает не только лицевую часть, но и шею.
- Развивается процесс (у детей в зубных зачатках, у взрослых в корневой системе зуба) нагноения. И идет отторжение секвестров.
- За счет отека сужается или перекрывается носовой ход, что препятствует нормальному дыханию. Постепенно он начинает заполняться гнойными выделениями.
- Уже в первые – вторые сутки после инфицирования, кожа в области отека приобретает розовый оттенок с лоснящейся фактурой. При дотрагивании — резкая боль.
- Уже на первые сутки на альвеолярном отростке, могут появиться локальные инфильтраты. Слизистая оболочка становится гиперемированной, размягченной (костная ткань начинает разрушаться) и увеличивается в размере. Появляется флюктуация.
- Приблизительно на пятый день выявляют некоторое количество секвестры, начинают появляться в носовой полости свищи. Образуются они и на небе, в области внутреннего угла глаза, в районе зубных зачатков. Верхняя челюсть становится паталогически подвижной.
- Достаточно быстро воспаление захватывает и глазницу. Начинается абсцесс век. Любое движение вызывает боль. Глазное яблоко становится неподвижным – развивается флегмона глазницы.
Последствия осложнения при остеомиелите верхней челюсти могут быть страшными, особенно для грудничков. Это и менингит, сепсис, флегмона глазницы, пневмония, абсцесс легкого и мозга, гнойный плеврит…
Поражение позвоночника
Поражение позвонков приводит не только к болевому синдрому, но и неврологическому дефициту в нижних конечностях. Это проявляется затруднением ходьбы, нарушением функции тазовых органов, развитием вялых парезов ног. Симптомы и лечение оценивает нейрохирург, что зачастую меняет тактику стандартной терапии.
Больному показаны:
- хирургическая санация;
- при расположении остеомиелитного очага в замыкательной пластике она полностью удаляется;
- консервативное лечение — физиотерапия, антибиотики;
- симптоматическая помощь — снятие интоксикации, обезболивание, улучшение кровотока в конечностях;
- ношение иммобилизирующего корсета.
При поражении поясничного отдела позвоночника лечение направлено на стабилизацию неврологических нарушений. Помимо ламинэктомии, осуществляется дренирование раны с последующей мощной антибактериальной терапией.