Простуда (орз, орви)
Содержание:
- Осложнения
- Особенности ОРВИ
- Распространенность ОРВИ
- Определение и факты верхней респираторной инфекции
- Каковы причины инфекции верхних дыхательных путей?
- Симптоматическое лечение
- Причины и возбудители
- Препараты, антибиотики и лекарства
- Профилактика ОРВИ
- Классификация инфекций
- Этиология
- Причины возникновения хронических заболеваний дыхательных путей
- Грипп
- Иммунопрофилактика
- Пробиотические бактерии
Осложнения
Инфекции верхних дыхательных путей могут вызывать развитие ринита (насморк), синусита (воспаление околоносовых пазух), фарингита (воспаление глотки), тонзиллита (ангины), ларингита (воспаление гортани), эпиглоттит (воспаление надгортанника). Кроме этого, при отсутствии адекватного лечения, а также присоединения бактериальной инфекции могут развиваться такие осложнения, как средние отиты, мастоидиты, менингиты, абсцессы мозга или мягких тканей, энцефалиты, тромбоз мозговых синусов, бронхиты и пневмонии, а также такое грозное осложнение, как сепсис (заражение крови).
Особенности ОРВИ
ОРВИ – это большая группа заболеваний. Объединяют их схожие клинические проявления и 4 фактора:
- Вирусное происхождение.
- Проникновение возбудителя заболевания в человеческий организм через слизистые оболочки дыхательных путей.
- Патологии, прежде всего, поражают органы дыхания. Поэтому и такое название инфекций – респираторные (респираторный – относящийся к дыханию и дыхательным путям).
- Стремительное развитие и недолгий период течения заболевания.
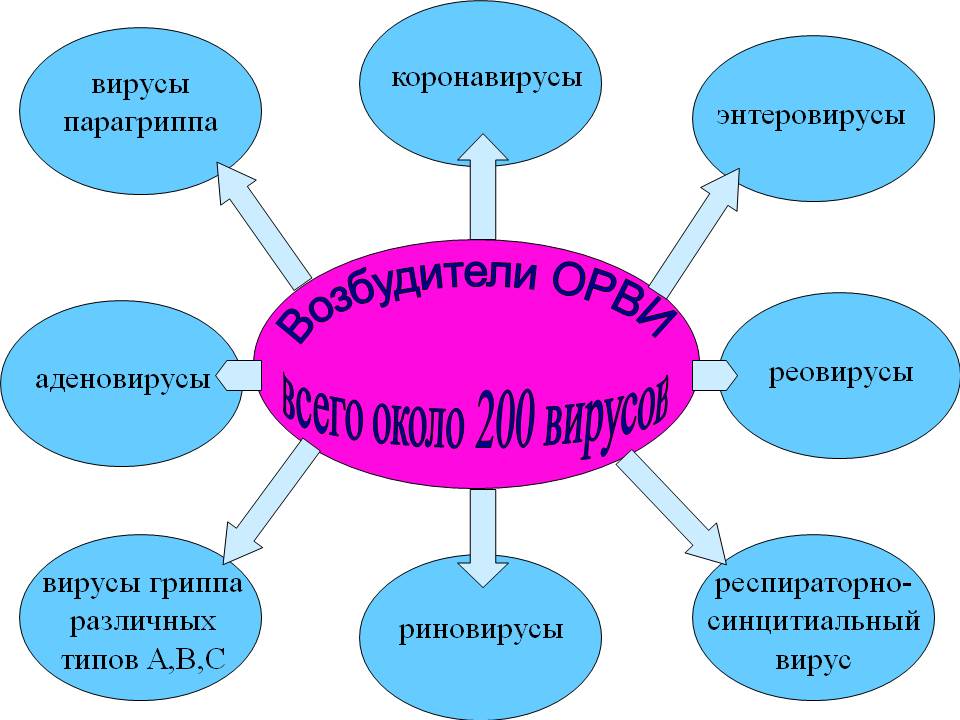
Существует около 200 вирусов-возбудителей. Наиболее известный и опасный вирус ОРВИ – грипп (разновидности А, B, С). Также распространенными являются следующие возбудители:
- Аденовирус – вызывает воспаление миндалин и сильные боли в горле.
- Парагрипп – поражает гортань, заболевание сопровождается кашлем, хрипами.
- Риновирус – распространяется по слизистой оболочке носа.
- Энтеровирус – локализуется в слизистых оболочках верхних дыхательных путей и ЖКТ.
Распространенность ОРВИ
Врачи вполне обоснованно считают ОРВИ наиболее распространенным заболеванием как у взрослых, так и в детской среде. Если сравнить число основных инфекционных недугов, диагностируемых за год, с количеством случаев ОРВИ, то заболеваемость ОРЗ будет значительно выше. А в годы пандемий признаки ОРЗ проявляются примерно у 30% жителей своего земного шара. В зависимости от того, какой вирус стал причиной эпидемии, может различаться уровень заболеваемости у детей. Но все же врачи свидетельствуют, что чаще всего недуг поражает детей от 3 до 14 лет. Именно поэтому профилактика ОРВИ столь важна именно в этой возрастной группе.
Очень часто острое респираторное заболевание протекает с осложнениями, и, к тому же, в период этой болезни возможно серьезное обострение хронических болезней, которые есть у человека. Что такое ОРВИ, на собственном опыте человек может убеждаться даже несколько раз в год. Последнее утверждение особенно касается детей, так как ранее перенесенное ОРЗ не оставляют стойкого длительного иммунитета.
Если болезнь развивается у ребенка повторно, то это провоцирует снижение защитных сил организма, проявление иммунодефицитных состояний, аллергизацию. Кроме того, у ребенка может проявиться задержка в физическом и психическом развитии. Частое проявление респираторных инфекций может стать причиной, препятствующей проведению плановых профилактических прививок у детей.
Определение и факты верхней респираторной инфекции
- Верхние респираторные инфекции (URI) являются одной из наиболее распространенных причин посещения врачами.
- Верхние респираторные инфекции являются наиболее распространенной болезнью, приводящей к пропущенной работе или школе.
- Верхние респираторные инфекции могут произойти в любое время, но наиболее распространены в осень и зиму.
- Подавляющее большинство инфекций верхних дыхательных путей вызвано вирусами и самоограничиваются.
-
Симптомы инфекции верхних дыхательных путей включают
- кашель,
- чихание,
- выделения из носа,
- заложенность носа,
- насморк,
- лихорадка,
- колючий или больной горло, и
- носовое дыхание.
- Антибиотики редко необходимы для лечения инфекций верхних дыхательных путей, и их следует избегать, если только врач не подозревает бактериальную инфекцию.
- Простые методы, такие как правильное мытье рук и покрытие лица при кашле или чихании, могут уменьшить распространение инфекций верхних дыхательных путей.
- Общий прогноз развития инфекций верхних дыхательных путей является благоприятным, хотя иногда может возникать осложнение.
Каковы причины инфекции верхних дыхательных путей?
Инфекция верхних дыхательных путей обычно вызвана прямым вторжением внутренней оболочки (слизистой оболочки или слизистой оболочки) верхних дыхательных путей вирусом или бактериями. Для того, чтобы патогены (вирусы и бактерии) вторглись в слизистую оболочку верхних дыхательных путей, им приходится бороться через несколько физических и иммунологических барьеров.
Волосы в подкладке носа действуют как физический барьер и могут потенциально захватывать вторгшиеся организмы. Кроме того, влажная слизь внутри полости носа может поглощать вирусы и бактерии, попадающие в верхние дыхательные пути. Существуют также небольшие волоскоподобные структуры (реснички), которые выстилают трахею, которая постоянно перемещает любых иностранных захватчиков в сторону глотки, чтобы в конечном итоге попасть в желудочно-кишечный тракт и в желудок.
Помимо этих интенсивных физических барьеров в верхних дыхательных путях, иммунная система также выполняет свою функцию, чтобы бороться с вторжением в патогены или микробы, входящие в верхние дыхательные пути. Аденоиды и миндалины, расположенные в верхних дыхательных путях, являются частью иммунной системы, которая помогает бороться с инфекциями. Через действия специализированных клеток, антител и химических веществ в этих лимфатических узлах вторгающиеся микробы поглощаются внутри них и в конечном итоге разрушаются.
Несмотря на эти защитные процессы, вторжение вирусов и бактерий адаптирует различные механизмы для противодействия разрушению. Иногда они могут продуцировать токсины, чтобы нарушить систему защиты организма или изменить их форму или внешние структурные белки, чтобы замаскироваться от признания иммунной системой (изменение антигенности). Некоторые бактерии могут вызывать факторы адгезии, которые позволяют им прилипать к слизистой оболочке и препятствовать их разрушению.
Также важно отметить, что различные патогены имеют различную способность преодолевать защитную систему организма и вызывать инфекции. Кроме того, разные организмы требуют различного времени начала, когда они входят в организм до появления симптомов (время инкубации)
Некоторые из распространенных патогенов для инфекции верхних дыхательных путей и их соответствующие времена инкубации следующие:
Кроме того, разные организмы требуют различного времени начала, когда они входят в организм до появления симптомов (время инкубации). Некоторые из распространенных патогенов для инфекции верхних дыхательных путей и их соответствующие времена инкубации следующие:
- Тиновирусы, 1-5 дней;
- Стрептококки группы А, 1-5 дней;
- Вирусы гриппа и парагриппа, 1-4 дня;
- Респираторный синцитиальный вирус (RSV), 7 дней;
- Коклюш (коклюш), 7-21 день;
- Дифтерия, 1-10 дней; а также
- Вирус Эпштейна-Барра (EBV), 4-6 недель.
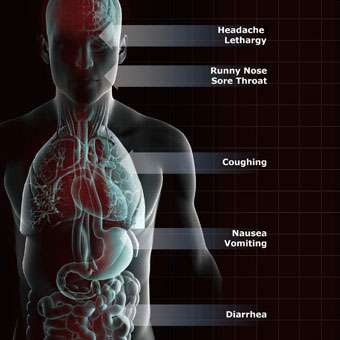
Симптоматическое лечение
Оно направлено на борьбу с симптомами болезни – проявлениями инфекции дыхательных путей, такими как лихорадка, заложенность носа, неприятные ощущения в горле и кашель.
- Жаропонижающие препараты
При неосложненных ОРЗ у взрослых температура редко бывает выше 38 0 С. По рекомендациям ВОЗ, лечение лихорадки жаропонижающими препаратами у взрослых нужно начинать только в том случае, если жар достиг 38,5 0 С 10 . При заболеваниях сердца, легких, нервной системы и плохой переносимости высокой температуры можно принимать лекарства раньше.
Дети при ОРЗ температурят чаще взрослых, но злоупотреблять жаропонижающими препаратами не стоит.
Исходя из общепринятых правил, сбивать температуру у ребенка 5,10 следует в случае:
- если она поднялась выше 39 0 С;
- если ребенку меньше 3 месяцев и температура достигла 38 0 С и выше;
- если ребенок плохо переносит жар, у него есть предрасположенность к судорогам, пороки сердца, аритмии и заболевания нервной системы.
Не пытаться сбить температуру до нормальных значений, вполне достаточно снизить ее на 1 0 С 5,10 .
Важно! В любом случае при повышении температуры у ребенка нужно обращаться к врачу и четко следовать его рекомендациям
- Сосудосуживающие капли в нос
Сосудосуживающие препараты – деконгестанты – можно использовать при заложенности носа для облечения носового дыхания и снижения риска развития синуситов. Однако их применение лучше ограничить, чтобы избежать эффекта привыкания и развития медикаментозного ринита 4,5 .
- Средства от боли в горле
Для полоскания горла есть специальные растворы, такие как ГЕКСОРАЛ РАСТВОР 5 .
Основным действующим веществом препаратов ГЕКСОРАЛ РАСТВОР является антисептик гексэтидин, обладающий антисептическим и противогрибковым действиями 6 . Он активен в отношении некоторых вирусов гриппа А, респираторно-синцитиального вируса и вируса простого герпеса 1-го типа, поражающих респираторный тракт, грамположительных бактерий, к которым относится бета-гемолитический стрептококк, и грибов рода Кандида, активизирующихся при снижении иммунитета и использовании антибиотиков 6 .
Обезболивающий эффект гексэтидина помогает справиться с першением и облегчить болезненные ощущения в горле. Благодаря высокому профилю безопасности препарат можно использовать не только у взрослых, но и у детей с 3 лет.
ГЕКСОРАЛ в форме АЭРОЗОЛЬ особенно удобен для детей, не умеющих полоскать горло. ГЕКСОРАЛ АЭРОЗОЛЬ для всей семьи снабжен несколькими отличающимися по цвету насадками, что позволяет применять его нескольким больным.
Для смягчения горла в течение дня взрослым и детям с 4 лет можно использовать ГЕКСОРАЛ ТАБС, а взрослым и детям с 6 лет ТАБС КЛАССИК. Рассасывающиеся таблетки ГЕКСОРАЛ ТАБС содержат в своем составе не только антисептик широкого спектра действия, но и обезболивающий компонент, помогающий справиться с болью в горле 7 . Ароматические масла придают таблеткам приятный мятный аромат.
Таблетки ГЕКСОРАЛ ТАБС КЛАССИК имеют апельсиновый, лимонный, медово-лимонный или черносмородиновый вкус, содержат амилметакрезол и дихлорбензиловый спирт 7 , усиливающие антисептическое действие друг друга и проявляющие активность в отношении большинства грамположительных и грамотрицательных бактерий и грибов. Взрослым и детям старше 12 лет может подойти ГЕКСОРАЛ ТАБС ЭКСТРА на основе тех же антисептических компонентов с добавлением лидокаина, оказывающего мощное обезболивающее действие и помогающего бороться даже с сильной болью в горле 8 .
- Средства для борьбы с кашлем
При ОРЗ и кашле, зачастую обусловленном раздражением глотки и затеканием в нее носовой слизи, гигиена носа, полоскание горла и применение средств против боли в горле могут способствовать устранению этого неприятного симптома 5 .
При кашле, связанном с воспалением верхних дыхательных путей, в частности ларингитом, взрослым и детям старше 12 лет можно использовать сироп от кашля с малиновым вкусом ГЕКСО БРОНХО на основе гвайфенезина 9 .Он увеличивает секрецию слизи, разжижает мокроту и облегчает ее отхождение. Все это помогает смягчить кашель, ускоряет очищение дыхательных путей 9 .
Нарушение здоровья, относящееся к группе острые респираторные инфекции верхних дыхательных путей
2 323 782 людям подтвержден диагноз Острая инфекция верхних дыхательных путей неуточненная
2 155 умерло с диагнозом Острая инфекция верхних дыхательных путей неуточненная
0.09 % смертность при заболевании Острая инфекция верхних дыхательных путей неуточненная
Причины и возбудители
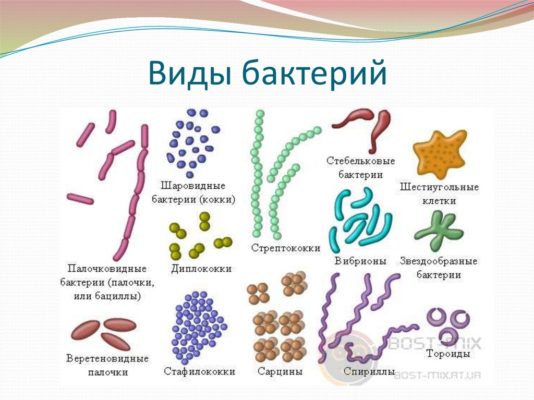
ОРЗ вызывается огромным числом возбудителей. С учетом отдельных серотипов их насчитывается около 300-х видов. Основными возбудителями ОРЗ являются так называемые респираторные вирусы: на их долю приходится до 90% всех заболеваний. Приблизительно в 10% случаях острые респираторные инфекции имеют бактериальную или вирусно-бактериальную природу. Одним из самых частых возбудителей ОРЗ является риновирус. Этот вирус – причина, по крайней мере, всех острых респираторных вирусных инфекций (ОРВИ).
Наряду с риновирусами возбудителями ОРЗ являются аденовирусы, вирусы парагриппа, респираторно-синцитиальный вирус и в периоды эпидемических вспышек вирусы гриппа.
Могут встречаться и другие возбудители. Причиной ОРЗ могут стать не только вирусы, но и грибки, крайне редко – простейшие. Бактерии, которые провоцируют развитие ОРЗ:
- гемофильная палочка;
- легионеллы;
- менингококки;
- микоплазмы;
- пневмококки;
- синегнойная палочка;
- хламидии.
Второстепенные причины – аллергены, пересушенный воздух в жилом помещении, пренебрежение правилами личной гигиены.
Препараты, антибиотики и лекарства
Если заболевание имеет бактериологическую или микологическую природу, то для лечения нужны антибиотики.

Обычно применяют препараты широкого спектра действия, так как точно выявить возбудителя проблематично.
Назначают чаще Флемоксин Солютаб, Амоксициллин, Оспамокс. Принимать их можно при беременности, грудном вскармливании и у грудничка. При вирусной этиологии антибиотики неуместны.
Лекарства для противовирусной терапии могут относиться к группе:
- Интерферонов (Интерферон, Виферон, Гриппферон). Эти вещества предотвращают размножение вирусов.
- Индукторов интерферонов (Циклоферон, Тилорон, Арбидол, Арпефлю). Такие лекарства принимают для стимуляции выработки организмов собственных интерферонов.
- Циклических аминов (Ремантадин). Средство нарушает формирование оболочки вируса, угнетая его размножение.
- Ингибиторов нейраминидазы (Тамифлю, Реленза). Эти противовирусные средства применяют при гриппе.
- Растительных препаратов (Флавозид, Альтабор). Они угнетают активность вируса, стимулируют выработку интерферона.

Остальные средства против респираторных заболеваний применяются в зависимости от симптомов:
- Кашель. При сухом кашле показаны ингаляции – лекарства для них подбирают индивидуально. Влажный кашель при жидкой мокроте требует отхаркивающих средств. При вязкой мокроте нужны муколитики. Есть препараты с комплексным действием – Линкас, Амброксол, Бромгексин.
- Насморк. Стандарт лечения – очищение носовой полости. Это можно сделать физраствором, Мирамистином, Фурацилином, Хлоргексидином. Быстро облегчают симптомы сосудосуживающие капли с Нафазолином, Ксилометазолином или Оксиметазолином. Принимать их можно только несколько дней.
- Горло. Для лечения используют антибактериальные спреи – Гексорал, Ингалипт.
- Герпес. Применяют Ацикловир.
- Температура. Снижают Парацетамолом или Ибупрофеном.
Важно! Сбивать температуру надо, если она поднялась выше 38,5°C. Высокая температура сжигает вирус. Если она переносится хорошо и больше не повышается, то сбивать ее не надо
Профилактика ОРВИ
До сегодняшнего дня не существует действительно эффективных мер специфической профилактики. Рекомендуется строгое следование санитарно-гигиеническому режиму в очаге эпидемии. Это регулярная влажная уборка и проветривание помещений, тщательное мытье посуды и средств личной гигиены больных, ношение ватно-марлевых повязок, частое мытье рук и др
Важно повышать устойчивость детей к вирусу с помощью закаливания, приема иммуномодуляторов. Также методом профилактики считается вакцинация против гриппа
В период эпидемии стоит избегать мест скопления людей, чаще гулять на свежем воздухе, принимать поливитаминные комплексы или препараты аскорбиновой кислоты. Рекомендуется в домашних условиях каждый день употреблять в пищу лук и чеснок.
Классификация инфекций
По типу распространения в организме инфекции делят на 4 группы:
1. Размножение инфекции в месте внедрения:
- ОРВИ – группа заболеваний, объединяющая катаральные воспаления верхних дыхательных путей;
- коклюш – выражается приступами судорожного кашля и возникает преимущественно у детей;
- корь – сопровождается лихорадкой, кашлем, конъюнктивитом, сыпью на теле.
- ангина – тонзиллит (воспаление небных миндалин);
- скарлатина – проявляется болью в горле, сыпью и последующим шелушением кожи;
- дифтерия – отечность миндалин, формирование на них белого пленчатого налета, причем болезнь опасна интоксикацией организма;
- инфекционный мононуклеоз – поражение зева и лимфатических узлов.
- менингококковый менингит – болезнь проявляется насморком, поражает слизистые оболочки мозга, легких;
- энцефалиты вирусной этиологии – осложнение генерализованного инфекционного заболевания, поражает головной мозг;
- воспаление легких (пневмония) – осложнение бактериальной группы болезней, поражение легочной ткани;
- эпидемический паротит (свинка) – воспаление слюнных желез.
- экзантема – болезнь сопровождается высокой температурой и сыпью разного характера после ее спада;
- энантема – характеризуется сыпью на слизистых оболочках;
- ветряная оспа – сопровождается лихорадкой и папуловезикулезным высыпанием на теле.
Также есть понятие об остром заболевании дыхательных путей неуточненной этиологии (ОРВИ). Что это означает? Дело в том, что разновидностей микроорганизмов и вирусов простуды, по подсчетам ученых, более 200. Они легко передаются от одного человека к другому. Выявить конкретного возбудителя бывает довольно сложно в отличие от вирусов гриппа, которые легко поддаются диагностике. В этом случае говорят о неуточненной инфекции, повлекшей поражение дыхательных органов.
Этиология
Острую респираторную инфекцию (ОРВИ) помимо гриппа чаще вызывают представители 3-х семейств РНК-содержащих вирусов – парамиксовирусов (респираторно-синцитиальный вирус, метапневмовирус человека, вирусы парагриппа 1-4), коронавирусы и пикорнавирусы (риновирусы) и 2-х семейств ДНК-содержащих вирусов – аденовирусы (виды B, C, E), парвовирусы (бокавирус человека). Все вышеперечисленные вирусы, за исключением бокавируса человека, вызывают заболевания верхних и нижних дыхательных путей у всех возрастных групп, но наиболее тяжело протекают ОРВИ, вызванные респираторно-синцитиальным вирусом, метапневмовирусом, вирусами парагриппа и коронавирусами, у детей в возрасте до 5 лет, пожилых и у лиц с иммунодефицитом.
Причины возникновения хронических заболеваний дыхательных путей
Дыхательные пути обогащают кислородом органы человека, что является важнейшим процессом в его жизнедеятельности.
Острые и хронические заболевания органов дыхания зачастую опасны своими осложнениями и последствиями.
Запущенный насморк способствует попаданию бактерий в носоглотку, гортань, трахею, бронхи.
В итоге человек может столкнуться с рядом заболеваний органов дыхания, таких как: трахеит, бронхит и многие другие.
Не до конца вылеченный бронхит позволяет патогенным организмам проникнуть в легочную ткань и вызвать пневмонию.
При гриппе или простуде иммунитет человека сильно ослаблен, сил на борьбу с вирусами и бактериями может не хватать. В данном случае многие заболевания дыхательной системы могут стать хроническими.
Важно, помнить, что при возникновении признаков или симптомов заболеваний, следует немедленно обращаться за консультацией к врачу. При своевременной диагностике болезней органов дыхания в большинстве случаев их лечение является успешным.
При своевременной диагностике болезней органов дыхания в большинстве случаев их лечение является успешным.
К самым распространённым хроническим заболеваниям дыхательных путей и других легочных структур можно отнести следующие:
- астма;
- хроническая обструктивная болезнь легких (ХОБЛ);
- профессиональные заболевания легких и легочная гипертензия;
- респираторная аллергия;
- хронические бронхиты.
С хроническими респираторными заболеваниями каждый день сталкиваются миллионы людей.
Профилактика хронических заболеваний дыхательных путей:
- Полный отказ от курения. Часто курильщики подвержены такому заболеванию как хронический бронхит, специалисты даже выделяют его в отдельную форму и называют хроническим бронхитом курильщика. Во время курения в дыхательную систему попадают никотин и токсичные смолы, которые повреждают и разрушают слизистую оболочку органов дыхания. Так нарушается работа клеток, а в большинстве случаев может начаться их перерождение, что вызовет злокачественные новообразования.
- Правильное дыхание. Заключается оно в том, чтобы человек дышал носом. Полость носа является начальным звеном дыхательных путей. Попадая в нее, воздух согревается, а благодаря реснитчатому эпителию, которым покрыта слизистая, он очищается от микроорганизмов, аллергенов и иных ненужных примесей. Они попросту задерживаются на этих ресничках, а потом с чиханием выводятся из организма.
- Климат и микроклимат. Воздух внутри помещения должен быть максимально чистым и увлажненным, по возможности рекомендуется избавиться от открытых книжных полок, ковров и других вещей, на которых собирается много пыли. Регулярные проветривания помещения и влажная уборка так же окажут благотворное влияние на состав воздуха.
- Здоровый образ жизни. К данному пункту можно отнести правильное питание, закаливание, физическую активность.
- Ароматерапия с эфирными маслами, ванны с морской солью, поездки на морское побережье и пребывание в соляных пещерах. Это оказывает благотворное влияние на всю дыхательную систему человека и является прекрасной профилактикой хронических заболеваний дыхательных путей.
- Применение пастилок Исла может быть рекомендовано для профилактики хронических заболеваний дыхательных путей. Экстракт исландского мха, входящий в состав пастилок Исла, содержит полисахариды, которые обволакивают слизистые оболочки верхних дыхательных путей, увлажняют их и защищают от действия вредных внешних факторов, таких как сухой воздух в жилых или офисных помещениях с недостаточным уровнем влажности, повышенная нагрузка на голосовые связки.
Список литературы:
— Чикина С. Ю. Кашель: основные принципы диагностики и лечения // Лечебное дело. 2010. №3. URL: http://cyberleninka.ru/article/n/kashel-osnovnye-printsipy-diagnostiki-i-lecheniya — Терещенко Юрий Анатольевич, Терещенко Сергей Юрьевич Хронический кашель: обзор современных лечебно-диагностических алгоритмов // Практическая пульмонология. 2005. №3. URL: http://cyberleninka.ru/article/n/hronicheskiy-kashel-obzor-sovremennyh-lechebno-diagnosticheskih-algoritmov , — Крюков А. И., Туровский А. Б. Кашель как симптом ЛОР-заболеваний // Лечебное дело. 2008. №4. URL: http://cyberleninka.ru/article/n/kashel-kak-simptom-lor-zabolevaniy — Высочина И.Л., Петренко Л.Л., Дитятковский В.А. Кашель: дифференцированные подходы к лечению // ЗР. 2014. №1 (52). URL: http://cyberleninka.ru/article/n/kashel-differentsirovannye-podhody-k-lecheniyu , — Терещенко Юрий Анатольевич, Терещенко Сергей Юрьевич Хронический кашель: обзор современных лечебно-диагностических алгоритмов // Практическая пульмонология. 2005.
Грипп
Грипп также относится к группе ОРВИ, однако из-за склонности гриппа к распространению с развитием эпидемий его выделяют отдельно. Кроме того, грипп сопровождается более выраженными клиническими проявлениями, и при нем выше риск осложнений. Существует подвид вируса гриппа H5N1, передающийся от больных птиц (уток, кур) человеку («птичий» грипп) или свиней («свиной» грипп).
Для гриппа характерно острое начало с повышения температуры до 38–40 °С, сопровождающейся болями и «ломотой» в мышцах, головной болью, ознобом, разбитостью, общей слабостью, плохим аппетитом. Затем присоединяются боль и першение в горле, сухой кашель. Насморк для гриппа не характерен, что отличает его от других ОРВИ («сухой катар»). Температура тела нормализуется на 3–5 день заболевания.
К осложнениям гриппа, помимо пневмонии, относят воспаление придаточных пазух носа, среднего уха (особенно у детей), респираторный дистресс-синдром (отек легких), менингит. Наиболее опасен грипп для маленьких детей, стариков, а также для больных ВИЧ-инфекцией, сахарным диабетом и людей с ослабленным иммунитетом.
При ОРВИ и гриппе нужно быть внимательным при повторном повышении температуры тела и ухудшении самочувствия — это говорит о развитии осложнений либо о наличии другого заболевания. «Тревожные признаки», при появлении которых нужно обязательно обратиться к врачу:
Сохранение повышенной температуры тела (более 37,5 °C) более 7 дней, а также ее повторное повышение;
- усиление головной боли;
- рвота;
- сонливость либо спутанность сознания;
- ригидность затылочных мышц (невозможность согнуть голову так, чтобы подбородком коснуться груди);
- одышка (затрудненное дыхание);
- боль в груди;
- кровянистый характер мокроты;
- любая сыпь на кожных покровах;
- непереносимость яркого света.
Диагноз ОРВИ и/или гриппа чаще всего не вызывает сомнений и основан на характерной клинической картине. Для выявления осложнений ОРВИ могут потребоваться общий анализ крови и мочи, рентгенография органов грудной клетки или придаточных пазух носа, иногда бактериологический анализ мокроты.
1
Лабораторная диагностика в МедикСити
2
Лабораторная диагностика в МедикСити
3
Лабораторная диагностика в МедикСити
Лечение гриппа и ОРВИ
- Соблюдайте домашний режим. Если в квартире, кроме Вас, есть кто-то еще, носите медицинскую маску, которую меняйте каждые 2 часа.
- Пейте больше теплой жидкости (до 2 л в день) — это позволит избежать обезвоживания в условиях высокой температуры тела и улучшит выведение токсинов из организма.
- При повышении температуры тела выше 38,5 °С, либо если Вы плохо переносите высокую температуру, принимайте жаропонижающие средства (парацетамол, ацетилсалициловая кислота). Помните, что ацетилсалициловая кислота (аспирин) категорически противопоказана детям младше 16 лет!!!
- Для облегчения симптомов ОРВИ можно использовать комплексные препараты, содержащие помимо жаропонижающего средства противокашлевые, противоаллергические компоненты, а также витамины. Внимательно читайте инструкции по применению!
- Для облегчения кашля можно принимать всевозможные травяные настои или отхаркивающие препараты, однако на продолжительность заболевания эти средства не влияют.
- Для воздействия на возбудителей применяют интерфероны (основной фактор противовирусной защиты в организме) и стимуляторы образования интерферонов; осельтамивир или занамивир (эффективны только при гриппе); противогриппозный иммуноглобулин вводят ослабленным людям, а также больным тяжелыми формами гриппа. Прежде, чем принимать эти препараты посоветуйтесь с врачом!
- Антибиотики для лечения неосложненных форм ОРВИ и гриппа не применяют, поскольку они не влияют на вирусы.
Иммунопрофилактика
Данные проспективных рандомизированных исследований четко подтверждают эффективность лиофилизированного лизата Escherichia coli в снижении риска рецидива ИМП у женщин. По этой причине он может быть рекомендован для этой группы пациентов. Данные о результатах профилактики у мужчин и при других клинических сценариях отсутствуют.
Также была подтверждена эффективность в снижении риска или задержке рецидивирующего ИМП для вагинальной вакцины Urovac, содержащей 10 уропатогенных штаммов. Новые парентерально вводимые вакцины в настоящее время проходят клинические испытания. К настоящему времени получены обнадеживающие результаты для StroVac и Solco-Urovac.
Пробиотические бактерии
Данные об использовании пробиотических бактерий для снижения риска рецидивирующих ИМП не универсальны. Наиболее убедительные данные касаются штаммов Lactobacillus, особенно штаммов Lactobacillus rhamnosus GR-1 и Lactobacillus reuteri RC-14, вводимых вагинально 1-2 раза в неделю.
Кроме того, одно исследование доказывает эффективность вагинального применения Lactobacillus crispatus у пациентов в пременопаузе.
Данные клинических испытаний были включены в мета-анализ, который не продемонстрировал явного преимущества использования пробиотических бактерий во вторичной профилактике рецидивирующих ИМП
Однако различия в клинической эффективности доступных составов требуют большой осторожности при интерпретации этих результатов