Гломерулонефриты у ребенка
Содержание:
- Осложнения
- Причины возникновения гломерулонефрита
- Патогенез основных симптомов при остром нефритическом синдроме
- Многокомпонентные схемы лечения заболевания
- Симптомы различных форм заболевания
- Диагностика
- Прогнозы развития и возможные осложнения недуга
- Патогенез
- Гломерулонефрит у детей
- Возможные осложнения и профилактика
- Клинические рекомендации
- Причины
Осложнения
При бурном и тяжёлом течении острого нефрита в начальный период возможны угрожающие жизни осложнения и симптомы: почечная эклампсия, ОПН и сердечная недостаточность.
1.
Наиболее частое осложнение — эклампсия (ангиоспастическая энцефалопатия), обусловленная спазмом сосудов головного мозга и его отёком. Эклампсия проявляется тоникоклоническими судорогами, возникающими после короткого периода предвестников (головной боли, тошноты, рвоты, нарушения зрения). Приступ напоминает эпилептический припадок и всегда сопровождается повышением АД. Во время припадка сознание отсутствует, кожные покровы и слизистые оболочки становятся цианотичными, дыхание — неровным, хрипящим, появляется пена изо рта, происходит непроизвольное мочеиспускание. Приступ длится несколько минут, иногда наблюдают серию приступов. При отсутствии своевременного адекватного лечения возможен летальный исход от кровоизлияния в головной мозг.
2.
Симптомы острого постстрептококкового гломерулонефрита развиваются при гиперергическом течении острого гломерулонефрита, сопровождается резким сокращением или прекращением мочевыделения. В результате происходит задержка воды, азотистых шлаков и калия в организме. Развиваются гипергидратация и метаболический ацидоз. С 3 — 5-го дня к олигоанурии присоединяются диспептические расстройства (анорексия, тошнота, повторная рвота, диарея), геморрагический синдром, признаки поражения ЦНС и сердечно-сосудистой системы. Выявляют тяжёлую анемию и лейкоцитоз. Ребёнок впадает в уремическую кому.
3.
Острая сердечно-сосудистая недостаточность у детей возникает редко. Симптомы, которыми она характеризуется: резкое увеличение размеров печени, нарастание периферических отёков и клиническая картина отёка лёгких (обычно он и становится причиной смерти больного).
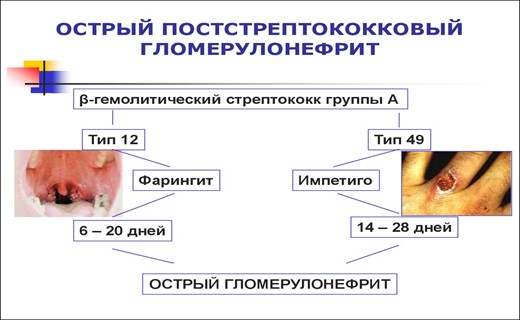
Причины возникновения гломерулонефрита
Какие факторы способствуют развитию заболевания? Кто выступает в роли возбудителя? Инфекции, попадающие в организм, являются главной проблемой, поскольку из-за них возникают воспалительные процессы. К стимуляторам развития болезни относятся в первую очередь стрептококки, провоцирующие также ангину, фарингит, скарлатину. По истечению трех недель с момента заболевания одним из простудных недугов, выявляется острая форма гломерулонефрита.
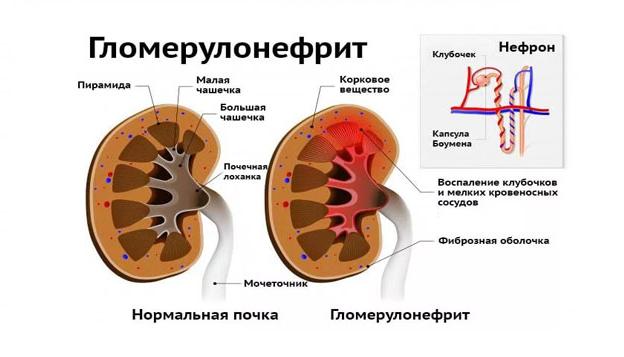
Не только из-за вредных микроорганизмов могут пострадать внутренние органы, поэтому отмечаются инициаторы:
- аллергическая реакция на различные возбудители такие как пыльца, насекомые, бытовая химия и прочее;
- в состав некоторых медикаментов входят токсические вещества, вызывающие неестественные процессы, нарушающие стабильную работу внутренних органов. В результате отравлений функционирование системы организма также сбивается с единого ритма, начинаются побочные эффекты от перенесенного недуга;
- укусы насекомых;
- проведенное вакцинирование.
Сталкиваясь с каким-либо из указанных возбудителей, ребенок может плохо себя почувствовать, испытывать дискомфорт
В такие моменты важно исключить влияние холодного или горячего воздуха, не находиться на солнце слишком долгое время
Патогенез основных симптомов при остром нефритическом синдроме
Отёки
Отёки — одно из основных проявлений ОНС — возникают у 60-80% больных. Степень выраженности может варьироваться в широких пределах: от отёков век по утрам до выраженной отёчности лица, голеней, передней брюшной стенки. Очень редко, но могут развиваться полостные отёки: гидроторакс, гидроперикард, асцит. За период нарастания отёков больные могут прибавить в весе 2-5 кг. Появление отёков происходит постепенно. Они плотные, малоподвижные.
Механизм формирования отёков:
- увеличение объёма циркулирующей крови в результате снижения клубочковой фильтрации — гиперволемия;
- задержка натрия и воды (гиперальдостеронизм, повышение секреции АДГ);
- повышенная сосудистая проницаемость в результате гиалурони- дазной активности стрептококка, выброса гистамина и активации калликреин-кининовой системы.
Образование периферических отёков можно рассматривать как компенсаторный механизм, так как часть жидкости из сосудисто-го русла перемещается в ткани, уменьшая гиперволемию, и это препятствует развитию осложнений. С депонированием жидкости может быть также связано увеличение печени и селезёнки. Отёки обычно легко купировать назначением бессолевой диеты и диуре-тических препаратов. Длительность отёков составляет 5-14 дней.
[], [], []
Артериальная гипертензия
Артериальная гипертензия — один из грозных симптомов острого гломерулонефрита (ОГН) — возникает у 60-70% больных. Больные жалуются на головную боль, тошноту, рвоту. Развитие артериальной гипертензии происходит быстро. С ней чаще всего связаны осложнения: эклампсия и острая сердечная недостаточность. Артериальная гипертензия носит систоло-диастолический характер, но с большим подъёмом систолического давления. Механизм артериальной гипертензии при ОНС:
- гиперволемия, т.е. увеличение объёма циркулирующей крови (ОЦК), происходит в связи с падением клубочковой фильтрации, задержкой воды и натрия;
- гораздо меньшую роль играет активация ренин-ангиотензин-альдостероновой системы.
В силу того, что основным механизмом развития артериальной гипертензии служит гиперволемия, она легко поддаётся лечению (бессолевая диета, диуретики), реже возникает необходимость в назначении антигипертензивных препаратов. Нельзя вводить препараты, увеличивающие ОЦК. Длительность гипертензионного синдрома — 7-14 дней.
[], [], [], [], []
Мочевой синдром
Олигурия — уменьшение нормального диуреза на 20-50% нормы. Возникает олигурия в связи с падением клубочковой фильтрации и повышенной реабсорбцией воды и натрия, развитием «антидиуреза» и повышением секреции АДГ. Относительная плотность мочи высокая. Олигурия возникает в первые дни заболевания и длится 3-7 дней.
Гематурия — одно из главных проявлений мочевого синдрома — возникает у 100% больных. Макрогематурию обнаруживают в начале заболевания у 60-80% больных, её выраженность постепенно уменьшается к 3-4-й неделе. У основной массы больных гематурия полностью прекращается к 8-10-й неделе, однако у некоторых микрогематурия остаётся в течение 6-12 мес.
Гематурия связана с повышенной проницаемостью БМ, её разрывами. В моче появляются дисморфичные эритроциты (изменённые, неправильной формы), что обусловлено их гломерулярным происхождением. Могут встречаться также эритроцитарные цилиндры.
Протеинурия — один из ведущих признаков поражения почек, во всех случаях необходимо установить суточную потерю белка. В норме она составляет 100-200 мг/сут. При ОНС суточная протеинурия колеблется в пределах от 1 до 2,5 г/сут. Белок, теряемый с мочой, плазменного происхождения и содержит мелкие и крупные белки, т.е. протеинурия неселективная. Ведущим механизмом протеинурии служат структурные изменения базальной мембраны (увеличение размеров пор, трещины) и функциональные изменения (потеря отрицательного заряда). Протеинурия постепенно уменьшается к 2-3-й неделе заболевания. Длительная протеинурия до 1,5-2 г/сут — плохой прогностический признак.
Лейкоцитурия при ОНС может возникать в первую неделю заболевания и имеет абактериальную природу. Она объясняется активным иммунным воспалением с привлечением на 1-2-й неделе в очаг воспаления нейтрофилов, лимфоцитов, моноцитов.
Цилиндрурия может присутствовать (30-60%) в начальном периоде. По своей структуре цилиндры — это тубулярный белок (уропротеин Тамма-Хорсфалла) с включением форменных элементов, эпителиальных клеток, детрита. При ОГН могут появлятся эритроцитарные, зернистые цилиндры.
Многокомпонентные схемы лечения заболевания
Лечение гломерулонефрита осуществляется с помощью трех схем:
- Схема Понтичелли – в этом случае пульс-терапия осуществляется Преднизолоном по 1 тыс. мг в сутки. Проводится на протяжении 3 дней, после чего остальные 27 дней по 30 мг в сутки. Преднизолон необходимо менять периодически с цитостатиком. Затем, в течение следующего месяца Хлорамбуцил по 0,2 мг.
- Схема Стейнберга – она подразумевает осуществление следующей процедуры: один раз в месяц на протяжении года вводить внутривенно такие препараты, как Циклофосфамид 1 тыс. мг. Затем, на протяжении двух лет необходимо принимать препарат 1 раз в 3 месяца, а следующие два года – один раз в 6 месяцев.
- Четырехкомпонентная схема. Преднизолон по 30 мг в сутки на протяжении 60 дней. Постепенно необходимо давать организму отдыхать. Цитостатик назначается до целевой ремиссии. Гепарин по 5 тысяч ед. 4 раза в сутки на протяжении месяца. Постепенно заменить Асперином. Дипиридамол по 400 мг. Такой способ отлично подойдет для быстропрогрессирующего гломерулонефрита.
Терапия является довольно сложным процессом для многих форм. Вследствие этого у людей, которые еще осуществляют свою рабочую деятельность, появляется инвалидность
Очень важно следить за пациентом во время восстановления и во время нахождения в диспансере
Симптомы различных форм заболевания
В зависимости от того, какие из симптомов проявляются в течение развития болезни, выделяют такие формы хронического гломерулонефрита:
- Латентная – проявляется мочевым синдромом, встречается почти у половины больных. При ней не наблюдаются отеки или повышение артериального давления. В качестве симптомов проявляются гематурия, лейкоцитурия, протеинурия (то есть в анализах мочи выявляются кровь, лейкоциты и белок). Как правило, эта разновидность болезни развивается в течение длительного времени (до 20 лет).
- Гипертензионная – сопровождается повышением артериального давления. Наблюдается примерно у каждого пятого пациента. Давление может повышаться весьма интенсивно, до 200/120 мм рт. ст., причем в течение суток возможны его колебания. Сопровождается данная форма недуга и другими симптомами: изменениями в строении глазного дна (нейроретинитом), сердечной астмой, которая провоцируется недостаточностью левого желудочка сердца. Заболевание проявляется в течение длительного времени и чревато наступлением почечной недостаточности.
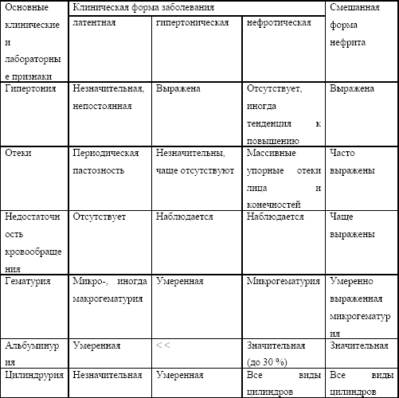
- Гематурическая – проявляется выраженная макрогематурия, то есть кровь попадает в мочу в таких количествах, что заметить ее можно по изменению цвета, без специальных клинических исследований. Такой симптом может привести к развитию анемии из-за постоянной кровопотери. Данная симптоматика встречается примерно у одного из двадцати больных.
- Нефротическая – встречается у каждого четвертого пациента и сопровождается нефротическим синдромом. Проявляется такими симптомами: выделение белка в моче, нарушение водного обмена, вследствие чего развиваются отеки не только внешние, но и внутренние (накопление большого количества жидкости в плевре, перикарде). В моче обнаруживается кровь, может повышаться артериальное давление. При данной разновидности недуга почечная недостаточность наступает достаточно быстро, что негативно влияет на состояние пациента.
- Смешанная – сопровождается проявлением нефротически-гипертонического синдрома, при котором наблюдаются симптомы обеих вышеописанных форм болезни.
Таким образом, данная патология почек в хронической форме может проявляться разными симптомами, которые определяют особенности заболевания, его течение, лечение и возможные осложнения в будущем.
Диагностика
При лабораторном исследовании мочи выявляют:
- протеинурию (до 1-2 г/сут, иногда больше);
- гематурию (от микро до макрогематурии), цилиндрурию (гиалиновые, зернистые и эритроцитарные цилиндры);
- в первые дни заболевания можно обнаружить лейкоцитурию, представленную в основном сегментоядерными нейтрофилами, эозинофилами и лимфоцитами и отражающую иммунный воспалительный процесс в клубочках.
В общем анализе крови выявляют нейтрофильный лейкоцитоз, возможны эозинофилия, увеличение СОЭ, анемия. Выявляют снижение клубочковой фильтрации, небольшое увеличение содержания азотистых шлаков, диспротеинемию (увеличение доли а и Рглобулинов), гипокомплементемию, ацидоз. При серологическом исследовании крови у большинства больных обнаруживают повышенные титры антистрептолизинаО, антистрептогиалуронидазы, антистрептокиназы. На первой неделе постстрептококкового гломерулонефрита выявляют ЦИК и снижение концентрации СЗ фракции комплемента. В сыворотке крови повышается концентрация IgG, IgM, редко IgA.
Нарушения в системе свёртывания крови отражают следующие параметры: сокращение протромбинового времени, повышение протромбинового индекса, снижение содержания антитромбина III, угнетение фибринолитической активности, появление продуктов деградации фибрина и фибриногена в сыворотке крови и моче.
Диагноз острого постстрептококкового гломерулонефрита
Отёки или пастозность тканей, гематурия и артериальная гипертензия составляют триаду клинических симптомов, служащую основным критерием диагностики острого гломерулонефрита. Трудности в распознавании заболевания возникают при моносимптомном или стёртом течении, когда у ребёнка выявляют только протеинурию и/или микрогематурию (изолированный мочевой синдром). В этих случаях поставить диагноз помогают данные анамнеза (предшествующие заболевания), а также наблюдение за динамикой процесса и результаты дополнительных исследований, включающих определение титра антистрептококковых AT и концентрации компонентов комплемента в сыворотке крови.
Формулируя диагноз, следует указать клиническую выраженность острого гломерулонефрита (например, с нефритическим, нефротическим, изолированным мочевым синдромом; или с нефротическим синдромом, гематурией и артериальной гипертензией), период заболевания, состояние функций почек (нарушенные, без нарушения) и осложнения.
Дифференциальная диагностика
Заболевание следует дифференцировать от обострения хронического нефрита, подострого наследственного нефрита пиелонефрита, туберкулёза почек, нефролитиаза (исключить последний помогает рентгеноконтрастное исследование). Чтобы обострение хронического нефрита не принять за симптомы острого нефрита, необходимо тщательно собрать анамнез, выяснив, не было ли ранее у ребёнка отёков, изменений в моче, повышенного АД. В пользу обострения хронического нефрита говорят также снижение концентрационной способности почек, изменения глазного дна. Иногда вопрос дифференциальной диагностики решают путём длительного наблюдения за ребёнком, а в некоторых случаях основанием для постановки диагноза служит морфологическое исследование биоптата почки.

Прогнозы развития и возможные осложнения недуга
Хронический гломерулонефрит — серьёзное заболевание, которое может окончиться инвалидностью или даже гибелью пациента при неправильном лечении. В среднем функции почек при своевременно начатой терапии восстанавливаются в течение полугода. Длительность периода реабилитации во многом зависит от состояния организма, наличия хронических заболеваний (цистита, простатита, гипертонии, варикоза, сахарного диабета, ишемии сердца), возраста и пола пострадавшего. Больной может вернуться к привычному ритму жизни уже через год после излечения, однако постоянный контроль за состоянием здоровья прекращать нельзя: только так можно отследить развитие рецидива.
По опыту автора, большинство пациентов после выписки довольно быстро начинают игнорировать диету и врачебные рекомендации, что приводит к неприятным последствиям. Один больной, перенёсший обострение хронического гломерулонефрита в возрасте 50 лет, был госпитализирован в отделение нефрологии, где проходил курс лечения, включающий приём медикаментов и посещение физиопроцедур. После облегчения состояния его выписали домой, выдав необходимые рекомендации по питанию и соблюдению оптимальных нагрузок. Сразу же после приезда домой он употребил большое количество жирной, жареной и солёной пищи, а также много крепкого алкоголя. Это привело к развитию острой почечной недостаточности на фоне гломерулонефрита, пациента доставили в отделение реанимации и интенсивной терапии на скорой помощи. После проведённой операции состояние его улучшилось, однако пришлось удалить одну почку из-за гибели мягких тканей. В результате этого больному необходимо пожизненно посещать процедуры гемодиализа — искусственной фильтрации крови через специальный аппарат. Развития таких последствий можно было избежать, если бы пациент придерживался рекомендованной врачом диеты.
Какие осложнения могут сопровождать хронический гломерулонефрит:
- Острая сердечная недостаточность. При нарушении функции почек сильно страдает водно-электролитный баланс организма. За сократительную деятельность всех мышц (в том числе и сердца) отвечает ион калия. Гломерулонефрит характеризуется развитием гиперкалиемии — тяжёлого патологического состояния, которое проявляется интенсивными судорогами и формированием аритмии. Острая сердечная недостаточность возникает преимущественно в ночное время суток и проявляется выраженным болевым синдромом, одышкой и образованием кровянистой мокроты. Эта патология лечится только в отделении реанимации и интенсивной терапии.
- Острая недостаточность почек, интоксикация организма продуктами распада собственных веществ и нарушение сознания. При хроническом гломерулонефрите страдает основная функция выделительной системы, которая заключается в фильтрации и обратном всасывании полезных элементов. В теле человека скапливается огромное количество токсинов, которые циркулируют в крови и повреждают головной мозг. Это может окончиться развитием коматозного состояния. Терапия подобного осложнения заключается в срочном подключении пациента к гемодиализу и вливании большого количества инфузионных растворов.
- Присоединение вторичной гноеродной микрофлоры. Если в теле человека находится очаг инфекции, бактерии с током крови мигрируют к поражённому органу. Нередко это заканчивается развитием флегмоны, абсцесса или карбункула почки. Состояние характеризуется синдромом сильной интоксикации с повышением температуры до 40 градусов, ознобами, а также нарушением мочеиспускания. С целью стабилизации пациента проводится удаление гнойного образования в условиях хирургического отделения, а также интенсивная антибиотикотерапия.
Патогенез
Установлена высокая частота встречаемости антигенов HLA В12, В17, В35, DR5, DR7. Причем носительство гена В12 особенно характерно для больных с нефротическим синдромом.
Показана возможность развития гломерулонефрита при ряде наследственно обусловленных аномалий иммунитета: гомозиготность дефицита С6 и С7 фракций комплемента, дисфункции Т-клеток, наследственный дефицит антитрдмбина. Неполноценность Т-клеточного иммунитета приводит к нарушению репарации отдельных частей нефрона с дальнейшим изменением их антигенной структуры и образованием иммунных комплексов, которые локализуются на пораженных участках базальной мембраны клубочков почек.
- отягощенная наследственность в отношении инфекционно-аллергических заболеваний,
- повышенная восприимчивость в семье к стрептококковым инфекциям,
- наличие у ребенка хронических очагов инфекции в миндалинах, зубах, перенесенные рожистые воспаления, стрептодермии,
- носительство гемолитического стрептококка в зеве, на коже.
В этиологии острого гломерулонефрита играет роль бета-гемолитический стрептококк группы А, чаще серотипы 4 и 12,18,29,49. Указанные серотипы стрептококков содержат М-протеин, близкий по составу к М-протеину базальной мембраны клубочков почек. Возможна в этиологии роль L-форм стрептококка. Провоцирующим фактором может быть вирусная инфекция, особенно у детей-носителей гемолитического стрептококка.
Наиболее достоверно о стрептококковой природе заболевания свидетельствует повышение титров антител к различным токсическим субстанциям стрептококков: стрептолизину О, стрептокиназе, гиалуронидазе, анти-ДНК-азе В, нейраминидазе, а также повышение циркулирующих иммунных комплексов (ЦИК), содержащих стрептококковые антигены.
Антигены стрептококка осаждаются в гломерулах во время острой фазы стрептококковой инфекции. Через 10-14 дней наступает иммунный ответ организма ребенка, в течение которого происходит связывание антистрептококковых антител с антигеном и образование циркулирующих иммунных комплексов (ЦИК) и их осаждение в клубочках почек. Далее происходит взаимодействие иммунных комплексов с системой комплемента с высвобождением его компонентов С3а, С5а и участие их в повреждении базальной мембраны клубочков почки. Активация мембраноатакующим комплексом (С5в-С9) тромбоцитов (секреция серотонина, тромбоксана В), макрофагов (секреция фосфолипидов и арахидоновой кислоты), активация мезангиальных клеток (секреция протеаз, фосфолипаз, свободных радикалов кислорода, активация хемотаксических факторов, приводящая к изменению биоэнергетического потенциала базальной мембраны клубочков почек и повреждению клеток эндотелия с высвобождением тромбогенных субэндотелиальных слоев).
В патогенезе активация фибринолитической системы при остром гломерулонефрите приводит к накоплению фибрина в клубочках почек, а активация кининовой системы к усилению воспалительного процесса. Тромбоциты подвергаются агрегации, а повышение уровня фактора Виллебранда и активация кининовой системы вызывают нарушение микроциркуляции.
Нарушения в фосфолипидном составе мембран эритроцитов ведут к функциональной дестабилизации клеточных мембран, играющих существенную роль в происхождении гематурии, а система эндотелинов (сосудосуживающих пептидов, действующих на почечную и внутриклубочковую гемодинамику) приводит к развитию внутриклубочковой гипертензии.
Острый гломерулонефрит у детй – морфология
Морфологическая картина оценивается как эндокапиллярный диффузный пролиферативный гломерулонефрит, который проходит несколько стадий – экссудативную, экссудативно-пролиферативную, пролиферативную и стадию остаточных явлений, которые могут сохраняться несколько месяцев.
При электронной микроскопии биоптата на эпителиальной стороне базальной мембраны капилляров клубочков почек выявляются «горбы» (IgG и СЗ фракция комплемента). Они сохраняются до 4-6 нед. Выявление «горбов» – важный и достоверный диагностический признак острого постстрептококкового гломерулонефрита.
Гломерулонефрит у детей
Гломерулонефрит у детей – острое или хроническое воспаление почечных клубочков инфекционно-аллергической природы. Для острого гломерулонефрита у детей характерна триада синдромов: мочевой (олигурия, анурия, гематурия, протеинурия), отечный и гипертензивный; при хронических формах преобладает один из них или латентное течение.
Диагноз гломерулонефрита у детей основан на данных анамнеза, характерной клинической картине, лабораторных показателях, УЗИ и пункционной биопсии почек. В остром периоде гломерулонефрита у детей назначается постельный режим, диета, антибиотикотерапия, кортикостероиды, антикоагулянты, мочегонные, гипотензивные и иммуносупрессивные препараты.
Гломерулонефрит у детей – иммуно-воспалительное поражение клубочкового аппарата почек, приводящее к снижению их функции.
В педиатрии гломерулонефрит является одной из самых распространенных приобретенных патологий почек у детей, занимая второе место после инфекций мочевыводящих путей.
Большинство случаев гломерулонефрита регистрируется у детей дошкольного и младшего школьного возраста (3-9 лет), редкие эпизоды (менее 5%) – у детей первых 2-х лет жизни. У мальчиков гломерулонефрит возникает в 2 раза чаще, чем у девочек.
В основе развития гломерулонефрита у детей лежит инфекционная аллергия (образование и фиксация в почках циркулирующих иммунных комплексов) или аутоаллергия (выработка аутоантител), а также неиммунное повреждение органа вследствие развивающихся гемодинамических и метаболических нарушений. Помимо почечных клубочков в патологический процесс могут вовлекаться канальца и межуточная (интерстициальная) ткань. Гломерулонефрит у детей опасен риском развития хронической почечной недостаточности и ранней инвалидизации.
Классификация гломерулонефрита у детей
Гломерулонефрит у детей может быть первичным (самостоятельная нозологическая форма) и вторичным (возникающим на фоне другой патологии), с установленной (бактериальной, вирусной, паразитарной) и с неустановленной этиологией, иммунологически обусловленный (иммунокомплексный и антительный) и иммунологически необусловленный. Клиническое течение гломерулонефрита у детей подразделяют на острое, подострое и хроническое.
По распространенности поражения выделяют диффузный и очаговый гломерулонефрит у детей; по локализации патологического процесса – интракапиллярный (в сосудистом клубочке) и экстракапиллярный (в полости капсулы клубочка); по характеру воспаления — экссудативный, пролиферативный и смешанный.
Хронический гломерулонефрит у детей включает несколько морфологических форм: незначительные гломерулярные нарушения; фокально-сегментарный, мембранозный, мезангиопролиферативный и мезангиокапиллярный гломерулонефрит; IgA-нефрит (болезнь болезнь Берже). По ведущим проявлениям различают латентную, гематурическую, нефротическую, гипертоническую и смешанную клинические формы гломерулонефрита у детей.
Прогноз и профилактика гломерулонефрита у детей
При адекватном лечении острый гломерулонефрит у детей в большинстве случаев заканчивается выздоровлением. В 1-2% случаев гломерулонефрит у детей переходит в хроническую форму, в редких случаях возможен летальный исход.
При остром гломерулонефрите у детей возможно развитие серьезных осложнений: острой почечной недостаточности, кровоизлияний в головной мозг, нефротической энцефалопатии, уремии и сердечной недостаточности, представляющих угрозу для жизни. Хронический гломерулонефрит у детей сопровождается сморщиванием почек и снижением почечных функций с развитием ХПН.
Профилактика гломерулонефрита у детей заключается в своевременной диагностике и лечении стрептококковой инфекции, аллергических заболеваний, санации хронических очагов в носоглотке и полости рта.
Возможные осложнения и профилактика
Современные медицинские технологии в девяноста процентах случаев выявления постстрептококкового гломерулонефрита обеспечивают полное выздоровление. Но такое возможно только в том случае, если лечение началось своевременно и проводилось должным образом.
Если эти условия не выполнялись, то у пациента могут возникнуть следующие осложнения:
- болезнь перейдет в хроническую форму;
- возникнет почечная недостаточность;
- отек легких и сердечная недостаточность;
- гиперкалиемия или повышенное содержание калия в моче;
- нефротический синдром и другое.
Очень важную роль в предотвращении заболевания постстрептококковым гломерулонефритом играют профилактические мероприятия. Сам недуг не передается от человека к человеку. Опасность представляют бактерии стрептококки, которые легко попадают в организм из окружающей среды.
Самое важное профилактическое мероприятие – это соблюдение личной гигиены. В обязательном порядке следует мыть руки после пребывания в общественных местах
Если пациент простудился, то следует периодически протирать руки гигиеническими салфетками на спиртовой основе. Кроме того, следует избегать переохлаждения и пребывания в местах с большим количеством людей в период эпидемии инфекционных заболеваний.
Клинические рекомендации
В типичных случаях болезнь развивается через 1-3 нед после перенесённой ангины или другой стрептококковой инфекции дыхательных путей либо через 36 нед. после импетиго. Возможно два варианта течения заболевания: циклическое (типичное) и ациклическое (моносимптомное).
В типичных случаях острый гломерулонефрит протекает циклически с последовательной сменой трёх периодов и проявляется нефритическим синдромом, включающим экстраренальные (отёки, повышение АД, изменения со стороны сердца и ЦНС) и ренальные (олигурию, гематурию, протеинурию, цилиндрурию) симптомы.
Ребёнок, больной острым постстрептококковым гломерулонефритом становится вялым, жалуется на головную боль, тошноту, иногда рвоту, боли в поясничной области, обусловленные растяжением капсулы почек в связи с отёком почечной паренхимы. Появляется жажда, уменьшается диурез. Больной или его окружающие замечают такие симптомы: отёки на лице, более выраженные по утрам, затем отёки распространяются на конечности и туловище. Отёки отмечают у 80 — 90% больных. У подавляющего большинства детей моча приобретает цвет мясных помоев, может быть буроватой и даже цвета чёрного кофе. Иногда моча кажется неизменённой, но и в этих случаях при анализе мочи выявляют значительную эритроцитурию. Почти всегда выявляют повышение АД (как систолического, так и диастолического). Появляются изменения сосудов глазного дна, возможны геморрагии и отёк диска зрительного нерва. Часто обнаруживают тахикардию, реже — брадикардию, приглушённость тонов сердца, ослабление I тона на верхушке сердца, усиление II тона над аортой. Расширяются границы относительной тупости сердца. В первые 37 дней заболевания острым постстрептококковым гломерулонефритом наблюдают нарастание или стабильность клинических симптомов и олигурию, что относят к начальному периоду, или периоду развёрнутых проявлений. Обычно заболевание начинается внезапно.
Период обратного развития симптомов: появляется полиурия, пропадают отёки и макрогематурия, нормализуется АД. Состояние больных улучшается, исчезают сонливость, тошнота, головная боль, так как купируются отёк ЦНС и спазм сосудов головного мозга.
Примерно через 1,5 — 2 мес. (иногда позднее) нормализуются показатели мочи. Наступает период полной клиниколабораторной ремиссии. Однако полное выздоровление с учётом инволюции морфологических изменений в почках наступает значительно позднее — через 12 года. Если отдельные клинические симптомы сохраняются более 6 мес, говорят о затяжном течении острого гломерулонефрита; длительность симптоматики более 1 года свидетельствует о переходе в хронический нефрит.
Ациклическое течение гломерулонефрита характеризуется изолированным мочевым синдромом, отсутствием экстраренальных проявлений, либо они столь незначительны и кратковременны, что проходят незамеченными.
Причины
Причинами острого гломерулонефрита могут быть различные факторы. Обычно диагностируется инфекционная этиология процесса. Острый постстрептококковый гломерулонефрит выделен в отдельную форму, так как встречается наиболее часто и служит моделью для изучения гломерулонефритов.
Нестрептококковые разновидности провоцируют следующие микробы:
- бактерии — менингококки, пневмококки, золотистый стафилококк;
- вирусы, вызывающие ветряную оспу, паротит, вирусный гепатит B и C.
Кроме того, вызвать поражение почек могут следующие причины:
- системные заболевания, в том числе коллагенозы;
- первичная патология почек, часто врожденного, аутоиммунного или генетического характера;
- воздействие других факторов — облучение при онкологических проблемах, прием некоторых лекарств, введение сывороток или вакцин.
Наиболее наглядно патогенез острой разновидности гломерулонефрита можно объяснить на примере постстрептококкового поражения. В своем развитии он проходит следующие этапы:
- Появление очага инфекции (чаще гемолитические стрептококки группы А) в области миндалин, среднего уха, кожи.
- Выработка антистрептококковых антител к микробным антигенам и их соединение.
- Отложение образовавшихся иммунных комплексов на стенках капилляров клубочков и повреждение почечной ткани.
Патогенез острого гломерулонефрита также включает развитие типичных синдромов, основным из которых является мочевой. Этот синдром подразумевает симптомокомплекс, состоящий из ряда мочевых изменений:
- олигурия — уменьшение количества выделяемой мочи обусловлено снижением массы функционирующих клубочков, при этом удельный вес мочи растет;
- протеинурия — появление в моче альбуминов, белков с низкой молекулярной массой, в связи с неполноценностью фильтрации;
- гематурия — примесь крови в моче вследствие воспалительного поражения сосудов почек и повышению проницаемости капилляров;
- появление лейкоцитов и цилиндров в анализах — объясняется воспалением почечных канальцев и паренхимы органа.
Так как фильтрационная функция почек снижена, жидкость задерживается в кровяном русле, появляются отеки, подъемы артериального давления.