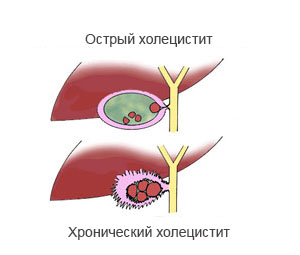
Острый холецистит
Содержание:
Симптомы воспаления в желчном пузыре
Ранее уже было отмечено, что симптомы будут зависеть от формы заболевания и поэтому целесообразно разделить перечень основных признаков по группам.
Холецистит в острой форме будет проявляться следующим образом:
- боли под правым ребром по типу приступов (резкая боль обусловлена закупоркой – обструкцией желчных протоков камнем или плотным сгустком желчи);
- потеря аппетита, человек худеет;
- кожные покровы окрашиваются в лимонный цвет;
- во время проведения диагностики доктор констатирует расширение желчных путей;
- озноб;
- температура повышается до отметки 38°-39°;
- человека тошнить;
- периодически случается рвота с примесью желчи и без нее;
- стул нестабилен (в основном возникает длительный запор);
- повышенное газообразование;
- в тяжелых случаях может пожелтеть кожа и слизистые оболочки глаз.
Калькулезный холецистит в обостренной форме почти всегда протекает тяжело. Осложнения такой болезни всегда небезобидны.
К примеру, может развиться абсцесс в печени (в печени развивается очаг воспаления с гнойной капсулой), перитонит, панкреатит – воспаление поджелудочной железы на фоне инфекции и холангит.
Для тех, кто не знает, что такое холангит поясняем, что это воспаление желчных протоков. Все описанные формы осложнений требуют безотлагательного обращения в медицинское учреждение и при необходимости размещения пациента в больницу.
Хронический холецистит:
- жжение или тянущие боли под реберной дугой справа (в области печени);
- иногда может болеть живот, в основном его верхняя часть;
- болевой синдром может отдавать в область крестца в поясничном отделе;
- болеть может и левая сторона, там, где расположена сердечная мышца (в медицине есть термин «холецистокардиальный синдром»), при этом ритмы сердца становятся нестабильными. Нарушения со стороны сердечной системы возникают по вине длительного токсичного воздействия в результате инфекции, развивающейся в желчном пузыре.
Если больной долгое время не обращается к докторам, то хронический холецистит может стать причиной солярного синдрома (боль локализуется в области солнечного сплетения). Основным отличительным признаком такого синдрома – это нестерпимая жгучая боль, которая отдает в пупок и/или спину.
Болевые спазмы при таком течении заболевания возникают и усиливаются после приема пищи, во время тяжелого физического труда, в стрессовых ситуациях, при злоупотреблении крепкими алкогольными напитками.
Острый холецистит всегда имеет признаки отравления (интоксикации) – температура резко поднимается, начинает болеть голова, появляется ломота в суставах, человек становится вялым, чувствует разбитость во всем теле, при этом отмечается резкое похудание.
Воспаление желчного пузыря симптомы, характерные для всех больных холециститом:
- часто возникающая отрыжка воздухом;
- привкус горечи во рту;
- вздутие живота;
- нарушается пищеварение (диспепсический синдром – поносы, запоры, тошнота, рвота);
- подкожный зуд (это явление возникает из-за воздействия на рецепторы кожи желчных кислот, которые накапливаются в крови при воспалительных процессах в желчном пузыре);
- рефлекторная рвота, которая чаще всего возникает при погрешностях в питании и при приеме алкоголя.
Также для многих пациентов, страдающих воспалением желчного пузыря, характерно ярко выраженное проявление вегето-сосудистой дистонии – повышенная потливость, сильное сердцебиение (тахикардия), частые головные боли, сон беспокойный и нарушенный.
А людей, которые страдают аллергией, может развиться самая опасная реакция, из всех имеющихся у аллергиков, – отек Квинке.
Следует также отметить, что хронический холецистит нередко зарождается в молодом возрасте. Особенно часто это заболевание возникает в подростковом периоде и при этом долгое время никак себя не проявляет, пока в печени и в желчном не разовьется серьезный воспалительный процесс.
Признаки воспаления желчного пузыря, характерные для женщин:
- нередко развивается так называемый синдром предменструального напряжения;
- до менструации, примерно за неделю или чуть больше, появляются головные боли;
- настроение становится переменчивым;
- нередко возникает пастозность нижних конечностей – небольшой отек кожи, сопровождающийся почти неразличимой припухлостью, при этом кожные покровы становятся бледными и похожими на тесто, отсюда и термин.
Так как желчный пузырь напрямую связан с печенью желчными протоками, то все, что было перечислено выше может означать, что у больного, кроме воспаления пузыря, существует и воспалительный процесс в печени.
Чем лечить бескаменный холецистит?
Если заболевание диагностируют впервые, у пациента отсутствуют камни, гнойные осложнения, то показано консервативное лечение острого холецистита. В подобных ситуациях назначают антибиотикотерапию, чтобы устранить патогенную микрофлору.
Чтобы устранить боль, расширение желчевыводящих протоков, показан прием спазмолитиков. При симптомах интоксикации проводится дезинтоксикационная терапия. При появлении холецистита лечение предполагает соблюдение лечебной диеты.
Диетотерапия основана на соблюдении таких правил:
- Дробное питание до 6 раз в сутки небольшими порциями;
- Отказ от алкогольных напитков, жареной, жирной и острой пищи;
- Пища должна быть свежеприготовленной, термическая обработка предполагает варку, запекание и готовку на пару;
- Чтобы предотвратить развитие запоров необходимо ввести в меню продукты, обогащенные пищевыми волокнами.
Симптомы холецистита.
Холецистит бывает острый и хронический.
Острый холецистит
Острый бескаменный холецистит встречается редко, протекает обычно без осложнений и заканчивается выздоровлением, иногда может перейти в хроническую форму. Заболевание чаще всего развивается при наличии камней в желчном пузыре и является осложнением желчекаменной болезни. В начале заболевания появляется интенсивная приступообразная боль в правой подреберной области, тошнота, рвота, повышается температура тела до 38-39 градусов. Может, появиться озноб, желтушность склер и кожных покровов, задержка стула и газов.
Для острого калькулезного холецистита характерно тяжелое течение с распространением воспалительного процесса на окружающие органы и ткани.
Хронический холецистит
Заболевание начинается постепенно, нередко в юношеском возрасте. Жалобы возникают под влиянием нарушения диеты, психоэмоционального перенапряжения.
Основным проявлением заболевания является боль в правом подреберье. Она может быть смещена в левое подреберье, верхнюю половину живота. Некалькулезный холецистит сопровождается той или иной формой вторичных дискинезий, это часто определяет характер болей. При сопутствующей гипомоторной дискинезии боли бывают постоянными, ноющими, не интенсивными. Часто эквивалентом боли является ощущение тяжести или жжения в правом подреберье. В случаях гиперкинетической дискинезии боль интенсивная, кратковременная, носит приступообразный характер. Боль отдает в надключичные ямки, в поясничную область, в подлопаточную область, область сердца.
Холецистокардиальный синдром – включает в себя боли в области сердца, приступы сердцебиения, нарушение ритма сердечной деятельности, это связано с инфекционно – токсическим действием на сердечную мышцу.
При длительном течении заболевания возможно вовлечение в патологический процесс солнечного сплетения, возникает солярный синдром. Основным его признаком является жгучая, интенсивная боль в области пупка, отдающая в спину.
Возникновение и усиление боли связано с погрешностями в диете, физической нагрузке, вибрацией, переохлаждением, эмоциональной перегрузкой, употреблением алкоголя.
Тошнота, рвота встречается в 30-50% случаев, она носит рефлекторный характер и связана с нарушением тонуса желчного пузыря или бывает обусловлена сопутствующим гастродуоденитом или панкреатитом. В рвотных массах обнаруживается примесь желчи. Рвота, как и боли, провоцируется приемом алкоголя, погрешностями в питании.
Ощущение горечи во рту, «горькая» отрыжка – эти жалобы наиболее часто встречаются при воспалении желчного пузыря.
Кожный зуд, его появление связано с нарушением желчеотделения и является результатом раздражения кожных рецепторов скопившимися в крови желчными кислотами. Нарушение оттока желчи приводит к кратковременному появлению желтухи.
Озноб, повышение температуры отмечается при обострении воспалительного процесса в желчном пузыре.
Пациенты часто страдают выраженной вегето-сосудистой дистонией. Болевые приступы у них сопровождаются невротическими синдромами, такими как слабость, потливость, сердцебиение, головная боль, эмоциональной лабильностью (неустойчивость настроения), нарушение сна.
Пациенты, страдающие аллергией, обострение хронического холецистита может вызывать аллергические реакции (крапивница, отек Квинке).
У женщин возможно развитие синдрома предменструального напряжения. За 2-10 дней до менструации появляются головные боли, пастозность лица, кистей рук, ног, неустойчивость настроения. В этот же период наблюдается и симптомы обострения хронического холецистита.
Видео о причинах, симптомах и лечении хронического холецистита:
Проявления хронического холецистита многообразны, они складываются из различных признаков, установить точный диагноз и назначить необходимый комплекс обследований может врач – терапевт, гастроэнтеролог.
Принципы лечения
Для устранения болезненного состояния необходим комплексный подход, позволяющий купировать болевой синдром, снять воспаление и убрать первопричину, вызвавшую воспаление пузыря.
На течение и развитие заболевания изначально влияет питание и образ жизни
В период обострения важно соблюдать диету, направленную на облегчение работы желудочно-кишечного тракта. Параллельно назначаются медикаменты, нормализующие состав желчи, снижающие количество холестерина в организме и устраняющие спазмы, воспаление
В незапущенных случаях может помочь народная медицина. Если медикаменты в сочетании с грамотно подобранной диетой не дают требуемый терапевтический эффект, то решается вопрос проведения хирургического вмешательства по удалению желчного пузыря.
Первая помощь при приступе холецистита
При развитии острой симптоматики нужно вызвать скорую помощь. Пока бригада врачей не приехала, можно слегка облегчить состояние пациента. Для этого нужно приложить холодный пакет со льдом в область живота.
Чтобы убрать спазмы, внутримышечно вводится папаверин или дротаверин – спазмолитики, расслабляющие гладкую мускулатуру кишечника и внутренних органов. Применять медикаменты до приезда скорой помощи можно только в том случае, если доподлинно известно, что у пациента приступ острого воспаления желчного пузыря, а не другая болезнь. В противном случае, картина болезни смажется.
Для уменьшения признаков интоксикации организма вводятся антибиотики и ставятся внутривенные капельницы с раствором электролитов. Если в ходе диагностики после госпитализации обнаружились характерные черты прободной язвы, перитонита и разрыва стенок желчного пузыря, необходимо готовить пациента к операции.
Медикаментозное лечение
Препараты используются по таким назначениям: для купирования острого синдрома и для лечения заболевания в период восстановления. При развитии острого приступа назначаются антибиотики, спазмолитики, НПВС, анальгетики. Примеры обезболивающих средств – Кетанов, Но-Шпа, Анальгин. При отравлении используются капельницы Натрия Хлорида, Реосорбилакт.
Лечение заболевания в период восстановления направлено на повышение защитных сил организма, разжижение желчи и улучшение функций печени. Для нормализации состояния назначаются уколы витаминов группы В или пероральные витаминные комплексы. Примеры желчегонных лекарств и гепатопротекторов – Хофитол, Урсосан (используется при присутствии холестериновых камней в желчном пузыре), Гепабене, Карсил.
Народные средства
Для домашнего лечения нужно принимать отвары из трав или овощей, обладающих противовоспалительным и желчегонным действием. Перед началом самостоятельной терапии нужно посоветоваться с ведущим врачом. В случае одобрения метода рецепты оговариваются индивидуально.
Простой вариант – употребление отвара свеклы. Нужно порезать кольцами несколько крупных овощей и залить их стаканом воды. Смесь ставят на маленький огонь и варят в течение нескольких часов, пока свекла не превратится в густой сок. Пить нужно по 1–3 столовые ложки в день, в течение 1–2 месяцев.
Желчегонным и противомикробным действием обладает тысячелистник. Столовую ложку сбора заливают кипятком в стакане и настаивают полчаса. Смесь процеживают и пьют дважды в сутки в течение месяца. При необходимости проводится повторный курс.
Диетические рекомендации
При воспалении желчного пузыря меню составляется на основе постного мяса, рыбы, каш и протертых овощей. Нужно дробно питаться, небольшими порциями. Из рациона исключаются сладости, жирная, жареная, острая и соленая пища, спиртные напитки. Нельзя есть экстрактивную пищу.
Нужна ли операция
Холецистэктомия назначается в тяжелых ситуациях, когда:
- обострения часто рецидивируют или хроническая форма не входит в ремиссию;
- при неэффективности диеты и медикаментов;
- когда есть конкременты, не поддающиеся лечению.
Вид операции выбирается врачом. Но в большинстве случаев рекомендуют лапароскопию как менее инвазивную, к тому же цена такой холецистэктомии лишь немного выше традиционной полостной операции.
Осложнения холецистита
Возможные последствия:
- эмпиема желчного пузыря;
- перфорация стенок органа;
- околопузырный абсцесс;
- гнойный перитонит;
- панкреатит;
- гангрена;
- желтуха;
- желчный свищ;
- холангит.
Симптомы при обострении
Обострение хронического калькулёзного холецистита может быть спровоцировано:
- неправильным питанием,
- излишней физической нагрузкой,
- реже — без явных причин.
Боль при обострении холецистита бывает острой схваткообразной (в этом случае её называют «желчной коликой»), реже тупой. Порой боль отдаёт в поясничный отдел и в шею с правой стороны. При закупорке камнем желчных протоков может присоединяться желтуха, кожный зуд, повышение температуры тела с ознобом. Это серьёзная, угрожающая ситуация, требующая неотложного обращения к врачу.
Осложнением обострения хронического холецистита может быть не только закупоривание камнями главного протока в пузыре, но и острый панкреатит, гнойное воспаление и водянка желчного пузыря. Наличие хронического воспаления в пузыре создает также повышенный риск рака желчного пузыря.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина рассказывает интересный случай из своей практики.
Такой случай был единственным в моей практике: у меня наблюдался пациент 60 лет после удаления желчного пузыря с рецидивирующим холедохолитиазом (камнями в желчных протоках). Ему приходилось регулярно принимать урсодезоксихолевую кислоту для профилактики образования конкрементов, но несмотря на это несколько раз в год ему всё равно приходилось ложиться в стационар на операцию по удалению этих конкрементов. И если бы он не делал этого своевременно, то конкременты могли закупорить просвет протока и перекрыть доступ оттоку желчи.
Хронический холецистит: клинические симптомы и факторы возникновения
Хронический холецистит — это хроническое воспаление желчного пузыря с изменением его структуры. Это заболевание обычно является следствием желчнокаменной болезни. Чаще всего встречается у женщин старше 40 лет. Однако регистрируются случаи этого заболевания и у детей. В международной классификации болезней 10-го пересмотра (код по мкб 10) хроническая форма холецистита занимает Класс 80.1.
Образование камней, отложение холестерина и солей желчных кислот приводят к хроническому воспалению стенки желчного пузыря с изменением её структуры, уплотнением и нарушением функции выброса желчи.
Способствовать образованию камней могут следующие факторы:
- гиподинамия;
- избыточная масса тела;
- неправильный режим и рацион питания;
- гормональный дисбаланс как следствие менопаузы, беременности, дисфункции щитовидной железы и приёма оральных контрацептивов;
- нарушение оттока желчи из пузыря (дискинезия);
- генетическая предрасположенность к желчнокаменной болезни;
- быстрое снижение веса.
Желчь при хроническом застое изменяется, становится более густой, и это усугубляет заболевание. В связи с этой особенностью предлагается следующая классификация хронических воспалений желчного пузыря:
- хронический некалькулезный холецистит (ХНХ) протекает без образования камней;
- хронический калькулезный холецистит характеризуется появлением камней в желчном пузыре.
Хронический некалькулезный холецистит — ситуация достаточно редкая, оспариваемая некоторыми специалистами как диагноз.
Обострение хронического холецистита и его симптомы
Данное заболевание характеризуется постоянным прогрессирующим развитием с возможными периодами обострений, но иногда протекает без симптомов.
- Первым симптомом выступает боль, которая локализуется очень часто в правом подреберье. Она имеет острый колющий или тупой ноющий характер и усиливается после обильного приёма пищи, особенно жирной и острой. Боль может отдавать в правое плечо или лопатку.
- Кроме того, могут быть такие признаки:
- горький привкус во рту, который особенно выражен с утра;
- тошнота, рвота;
- отрыжка воздухом;
- тяжесть в правом подреберье;
При появлении указанных симптомов обязательно надо обратиться к врачу.
Первый симптом обострения хронического холецистита — боль в правом подреберье.
Боль может быть симптомом и других патологий. Читайте статью о том, как болит желчный пузырь при разных заболеваниях и как лечить боли в желчном пузыре.
Следует помнить, что камни в желчном пузыре могут попадать в желчные протоки и закупоривать их, а также приводить к развитию тяжёлого заболевания — острого панкреатита.
Когда вы обращаетесь к специалисту, врач обычно принимает решение в зависимости от тяжести ситуации: можно ли наблюдаться амбулаторно или необходимо лечь в стационар для лечения незамедлительно. Определить это врачу помогают такие диагностические мероприятия, как:
- общий анализ крови, который покажет степень воспаления в организме;
- ультразвуковое исследование брюшной полости, при котором можно увидеть структуру стенки желчного пузыря, количество и расположение камней в нём, оценить состояние других органов.
Прогноз
При тяжелых осложнениях (например, развитии перитонита вследствие разрыва желчного пузыря) даже при адекватном лечении возможен летальный исход.
При медикаментозном лечении легкой формы холецистита удается полностью устранить неприятные симптомы, предотвратить осложнения. Если лекарства были подобраны неадекватно, то заболевание может перейти в хроническую форму. Когда у пациента развиваются осложнения, то существенно повышается риск развития летального исхода.
После проведения экстренной или плановой холецистэктомии немного ухудшается качество жизни больного. В печени продолжается синтез пищеварительного секрета. Поэтому нередко возникает постхолецистэктомический синдром, характеризуемый болями, диареей, метеоризмом. Перечисленную симптоматику можно снять медикаментами или диетическим питанием.
Острый холецистит – распространенная патология, которая характеризуется воспалением желчного пузыря. При первых симптомах заболевания необходимо обратиться к специалисту, чтобы диагностика и лечение оказались своевременными и эффективными. Это позволит быстро купировать симптомы, предотвратить развитие тяжелых осложнений.
Прогноз при неосложненных формах острого холецистита при условии оказания своевременной медицинской помощи в целом благоприятный. Острый некалькулезный холецистит обычно заканчивается полным выздоровлением и лишь в небольшом проценте случаев переходит в хроническую форму, вероятность хронизации острого калькулезного холецистита значительно выше.
Прогноз резко ухудшается при развитии осложнений (перитонит, околопузырный абсцесс, эмпиема). Вероятность летального исхода в этом случае составляет, по разным данным, 25–50%.
Профилактика острого холецистита включает следующие меры:
- соблюдение правил здорового питания (ограничение жиров и специй, прием пищи небольшими порциями, ужин не позднее, чем за 2-3 часа до сна);
- отказ от злоупотребления алкогольными напитками;
- достаточная физическая активность в течение дня;
- соблюдение водного режима (в течение суток следует выпивать не менее 1,5 л жидкости);
- избегание психоэмоциональных стрессов и физических перегрузок;
- нормализация массы тела;
- своевременная диагностика и лечение глистных инвазий (лямблиоза, аскаридоза).
Диета
При обострении холецистита рекомендуется провести несколько дней без еды. Разрешается пить некрепкий теплый чай или отвар шиповника. Далее следует придерживаться строгой диеты вплоть до исчезновения всех симптомов холецистита.
Необходимо есть маленькими порциями 6 раз в день. Пища должна быть приготовлена на пару или отварная, перетертая блендером. Меню, как правило, состоит из следующих продуктов:
- вегетарианские слизистые супы из круп;
- жидкие каши из круп;
- отварная рыба;
- котлеты из нежирной рыбы на пару;
- нежирные молочные продукты, жидкий творог;
- кисели;
- сухари из белого хлеба.
При холецистите запрещаются следующие продукты:
- острое, копченое, соленое, жирное, жаренное;
- наваристые бульоны;
- жирное мясо и рыба;
- майонезы и жирные соусы;
- колбасные продукты;
- шоколад;
- какао и шоколад;
- газированные напитки;
- пища, в составе которой есть консерванты.
После ремиссии необходимо придерживаться меню диеты 5А. Состояние здоровья при холецистите в значительной мере зависит от питания. Чем здоровее оно будет, тем лучше будут работать все системы и органы, особенно желчевыводящая система.
Особенности острого холецистита у беременных
Беременность является одним из факторов риска, поскольку увеличенная матка давит на желчный пузырь, вызывая в нем застой и воспаление. На клинику острого холецистита сам факт беременности мало влияет. Болезнь обычно развивается у женщин, страдающих желчекаменной болезнью, и является чаще всего следствием закупорки камнями пузырного протока.
В большинстве случаев консервативное лечение острого холецистита проводится, если состояние беременной позволяет это сделать (отсутствуют сильные боли, нет опасности осложнения). Назначают спазмолитики, болеутоляющие, антибактериальные и дезинтоксикационные средства. При отсутствии улучшения в течение нескольких дней независимо от срока беременности показано хирургическое вмешательство.
Необходимость в оперативном лечении беременных определяется индивидуально. Тактика выжидания оправдана при катаральном холецистите. При коликах или обструкции желчных путей показана холецистэктомия.
Симптомы холецистита
Симптомы острого холецистита: сильныме боли в точке желчного пузыря, в правом подреберье (чаще после приема жирной, жаренной, острой пищи, холодной газированной воды и пива), повышением температуры тела, общим ухудшением самочувствия. Общие симптомы — головная боль, склонность к запорам.
Из локальных симптомов холецистита – боль в правом подреберье, горечь во рту, тошнота, рвота, изжога. Если боли длятся более 4 часов — значит, процесс распространился за пределы желчного пузыря. Острая форма калькулезного холецистита характеризуется приступами острой боли и требует немедленной госпитализации.
Симптомы хронического холецистита проявляются не так ярко, но в стенке желчного пузыря происходят склеротические и атрофические изменения, а также меняются химические показатели желчи. Хронический холецистит сопровождается дискинезией желчного пузыря и дисхолией.
Осложнения острого холецистита
Несвоевременная диагностика или отсутствие правильного лечения обостренного холецистита повышают вероятность развития осложнений. Существует классификация болезней, которые провоцирует приступ:
- Эмпиема желчного пузыря. Полость органа накапливает большое количество гноя.
- Перфорация желчного пузыря. Выделение содержимого органа в брюшину из-за прорыва стенки.
- Околопузырный абсцесс. Нагноение тканей желчного пузыря.
- Гнойный разлитой перитонит. Происходи после попадания гноя в брюшную полость.
- Панкреатит. Переход воспаления с желчного пузыря на поджелудочную железу.
- Гангрена. Является самым тяжелым осложнением холецистита, когда ткани желчного пузыря постепенно отмирают. Нередко заканчивается летальным исходом.
- Желтуха. Развивается при закупорке желчных протоков.
- Желчные свищи. Развиваются каналы, через которые желчь вытекает в соседние полости и органы.
- Холангит. Воспалительный процесс во внепеченочных и внутричерепных протоках.
Диагностика
При диагностике приступа ОХ врачи должны исключить факт наличия острого аппендицита, пиелонефрита, язвенной или желчнокаменной болезни, абсцесса печени или панкреатита (данные заболевания имеют схожую симптоматику).
Дальнейшая схема выявления патологии зависит от выраженности симптоматики. Рентген желчного пузыря в этом случае малоэффективен (желчные камни могут быть не видны на снимке). Основу диагностики составляют лабораторно-инструментальные методики.
Методы диагностики:
- УЗИ;
- ЭРХПГ;
- компьютерная томография и МРТ;
- общий анализ состава крови (ускорение СОЭ, уровень лейкоцитов);
- биохимический анализ состава крови (уровень билирубина, показатели гормонов и ферментов);
- общий анализ состава мочи (оценка показателей билирубина);
- радиоизотопное сканирование желчного пузыря.