Перитонзиллярный абсцесс (околоминдалинный, окологлоточный абсцесс; паратонзиллит; флегмонозная ангина; перитонзиллярный целлюлит и абсцесс)
Содержание:
- Возможные осложнения
- О заболевании
- Лечение паратонзиллярного абсцесса, препараты и вскрытие
- Паратонзиллярный абсцесс — что это такое? (фото)
- Признаки и течение околоминдаликового абсцесса
- Профилактика
- Профилактика
- Паратонзиллит
- Диагностика
- Клиническая картина
- Прогноз при паратонзиллярном абсцессе
- Как лечить медикаментами
- Диагностика
- Профилактика паратонзиллита
- Заключение
Возможные осложнения
Вероятнее всего развитие осложнений при гнойной форме протекания заболевания. В этом случае могут оказаться пораженными и мягкие ткани шеи.
Непринятие мер приведет к тому, что воспалительный процесс опустится в грудную клетку, легкие и сердце. Осложнениями течения заболевания являются:
- Флегмона, абсцесс (гнойное воспаление клетчатки)
- Тромбоз (непроходимость сосудов)
- Сепсис (заражение крови)
Видеодемонстрация оперативного удаления абсцесса:
https://youtube.com/watch?v=jeBEzATKJEw
Развитие паратонзиллита нельзя пускать на самотек. Отсутствие лечения может привести к печальным последствиям. Следует строго соблюдать все рекомендации лечащего врача и установленную им дозировку препаратов. В противном случае болезнь может повести себя непредсказуемо и вызвать развитие осложнений. Возрастает вероятность перетекания ее в хроническую форму.
О заболевании
Паратонзиллярным абсцессом называют гнойный процесс в околоминдаликовой клетчатке, в которой возникает сначала воспаление (паратонзиллит), а затем формируется полость, наполненная гноем. В большинстве случаев он развивается, как осложнение ангины и хронического тонзиллита и чаще локализуется с одной стороны. Это одно из самых распространенных инфекционно-воспалительных заболеваний глотки. Чаще всего встречается у людей с хроническим тонзиллитом и лиц с ослабленным иммунитетом.
При поздней диагностике или отсутствии адекватного лечения может повлечь за собой сепсис, инфекционно-токсический шок, гнойный медиастинит, кровотечение из сосудов шеи и другие опасные для жизни осложнения.
В зависимости от локализации процесса принято выделять следующие виды паратонзиллярного абсцесса: передний, задний, нижний, наружный — по отношению к нёбной миндалине. В 90% случаев наблюдается передне-верхнее расположение гнойника, что связано с затрудненным оттоком гноя с верхнего полюса миндалин.
Лечение паратонзиллярного абсцесса, препараты и вскрытие
Лечение паратонзиллярного абсцесса должно начинаться уже тогда, когда вы только заподозрили слабую, но одностороннюю боль в горле. У вас будет как минимум, 2-3 дня до наступления инфильтрации, и 3 дня течения инфильтрации до нагноения. Почти целая неделя, за которую можно не допустить появления гнойника. Итак, следует:
- Часто полоскать горло (5-6 раз в день), желательно соленой горячей водой. Соль будет «вытягивать отек»;
- Полоскания солью нужно чередовать с полосканиями фурациллином, хлоргексидином, мирамистином, другими местными антисептиками;
- Можно употреблять сосательные антисептические пастилки;
- Назначается обильное витаминное питье, жидкая пища, которая механически щадит зев;
- При наличии дома физиоаппаратов, можно прогревать зев, например, ультрафиолетом или синей лампой;
- Нужно показаться врачу и, если в течение 2-3 дней боль прогрессирует – то нужно начинать прием антибиотиков. На ранних стадиях применяются пероральные препараты широкого спектра действия, например, амоксиклав или амоксициллин, а для воздействия на анаэробную флору можно применять стоматологические гели с метронидазолом местно, либо применять его внутрь.
Вся антибактериальная терапия должна быть согласована с ЛОРом, или с участковым терапевтом. В том случае, если консервативная терапия не дала результата, то нужно приступать к оперативному лечению: проводится вскрытие паратонзиллярного абсцесса.
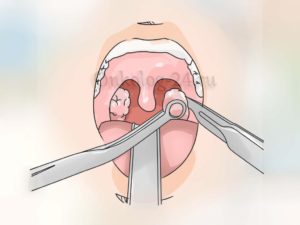
Оперативное лечение (вскрытие абсцесса)
Обычно это происходит на стадии нагноения, «в расцвете» клинической картины. Но целесообразно также проводить операцию и в конце стадии инфильтрации, поскольку это предупреждает нагноение.
Операция проводится после госпитализации в ЛОР – отделение, то есть в стационарных условиях.
Вначале в месте наибольшего выпячивания проводят анестезию слизистой оболочки (орошением из пульверизатора, или простым смазыванием раствором анестетика), а затем проводят инфильтрационную анестезию новокаином, тримекаином. В результате тризм ликвидируется, и рот хорошо открывается.
Затем проводят разрез скальпелем, обычно в месте флюктуации гнойника, или в области наибольшего выпячивания, с таким расчетом, чтобы не повредить сравнительно крупные сосуды. Обычно глубина разреза составляет 1,5 – 2 см, а его длина — до 3 см.
Это позволит уверенно ориентироваться в полости абсцесса, выпустить весь гной, а также ввести в рану специальные глоточные щипцы и хорошо ее расширить: ведь абсцесс может быть многокамерным и содержать перемычки.
При этом опорожниться может только часть гнойника, а больший объем останется в глубине раны, что вызовет прогрессирование болезни.
Радикальный вариант
В том случае, если при поступлении пациента выясняется, что ангины – это его постоянный спутник жизни, то при операции «одним выстрелом убивают трех зайцев», а именно:
- проводится вскрытие абсцесса;
- выполняется тонзилэктомия с этой стороны, то есть удаление миндалины;
- выполняется тонзилэктомия с противоположной стороны.
Все. Теперь повторение абсцедирующего паратонзиллита у пациента исключается. Этот способ лечения не вызывает существенного удлинения времени операции, и не очень-то усложняет ее. Зато отдаленные исходы при таких радикальных вмешательствах значительно более благоприятные, чем при простом дренировании абсцесса.
После этого пациенту назначают внутримышечные инъекции антибактериальных препаратов, полоскания, и при нормализации общего самочувствия отпускают домой, прописав полоскания и щадящую, теплую, кашицеобразную пищу.
Осложнения и прогноз лечения
Мы уже говорили о том, какие осложнения могут возникнуть при развитии паратонзиллярного абсцесса горла. К ним относятся заглоточный и окологлоточный абсцессы.
Но инфекция может прорваться еще глубже. Может возникнуть флегмона дна полости рта при затеке гноя вниз, развиться гнойный медиастинит, в том случае, если гнойные затеки попадут в средостение, где находится сердце, корни легких, крупные сосуды и нервы.
При этих состояниях до сих пор высока госпитальная летальность.
Поэтому, чтобы справиться с паратонзиллитом и абсцессом своими силами – начинайте энергичные действия уже тогда, когда вы почувствовали навязчивую боль в горле при глотании с одной стороны.
голос
Article Rating
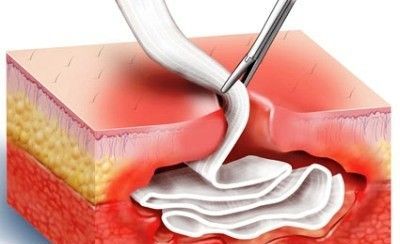
Паратонзиллярный абсцесс — что это такое? (фото)
Паратонзиллярный абсцесс фото горла
Как всегда, проанализируем этот составной термин, в котором заложен полный и точный ответ. Абсцесс – это ограниченное скопление гноя, а паратонзиллярный – означает «окологлоточный», а если быть совсем точным – «околоминдалинный», поскольку имеется в виду tonsilla palatinа, или нёбная миндалина. Их у человека две, справа и слева. Именно они в просторечии именуются словом «гланды».
Паратонзиллярный абсцесс – это ограниченный объем гноя, окруженный воспаленными тканями, который накапливается в клетчатке, окружающей миндалины, а точнее – между миндалиной и мышцами – констрикторами, которые сжимают глотку и проталкивают пищу далее, в пищевод.
Именно поэтому глотание при абсцессе является очень мучительным и болезненным актом.
Также паратонзиллит может развиться сразу, минуя ангину — это бывает при снижении иммунной защиты организма. Но она не должна снижаться слишком сильно: ведь для того, чтобы возникло выраженное воспаление и образование гноя, должна быть способность к напряженному воспалению, ведь гной – это скопление клеточных элементов, «поспешивших на помощь». А выраженный иммунодефицит, например, при ВИЧ – инфекции, не позволяет проявиться такой реакции.
Не стоит думать, что паратонзиллит, как «предтеча» абсцесса – редкое заболевание. Увы, он развивается часто. У каждого третьего пациента с частыми ангинами хоть раз в жизни возникает или окологлоточный, или заглоточный (ретрофарингеальный) абсцесс — его «коллега» по несчастью.
Пациенты, у которых развивается эта форма паратонзиллярного абсцесса – молодые и трудоспособные. Средний возраст составляет от 15 до 40 лет. Разницы между поражением мужского и женского населения не выявлено.
Почему инфекция проникает в клетчатку?
Миндалины представляют собой образования не сплошные, а состоящие из крипт, или щелей, которые глубоко пронизывают их ткань. Особенно глубокие крипты находятся вблизи верхних полюсов этих небольших органов, а именно там воспаление наиболее выражено.
При хроническом тонзиллите очаг в области крипт верхнего полюса «тлеет» практически постоянно. В результате возникают рубцовые изменения миндалин, появляются спайки. Небные дужки оказываются «приросшими» к миндалине. А это очень затрудняет дренирование крипт.
В итоге скопившееся содержимое, которое не находит выхода наружу, распространяется сквозь капсулу миндалины вглубь тканей.
Таким образом, инфицированное содержимое оказывается уже в глубине паратонзиллярной клетчатки.
В некоторых, более редких случаях, занос инфекции в клетчатку связан с больными зубами. Как показывает практика, в этом «виноваты» задние зубы нижней челюсти, а иногда и «зубы мудрости».
Микробы, которые вызывают абсцедирование, никогда не оказываются одного вида. Почти всегда это смешанная флора, в состав которой входят стафилококки, кишечная палочка или анаэробная флора в случае абсцессов одонтогенной этиологии.
Может быть так, что воспаление не перешло в стадию нагноения, и оно стихает еще на стадии воспалительной инфильтрации. В иных случаях, кроме паратонзиллярного абсцесса, возникает еще и глубокий некроз, который может даже поражать мышцы и требовать расширенного оперативного вмешательства.
По локализации чаще всего как раз и встречаются верхние формы абсцесса (70% случаев), задняя форма развивается у 15% пациентов. Снизу возникает абсцесс у 7-8% пациентов.
Самым неблагоприятным является боковой абсцесс, или очаг латеральной локализации. Он диагностируется у каждого двадцатого пациента, и особенность его как раз в том, что вскрыться самостоятельно в ротовую полость (дренироваться) он не может: мешает корпус миндалины. Поэтому он прорывается вглубь и вызывает разлитое гнойное воспаление окологлоточной клетчатки.
Признаки и течение околоминдаликового абсцесса

Потеря голоса и боль в горле.
Перитонзиллярное нагноение, как правило, является осложнением ангины, и возникает на 4 -5 день после ее начала. Симптомы патологии оказывают гнетущее воздействие на заболевших и тяжело ими переносятся.
Клиническая картина имеет следующие признаки:
- односторонняя боль в горле, реже двухсторонняя;
- температурные рефлексы;
- невозможно полностью отрыть рот;
- припухлость региональных лимфоузлов;
- изменения в голосе;
- неприятный запах изо рта.
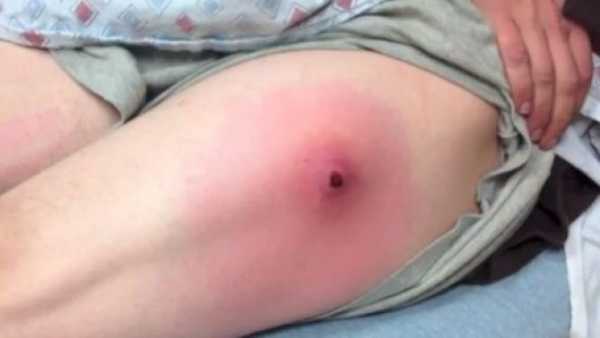
Припухлость лимфатических узлов.
Первым маркером, сигнализирующим о начале абсцесса околоминдаликовой клетчатки, является односторонняя боль в горле. Боль возникает во время глотания, а может резко усилиться настолько, что приобретает постоянный характер, и начинает беспокоит человека даже в покое.
Поворот головы, прием пищи или глотание слюны усиливают болевой синдром. Больной отказывается от пищи и лишается сна. Одновременно с дискомфортом в глотке, развиваются симптомы интоксикации: повышается температура до 38,0-38,5°, появляется озноб, головная боль, гипертермия, слабость.
Мучительные ощущения при глотании слюны приводят к развитию саливации. Больному, чтобы слюна стекла из полости рта, приходится находиться в полусидящем положении и наклонять голову вперед.
Воспаления затрагивает мягкое небо, что приводит к нарушению его подвижности. При этом происходят изменения в голосе – речь невнятная, с гнусавым оттенком.
Обязательно наблюдается припухание подчелюстных регионарных лимфатических узлов, появление болей в районе шеи. Больной начинает наклонять голову в больную сторону, и пытается сохранить подобное положение. Чтобы выполнить поворот головы, он разворачивает туловище.
Прогрессирование заболевания приводит к спазму жевательной мускулатуры – тризму. Этот характерный признак перитонзиллярного нагноения отличает его от абсцесса миндалин.
Тризм выражается в затрудненном открывании рта, что значительно усложняет визуализацию врачом носоглотки. Возникает по причине воспаление регионарных лимфатических узлов и челюстного сустава.
У больных проявляется достаточно деликатный симптом – неприятный гнилостный запах изо рта. Это оказывает отталкивающее воздействие на окружающих, что и без того усиливает гнетущее состояние заболевших.
В целом состояние людей, страдающих от перитонзиллярного абсцесса, постоянно ухудшается от постоянных болей, недосыпания и голодания. Любое движение головой или процесс глотания выражается мучительной гримасой на лице.
Средняя продолжительность болезни составляет 10-12 дней. Если хирург не производит вскрытие нагноения, то на 6-7 день происходит самопроизвольный прорыв гнойных масс. В целом это приводит к резкому улучшению состояния.
У больного температура приходит в норму, ему становится легче глотать, а в слюне появляются гнойные вкрапления. Иногда болезнь сопровождается бурными осложнениями, в виде некротических изменений рядом лежащих тканей. В этом случае она носит затяжной характер, и может достичь 16-18 дней.
Профилактика
Важным мероприятием в профилактике паратонзиллита является рациональная терапия ангины и обострений хронического тонзиллита. При лечении больным с ангиной необходимо пройти обследование, чтобы можно было определить микробный фактор и назначать антибиотики исходя из чувствительности микробной флоры.
Пациент должен тщательно выполнять рекомендации врача, соблюдать постельный режим и знать о возможных осложнениях при его нарушении. Диспансеризация больных хроническим тонзиллитом предполагает проведение профилактического лечения, что служит профилактикой ангин и их осложнений, в том числе паратонзиллита.
Своевременная тонзиллэктомия при остром паратонзиллите также является профилактическим мероприятием, так как при этом устраняются нёбные миндалины — источник инфекции, которая может стать причиной заболевания сердца, суставов и почек. Консервативное профилактическое должно быть комплексным и проводиться два раза в год.
Для подавления бактериальной флоры целесообразно промывать лакуны антисептическими растворами, санировать гнойные хронические очаги в области полости носа, околоносовых пазух и рта. Реактивность организма можно повысить с помощью аутогемотерапии, а также фитотерапии.
В последние годы внимание врачей привлекают препараты природного происхождения в связи с их безвредностью для организма и мягким регулирующим действием на иммунитет. Большой интерес может представлять препарат растительного происхождения «Тонзилгон Н»

Изготавливают препарат из экологически чистого сырья, которое не вызывает аллергических реакций и побочных эффектов. Длительность приема Тонзилгона Н — от 1 недели до 2—3 месяцев в острый период заболевания: взрослым по 25 капель или по 2 драже, детям школьного возраста — по 15 капель или по 1 драже, детям дошкольного возраста – по 10 капель, грудным детям – по 5 капель 5—6 раз в день.
После исчезновения острых симптомов препарат можно принимать 3 раза в день в тех же дозировках.
Следует отметить, что чем больше длительность приема Тонзилгона Н, тем выше лечебный эффект. Иммуностимулирующее действие препарата связано с наличием в его составе гликополисахаридов ромашки и алтея. Кроме того, Тонзилгон Н оказывает противовирусное действие, которое связано с присутствием в его составе экстракта коры дуба. Это обусловливает высокую эффективность препарата в профилактике острых респираторных вирусных инфекций. Тонзилгон Н оказывает выраженное противовоспалительное, противоотечное и иммуностимулирующее действие, что позволяет использовать его в профилактическом лечении больных хроническим тонзиллитом.
В курс профилактического лечения включаются также физиотерапевтические методы — лазер, ультразвук, магнитотерапия и др.
Профилактика
- В результате исследований было обнаружено, что выгоды от лечения ангины антибиотиками являются умеренными и что многие пациенты нуждаются в лечении для предотвращения возникновения гнойного тонзиллита. В результате канадского исследования было обнаружено, что 30% пациентов с острой болью в горле нуждаются в лечении антибиотиками.
- 50% снижение назначения антибиотиков детям не сопровождается увеличением числа госпитализаций с паратонзиллярным абсцессом.
- О применении антибиотиков при тонзиллите вы можете узнать здесь – Антибиотики при тонзиллите. Какие нужны и стоит ли их принимать.
Паратонзиллит
Паратонзиллит (паратонзиллярный абсцесс) — тяжелое инфекционное заболевание всего организма с острыми воспалительно-гнойными проявлениями в околоминдаликовой клетчатке. Развивается как осложнение острой ангины или (чаще) хронического тонзиллита в фазе обострения.
В оториноларингологических отделениях больные паратонзиллитом составляют 11,5% ежегодно.
Симптомы паратонзиллита
Паратонзиллит сопровождается общими и местными симптомами:
- острое начало;
- сильная боль в горле при глотании;
- тонический спазм жевательных мышц;
- увеличение и болезненность регионарных лимфатических узлов, обильное слюноотделение;
- повышение температуры тела до 39 градусов и выше;
- общевоспалительные изменения со стороны крови;
- общая слабость;
- головная боль;
- нарушение сна.
Фарингоскопическая картина зависит от стадии и формы паратонзиллита. В отечно-инфильтративной стадии заболевания наблюдаются ограниченная гиперемия мягких тканей (переполнение кровью сосудов) и инфильтрация (скопление в тканях организма клеточных элементов с примесью крови и лимфы), чаще всего в верхних отделах паратонзиллярной клетчатки.
По мере увеличения инфильтрации и образования абсцесса (стадия абсцедирования) в зеве выявляется асимметрия, мягкое нёбо на пораженной стороне глотки смещено кпереди и к средней линии. Нёбный язычок увеличен, резко отечен и смещен воспалительным инфильтратом в здоровую сторону. Характер инфильтрации нёбных дужек зависит от формы паратонзиллита.
Причины и факторы риска
Паратонзиллит возникает в результате проникновения в околоминдаликовую клетчатку вирулентной микрофлоры и при наличии благоприятных условий для ее развития.
Чаще всего возбудитель попадает в паратонзиллярную клетчатку из нёбной миндалины при наличии хронического тонзиллита либо как осложнение лакунарной, фолликулярной или катаральной ангины.
Наиболее вероятным местом проникновения микрофлоры из миндалины в паратонзиллярную клетчатку является надминдаликовое пространство, в котором у 80% людей имеется добавочная лимфоидная долька со своими лакунами, сообщающаяся с лакунами верхнего полюса нёбной миндалины. К тому же супратонзиллярное пространство в большей степени подвергается раздражению во время акта глотания.
На фоне различных общих или местных условий, понижающих сопротивляемость организма, этот барьер прерывается и возбудитель свободно попадает из миндалины в околоминдаликовую клетчатку.
Реже встречается одонтогенный путь проникновения инфекции в паратонзиллярную клетчатку, когда развитие паратонзиллита связано с кариозным процессом в зубах.
Подавляющее большинство паратонзиллита вызывается одним видом стрептококков, среди которых доминирует Streptococcus pyogenes. В некоторых случаях установлена этиологическая роль Staphylococcus aureus, Staph. epidermidis, Neisseria, а также ассоциации различных видов стрептококка со Staph. epidermidis.
Одним из факторов, активизирующих развитие острого паратонзиллита, является наличие в паратонзиллярной клетчатке дремлющего очага инфекции.
Следует указать на возможность первичного поражения паратонзиллярной клетчатки при общих инфекционных заболеваниях вследствие гематогенного заноса инфекции.
В этиологии паратонзиллитов нельзя исключить роль травм (при попадании инородных тел).
Из предрасполагающих к развитию паратонзиллита факторов следует назвать возраст, переохлаждение и сезонность, а также систематическое употребление алкоголя и курение.
Статистические данные убедительно свидетельствуют о том, что наиболее часто паратонзиллитом болеют люди трудоспособного возраста. По данным, полученным исследователями в 2006 г., из 303 больных острым паратонзиллитом 86 было в возрасте от 17 до 20 лет, 112 — от 21 до 30 лет, 78 — 31—40 лет, и только 24 пациентов были старше 40 лет.
Одним из самых неблагоприятных факторов внешней среды, предрасполагающих к развитию острого паратонзиллита, является переохлаждение. При этом необязательно переохлаждение непосредственно глотки.
Диагностика
Учитывая, что клиническая картина заболевания выражена ярко, то определить врачу предварительный диагноз не сложно. Чтобы подтвердить предположение ЛОР-врачу может хватить анамнеза и результатов визуального исследования слизистой горла (процедура называется фаронгоскопия). Полноценное диагностирование выглядит следующим образом:
- Сбор сведений об истории болезни и прошлых заболеваний (анамнез) и жалоб. В основном образование абсцесса происходит на 3 или 5 сутки после выздоровления ангиной. Также доктор исследует ротоглотку на наличие травм и инфекций.
- Общий осмотр — некоторые больные обращаются ко врачу из-за болевых ощущений в области шеи, в частности с затруднением поворота головы в какую-либо сторону. Врач определяет причины затрудения подвижности шеи, увеличение лимфаузлов, а также присутствует ли запах изо рта и общую температуру тела.
- Исследование слизистой горла — эта методика является самой информативной. Врач определяет наличие выпячивание клетчатки в области миндалин. Обычно на их поверхности присутствует желтоватая область, зона возможного гнойного прорыва. В результате происходит смещение язычка, оттесняется небная миндалина.
- Лабораторные тесты — у пациента берут общий анализ крови, где определяют изменения, связанные с воспалительным процессом — увеличение скорости оседания эритроцитов (СОЭ), уровень нейтрофильного лейкоцитоза. Чтобы выявить возбудителя и узнать чувствительность к антибиотикам проводится бактериальный посев.
- Аппаратная диагностика — для исключения неподходящих по симптомам болезни и сведения диагноза к одному заболеванию специалист проводит компьютерную томографию шеи, УЗИ, рентгенографию шеи и мягких тканей.
Диагностика помогает выявить возможное онкологическое заболевание (характерно незначительное изменение или же нормальная температура тела, отсутствие боли, постепенное развитие симптомов), дифтерию (находят налет сероватого цвета на слизистой, а из данных бактериологического посева — наличие палочек Леффлера), аневризмы (прощупыванием или визуально определяют пульс). При скарлатине находят высыпания на коже, а в сборе сведений об истории болезни наличествует контакт с больным.
Клиническая картина
- интенсивная односторонняя боль в горле при глотании, в дальнейшем становится постоянной, усиливается при попытке проглотить слюну, иррадиирует в ухо, зубы;
- неприятный запах изо рта;
- затруднение при открывании рта;
- увеличение, болезненность подчелюстных лимфоузлов;
- симптомы интоксикации: гипертермия, слабость, вялость.
Осмотр:
- асимметрия зева за счет отклонения верхнего полюса небной миндалины, мягкого неба к центру;
- гиперемия, отек небных миндалин, наличие гнойного налета на них;
- гиперемированность, отечность, инфильтрированность передней или задней небной дужки, возможен очаг флюктуации (размягчения);
- тризм жевательной мускулатуры на 1-3 см;
- увеличение, болезненность при пальпации подчелюстных лимфоузлов на стороне поражения.
Прогноз при паратонзиллярном абсцессе
Прогноз паратонзиллярного абсцесса напрямую зависит от своевременности и эффективности антибактериальной терапии. При адекватно подобранных препаратах вылечить флегмонозную ангину можно за 15-20 дней.
Спрогнозировать течение болезни затруднительно, если присутствуют осложнения. При последствиях, развившихся в полости черепа, прогноз значительно ухудшается и во многом зависит от течения сопутствующей патологии.
Прогноз заболевания благоприятный при условии своевременного и эффективного лечения. В тяжелых случаях может начаться сепсис, который приведет к летальному исходу. Из-за высокого риска развития негативных последствий терапия патологии проводится в стационаре.
Как лечить медикаментами
Паратонзиллярный абсцесс нуждается в длительном медикаментозном лечении, основу которого составляют антибиотики. К консервативному лечению прибегают только на начальной стадии заболевания.
Можно ли лечить паратонзиллярный абсцесс бисептолом? Бисептол – противомикробный препарат, который не относится к группе антибиотиков. Это лекарственное средство используют уже несколько десятков лет, поэтому многие бактерии не реагируют на него. Бисептол менее токсичен, но и менее эффективен в лечении абсцессов. Принимать решение о целесообразности использования препарата в лечении флегмонозной ангины может только врач.
Без квалифицированной медицинской помощи возможны следующие осложнения:
- Флегмона шеи – заболевание характеризуется быстрым распространением некроза, поражением нервных пучков и сосудов в шее. Гной начинает спускаться в пространство за грудиной, что может привести к нарушению в работе легких и сердца.
- Ангина Людвига – характеризуется широким распространением гнойных выделений. Заболевание развивается на фоне проникновения анаэробных микробов, которые отличаются повышенной агрессивностью. При патологии происходит увеличение шеи в размерах на фоне скопления газа в отмерших тканях.
- Сепсис – с кровотоком патогенные микробы разносятся по всему организму.
- Инфекционно-токсический шок – сильная интоксикация на фоне отравления организма продуктами распада мертвых тканей. Без своевременной медицинской помощи, возможно, наступление коматозного состояния.
Для эффективного лечения используют антибактериальные средства на основе амоксициллина, макролиды, цефалоспорины последних поколений – Цефазолин, Цефураксим, Амиксацин.
Дополнительно назначают обезболивающие средства, иммуномодуляторы, витаминные комплексы. Обязательно необходимо полоскать горло растворами, которые содержат антисептические и антибактериальные вещества – фурацилин, мирамистин.
Биопарокс – наиболее эффективный препарат для лечения флегмонозной ангины. С его помощью удается приостановить активный рост патогенных микроорганизмов, уменьшить очаги воспалений. Лекарство имеет ярко выраженное антибактериальное и противовоспалительное действие.
Диагностика
Паратонзиллит диагностируется у пациентов при наличии выраженной боли в горле, тризме, измененном голосе и ассиметрии зева. Всем пациентам с описанной симптоматикой необходимо проводить диагностическую пункцию с последующим бактериологическим посевом содержимого. Диагностическая пункция позволяет диффенцировать паратонзиллярный абсцесс и паратонзиллит.
В тяжелых случаях, когда не удается установить точный диагноз и требуется дифференцировать воспаление паратонзиллярной клетчатки и более глубоких отделов шеи, используется компьютерная томография (КТ) и ультразвуковое исследование (УЗИ) шеи.
Профилактика паратонзиллита
В первую очередь рекомендуется проводить мероприятия, направленные на укрепление иммунной системы. Должно быть местной и общее закаливание организма (со стороны горла). Регулярные занятия спортом также способны увеличить шансы на обхождения стороной этого заболевания. Необходимо регулярно принимать водные и воздушные процедуры.
С целью профилактики заболевания рекомендуется регулярно находиться на солнце, так как ультрафиолетовое облучение является отличной профилактикой. Рекомендуется отказаться от злоупотребления алкоголем и курения.
Своевременное лечение заболеваний носовой полости и носоглотки. Так, к примеру, хронический синусит – воспаление околоносовых пазух, без соответствующего лечения может перейти в паратонзиллит
Не менее важно своевременно лечить заболевания ротовой полости и горла
Проводить рациональное лечение ангины (прием антибиотиков курсом не меньше 7 дней, точное соблюдение указанной дозировки, а также ингаляции при ангине). Коррекция сахарного диабета и иммунодифицитных состояний – хронических заболеваний, которые сопровождаются увеличением уровня глюкозы в крови у человека. а видео в этой статье расскажет о проблеме заглоточного абсцесса.
https://youtube.com/watch?v=_2nuwTri-u8
Заключение
Паратонзиллит относится к числу тяжелых и опасных для жизни заболеваний. Поэтому при появлении сильной односторонней боли в горле и жевательного тризма необходимо срочно обратиться к специалисту. Ведь при своевременном лечении прогноз относительно выздоровления благоприятный.
Для профилактики подобных заболеваний рекомендуется серьезно подходить к лечению ангины и хронического тонзиллита, соблюдая все рекомендации врача
Кроме того, особое внимание должно уделяться санации полости рта и носа, так как дремлющая инфекция в кариозных зубах или аденоидных вегетациях под действием неблагоприятных факторов может активизироваться и вызвать болезнь. Большое значение при этом имеет повышение общей резистентности организма путем рационального питания, систематических занятий физкультурой и закаливания
Доклад Е. В. Носуля на тему «Паратонзиллярный абсцесс»: