Периодонтит
Содержание:
- Классификация болезней пародонта
- Строение
- По каким причинам возникает периодонтит?
- Функции
- Функции
- Распространенные заболевания
- Что такое периодонт, из чего он состоит?
- 4.Анатомо-гистологическое строение пульпы, функции.
- Функции
- Функции, которые выполняет периодонт
- Периодонтальная связка
- Особенности периодонтита у детей
- Что такое периодонтит: виды
- Этиология и патогенез
- Методы лечения
- Терапевтическое лечение
- Диагностика заболевания
Классификация болезней пародонта
Повлиять на развитие воспаления пародонта может обычное несоблюдение гигиены полости рта. В результате это приведет к образованию таких болезней:
- Гингивит – начальная стадия воспалительного процесса. Причин развития гингивита может быть несколько: внешние – травма, ожоги, лучевое воздействие; внутренние – патологии прикуса, нехватка витаминов, расстройства ЖКТ, снижение иммунитета. Симптомы: воспаление десен, их кровоточивость.
- Пародонтит — воспаление мягких тканей. Обычно причиной заболевания становится запущенный гингивит; также оно может развиться в результате нарушенного обмена веществ и вредных привычек (табакокурение). Если не начать лечить пародонтит вовремя, воспаление затронет костную ткань, и можно будет расстаться даже со здоровыми зубами.
- Маргинальный периодонтит. Он сопровождается болью у края десны и ее покраснением в том месте, где произошла травма. Маргинальный периодонтит развивается в результате травмирования десневой ткани (например, семечкой). Травма приводит к воспалению краевого периодонта. Если его своевременно не убрать, то появится маргинальный периодонтит.
- Пародонтоз. Заболевание носит прогрессирующий характер, так как разрушает ткани десны, удерживающие зуб. Если не лечить пародонтоз, то возрастает риск потери зубов. Он способствует дистрофии и обнажению корней зуба.
Строение
Периодонт состоит из четырех основных частей:
- мягкой ткани десны;
- периодонтальной связки;
- цементного вещества зубов;
- альвеолярной лунки, в которой находятся корни зубов, кости.
Каждая из этих частей отличается по месту расположения, архитектуре и своим биохимическим свойствам, адаптирующимся в течение жизни человека.
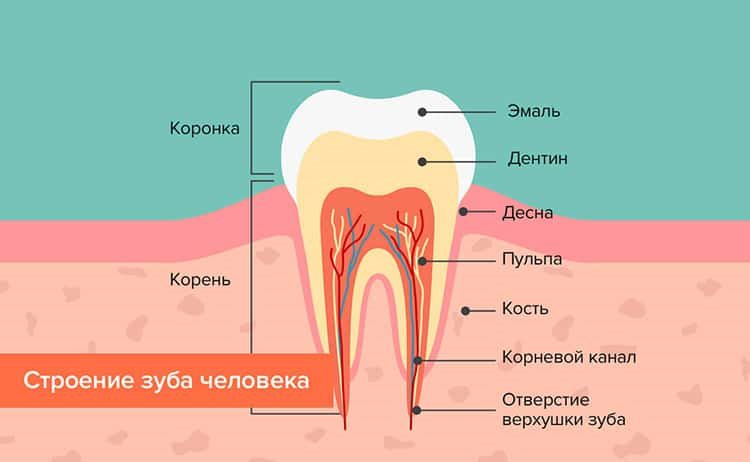 Строение зуба человека
Строение зуба человека
Когда зубы реагируют на прилагаемую к ним силу или медиально (по центру) смещаются, кость поглощает усилие на стороне высокого давления и добавляет усилие на стороне натяжения.
Цементное вещество зубов аналогично адаптируется к износу на окклюзивных поверхностях (части поверхностей от вершин бугорков до самого глубокого участка) методом апикального (верхушечного) осаждения.
Периодонтальная связка сама по себе является областью высокой текучести, что позволяет зубу не только подвешиваться в альвеолярной кости, но и реагировать на прилагаемые к нему силы.
Несмотря на кажущуюся статичность и наличие собственных функций, все компоненты периодонта работают как единое целое.
По каким причинам возникает периодонтит?
Строение тканей периодонта включает: десну, периодонтальную связку, цемент корня зуба, альвеолярную кость. Существует несколько причин, исходя из которых может возникнуть заболевание. А именно:
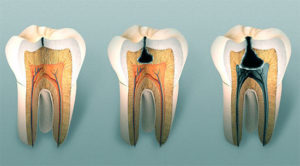
- если затянется терапия пульпита;
- если запустить кариозное разрушение, инфекция, которая попала в периодонт через отверстие корневого канала, становится причиной появления периодонтальных абсцессов;
- некачественно запломбированный канал;
- если специалист запломбировал канал некачественно, то может начаться воспалительный процесс, в результате чего инфекции распространится на окружающие ткани;
- чтобы поставить коронку, стоматолог должен удалить мягкую ткань зуба, после чего запломбировать корневой канал, если в процессе этого этапа возникнет проблема и стоматолог допустит ошибку, может возникнуть периодонтит.
В некоторых случаях пульпы зубов воспаляются и гибнут под коронками. Вследствие чего появляется пульпит, которой переходит в периодонтит. Такая ситуация возникает по причине некомпетентности стоматолога, который в процессе подготовки зуба был неосторожен, пренебрегал водяным охлаждением и не учитывал индивидуальное гистологическое строение периодонта.
Функции
Альвеолярная кость физиологически подвергается постоянному ремоделированию (поглощению и ответному формированию кости) в ответ на внешние, особенно окклюзионные (связанные с контактом зубов верхней и нижней челюсти), силы.
В процессе ремоделирования, кость удаляется из областей, где она больше не нужна, и добавляется в районы, где она необходима.
При увеличении воздействия внешних сил костные трабекулы (губчатое вещество кости) также повышаются в количестве и толщине, и кость добавляется на внешние поверхности для поддержания зубов. Связка периодонта зависит от стимуляции, зависящей от внешних сил, и сохраняет с помощью этого давления свою структуру.
Силы, превышающие адаптивную способность периодонта, и вызывающие его повреждение, называются травмой от окклюзии.
Когда окклюзионные силы уменьшаются, периодонтальная связка (периодонтальное волокно) атрофируется. Это явление называется дисфункциональной периодонтальной атрофией.
Функции
- опорно-удерживающая. Восприятие и перераспределение давления в процессе пережевывания пищи.
- рефлексогенная. Регуляция жевательных нагрузок благодаря тому, что в периодонте находится множество нервных окончаний.
- пластическая. Способствует восстановлению связок и формированию стенок альвеол. Выполняется остеобластами, цементобластами и фибробластами.
- трофическая. Осуществляется при помощи нервов и капилляров и связана с жевательным давлением.
- барьерная. Выполняется при помощи гистиоцитов, которые не позволяют проникать в область корня зуба болезнетворным бактериям.
- сенсорная.
Распространенные заболевания
Многих интересует строение периодонта, но не все знают, какие заболевания могут нарушить его нормальное функционирование. Среди распространенных болезней выделяют: идиопатическая болезнь, пародонтоз, пародонтит, гингивит, пародонтом.
При гингивите воспаляются десна. При этом ухудшается общее самочувствие человека. Существует несколько стадий этой патологии. Среди которых выделяют: язвенную, гипертрофическую и катаральную. Если болезнь запустить, то она перейдет в хроническую форму. Патология развивается как в простой, так и острой форме. Заболевание бывает как локальное, так и генеральное. При пародонтите воспаляются ткани, которые входят в пародонт. Воспаление затрагивает костную челюсть и зубы. По этой причине строение периодонта зуба может измениться. Существует несколько стадий болезней, среди которых выделяют: легкую, среднюю и тяжелую
При появлении одного из симптомов заболевания важно немедленно обратиться к стоматологу. Пародонтоз характеризуется обнажением зубного корня
В зависимости от видимых зон корня врач определяет степень тяжести патологии. Заболевание бывает как временное, так и хроническое. При идиопатическом заболевании, причина которого неизвестна, может возникнуть гистиоцитоз. Опасные для жизни человека заболевания пародонта характеризуются возникновением опухоли в ротовой полости на пародонте. При своевременном обращении к врачу можно полностью вылечить болезнь. Заболевание опасно тем, что может прогрессировать и переходить в сложные формы. Строение и функции периодонта — это то, что интересует многих, но не все знают, что с целью профилактики заболеваний необходимо регулярно проверять зубы у специалистов.
Врачи не рекомендуют осуществлять лечение в домашних условиях, поскольку самостоятельно невозможно выявить заболевание, которое спровоцировало появление неприятных симптомов. Лекарственные препараты должен назначить только лечащий врач. Народные методы лечения могут только усугубить проблему.
Что такое периодонт, из чего он состоит?
Периодонт — очень плотная связка (ее толщина составляет около 0,2 мм). Строение периодонтальной связки представлено соединительной тканью, которая выстроена из коллагеновых волокон типа 2-А. Эти частицы по форме повторяют витки пружины, именно эта особенность делает связку такой прочной.
Кроме волокон данного типа в составе периодонтальной ткани присутствуют:
- фибробласты, являющиеся источником формирования коллагеновых соединений;
- иммунные клетки (лимфоциты, макрофаги, нейтрофилы);
- скопления клеток эпителия (эпителиоциты островков Малассе).
Чтобы в полной мере выполнять свои функции, периодонтальные ткани должны получать необходимое питание. Оно осуществляется благодаря кровеносным сосудам, которые идут от альвеолярных артерий верхней челюсти, а на нижней они берут свое начало от нижней альвеолярной артерии.
Иннервация связки осуществляется нервными клетками, относящимися к вегетативной нервной системе. Отток лимфы происходит по ходу венозных сосудов тканей, окружающих зуб.
4.Анатомо-гистологическое строение пульпы, функции.
Гистологически
пульпа может быть разделена на 3
зоны:Периферический
слой
— образован компактным слоем одонтобластов
толщиной в 1-8 клеток, прилежащих к
предентину.Одонтобласты связаны
межклеточными соединениями; между ними
проникают петли капилляров и нервные
волокна, вместе с отростками одонтобластов
направляющиеся в дентинные трубочки.
Одонтобласты в течение всей жизни
вырабатывают предентин, сужая пульпарную
камеру. Промежуточный
слой
развит только в коронковой пульпе. Его
организация отличается значительной
вариабельностью. В состав промежуточного
слоя входят наружная и внутренняя
зоны:а) наружная зона содержит
многочисленные отростки клеток, тела
которых располагаются во внутренней
зоне. б) внутренняя зона содержит
многочисленные и разнообразные клетки:
фибробласты, лимфоциты, малодифференцированные
клетки, преодонтобласты, а также
капилляры, миелиновые и безмиелиновые
волокна.Центральный
слой
— представлен рыхлой волокнистой тканью,
содержащей фибробласты, макрофаги,
более крупные кровеносные и лимфатические
сосуды, пучки нервных волокон.
Пульпа
зуба выполняет ряд функций:
пластическую
— участвует в образовании дентина
(благодаря деятельности расположенных
в них одонтобластов); трофическую
— обеспечивает трофику дентина (за счет
находящихся в ней сосудов);сенсорную
(вследствие присутствия в ней большого
количества нервных окончаний); защитную
и репаративную
(путем выработки третичного дентина,
развития гуморальных и клеточных
реакций, воспаления).
5.Влияние
экзогенных факторов на уровень
проницаемости эмали зуба.
Проницаемость
— главный фактор созревания эмали
зубов после прорезывания. В зубе
проявляются обычные законы диффузии.
При этом вода (эмалевая жидкость)
проходит со стороны малой молекулярной
концентрации в сторону высокой. Иначе
говоря, ионы кальция перемещаются из
слюны, которая пересыщена ими, в эмалевую
жидкость, где их концентрация низкая.
В
настоящее время изучены некоторые
закономерности этого важного для эмали
явления. Установлено, что уровень ее
проницаемости может изменяться под
воздействием ряда факторов
Так, этот
показатель снижается с возрастом.
Электрофорез, ультразвуковые волны,
низкое значение рН усиливают проницаемость
эмали. Она увеличивается также под
воздействием фермента гиалуронидазы,
количество которой в полости рта
увеличивается при наличии микроорганизмов,
зубного налета. Еще более выраженное
изменение проницаемости эмали
наблюдается, если к зубному налету
имеет доступ сахароза.
Функции
- опорно-удерживающая. Восприятие и перераспределение давления в процессе пережевывания пищи.
- рефлексогенная. Регуляция жевательных нагрузок благодаря тому, что в периодонте находится множество нервных окончаний.
- пластическая. Способствует восстановлению связок и формированию стенок альвеол. Выполняется остеобластами, цементобластами и фибробластами.
- трофическая. Осуществляется при помощи нервов и капилляров и связана с жевательным давлением.
- барьерная. Выполняется при помощи гистиоцитов, которые не позволяют проникать в область корня зуба болезнетворным бактериям.
- сенсорная.
Функции, которые выполняет периодонт
Основные функции периодонтальной связки:
- Опорно-удерживающая. Ткань обеспечивает крепление зубов к челюсти, а также осуществляет распределение жевательной нагрузки на зубы.
- Рефлекторная. Благодаря нервным клеткам ткани, удерживающие зуб в лунке, способны регулировать степень давления в процессе жевания.
- Амортизирующая. Волокна коллагена обладают упругостью и способностью к растяжению, поэтому они значительно снижают давление на альвеолы при жевательной нагрузке.
- Трофическая. Реализуется благодаря капиллярам и нервным пучкам, входящим в состав связки.
- Пластическая. Обеспечивается фибробластами, остеобластами и цементобластами, которые формируют стенки альвеол и восстанавливают связки.
- Сенсорная. Это способность формировать ответную реакцию на возникновение воспалительных процессов в периодонтальной связке и альвеолярной области челюсти, провоцируя действия человека, направленные на устранение боли.
- Барьерная. Осуществляется клетками, формирующими местный иммунитет, такими как гистиоциты, макрофаги, плазмоциты, лейкоциты, которые препятствуют проникновению патологической микрофлоры в корень зуба.
- Участие в процессе прорезывания зубных единиц. Жевательная нагрузка на ткани периодонтальной связки способствует развитию и росту челюсти.
Периодонтальная связка
Периодонтальная связка – это соединительная ткань, которая окружает зуб и соединяет его с внутренней стенкой альвеолярной кости.
Начинается она на 1-1,5 мм ниже эмалево-цементного соединения.
Сложно поверить, но ее ширина (в среднем) составляет всего 0,2 мм. 0,2 миллиметра, Карл! Уточнение «в среднем» объясняется не только индивидуальными особенностями периодонтальной связки у разных людей, но и изменением нагрузки на зуб. Зависимость прямая: чем больше нагрузка, тем шире связка.
Основные составляющие периодонтальной связки – это
- волокна периодонта;
- клетки;
- межклеточное (основное) вещество;
- сосуды, нервы.
Что-то напоминает, не правда ли? Похожий состав имеет соединительная ткань десны:

Сходство это неспроста, ведь периодонтальная связка – это продолжение соединительной ткани десны со своими особенностями, благодаря которым реализуется ее уникальная функция.
Пару слов о каждом из компонентов периодонтальной связки.
Особенности периодонтита у детей
П. у детей проявляется преимущественно в виде первичного хрон, гранулирующего П. молочных и постоянных зубов. Наиболее частой локализацией хрон, гранулирующего П. многокорневых молочных зубов является область бифуркации корней зуба. Воспалительный процесс может распространяться на зачаток постоянного зуба, при этом разрушаются оболочки фолликула постоянного зуба, эпителий зубного органа прорастает в грануляции воспалительного очага и хрон, гранулирующий П. приобретает характер эпителиальной гранулемы. По мере распространения воспалительного процесса из периодонта в кость челюсти, на зачаток постоянного зуба и на корни рядом стоящих зубов формируется хрон, гранулирующий остит, который может обусловить локальную гипоплазию тканей формирующегося постоянного зуба или даже гибель его зачатка, преждевременное прорезывание ^сформированного постоянного зуба, патол, резорбцию корней рядом стоящего молочного зуба, формирование фолликулярной кисты и др.
П. постоянных зубов при ^сформированных корнях преимущественно развиваются как гранулирующие. У верхушек сформированных корней развиваются также фиброзные и гранулематозные П.
При диагностике П. молочных зубов следует иметь в виду наличие физиол, резорбции корней молочных зубов, к-рую необходимо отличать от патологической. При физиол, резорбции к резорбированным корням молочных зубов плотно прилегает кость нормальной структуры.
Для диагностики П. постоянных зубов у детей имеет значение рентгенол. исследование, т. к. под влиянием патол, процесса разрушаются ткани, формирующие корни зуба и периодонт.
Лечение П. у детей может быть как консервативным, так и оперативным. При консервативном лечении П. молочных зубов производят эндодонтическую обработку каналов корня зуба и пломбирование их твердеющими пастами. Распространение патол, процесса на зачаток постоянного зуба является показанием к оперативному лечению.
Особенности лечения П. постоянных зубов у детей существуют только в случаях, когда не закончен рост корней зуба. Для лечения таких зубов рекомендуется эндодонтическая обработка канала корня зуба, предусматривающая максимальное удаление с его стенок инфицированной необызвествленной ткани и пломбирование канала антисептическими пастами. Дети, которым проведено лечение П. постоянных зубов с несформированным корнем, должны находиться под наблюдением врача. Если через 6—8 месяцев в области корней таких зубов отсутствуют репаративные процессы, что устанавливается рентгенологически, рекомендуются резекция верхушки корня зуба, гемисекция, ампутация корня зуба, коронорадикулярная сепарация пли удаление зуба.
Библиография: Виноградова Т. Ф. и Максимова О. П. Периодонтиты как очаги хронической инфекции и интоксикации, М., 1969; Паникаровский В.В., Прохончуков А. А. и Жижина Н. А. Опыт экспериментального изучения морфогенеза перицементита, Стоматология, №3, с. 17, 1963; Руководство по терапевтической стоматологии, под ред. А. И. Евдокимова, с. 73, М., 1967; Руководство по хирургической стоматологии, под ред. А. И. Евдокимова, с. 119, М., 1972; Рыбаков А. И. и Иванов В. С. Клиника терапевтической стоматологии, М., 1980; Справочник по рентгенологии и радиологии, под ред. Г. А. Зедгенидзе, с. 495, М., 1972; Уваров В. М. Одонтогенные воспалительные процессы, Л., 1971; Чупрынина Н. М. Рентгенограммы зубов и альвеолярного отростка в норме и патологии у детей, Атлас, М., 1964; Шехтер И. А., Воробьев Ю. И. и Котельников М. В. Атлас рентгенограмм зубов и челюстей в норме и патологии, М., 1968; Бурков Т. и др. Стоматогенни огнишни заболевания, София, 1969; Кодукова А., Величкова П. и Дачев Б. Периодонтити, София, 1977; Blackman S. An atlas of dental and oral radiology, Bristol, 1959; ColbyR. A., Kerr D. A. a. Robinson H. B. Color atlas of oral pathology, L. — Philadelphia, 1961; С о x F. L. Philosophy and rationale of endodontics, Dent. Dig., v. 10, p. 21, 1979; Grossman L. Endodontic practice, Philadelphia, 1970; H e u s e r H. Klinik der Zahn,-Mund- und Kieferkrankheiten, Lpz., 19 71; In g le J. I. a. Beveridge E. E. Endodontics, Philadelphia, 1976; P i 1 z W., P 1 a t h n e r C. u. T a a z H. Grundlagen der Kariologie und Endodontie, Lpz., 1975; Robbins S. L. Pathologic basis of disease, p. 852, Philadelphia, 1974; S o b k o w i a k E. M. u. W e g-n e r H. Endodontie konservietende Sto-matologie, S. 133, Lpz., 1978.
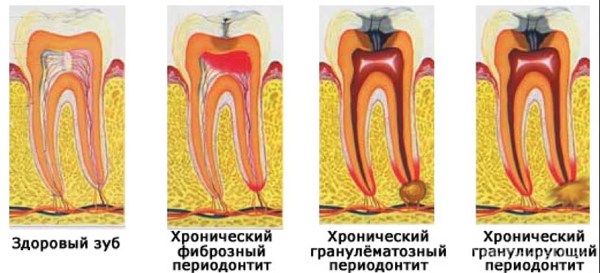
Что такое периодонтит: виды
Периодонтит — это воспалительный процесс, который происходит в околозубной ткани, соединяющей кость зуба с удерживающим элементом его корня. В самом начале развития периодонтит может никак себя не проявлять либо иметь стёртую симптоматику, не позволяющую вовремя обнаружить болезнь и обратиться к врачу.
Классификация периодонтита
По типу происхождения различаются следующие виды заболевания:
- Медикаментозный;
- травматический;
- инфекционный.
По типу течения заболевания периодонтит определяется следующими формами:
Острый — встречается редко.
Хронический — требует довольно длительной терапии. Хроническая форма развивается при игнорировании лечения острого периодонтита. Существует два периода хронического заболевания:
- Затихание воспалительно процесса на некоторое время;
- обострение заболевания с распространением на всю ротовую полость.
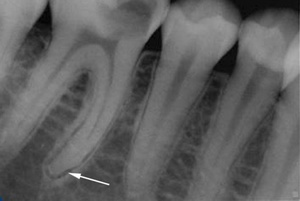 Обострившийся хронический. По форме образовавшейся в тканях периодонта жидкости, заболевание может носить гнойный или серозный характер. При хроническом течении воспалительных процессов в тканях, окружающих зуб, на верхушке корня со временем может образоваться очаг воспаления, заполненный грануляционной или грубоволокнистой тканью с большим количеством различных патогенных клеток.
Обострившийся хронический. По форме образовавшейся в тканях периодонта жидкости, заболевание может носить гнойный или серозный характер. При хроническом течении воспалительных процессов в тканях, окружающих зуб, на верхушке корня со временем может образоваться очаг воспаления, заполненный грануляционной или грубоволокнистой тканью с большим количеством различных патогенных клеток.
По характеру изменений в верхушечных околокорневых тканях выделяются следующие виды заболевания:
- Хронический гранулирующий периодонтит;
- хронический фиброзный периодонтит;
- хронический гранулематозный периодонтит.
Данная форма заболевания имеет ограниченный капсулой из соединительной ткани очаг воспаления. Гранулема развивается медленно и всегда хорошо заметна рентгеновском снимке. По форме строения гранулема подразделяется на простую, кистовидную и эпителиальную.
Этиология и патогенез
Причинами П. чаще всего являются инфекция, травма, токсическое действие лекарственных средств. В его патогенезе большое значение придается аллергической перестройке реактивности периодонта под влиянием сенсибилизации стрептококками, микробными токсинами и продуктами распада пульпы. Верхушечный П. может развиться в результате непосредственного проникновения патогенных микроорганизмов из канала корня зуба в периодонт при пульпите (см.) или кариесе (см. Кариес зуба). Воспаление может переместиться в периодонт из рядом расположенных очагов воспаления при остеомиелите челюсти (см.), гайморите (см.) или из пародонтального кармана при пародонтозе (см.). При П. обнаруживают обычно не отдельные виды микробов, а различные их ассоциации. В составе флоры преобладают грамположительные кокки (в основном стрептококки и стафилококки), также высеваются лактобактерин, коринебактерий, дрожжеподобные грибки.
П. возникает при повреждении периодонта в результате удара, перфорации корня зуба, оперативных вмешательств на зубе и в области периодонта (цистэктомия, удаление опухоли, обточка зуба) или в результате длительного воздействия на периодонт травмирующих факторов (профессиональная травма, неправильно изготовленные пломбы и зубные протезы, ошибки при проведении ортодонтического лечения, окклюзионная травма). П. в результате травмы чаще всего встречается в области резцов и клыков, т. к. они наиболее подвержены травматическим воздействиям. ‘
П. может возникнуть в результате токсического воздействия на периодонт сильнодействующих лекарственных средств (мышьяковистой пасты, параформальдегида, антиформина, формалина, фенола, крепких кислот), а также в ответ на введение в периодонт при лечении пульпита штифтов, фосфат-цемента, парацина, резорцин-формалиновой пасты или под влиянием вредных ингредиентов других пломбировочных материалов.
Краевой П. развивается в результате механической травмы (плохо контурированная или глубоко продвинутая под десну коронка, избытки пломбировочного материала или инородное тело в межзубном промежутке, травма зубочисткой) или химической травмы (крепкими кислотами, щелочами) края десны и последующего инфицирования. Краевой П. всегда сопровождает генерализованные заболевания пародонта (см.).
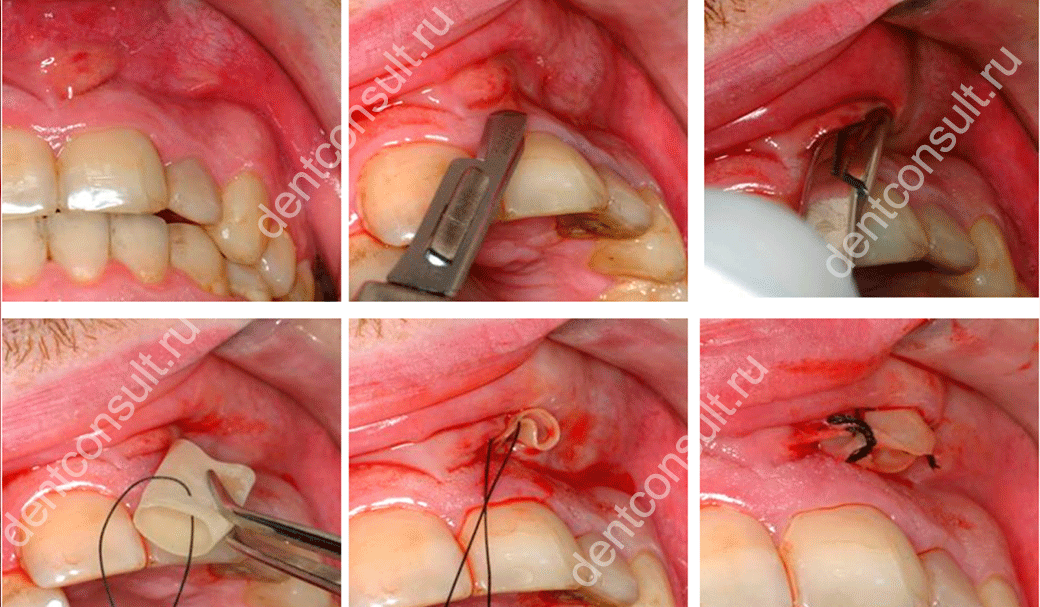
Методы лечения
Методика и длительность терапии зависят от степени поражения, анатомии зуба и его корня. Лечение заключается в обработке корневых каналов, устранении воспаления.
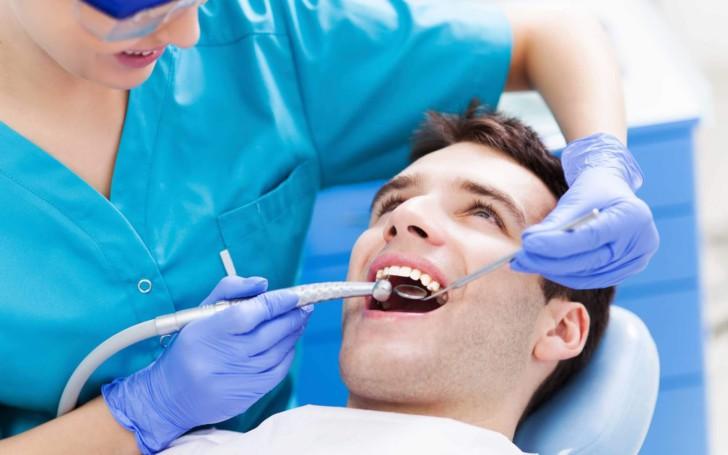
Пострадавшие ткани периодонта устраняют в несколько приемов. Сначала снимают коронку, удаляют старую пломбу, зуб очищают от кариозных поражений. В месте воспаления извлекают некротизированные ткани пульпы. Если воспалительный процесс затронул нерв, его удаляют единым волокном.
Корневые каналы тщательно промывают, чтобы не допустить распространения патологии на кость. Для промывания подходят анестетики: хлорамин, хлоргексидин, 3% раствор перекиси водорода, растворы ферментов.
После очищения от некротизированных тканей каналы просушивают. На ткани периодонта накладывают противовоспалительное средства. Полость на 7-10 дней закрывают временной пломбой. Затем, при отсутствии обострения, накладывают постоянную пломбу. Контроль пломбирования осуществляется с помощью рентгеновского снимка через 3, 6 и 9 месяцев.
Острая форма
Терапевтические меры при острой форме периодонтита направлены на устранение симптомов и быстрое заживление. Неотложная стоматологическая помощь при резкой боли заключается во вскрытии зуба. Каналы оставляют открытыми на 3-4 дня — это время необходимо для оттока гноя. Если воспаление затронуло десну, на месте припухлости делается небольшой надрез. Выход гноя позволяет значительно облегчить боль. Когда выйдет весь гной, в полость кладут антисептик и пломбируют, сначала временной пломбой, затем постоянной. Длительность лечения зависит от размеров воспаления.
Хроническая форма
Методы терапии призваны убрать причину травмирования периодонта, затем устранить последствия. Если причина в неправильном протезировании, конструкцию меняют.
Если верхушка зубного корня поражена незначительно, достаточно будет 2-3 визитов к стоматологу. Если воспаление распространилось на каналы корня, лечение займет несколько месяцев. В пораженную область закладывается средство на основе гидроокиси кальция. Лекарство снимает воспаление, восстанавливает дентальные и костные ткани.
Терапевтическое лечение
На начальных стадиях возможно выполнить лечение периодонтита консервативными методами. Можно выделить следующие этапы терапевтического лечения:
- Проведение обезболивания. Используется местная инъекционная анестезия, которой вполне достаточно для проведения безболезненного лечения.
- Лечение каналов. Для качественного лечения корневые каналы нужно тщательно очистить, расширив при помощи специального инструмента. Данные меры служат для удаления инфицированных слоев дентина, дают возможность вывести гнойный экссудат через корневой канал, очистив тем самым образовавшиеся полости. Очищение и выведение экссудата проходит в несколько этапов под постоянным контролем и при помощи обширного спектра эндодонтических инструментов.
- Лечение каналов продолжается их антисептической обработкой при помощи антисептических растворов – перекиси водорода, хлоргексидина, гипохлорида натрия и т.п. Качественная обработка каналов – залог отсутствия рецидивов.
- Ввод обеззараживающих препаратов в область верхушки корня для их дальнейшего распространения в окружающие ткани для подавления микробной инфекции. Повязки с лечебными препаратами носятся в течение определенного количества дней, после чего можно приступать к пломбированию каналов.
- Пломбирование каналов осуществляется с использованием гуттаперчевых штифтов и заполняющих филеров, содержащих противомикробные компоненты. Контроль качества пломбирования каналов осуществляется при помощи прицельной рентгенографии.
- После заполнения канала на его устье накладывается стеклоиономерная прокладка, затем полость зуба закрывается композитной пломбой либо керамической вкладкой.
Часто для более эффективного лечения периодонтита, особенно если имеются новообразования (гранулема, киста, фиброзные образования) в дополнение к медикаментозной терапии добавляется физиотерапевтическое лечение. Оно способствует быстрому рассасыванию образований, уменьшению воспаления, ускоряют процессы регенерации тканей периодонта. Среди методик физлечения наиболее эффективны:
- Электрофорез;
- УВЧ;
- Лазеротерапия;
- Магнитотерапия;
- МРТ;
- Парафиновые аппликации.
Острый гранулирующий и гранулематозный периодонтит: особенности лечения
Гранулематозная форма лечится максимально долго и требует от стоматолога особого профессионализма, поскольку он должен очистить зуб от омертвевших и пораженных заболеванием тканей, назначить правильное медикаментозное лечение, провести расширение каналов, с целью их дезинфекции. Затем стоматолог должен вскрыть верхушку, чтобы обеспечить вытекание инфильтрата из корней.
В первый визит устанавливается временная пломба – это необходимо для проверки того, насколько тщательно выполнена операция по очистке тканей. Во второй визит – ставится постоянная пломба, если воспалительный процесс уже остановился. Кстати, при наличии кисты проводится хирургическая операция по ее удалению. Через время (приблизительно полгода), осуществляется контрольный осмотр.
Гранулирующий периодонтит также подразумевает выполнение вышеописанных мероприятий, но при этом в процесс лечения могут быть включены препараты, восстанавливающие костную ткань, а перед установкой постоянной пломбы в полость зуба вставляются изолирующие прокладки.
Хронический периодонтит и его лечение во время обострения
В том случае, если хронический периодонтит обострился, врач должен оценить состояние пациента, поскольку определенной, точной методики лечения не существует. Терапия должна зависеть от того, как протекает хронический процесс, насколько выражен болевой синдром, как поражены ткани, есть ли осложнения в виде кистообразующего процесса.
Но, вне зависимости от схемы лечения, терапевтические мероприятия направляются на то, чтобы вылечить поврежденные участки (макро- и микроканалы, периодонтальный зазор), облегчить протекание болеваого синдрома, обеззаразить прилегающие участки, удалив очаги воспаления. Инструментальные операции совмещаются с приемом антибиотиков широкого профиля, способных убить инфекцию и не дать ей развиваться дальше.
Если ткани зуба поддаются восстановлению, специалисты должны постараться активизировать естественный регенерирующий процесс, который восстановит нормальную форму десны и костную ткань.
Метод лечения периодонтита выбирает врач на основе комплексных диагностических мероприятий, дающих точное понимание, о каком виде периодонтита идет речь.
Диагностика заболевания
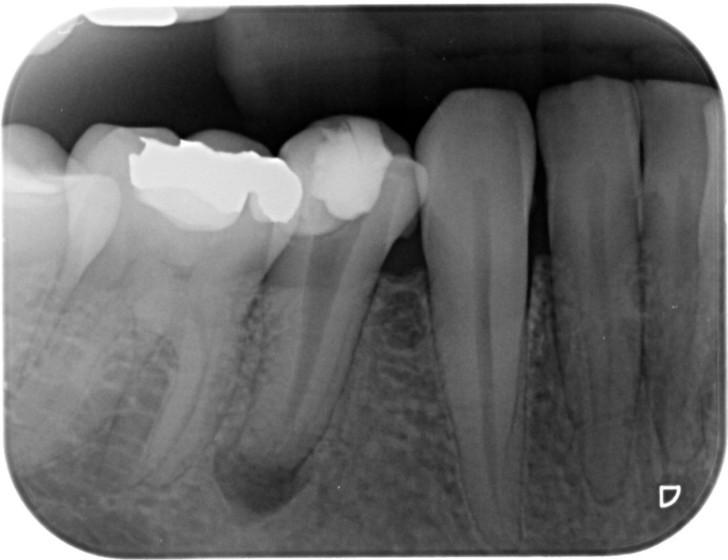
При первичном осмотре выявляется наличие припухлости, покраснения, выделений. Ощупывая зубы, врач определяет их подвижность. Это дает возможность предположить место локализации воспаления.
Основной метод диагностики — рентгенография. Разные формы протекания патологии имеют разную рентгенографическую картинку. Например, острая форма характеризуется отеком тканей, расширением периодонтальной щели; хроническая — расположением очага деструкции с нечеткими границами в верхушке корня. Рентгенография дает возможность определить и возможные причины воспаления.
Кроме того, проводится анализ крови. При заболевании увеличиваются количество лейкоцитов и скорость оседания эритроцитов.
Электроодонтометрия показывает гибель клеток пульпы. Чем выше значение ЭОД, тем более вероятно развитие воспаления. Для здорового зуба этот показатель равен 6-8 мкА.