Правосторонняя нижнедолевая и верхнедолевая пневмония
Содержание:
- Диагностические процедуры
- Рентген, КТ или УЗИ?
- Пневмония: что за болезнь и как классифицируется?
- Симптоматика
- Признаки правосторонней пневмонии
- Профилактические мероприятия по предупреждению заболевания
- Лечение
- Особенности протекания заболевания
- Диагностика заболевания
- Терапевтические меры
- Симптомы правостороннего воспаления лёгких
- Профилактика внебольничной пневмонии
- Диагностика
- Диагностика
- Диагностика заболевания
- Симптомы коронавирусной пневмонии
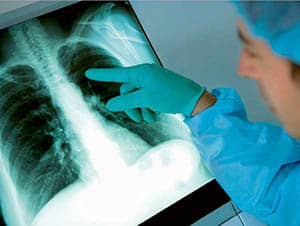
Диагностические процедуры
Лечение правосторонней и левосторонней пневмонии начинается с диагностики. Сначала врач изучает жизненный анамнез больного, опрашивает его и проводит скрупулёзный физикальный осмотр. Для этого используется особый инструмент. Затем выполняются лабораторные исследования:
- анализ мокроты;
- бактериальный посев крови;
- биохимический и общеклинический анализ крови.
Обычная и острая правосторонняя и левосторонняя пневмония диагностируются следующими методами:
- МРТ и КТ;
- фибробронхоскопия;
- рентген;
- УЗИ плевральной полости;
- эхокардиография.
Левосторонняя пневмония дифференцирована с воспалением лёгкого, которое находится с правой стороны, правосторонняя — с левой стороны. Для выявления полной картины обязательно должны проводиться и лабораторные, и инструментальные исследования.
Рентген, КТ или УЗИ?
По словам радиолога Александра Соловьева, «тень» бактериальной пневмонии легко увидеть на рентгене. А вот «вуаль» вирусной на этом аппарате разглядеть можно только в случае «цветущей пневмонии», то есть когда поражение легких — масштабное. «Зародыши», минимальные признаки повреждения легких, рентгенологи способны рассмотреть только на компьютерной томографии. По словам Евгения Симонца и Евгения Щербины, как правило, они появляются на четвертый-пятый день от начала заболевания.
В любом случае делать КТ в самые первые дни болезни не стоит: аппарат ничего не покажет, только зря получите радиационную нагрузку
«Важно также понимать, что решение о необходимых лучевых методах диагностики — индивидуально и принимает его лечащий врач», — акцентирует Евгений Симонец
Также в последнее время активно заговорили об УЗИ легких при коронавирусе. Например, известный инфекционист Ольга Голубовская на своей странице в соцсети написала, что, согласно новому исследованию, для диагностики пневмонии Covid-19 в отделениях оказания медпомощи лучше проводить УЗИ легких, чем рентген грудной клетки. Кроме того, некоторые частные клиники и центры начали предлагать услугу «УЗИ легких при коронавирусе».
«Действительно, коллеги в Европе успешно используют этот метод диагностики пневмонии, — рассказывает Александр Соловьев. — Но на УЗИ можно рассмотреть только 70% ткани и плевры. Если на этих видимых участках будут очаги пневмонии, их увидят. Но есть шанс, что пневмонию можно пропустить. Такой метод, конечно, лучше, чем вообще ничего. Но все-таки оптимальный вариант — это компьютерная томография. УЗИ и рентген — на случай, если нет возможности ее провести».
«Для полной оценки состояния легочной ткани при Covid-19 рекомендовано выполнение КТ органов грудной клетки без контраста«, — уточняет Евгений Симонец.
Александр Соловьев обращает внимание: несмотря на то, что на КТ видна разница между бактериальной и вирусной пневмониями, окончательный диагноз врач-рентгенолог не может поставить. «В своем заключении он может только констатировать, что это пневмония
А вот вирусная она или бактериальная, может только предполагать. Окончательный диагноз ставит только лечащий врач на основе сбора анамнеза и результатов анализов», — говорит Александр Соловьев.
«Если для диагностики оптимальный вариант КТ,то для дальнейшего динамического наблюдения можно использовать рентген и УЗИ легких, чтобы лишний раз человек не подвергался лучевой нагрузке», — говорит Юрий Межибовский.
Пневмония: что за болезнь и как классифицируется?
Пневмония – это развитие тяжелого воспалительного процесса в легких. Легкие состоят из небольших воздушных камер – альвеол. При вдохе они заполняются кислородом, который затем поступает в кровь. Также альвеолы участвуют в процессе очищения крови от углекислого газа. При пневмонии альвеолы наполняются не кислородом, а гноем или жидкостью. Как следствие – больной не имеет возможности нормально вдыхать и выдыхать воздух.
Воспалительный процесс может затронуть легкие частично или полностью. У больного выявляется или двусторонняя пневмония (поражение обоих легких), или односторонняя (воспаление в отдельных сегментах органа). В редких случаях ставится диагноз тотальной пневмонии. В этом случае воспалительный процесс распространяется на всю легочную ткань.
Тип пневмонии зависит и от места заражения. Внебольничная развивается за пределами больничного отделения или же в период 2 суток после попадания в стационар. Другие виды заболевания называют больничными.
Между внебольничной и больничной пневмонией имеется значительное отличие. Если воспалительный процесс в легких начался в период нахождения пациента в больнице, то возбудители заболевания более опасные. Терапия назначается максимально агрессивная, а период выздоровления в разы удлиняется. Если же у больного выявлена внебольничная пневмония, она проще поддаётся лечению. Особенно, если болезнь развивается в виде осложнения на фоне гриппа.
Симптоматика
Правосторонняя пневмония характеризуется синхронным присутствием нескольких воспалительных очагов на разных этапах формирования. Этим обусловлено планомерное формирование патологии, неустойчивость лихорадки, дугообразная смена этапов улучшения и усугубления состояния человека.
Для представленной патологии характерна вариативность изменений. Чаще всего именно это создает препятствия для корректной постановки диагноза воспаление легких. Характерные симптомы представленных пневмоний – это жесткое дыхание, а также хрипы влажного типа (обычно мелкопузырчатые). Свойственны состоянию поражения бронхиального столба, а именно сухие и влажные похрипывания, которые могут быть средне- и крупнопузырчатыми.
В целом симптомы следующие:
- увеличение в течение продолжительного отрезка времени температурных показателей (от 37 до 39 градусов);
- кашлевые позывы;
- отдышка даже при минимальной физической активности;
- усугубляющаяся слабость;
- частый озноб, лечение которого должно быть симптоматическим, сколько бы это ни требовалось;
- болезненные ощущения в грудине при осуществлении глубокого вдоха (такие ощущения со стороны пораженной области легких провоцирует исключительно пневмония с какой-либо одной стороны);
- формирование мокроты, в некоторых случаях с прожилками кровавого типа.
Признаки правосторонней пневмонии
Симптомы односторонней пневмонии напоминают признаки обычного ОРВИ, поэтому воспаление, которое присутствует в правом легком, зачастую выявляется достаточно поздно.
В их число входят:
- Продолжительная лихорадка (повышение температуры до 37-39 градусов);
- Кашель, сухой, или с вязкой и кровавой мокротой;
- Слабость, озноб, сонливость;
- Одышка, боль в груди, локализующаяся обычно на той стороне, где находится пораженное воспалением легкое;
- Бледность кожных покровов, потливость, иногда пожелтение носогубного треугольника и склер;
- Снижение аппетита.
Кашель и другие респираторные признаки характерны для поражения воспалительным процессом верхнего участка легкого. Нижнедолевая правосторонняя пневмония часто протекает без температуры и или каких-либо выраженных симптомов – такая ситуация особенно опасна для больных, так как она существенно затрудняет диагностику.
Профилактические мероприятия по предупреждению заболевания
Профилактика внебольничной пневмонии проводится с использованием пневмококковой и гриппозной вакцин. При необходимости их вводят одновременно, только в разные руки. Для этой цели применяется 23-валентная неконъюгированная вакцина. Ее вводят:
- Людям, которым больше 50 лет.
- Лицам, проживающим в домах престарелых.
- Взрослым и детям, имеющим хронические заболевания легких, сердца и сосудов или находящимся под постоянным медицинским наблюдением.
- Детям и подросткам (от полугода до совершеннолетия), длительное время принимающим аспирин.
- Беременным женщинам 2-3-го триместров.
- Врачам, медсестрам и остальному персоналу больниц и амбулаторий.
- Сотрудникам отделений по уходу за больными.
- Членам семей тех людей, которые входят в группу риска.
- Медицинским работникам, осуществляющим уход за больным на дому.
Профилактика внебольничной пневмонии – это:
- Правильный образ жизни, который предполагает занятия физическими упражнениями, регулярные длительные прогулки на свежем воздухе, активный отдых.
- Сбалансированное здоровое питание с нормированным содержанием белков, витаминов и микроэлементов.
- Ежегодная прививка детей и взрослых против гриппа, которая делается до наступления холодного времени года. Очень часто грипп дает осложнение. Человек заболевает пневмонией, которая протекает сложно.
- Жизнь без переохлаждений и сквозняков.
- Ежедневная уборка и проветривание помещения.
- Частое мытье рук и промывание носовых ходов.
- Ограничение контактов с больными ОРВИ.
- В период массового распространения инфекции прием меда и чеснока. Они являются прекрасными иммуностимулирующими средствами.
- Если гриппом заболели вы сами или ваш ребенок, не занимайтесь самолечением, а вызывайте врача.
Лечение
Нужно понимать, что пневмония не лечится самостоятельно. Можно допустить ее лечение в домашних условиях, если нет осложнений. Показанием к госпитализации являются пожилой и детский возраст, хронические заболевания, возникшие осложнения.
Этиотропное лечение
При любых типах правосторонней пневмонии назначается антибактериальная терапия.
Так как много бактерий стали устойчивыми к антибиотикам, применяются препараты разных поколений, иногда в комбинации:
- амоксициллин;
- цефалоспорины;
- левофлоксацины;
- макролиды.
Продолжительность антибактериальной терапии зависит от тяжести заболевания и заканчивается через три дня после нормализации температуры. Если пневмония вызвана вирусной инфекцией, назначают противовирусные препараты и иммуностимуляторы.
Симптоматическое лечение
Для устранения неприятных симптомов назначают противокашлевые и муколтические средства. Жаропонижающие препараты принимают при температуре тела у взрослого 39 градусов и выше. Также при сопутствующих заболеваниях пациент получает необходимые лекарственные препараты.
Пациенты, находящиеся на амбулаторном лечении, самостоятельно приобретают лекарства. Несмотря на то, что в каждой упаковке имеется подробная инструкция, дозировка устанавливается лечащим врачом.
Дополнительное лечение
Вспомогательные методы лечения пневмонии направлены на ускорение выздоровления. Профилактику осложнений и восстановление дыхательных функций.
Таблица №2. Виды дополнительного лечения и их задачи:
| Виды лечения | Цели вспомогательной терапии |
|
ЛФК
|
Большое значение в терапии различных видов пневмоний имеет лечебная физкультура. Она назначается в зависимости от клинических проявлений патологии. Основными задачами ЛФК являются:
Какие упражнения следует выполнять, расскажет специалист в видео в этой статье. |
|
Физиопроцедуры
|
Физиотерапия способствует устранению боли и отеков, уменьшению воспалительного процесса в легких, укреплению иммунитета. Если нет противопоказаний, назначаются следующие процедуры:
Проведение физиопроцедур противопоказано при высокой температуре, острой стадии заболевания, сердечно-сосудистой и легочной недостаточности, онкопатологиях. |
|
Массаж Баночный массаж при пневмонии |
Массаж при пневмонии помогает стабилизировать дыхание. Размягчает экссудаты и инфильтраты, снижает риск возникновения спаек. |
Правосторонняя нижнедолевая пневмония опасна осложнениями — экссудативный плеврит, сужение бронхов, спадание их ткани, легочная недостаточность, некроз легкого, абсцессы. Однако своевременное лечение поможет этого избежать.
Особенности протекания заболевания
 Правосторонняя пневмония протекает как в нижней, так и в верхней доле легкого. В зависимости от нахождения очага поражения признаки заболевания, характер протекания и его лечение значительно отличаются.
Правосторонняя пневмония протекает как в нижней, так и в верхней доле легкого. В зависимости от нахождения очага поражения признаки заболевания, характер протекания и его лечение значительно отличаются.
Правосторонняя верхнедолевая пневмония проявляется следующим образом:
- Сухой кашель, постепенно переходящий в мокрый. Мокрота в этом случае содержит гнойные включения.
- Проявления герпеса возле рта.
- Пожелтение кожи в области носогубного треугольника.
Правостороннее верхнедолевое воспаление легких протекает особенно тяжело, если была вызвана клебсиеллой. Лечение должно проходить обязательно с использованием антибиотиков.
Правосторонняя нижнедолевая пневмония имеет следующие симптомы:
- повышенная потливость;
- вязкая мокрота;
- насморк;
- кашель с прожилками крови;
- боль в груди при вдохе;
- тахикардия.
Нижнедолевая пневмония может довольно быстро вызвать осложнения, такие как ателектаз, плеврит и абсцесс. Лечить такое заболевание следует только в стационаре под постоянным врачебным контролем.
Диагностика заболевания
Симптомы данной патологии имеют неспецифический характер, поэтому диагностика заболевания часто затруднена.
При подозрении развития и прогрессирования болезни назначают:
- измерение функции внешнего дыхания (спирография и спирометрия);
- рентгенографию органов грудной клетки;
- компьютерную томографию;
- анализ газового состава крови.
Характерные изменения легких межуточных пневмониях – неоднородная инфильтрация и/или затемнения
Наиболее точно уточнить характер изменений в тканях легких позволяет компьютерная томография легких, определяющая вид изменения интерстициальной ткани легких и наличие осложнений при прогрессировании фиброзных процессов. Но точно определить морфологический тип пневмонии можно только при биопсии легочной ткани, что проводиться крайне редко.
Лечение интерстициальной пневмонии проводится пульмонологом и иммунологом, часто назначается гормональная терапия (кортикостероиды) и цитостатики
Многие пациенты не осознавая серьезности заболевания, отказываются от терапии, но при этом важно понимать, что цена может быть слишком высокой – неуклонное прогрессирование болезни, развитие тяжелой степени дыхательной недостаточности с поражением других органов и систем и инвалидизация
Терапевтические меры
Существует 3 главных группы людей с воспалением легочной области:
- младше 60 лет, которые не имеют других заболеваний, их патология не сопряжена с осложнениями, а потому лечение подобных больных осуществляется в домашних условиях, под врачебным наблюдением;
- старше 60 лет, которые столкнулись с другими болезнями, при этом вероятны осложнения в рамках заболевания, а потому показана стационарная терапия;
- любой возраст, сопряженный со сложным протеканием заболевания, при котором вероятны значительные осложнения, избежать их получится исключительно в стационаре.
 При любом виде воспаления легочной области лечение осуществляется за счет антибиотиков. Учитывая, что на сегодняшний день многие бактерии стали более устойчивыми к пенициллину, заболевание часто пролечивается средствами, относящимися к антибиотикам 2 и 3 поколения. В ситуациях, когда пневмония формируется медленно, применяют средства, содержащие серу.
При любом виде воспаления легочной области лечение осуществляется за счет антибиотиков. Учитывая, что на сегодняшний день многие бактерии стали более устойчивыми к пенициллину, заболевание часто пролечивается средствами, относящимися к антибиотикам 2 и 3 поколения. В ситуациях, когда пневмония формируется медленно, применяют средства, содержащие серу.
При формировании патологического состояния по причине инфекции вирусного типа, применение антибиотических компонентов не имеет смысла. В таких ситуациях к алгоритму терапии присоединяют использование средств, которые направлены на реагирование против вирусов и бактерицидных агентов. Для форсификации иммунитета врачи прописывают иммунологические стимуляторы, подавляющие негативные симптомы.
Симптомы правостороннего воспаления лёгких
Нижнедолевая и верхнедолевая правосторонняя пневмония протекают преимущественно в затяжной форме. Патология имеет и позднюю, и раннюю симптоматику. Чаще пациенты сталкиваются с такими симптомами:
- высокая температура тела (до 40 градусов);
- одышка;
- лихорадка с ознобом (возможен бред);
- мокрота;
- хрипы;
- постоянные болевые ощущения в грудной клетке;
- учащённое дыхание;
- рвота;
- высыпания вокруг ротовой полости;
- ухудшение общего самочувствия;
- вынужденное положение тела.
У детей пневмония левого и правого лёгкого развивается стремительно. Это связано с тем, что иммунная система у них сформирована не до конца.
У взрослых заболевание может протекать некоторое время без симптомов. Нередко из-за этого в дальнейшем возникают осложнения.
Профилактика внебольничной пневмонии
Рекомендовано делать гриппозную и пневмококковую прививку. Вакцины вводятся в разные руки в одно время. Такие прививки показаны:
- женщинам, которые находятся на втором-третьем триместре беременности;
- людям, чей возраст составляет 50 лет и больше;
- людям, которые страдают от хронических патологий сосудов, сердца, лёгких;
- детям, которые в течение полугода и более принимали аспирин;
- докторам, медсёстрам и другим специалистам, работающим в медицинских учреждениях.
В качестве профилактических мер внебольничной пневмонии рекомендовано следующее:
- регулярно бывать на свежем воздухе;
- умеренно заниматься спортом;
- питаться сбалансированно, есть овощи и фрукты;
- употреблять в пищу чеснок и мёд;
- принимать витамины и микроэлементы;
- регулярно проветривать жилище;
- избегать сквозняков;
- часто мыть руки;
- своевременно лечить ОРВИ, заболевания носа, горла, уха и зубов;
- не заниматься самолечением;
- одеваться по погоде;
- не злоупотреблять спиртными напитками;
- отказаться от сигарет.
Диагностика
Одних симптомов недостаточно для постановки диагноза, так как такие клинические проявления характерны для большого количества других заболеваний. Воспаление правого легкого может выявляться с помощью общего анализа крови, которое показывает увеличение количества лейкоцитов, СОЕ, нейтрофилов. Болезнетворная микрофлора выявляется в смыве мокроты. Косвенно о наличии такого заболевания могут свидетельствовать крепитирующие хрипы и притупление перкуторного звука. Обычно диагноз подтверждается при проведении рентгенологического исследования легких в боковой и прямой проекциях.
Диагностика
Для постановки диагноза типичной пневмонии используют инструментальные и лабораторные методы диагностики.
Сначала врач собирает анамнез. В карточке фиксирует данные о недавних простудных заболеваниях, хронических недугах и симптоматике. Затем доктор назначает ряд анализов и инструментальные методы диагностики.
Диагностика включает:
- выслушивание легких — при аускультации слышны мелкопузырчатые влажные хрипы. Если у пациента воспаление лёгких прослушивается инспираторная крепитация;
- перкуссия — это простукивание, проводится для выявления физических свойств органа или его части. В норме перкуторный тон над всей поверхностью легких ясный. При начальной стадии воспаления легочной ткани перкуторный звук притупленный с тимпаническим оттенком. Тупой звук прослушивается при опеченении крупозной формы, гнойном абсцессе;
- рентгенография — признаками крупозной пневмонии являются: на снимке видны физиологические поражение куполов диафрагмы. Очаговая форма заболевание на снимке — это небольшие инфильтраты, присутствие теней на снимке, наличие плеврита. При типичной пневмонии на снимке можно наблюдать полную потерю прозрачности легочной ткани, затемнение одной или нескольких долей, ограниченное затемнение;
- биохимический анализ крови — покажет нарушение метаболических процессов. По данному анализу оценивают активность воспалительного процесса. Наблюдается изменения в соотношении белковых фракций;
- мокрота и смыв из бронхов — хотя исследование мокроты бесполезно, обычно возбудители не могут быть обнаружены, но смыв из бронхов позволяет выявить микробы под микроскопом. Главное, чтобы слюна не попала в материал;
- КТ или УЗИ — назначаются, если улучшение не наступает даже после проведения серьезного лечения. УЗИ и компьютерная томография помогает выявить проблемы со стороны сердца, возникшие в качестве осложнений;
- плевральная пункция — без согласия пациента не проводится. Получают его в письменном виде. Если пациент находится в бессознательном состоянии, дать согласие могут ближайшие родственники. Для проведения плевральной пункции больному делают глубокую анестезию. Иглу вводят выше 2 ребра;
- спирография — метод исследования функции внешнего дыхания, включающий в себя измерение объёмных и скоростных показателей дыхания. Подготовка не требуется, но врач обязан проинструктировать пациента и рассказать порядок выполнения процедуры.
Помните, что возможна и бессимптомная форма пневмонии. Поэтому проводится дифференциальная диагностика для исключения других заболеваний.
Диагностика заболевания
Диагностика заболевания
Очень важно, при обнаружении у себя определенных симптомов этого заболевания, не откладывать обращение за консультацией к специалисту. Подход к лечению должен быть комплексным и включать в себя врачебный осмотр, сдачу анализов, проведение лабораторных исследований
Примерный порядок действий:
- Во время первичного приема врач проводит беседу с больным и выясняет, какие симптомы уже начали проявляться.
- Пульмонолог (в некоторых случаях терапевт или педиатр)Пульмонолог сначала прослушает, чтобы проверить наличие хрипов. Если в легких началось воспаление, в этом случае как раз возникают хрипы и бронхиальная одышка. Это позволяет выявить наличие патологию.
- Обязательно проводят рентгенографическое исследование легких, чтобы исключить ошибочный диагноз. Это также помогает врачу увидеть, где находится очаг воспаления.
- Общие анализы мочи, и крови могут показать наличие или отсутствие воспалительного процесса.
- Гипоксемия пациента также сдается в лабораторию для исследования.
- Бактериальный посев мокроты помогает определиться с выбором дальнейшего лечения.
- В некоторых случаях дополнительно назначается: ЭКГ, компьютерная томография.
- В особо сложных случаях может понадобиться бронхоскопия.
Диагностика осуществляется на основе тех симптомов, которые особенно сильно выражены. После этого, врач назначает конкретные анализы и лабораторные исследования.
Симптомы коронавирусной пневмонии
В некоторых случаях пневмония при КВИ протекает без явных клинических проявлений. Такую форму заболевания называют бессимптомным, хотя клинические проявления у нее есть:
- общая слабость, разбитость, сонливость;
- кашель и незначительная одышка;
- иногда – ринит.
Но в большинстве случаев коронавирусная пневмония протекает достаточно тяжело. Возбудитель заболевания провоцирует множественные очаги воспаления в легочной ткани, поэтому больной постепенно лишается способности дышать самостоятельно. Даже если патология протекает со средней степенью тяжести, и человек не нуждается в искусственной вентиляции легких, внутренние органы страдают от кислородной недостаточности (гипоксии), что часто проявляется в вегетативных расстройствах, когнитивных нарушениях, депрессивном и астеническом синдроме. У больного наблюдается форсированное дыхание, в котором участвуют вспомогательные мышцы: на вдохе он поднимает ребра и выгибает спину, на выдохе – втягивает живот и опускает ребра.
| Легкое течение | Средняя тяжесть | Тяжелое течение | Крайне тяжелое |
| Проявления обычной респираторной инфекции, температура не поднимается выше 38,5 градусов. | Температура выше 38,5 градусов, сатурация падает до 95%, при незначительной физической нагрузке появляется одышка | Сатурация опускается до 93%, одышка присутствует постоянно. Снижается артериальное давление. Может возникать задержка мочеиспускания. | Дыхательная недостаточность и отказ других внутренних органов. Сатурация ниже 85%. |
При прогрессирующей дыхательной недостаточности больной теряет способность дышать самостоятельно, так как его легкие наполняются экссудатом. Распознать это можно по следующим клиническим признакам:
- из-за кислородной недостаточности больной вялый, жалуется на предобморочные состояния, слабость, постоянную сонливость;
- кровяное давление падает, в области сердца появляется дискомфорт;
- кожа бледнеет, в зоне носогубного треугольника проступает синева.
Если человек не получит срочную медицинскую помощь, риск летального исхода многократно возрастет. В домашних условиях рекомендуется лечиться пациентам только с легкой степенью тяжести болезни. Остальным рекомендована госпитализация в стационар, где пациенты получают круглосуточное наблюдение и быстрое оказание помощи при развитии осложнений и дыхательной недостаточности.