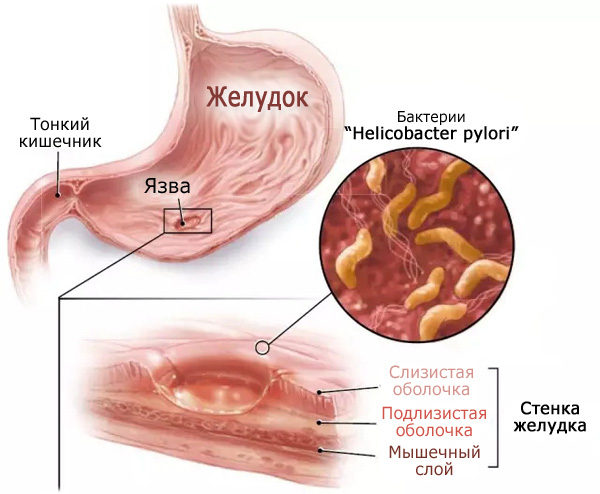
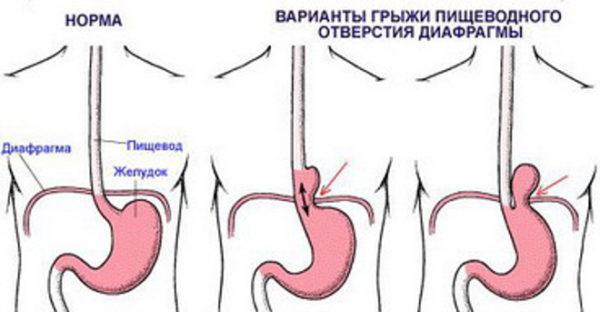
Прободная язва желудка
Содержание:
- Способы лечения перфорации язвы
- Клинические проявления перфоративной язвы:
- Клиническая картина
- Пенетрация язвы.
- Хирургическое лечение
- Стеноз привратника.
- Операция и прогноз
- Лечебные мероприятия при прободной язве
- Анатомия и физиология желудка
- Консервативное лечение прободной язвы – метод Тейлора
- Клиническая картина
Способы лечения перфорации язвы
Прободная язва желудка лечится исключительно операбельным путем. Какой способ выберет хирург зависит от возрастной категории больного, стадии перфорации, сопутствующих заболеваний, тяжести, размера отверстия, его местоположения и степени абсцесса.
Операцию проводят под общим наркозом (эндотрахеальным), в редких случаях применяют местный. При тяжелом состоянии применяют инфузии с сосудосуживающими препаратами и ингаляции кислородом.
В очень редких случаях (когда больной настойчиво отказывается от хирургических методов лечения, при отсутствии хирурга или необходимого оборудования) проводят консервативное лечение (метод Тейлора). Эффективность такой терапии будет достаточной только в случае незамедлительного лечения после перфорации язвы желудка. Используя местную анестезию 1% раствора тетракаина в желудок вводится зонд, освобождают брюшную полость от излившегося содержимого. Затем подключают его к аппарату аспирации на несколько дней. На живот кладут холодный компресс. Далее в течение семи дней проводят антибиотикотерапию, прием обезболивающих, спазмолитиков, терапию против хеликобактер бактерий и детоксикацию. Питание осуществляют парентеральным способом (через кровь) ввиду невозможности принятия пищи обычным способом. Методом инфузий поддерживают водно-электролитный баланс.
Лечение прободной язвы народными методами недопустимо, это приводит к необратимым последствиям, тяжелым осложнениям и летальному исходу.
Методики оперативного лечения:
- простое ушивание;
- иссечение с дренацией желудка;
- резекция;
- ушивание с селективной проксимальной ваготомией;
- иссечение со стволовой ваготомией;
- стволовую ваготомию с пилоропластикой;
- стволовую ваготомию с гемигастрэктомией.
Ушивание
Метод простого ушивания используют:
- если пациент пожилого возраста имеет высокий риск развития послеоперационных осложнений;
- при сопутствующих патологиях;
- если пациент молодого возраста и у него отсутствует язвенный анамнез;
- временной промежуток от начала заболевания менее шести часов.
В ушивании прободной язвы желудка используют двухрядный шов.
Вскрывают брюшную полость вертикальным разрезом, удаляют содержимое желудка, которое излилось за его пределы. Осматривают место прободения и накладывают два ряда серозно-мышечного шва саморассасывающимися нитями. Швы не накладывают на поврежденные участки, захватывают только здоровую ткань.
В простом ушивании перфорации язвы используют лапароскопический метод. Обязательно проводят постоянную аспирацию желудка и брюшной полости зондом.
Обязательные условия:
- после перфорации прошло менее 8 часов;
- размер отверстия менее одного сантиметра;
- отсутствие осложнений и кровотечения;
- высокая квалификация хирурга;
- наличие необходимого оборудования.
В лапароскопическом методе существует большое количество преимуществ:
- уменьшение послеоперационных болей;
- более короткий период реабилитации;
- меньшее количество повреждений и швов.
Резекция перфорированной язвы желудка
Данный метод применяют при хронической язве, множественных отверстиях, кровотечении и пилородуоденальном стенозе. Операция возможна при высокой квалификации хирурга и отсутствии разлитого фибринозно-гнойного перитонита. Обязательными условиями являются: возраст пациента меньше 60 лет, промежуток времени от прободения менее 6 часов.
Иссечение прободной язвы
Метод применяют при больших кровоточащих площадях, каллезных язвах (долго незаживающие с четкими контурами), тяжелом состоянии больного, перед ушиванием. Также необходимость возникает при подозрении на опухоль или на возможность перерождения в нее (малигнизации). Вероятность определяют взятием на изучение участков язвенной ткани. При больших отверстиях удаляют часть желудка, ставится группа инвалидности.
Ушивание с применением ваготомии
Ваготомия – это рассечение ствола или блуждающего нерва. Смысл операции в понижении кислотности для ускорения заживления швов. Ваготомия может быть селективной, стволовой и проксимальной селективной. Наиболее безопасной является последняя по причине иссечения только ветви нерва, ответственного за выделение секрета. Если не проводить ваготомию, в послеоперационном периоде необходимо длительное медикаментозное лечение для снижения кислотности.
Ваготомию проводят механическим или химическим способом.
Применение пилоропастики
Данная операция применяется для увеличения входа в двенадцатиперстную кишку при прободении в нижней части желудка. Метод необходим для сохранения проходимости привратника. Обязательным дополнительным вмешательством выступает ваготомия.
Клинические проявления перфоративной язвы:
А) Основные симптомы перфоративной язвы (триада Мондора):
— внезапно возникающий резкий («кинжальный») боль в верхнем отделе живота;
— язвенный анамнез или характерные «желудочные» жалобы;
— дошкоподибне напряжение мышц передней брюшной стенки.
Б) Второстепенные симптомы перфоративной язвы:
— общесоматические нарушения (затрудненное дыхание, брадикардия с переходом в тахикардию, снижение артериального давления);
— функциональные нарушения (одноразовое рвота, жажда, сухость во рту, общая слабость, задержка дефекации);
— объективные проявления (вынужденное положение в постели — лежа на спине с подтянутыми к животу бедрами, бледность кожных покровов, холодный липкий пот, положительные патогномоничные симптомы).
В) Анамнез заболевания:
— наличие язвы в анамнезе — у 80-90% больных;
— «Немые» язвы — у 10-15% больных;
— наличие продромальных симптомов (боль, тошнота, рвота).
Г) Клинические проявления зависят от стадии заболевания:
— стадия шока (до 6:00 с начала перфорации);
— стадия мнимого благополучия (6-12 часов с начала перфорации);
— стадия перитонита (свыше 12:00 с начала перфорации).
а) Клинические проявления в стадии шока:
• Жалобы больного:
— внезапно возникающий резкая боль в животе, сравним с «ударом кинжала»;
— боль носит постоянный характер;
— локализуется сначала в эпигастрии, затем распространяется по всему животу;
— чаще боль распространяется по правому боковому каналу брюшной полости;
— боль может иррадиировать в правое или левое плечо, лопатку;
• Объективные проявления (при осмотре):
— состояние тяжелое;
— вынужденное положение больного — лежа на спине или на боку с приведенными к животу бедрами, резкое усиление боли при движениях;
— страдальческий выражение лица;
— бледность кожных покровов;
— холодный пот на лице, холодные конечности;
— дыхание частое, поверхностное, невозможность глубокого вдоха;
— живот втянут, передняя брюшная стенка не участвует в акте дыхания;
— Чугуева симптом — оказывается поперечная складка кожи на уровне пупка.
• Физикальные данные:
— при пальпации: напряжение мышц передней брюшной стенки — «дошкоподибний живот» (у пожилых может отсутствовать резкая болезненность);
— при перкуссии:
— Спижарного симптом — исчезновение печеночной тупости при перкуссии;
— Де Кервена симптом — притупление перкуторного звука в отлогих отделах живота;
— при аускультации: усиление перистальтических шумов.
• Положительные перитонеальные симптомы:
— Щеткина-Блюмберга симптом — усиление боли при резком вычитании руки от брюшной стенки после ее нажатия;
— Воскресенского симптом (симптом «рубашки») — ощущение усиления боли в правой подвздошной области при быстром проведении правой ладонью по передней брюшной стенке правого подреберья вниз по натянутой левой рукой хирурга рубашке больного.
б) Стадия мнимого благополучия:
— улучшение объективного состояния;
— нормализация артериального давления;
— отсутствие резкой боли и появление постоянного тупой боли в животе;
— исчезновения одышки и болезненности при дыхательных движениях;
— умеренное вздутие живота и напряжение передней брюшной стенки;
— слабые положительные симптомы раздражения брюшины;
— уменьшение звучности перистальтических шумов;
— притупление перкуторного звука в отлогих местах живота.
в) Стадия перитонита:
— ухудшение общего состояния вследствие распространенности перитонита, выразительности интоксикации (токсическая или терминальная стадия перитонита);
— интенсивный разлитая боль по всему животу, частая рвота, срыгивание желудочным содержимым, резкая слабость;
— снижение артериального давления, тахикардия, аритмия, одышка;
— живот вздут, напряжен, болезненный на всем протяжении;
— отсутствие перистальтики, невидходження газов, задержка дефекации;
— черты лица заострены, бледность кожи;
— положительные симптомы раздражения брюшины по всей брюшной стенке.
Клиническая картина
Прободение язвы даёт различные симптомы в соответствии с продолжительностью развития патологического процесса. Определяется такое состояние тремя стадиями, установление каждой из которых соответствует экстренности операции.
Диагноз перфорации ставится при достоверной информации о наличии отверстия в слизистой желудка, через которое содержимое органа попадает в незащищенную брюшную полость.
Сущность патогенеза заболевания заключается в следующем.
Перитонит химической природы развивается после непосредственного образования дефекта и составляет не более 6 часов. На первый план в клинике выходит болевой синдром мучительного характера.
Обширность болей зависит от места прободения, иногда они переходят с поверхности живота:
- В малый таз.
- В грудную клетку.
- В верхний плечевой пояс.
Пупочный сегмент брюшной поверхности обычно задействован всегда.
Пациенты в данной стадии:
- Возбуждены.
- От рвоты не страдают.
- Имеют сниженное давление, частый пульс, одышку, которую стараются скомпенсировать поверхностным интенсивным дыханием.
- Живот больных недоступен пальпации ввиду мучительной боли, обширного скопления газов.
- Имеют повышенную потливость, бледную кожу.
Операция проводится по жизненным показаниям.
Бактериальный перитонит — вторая стадия болезни с характерной клинической картиной до 12 часов от прободения.
Пациенты отмечают радикальное улучшение состояния, когда:
- исчезает боль,
- уходит мышечное напряжение из брюшной полости,
- восстанавливается глубина дыхания.
Наряду с улучшением клинического состояния ухудшаются лабораторные показатели, где нарастает интоксикация. С накоплением токсинов и продуктов обмена наступает паралич перистальтической волны, скапливаются газы. По истечении 12 часов пациент теряет критику, пребывает в эйфории и не желает идти на контакт.
Временем острой интоксикации считается весь период после 12 часов от случая перфорации желудочной стенки. Больные в такой стадии заметны с первого взгляда, для них свойственна неукротимая рвота, вызывающая моментальное обезвоживание. Кожные покровы в один момент становятся сухими, температура значительно падает, нарастает тахикардия. Больные часто лежат, дремлют и не участвуют в происходящем.
Живот постоянно прибавляет в объеме, свободное мочеиспускание постепенно прекращается. Данная стадия считается агональной, и самая современная операция проводится безуспешно.
Внимательное отношение к своему здоровью помогает остановить нарастающие симптомы прободения и своевременно провести необходимое хирургическое вмешательство. Современно подготовленное медицинское оборудование и навыки хирурга потенцируют успешность операции и короткий восстановительный период.
Пенетрация язвы.
Под пенетрацией понимают распространение язвы за пределы стенки Ж (желудка) и ДПК (двенадцатиперстной кишки) в окружающие ткани и органы.
Различают:1) стадию проникновения язвы (некроза) через все слои стенки Ж или ДПК. 2) стадию фиброзного сращения с прилегающим органом. 3) стадия завершенной перфорации и проникновения в ткань прилежащего органа.
Язвы задней и боковой стенок луковицы и постбульбарные язвы ДПК чаще пенетрируют в головку поджелудочной железы, желчные пути, печень, печеночно-желудочную или дуоденальную связку, в толстую кишку и в ее брыжейку, а язвы Желудка — в малый сальник и тело поджелудочной железы. Пенетрация сопровождается развитием воспалительного процесса и образованием фиброзных спаек, иногда довольно обширных.Симптомы.
Боль при этом становится почти постоянной, весьма интенсивной, теряет закономерную связь с приемом пищи, не уменьшается от приема антацидов. Усиливается тошнота, рвота.
Повляются признаки воспаления — субфебрильная температура, лейкоцитоз, повышается СОЭ.
В области очага нередко определяется выраженная пальпаторная болезненность и удается прощупать воспалительный инфильтрат.Диагноз подтверждается рентгенологическим (глубокая «ниша», малая подвижность язвенной зоны) и эндоскопическим (язва глубокая, кратер обрывистый, края обычно высокие, в виде вала) исследованиями.Лечениеобычно оперативное.
Хирургическое лечение
Практически всегда лечение прободной язвы желудка заключается в сочетании хирургического вмешательства и консервативной терапии, направленной на устранение причин развития патологии и нормализацию деятельности органов пищеварительного тракта. Однако в медицинской практике не исключены случаи, когда оперативное вмешательство не является возможным по причине индивидуальных особенностей пациента, либо категорического отказа больного от операции.
Следует отметить, что консервативное лечение проводится только в исключительных случаях и лишь при наличии некоторых условий, в числе которых называются, например, такие, как:
- средний или молодой возраст больного;
- длительность прободения язвы не более 10-12 часов;
- низкий уровень интоксикации организма.
При прободной язве для лечения необходима операция
Преимущественно же прободная язва лечится исключительно посредством проведения оперативного вмешательства. В зависимости от совокупных заболеваний, размера отверстия, уровня интоксикации организма, а также иных показателей, допустимо проведение двух основных вариантов хирургической терапии: органосохраняющая и радикальная.
Органосохраняющие методы направлены на устранение исключительно участка прободения и последствий перитонита. В ходе такой операции происходит иссечение краев эрозивного участка с последующим их сшиванием. Способ является щадящим и позволяет практически полностью сохранить не только размер пораженного органа, но и его функциональные особенности.
Радикальное же хирургическое вмешательство предусматривает кардинальное иссечение органа с последующим удалением значительной его части. Показаниями к применению именно указанного метода могут послужить такие, как: старческий возраст, наличие сопутствующих заболеваний, например, сопряженных с развитием опухоли, проведением лечения по истечении более чем 12 часов с момента развития недуга, перитонит, сопряженный с образованием некротического содержимого, а также ряд иных.
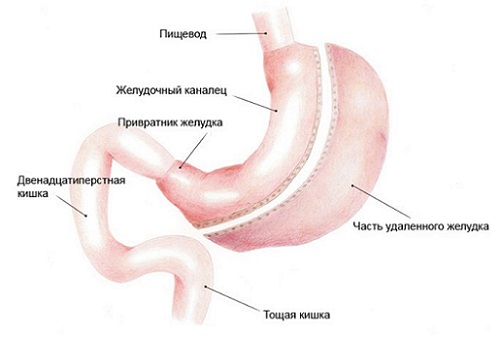
Оперативное вмешательство при прободной язве может потребовать удаления части желудка
Стеноз привратника.
Стеноз привратника — осложнение язвенной болезни (Я Б), чаще возникает при локализации рецидивирующей язвы в пилорическом канале и начальной части луковицы ДПК.
Нарушение проходимости привратника при обострении ЯБ усугубляется периульцерозным воспалительным отеком и его спазмом.Симптомы.
Обострение ЯБ с формирующимся стенозом привратника сопровождается ощущением давления и полноты в подложечной области, возникающих сразу же после еды, тошнотой и рвотой, приносящей облегчение.
При рецидивирующем язвенном процессе стенозирование привратника быстро прогрессирует и переходит в органическую, декомпенсированную стадию. Рвота становится постоянной, появляется шум плеска.
Натощак в желудке определяется большое количество содержимого.
Больной прогрессивно худеет и присоединяется гуморальный синдром (гипохлоремия, гипокалиемия, азотемия, алкалоз).При рентгенологическом исследовании в этой стадии Желудок приобретает форму «растянутого мешка» со слабой перистальтикой, его опорожнение замедленно до 24 часов и более.Диагноз основан на эндоскопической картине и результатах гистологического исследования биопсийного материала.Лечение хирургическое.
- Перед хирургическим лечением необходимо откачивание желудочного содержимого через назогастральный зонд,
- В/в введение изотонического раствора Хлорида Натрия ( 2-3 л/сут ), раствора Глюкозы ( 1-2 л/сут), Витаминов (аскорбиновая кислота, никотинамид, кокарбоксилаза, витаминов В6, В12 и др.)
- Нередко требуется переливание Полиглюкина, Реополиглюкина, Альбумина, Эритроцитарной массы, Хлорида Калия.
- Независимо от способа оперативного лечения больным в предоперативном периоде желательно проведение полноценного курса противоязвенной терапии (см лечение язвенной болезни).
Операция и прогноз
Для успешного окончания любой операции важно вовремя диагностировать недуг, определить все осложнения и подготовить данные для хирургов. В случае язвенной перфорации желудка, информации о текущем состоянии больного достаточно мало, врачам приходится принимать обдуманные важные решения в процессе работы
Но, даже при учете подобной информативной сложности, исход операции на 92-98% положительный. Повторное развитие прободной язвы на этом участке по причине некачественного выполнения работы встречается лишь в 2% случаев.
Существует грустная закономерность: если время операции превышает установленные 12 часов, то вероятность летального исхода увеличивается до 40%.
Лечебные мероприятия при прободной язве
Консервативная терапия
Осуществляется в крайних случаях, когда прободение имеет еще необширный характер. Подразумевает выполнение следующих мероприятий.
- Пациенту вводят зонд для освобождения желудка от остатков содержимого. Также ставится дренаж на 2-3 суток.
- К области живота прикладывают лед, завернутый в хлопковую ткань.
- В организм вводятся растворы через капельницы. Это позволяет предотвратить интоксикацию организма, нормализовать показатели кислотно-щелочного баланса, подкормить организм жидким питанием.
- Прописывается антибактериальная терапия. Длительность лечения составляет от 7 до 14 дней.
Если наблюдается положительная динамика, то больного отпускают домой. Но рекомендуют придерживаться строгой диеты и отказаться от любых физических нагрузок.
Оперативное лечение
Чаще всего проводится хирургическое вмешательство. Это позволяет сохранить жизнь больному и уменьшить количество возможных осложнений. Подбор формы оперативной процедуры зависит:
- от длительности болезни;
- от свойств язвенного поражения;
- от выраженности и распространения перитонита;
- от возраста пациента и наличия других болезней.
Выделяют несколько видов операции.
- Ушивание перфоративной язвы. Проводится при перитоните с длительностью больше 6 часов. Проводится пожилым людям и при наличии сопутствующих патологий. Также показанием является острый период на фоне стресса или хронического гастрита. Подразумевает иссечение язвы, зашивание мышечных волокон с других сторон. Благодаря такой процедуре анатомическое строение органа сохраняется.
- Резекция желудка. Показаниями к выполнению оперативного вмешательства являются хронические и большие язвы, подозрение на злокачественные образования, стеноз, возраст младше 65 лет с отсутствием тяжелых патологий.
- Удаление прободной язвы с пилоропластикой и ваготомией. Производится иссечение больших участков. После этого проводится тщательная санация брюшной полости и перевязка блуждающего нерва. Таким образом, понижается секреция желудка, устраняется избыточная работа желез.
Прикрыть пораженный участок возможно. Но степень поражения оценивает только хирург вовремя оперативных манипуляций. Язва желудка после операции не исчезнет полностью. Это стоит учитывать в послеоперационном этапе. Чтобы он прошел быстрее, необходимо придерживаться строгой диеты. Из рациона исключается вся раздражающая пища: жирные и жареные блюда, пряности, специи, соль, спиртные напитки, мясо и рыба. Вся еда должна быть максимально мягкой и разжиженной.
Следует придерживаться строго питьевого режима. Непосредственно после операции нельзя есть в течение двух суток. Если в это время осложнения отсутствуют, то можно постепенно включать щадящую пищу.
Пациенту настоятельно рекомендуется бросить курить и принимать спиртные напитки. Полностью из меню исключаются молочные продукты, газировки, кофе, жирные сорта мяса и рыбы. Нельзя переедать, ведь это может привести к повторной перфорации. Лучше кушать по чуть-чуть, но часто.
Анатомия и физиология желудка
- Кардиальная часть желудка, является продолжением пищевода. Границей между пищеводом и кардиальной частью желудка, является кардиальный сфинктер, который предотвращает заброс пищи в обратном направлении (в пищевод);
- Дно желудка — это выпуклая часть желудка куполообразной формы, которая располагается слева от кардиальной его части;
- Тело желудка – это самая большая часть, не имеет чётких границ, является продолжением дна, и постепенно переходит в следующую его часть;
- Пилорическая часть желудка, является продолжением его тела, располагается под углом по отношению к телу желудка, сообщается с просветом двенадцатипёрстной кишки. В месте перехода пилорической части желудка в двенадцатипёрстную кишку, образуется циркулярное мышечное утолщение, которое называется пилорический сфинктер. При его закрытии, он является преградой при переходе пищевой массы в двенадцатипёрстную кишку, предотвращая обратное попадание пищи в желудок.
Строение стенки желудка
- Наружный слой представлен серозной оболочкой, является внутренним листком брюшины;
- Средний слой представлен мышечной оболочкой, которая состоит из мышечных волокон расположенных продольно, радиально (по кругу) и косо. Круговой слой образует кардиальный сфинктер, предотвращает обратный заброс пищи в пищевод, и пилорический сфинктер, который предотвращает обратное попадание пищи в желудок. На границе между средним слоем (мышечной оболочкой) и внутренним слоем (слизистой оболочкой), находится слабо развитая подслизистая оболочка.
- Внутренний слой — слизистая оболочка, является продолжением слизистой пищевода, имеет толщину около 2 мм, образует множество складок. В толщине слизистой желудка имеются несколько групп желудочных желез, которые выделяют компоненты желудочного сока.
Желудочные железы
- Кардиальные железы, располагаются в кардиальной части желудка, выделяют слизь;
- Фундальные железы, располагаются в области дна желудка, представлены несколькими группами клеток, каждая из которых, выделяет свои компоненты желудочного сока:
- главные клетки выделяют пищеварительный фермент пепсиноген, из него образуется пепсин, который участвует в расщеплении белков из пищи до пептидов;
- париетальные клетки выделяют соляную кислоту и фактор Кастла;
- добавочные клетки выделяют слизь;
- недифференцированные клетки, являются предшественниками для созревания вышеперечисленных клеток.
Функции желудка
- Секреторная функция желудка, заключается в выделении желудочного сока, который содержит необходимые компоненты (в первую очередь соляную кислоту) для начальных этапов пищеварения и образования химуса (пищевой комок). За сутки примерно выделяется около 2 литров желудочного сока. Он содержит: соляную кислоту, пепсин, гастрин и некоторые минеральные соли. Кислотность желудочного сока, определяется содержанием в нём соляной кислоты, её количество может изменяться в зависимости от состава пищи и режима питания, от возраста человека, от активности нервной системы и другие. При расстройстве секреторной функции желудка, у человека повышается кислотность, т.е. усиливается выделение соляной кислоты, либо снижается и сопровождается уменьшением, выделения соляной кислоты.
- Моторная функция желудка, возникает в результате сокращения мышечного его слоя, в результате чего происходит перемешивание пищи с соком желудочным, первичное переваривание и её продвижение в двенадцатипёрстную кишку. Нарушенная моторика желудка, которая развивается в результате, нарушения тонуса мышечной его стенки, приводит к нарушению пищеварения и эвакуации желудочного содержимого в кишечник, которые проявляются различными диспепсическими нарушениями (тошнота, рвота, вздутие, изжога и другие).
Консервативное лечение прободной язвы – метод Тейлора
Если после выявления диагноза прободения больной настроен категорически против операции, то используется консервативное лечение прободной язвы, так называемый метод Тейлора. Такое лечение прободной язвы без операции применяют и в случае, когда хирургическое вмешательство по каким-либо причинам в кратчайшие сроки не представляется возможным.
Эффективность данного метода зависит от времени прошедшего непосредственно после перфорации. Надеяться на действенность консервативного лечения можно, если оно начато незамедлительно после прободения. Но, вероятность возникновения воспалительных процессов брюшной полости при этом всегда остается очень высокой.
Лечение по методу Тейлора состоит из следующих этапов:
- Сначала необходимо освободить полость желудка. Для этого в него вводится зонд, через который делают аспирацию (высасывание) его содержимого.
- После этого зонд удаляется и трансназально (через нос) вводится тонкий зонд для непрерывной аспирации желудка, чтобы не допустить дальнейшее попадание его содержимого в брюшную область.
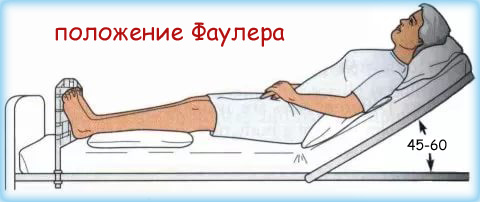
Аспирация тонким зондом осуществляется непрерывно на протяжении нескольких суток. При этом, для лучшей эвакуации содержимого желудка, больного укладывают в положение Фаулера – когда туловище приподнято на 45-60° относительно горизонта. А на живот кладется емкость со льдом, для охлаждения эпигастральной области.
Также, проводится комплекс следующих мероприятий:
- Обеспечивается полноценное парентеральное питание – снабжение организма необходимыми питательными веществами через кровь. Эта мера необходима вследствие невозможности принятия пищи обычным способом.
- Также, методом инфузии (введение веществ в кровоток) поддерживается нормальный водно-электролитный баланс организма.
- Вводятся препараты, снижающие секрецию желудка.
- Проводится дезинтоксикационная терапия (комплекс мер по выведению токсинов из организма).
- Назначается комплексная антибактериальная терапия, которая может продолжаться 7-10 суток.


После определенного времени зонд удаляется. Но, перед этим, для проверки герметичности желудка или 12-перстной кишки, по нему вводится контрастная жидкость, которая в случае повторного вытекания за пределы полых органов ЖКТ будет видна при рентгенологическом исследовании.
Консервативное лечение прободной язвы или метод Тейлора рекомендуется только в крайних обстоятельствах: отсутствие соответствующе оборудованной операционной, отсутствие хирурга и других случаях, при которых оперативное хирургическое вмешательство не представляется возможным.
В противном случае, при неэффективности консервативного лечения будет потрачено время, которое могло использоваться для хирургической операции прободной язвы. Вследствие чего, у пациента, несмотря на запоздалое согласие на хирургическое вмешательство, останется мало шансов для благоприятного исхода.
Клиническая картина
Согласно данным современной статистики, в более чем 65 — 70% клинических случаях прободения язвы предшествующее заболевание протекает на фоне практически полного отсутствия характерных симптомов, что существенно усложняет своевременную постановку диагноза и назначение адекватного лечения. Основные симптомы прободной язвы желудка проявляются исключительно после перфорации слизистых тканей.
Клиническая картина патологии выражена в соответствии с тремя основными этапами, каждый их которых характеризуется определенным набором симптоматики и степенью опасности для жизни и здоровья больного.
На начальной стадии прободная язва проявляется обширные болями в области желудка
Первый этап
Химический перитонит. На данном этапе прободения язвы желудка происходит образование сквозного отверстия, соединяющего брюшную полость и желудок, сквозь которое содержимое органа пищеварительного тракта беспрепятственно вытекает наружу. Выраженность клинической картины в полной мере зависит от количества желудочного содержимого, попавшего в брюшину и диаметра повреждения.
В подавляющем большинстве случаев указанный этап сопровождается появлением острых болей в области живота. Локализация интенсивных болезненных ощущений, как правило, достаточно обширна, и отличается длительностью приступа.
Кроме того, в этот период происходит снижение давления, ощущение общей слабости, потливость, дыхание существенно учащается и становится поверхностным. Такие симптомы, как рвота, появление тошноты, на первом этапе, как правило, исключены. Однако происходит скопление газов в области желудка, что провоцирует напряжение стенки брюшины и ощущение распирания.

С развитием язвы наблюдаются скачки давления и повышение сердцебиения
Второй этап
Бактериальный перитонит. На втором этапе прободение язвы характеризуется возрастающими показателями интоксикации организма. Болезненные симптомы, а также иные неприятные ощущения становятся менее выраженными, но это вовсе не означает, что наступила положительная динамика.
Количество газов в области брюшины существенно увеличивается, однако, несмотря на сильное ощущение распирания, больного данный симптом беспокоит исключительно в редких случаях. Также происходит частичное, либо полное нарушение перистальтики кишечника.
О сильной интоксикации организма свидетельствуют, как правило, такие признаки, как учащенное сердцебиение, пульс, а также высокая, в разы выше нормы, температура тела. Второй этап развития прободной язвы длится, как правило, на протяжении от трех до шести часов. Отсутствие хирургического вмешательства в этот период приводит к наступлению третьего этапа патологии, характеризующегося, чаще всего, как необратимое состояние.

На последнем этапе язвы происходить повышенное потоотделение и обезвоживание организма
Третий этап
Острая интоксикация. Как правило, данный период наступает не ранее, чем через 11 — 12 часов после прободения язвы, и характеризуется как наиболее опасный не только для жизни, но и для здоровья больного. Лечебные меры, предпринятые в этот период, далеко не всегда гарантируют наступление положительной динамики или стабилизацию состояния пациента.
По мере наступления третьего этапа больной ощущает вялость и полное безразличие к собственному состоянию, не исключены скачки температуры тела, потливость. Газы, которые скапливаются в брюшной полости, вызывают существенное увеличение живота, что становится заметно визуально. Кроме того, период острой интоксикации организма сопровождается сильной рвотой, обезвоживанием организма и нарушением выделительной функции.