Профилактика инсульта головного мозга у женщин
Содержание:
- Что делать?
- Профилактические мероприятия
- Лечение и реабилитация
- Причины инсульта
- Симптомы, предвещающие инсульт
- Длительность предынсультного периода
- Как избежать и не допустить приступов
- Мышечная спастичность
- Первичная профилактика
- Своевременная диагностика и избавление от патологий
- Отказ от вредных привычек
- Рациональное и сбалансированное питание
- Достаточная двигательная активность
- Коррекция массы тела
- Меры, направленные на предупреждение атеросклероза и гиперхолестеринемии
- Контроль и коррекция показателей артериального давления
- Защита от тромбообразования
- Контроль сахара в крови
- Борьба со стрессами
- Вредные привычки: курение, алкоголь
- Типы инсульта
Что делать?
Всего лет 30 лет назад одной из основ системы здравоохранения в нашей стране был принцип профилактики и диспансеризации. Сейчас, к сожалению, систематически этот подход не используется, а если и есть такие случаи, то они скорее происходят «для галочки».
Но в западных странах система диспансеризации, или «скрининг», продолжает активно использоваться и развивается. Просто потому, что там давно поняли – предупредить болезнь намного выгоднее и проще, чем ее лечить.
Инсульт и другие болезни сердечно-сосудистой системы не возникают на пустом месте. И не побоюсь сказать, что это известно каждому современному человеку. Но мы продолжаем уподобляться мужику из пословицы.
Заблуждение — считать, что инсульт поражает только пожилых. Геморрагический инсульт (кровоизлияние в мозг) чаще возникает у людей активного возраста (40-60 лет), ишемический инсульт («закупорка» сосудов головного мозга) хоть и более характерен для пожилых, но многие наши современники успевают уже к 50 годам набрать полный «букет» предрасполагающих заболеваний.
Если у Вас или Ваших близких есть:
- гипертония,
- ,
- аритмии,
- , ,
- повышение уровня холестерина или «холестериновые бляшки»,
- случаются приступы головокружений, интенсивных , потери сознания,
- ухудшение памяти
- и тем более, если уже случались инфаркты или инсульты – задумайтесь. Может правильнее будет постараться предупредить болезнь или преждевременную смерть и не ждать грома, чтобы перекреститься?
Профилактические мероприятия
Для того, чтобы снизить риск и предотвратить развитие заболевания необходимо придерживаться профилактических мероприятий направленных на борьбу с факторами риска. Профилактика инсульта мозга делится на два основных вида: первичную и вторичную. Также неврологи и реабилитологи выделяют несколько общих направлений для предупреждения развития нарушений мозгового кровообращения.
Общие принципы профилактики инсульта
Для эффективного предотвращения развития острого нарушения мозгового кровообращения необходимо в первую очередь исключить этиологические факторы риска инсульта. Ключевым фактором в патогенезе инсульта является дислипидемические изменения в биохимическом составе крови, что приводит к развитию атеросклеротических изменений в стенках сосудов, в том числе и церебральных артерий. Вторым по величине риска является гипертоническая болезнь злокачественной формы и иные заболевания, связанные с сосудистой патологией.
Общие принципы профилактики направлены именно на борьбу с основными патогенетическими звеньями инсульта
Очень важно вовремя выявить изменения в биохимическом составе крови, для этого необходимо начиная с 30 лет хотя бы раз в год проходить комплексное исследование, которое включает:
- биохимический анализ крови,
- исследование липидного спектра крови,
- определение сердечнососудистого риска по специализированным шкалам,
- консультативный приём у кардиолога и невролога.
При выявлении артериальной гипертензии очень важно соблюдать рекомендации лечащего врача и находиться на постоянном диспансерном наблюдении
Первичная профилактика
Комплекс первичной профилактики инсульта головного мозга направлен на предотвращение развития острых сосудистых нарушений. Первичная профилактика направлена на формирование правильного осознания собственного здоровья и возможностей организма. Ведение здорового и активного образа жизни значительно снижает риск развития инсульта у людей средней и старшей возрастных групп. У людей склонных к тромбозам и нарушениями реологических свойств крови для профилактики ишемического инсульта применяют медикаментозную терапию. С этой целью применяют гиполипидемическую терапию с применением препаратов — статинов, которые способствуют нормализации обмена холестерина и других атерогенных липидов. Обязательным компонентом становится проведение антигипертензивной терапии. Постоянное, а в некоторых случаях и пожизненное применение лекарственных препаратов значительно сокращает количество пациентов пострадавших от ишемического инсульта.
Очень важным принципом первичной профилактики инсульта у мужчин является избавление от вредных привычек, таких как курение, употребление спиртных напитков и переедание в особенности высокоуглеводистых продуктов с повышенной жирностью. Так как заболеваемость среди мужского населения инсультом практически в два раза выше, чем среди женского, то и первичная профилактика инсульта головного мозга у мужчин должна быть более тщательной и полноценной.
Особенности профилактики инсульта у женщин
Существуют некоторые особенности профилактики инсульта у женщин и мужчин. Профилактика инсульта у женщин заключается в постоянном контроле за состоянием гемостаза и коагулограммой, так как особенности работы гормональной системы женщины приводят к повышенному риску тромбообразования и других нарушений свёртывающей системы крови. Профилактика инсульта головного мозга у женщин сводится в дополнительном наблюдении неврологом женщины в период беременности и родов.
Вторичная профилактика
Вторичная профилактика инсульта подразумевает мероприятия направленные на предотвращение повторных эпизодов острого нарушения мозгового кровообращения, а также осложнений связанных с развитием инсульта. Вторичная профилактика имеет сложную лечебную структуру и во многом направлена на активизацию компенсаторно-приспособительных механизмов больного и его адаптацию. Вторичная профилактика также, как и первичная делится на немедикаментозную и медикаментозную. К немедикаментозной терапии относят все те же мероприятия, как и при первичной профилактике, однако физическую активность повышают постепенно, так как в период восстановления нельзя провоцировать повышение артериального давления.
С целью лекарственной терапии применяют тромболитические препараты: аниагреганты и антикоагулянты, а также аналогичные при первичной профилактики препараты.
Лечение и реабилитация
Лечение пациент получает в стационаре. Всех больных с подозрением на инсульт госпитализируют в экстренном порядке. Оптимальным сроком для оказания медицинской помощи являются первые 3 часа после случившейся мозговой катастрофы. Человека помещают в реанимационное отделение неврологического стационара. После того как острый период будет преодолен, его переводят в блок ранней реабилитации.
До момента установки диагноза проводится базисная терапия. Больному корректируют артериальное давление, нормализуют сердечный ритм, поддерживают необходимый уровень pH крови. Для уменьшения отека головного мозга назначают диуретики, кортикостероиды. Возможна трепанация черепа, позволяющая уменьшить степень компрессии. При необходимости пациента подключают к аппарату искусственного дыхания.
Обязательно направляют усилия на устранение симптомов инсульта и на облегчение состояния больного. Ему назначают препараты для снижения температуры тела, антиконвульсанты, противорвотные средства. Используют лекарственные средства, обладающие нейропротекторным действием.
Патогенетическая терапия основывается на виде инсульта. При ишемическом поражении головного мозга необходимо как можно быстрее восстановить питание пораженной области. Для этого больному назначают препараты, рассасывающие тромбы. Возможно их удаление механическим путем. Когда тромболизис реализовать не удается, пациенту назначают Ацетилсалициловую кислоту и вазоактивные препараты.
Если у больного развивается геморрагический инсульт, то важно остановить кровотечение. Для этого пациенту назначают препараты, сгущающие кровь, например, Викасол
Возможно проведение операции для удаления образовавшейся гематомы. Ее аспирируют с применением специальной аппаратуры, либо открытым доступом, выполнив трепанацию черепа.
Реабилитация предполагает прием ноотропов. Одним из наиболее эффективных препаратов этой группы является Глиатилин (холина альфосцерат).
Препарат Глиатилин (Gliatilin) – итальянский оригинальный препарат на основе уникальной фосфатной формы холина альфосцерата.
Эта формула позволяет быстро проникать в клетки головного мозга и усваиваться лучше.
При инсульте крайне важно оказать своевременное лечение поврежденных участков мозга. Курсовое применение препарата ускоряет процесс восстановления клеток мозга после инсульта, даже при нарушенном кровообращении или гипоксии
Это позволяет добиться скорейшего восстановления памяти, мышления, речи, глотательного рефлекса и восстановления других функций повседневной деятельности. Глиатилин положительно влияет на передачу нервных импульсов, защищает клетки мозга от повторных повреждений, что предотвращает риск повторного инсульта.
Препарат хорошо переносится пациентами, противопоказан к применению беременными, кормящими женщинами и людьми с повышенной чувствительностью к холина альфосцерату.
Курсы нужно будет проходить регулярно. Обязательно нужно заниматься лечебной физкультурой, проходить физиотерапию, посещать массажиста. Многим больным после перенесенного инсульта приходится в течение долгого времени восстанавливать двигательные навыки, учиться самостоятельно себя обслуживать.
Родные и близкие должны оказывать больному поддержку, не оставлять его один на один с проблемой. К работе подключают психологов. Часто требуются занятия с логопедом.
Причины инсульта
Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
- Ишемический инсульт
- Геморрагический инсульт
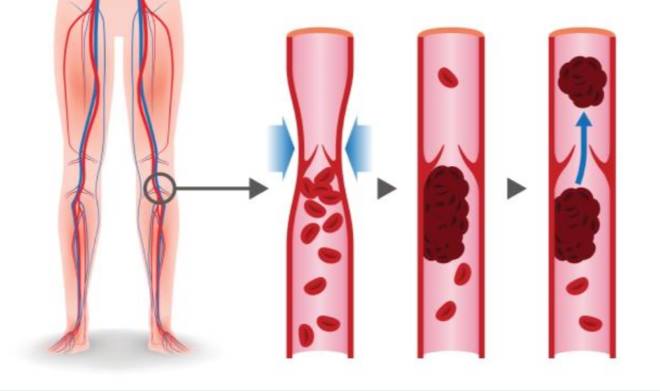
Каждый из этих двух видов инсультов имеет свои предрасполагающие факторы и механизмы развития.Ишемический инсульт – встречается в 75% случаев инсультов, и причиной является сгусток крови или тромб которые закупоривают сосуд головного мозга. Тромб или сгусток образуется в сосуде головного мозга, либо образуется в любом сосуде организма, откуда он вместе с током крови может попасть в сосуды головного мозга и закупорить их.Геморрагический инсульт – причиной является нарушение целостности сосуда головного мозга или другими словами его «разрыв». При разрыве сосуда кровь начинает скапливаться в прилежащих тканях. Кровь, скапливаясь в больших количествах, создает повышенное давление на ткани мозга, тем самым нарушая их деятельность.
Факторы риска и причины инсульта
Артериальная гипертония – или повышенное артериальное давление. Сосуды головного мозга способны выдерживать высокое давление, однако при постоянном повышенном давлении, а также скачкообразных изменениях давления, эластичность стенок сосудов уменьшается и возможны их разрывы.
Сердечные заболевания – в большей части сердечные аритмии. Нарушения ритма, такие как трепетание предсердий, мерцание предсердий, а также дефекты клапанов сердца и расширение камер сердца могут привести к образованию сгустков крови или тромбов которые впоследствии могут попасть вместе с кровотоком в сосуды головного мозга и вызвать их закупорку.
Атеросклероз и повышенный уровень холестерола в крови. Холестерол это воскообразное жироподобное вещество, которое содержится в нашем организме, а также в продуктах питания. Холестерол необходим нашему организму для его нормальной работы. При повышенном содержании холестерола в организме он может накапливаться и откладываться в виде жировых бляшек (атеросклеротические бляшки) на стенках сосудов, тем самым сужая их просвет (это заболевание называется атеросклероз). Чем меньше просвет, тем меньше кровоток и тем больше вероятность закупорки сосуда.
Сахарный диабет – сам по себе является серьёзным заболеванием, проявляется повышенным содержанием глюкозы в крови. При сахарном диабете больше всего страдают стенки кровеносных сосудов организма, становясь хрупкими и ломкими, что может привести к разрушению сосуда и как следствие к инсульту, а также в местах повреждения сосудов могут образовываться тромбы, которые закупоривают просвет сосуда. Процесс может быть ускорен при наличии атеросклероза. Также вероятность инсульта увеличивается при наличии артериальной гипертонии.
Аневризмы сосудов головного мозга – аневризмы представляют собой мешкообразное выпячивание целого участка сосуда либо стенки сосуда. Они могут быть размером от нескольких миллиметров до 1-2 сантиметров. Аневризмы могут быть врожденными, а могут появиться в течение жизни по разным причинам, начиная от травмы и заканчивая атеросклерозом или какой-нибудь инфекцией. Стенки аневризмы значительно тоньше, чем стенки нормального сосуда, поэтому они могут не выдержать определенного давления крови, особенно при артериальной гипертонии, следствием может стать разрыв стенки аневризмы и геморрагический инсульт.
Ожирение и переедание – при увеличенной массе тела и употребление большого количества пищи есть риск постоянного увеличения уровня холестерола в крови, что может привести к развитию жировых бляшек на стенках сосудов и как следствие более вероятную их закупорку.
Курение и злоупотребление алкоголем, а также употребление наркотических веществ (кокаин, амфетамин) – основным фактором развития инсульта, является разрушительное воздействие на целостность сосудов, а также на артериальное давление, которое обычно повышается ввиду воздействия данных веществ.
Длительное употребление гормональных противозачаточных средств – гормоны, содержащиеся в данных препаратах, способствуют образованию тромбов в крови, которые могут попасть в сосуды головного мозга и закупорить их (чаще встречается у курящих женщин и в возрасте от 35 лет).
Нарушение свертываемости крови – благодаря различным факторам кровь может становиться более «густой» либо более «жидкой», что может повлиять на развитие инсульта. Слишком «густая» кровь может образовывать сгустки, которые могут закупорить просвет сосуда. Слишком «жидкая» кровь может стать причиной кровотечения.
Симптомы, предвещающие инсульт
Патология не развивается постепенно, а длится от нескольких часов до суток. Появление беспричинной тошноты, и ухудшение зрения должны насторожить человека. Такая симптоматика указывает на негативные изменения в сосудах головного мозга.
Инсульт имеет множество других симптомов:
резкие скачки артериального давления;
нехарактерная апатия и сонливость;
мигрень, головокружения;
быстрая смена температурных показаний тела пациента;
внезапная усталость без причины.
Все симптомы могут исчезать так же внезапно, как и возникают. Затем они появляются вновь, но уже в более выраженной форме. Яркие признаки болезни: онемение конечностей, расстройство обоняния, нарушение речи и восприятия звуков, потеря памяти, неспособность узнавать знакомых людей.
Больным с такими симптомами требуется срочная медицинская помощь.
Длительность предынсультного периода
Предынсультное состояние является подготовительным периодом перед острым общемозговым неврологическим расстройством. Длительность временного нарушения работы в сосудистой системе головного мозга зависит от организма конкретного человека и может проявляться достаточно долгое время.
На многие симптомы надвигающегося криза люди не обращают внимания, ссылаясь на усталость, но такие проявления как:
- ухудшение процесса запоминания;
- невозможность сконцентрироваться;
- стало сложно считать;
- заметно нарушилась мелкая моторика;
- временные провалы в памяти,
Они являются предвестниками предынсультного состояния.
Как избежать и не допустить приступов

Профилактика инсульта и инфаркта основывается на изменении малоактивного образа жизни и отказа от вредных привычек.
Есть много рекомендаций, благодаря которым можно свести к минимуму риск возникновения тромбоза и инфаркта:
Контролируйте давление крови. Многочисленные исследования подтвердили, что гипертония приводит к повышению риска развития инсульта. Поэтому необходимо контролировать свое АД утром и вечером. Если поставлен диагноз гипертония, то стоит принимать препараты, которые назначил врач.
На начальных стадиях гипертензии могут помочь соответствующие настойки и отвары из лекарственных трав. Самая лучшая травяная настойка от гипертонии – это совокупность боярышника, хвоща полевого, шиповника, корня валерианы. Все эти травы можно приобрести в аптеках или лекарственных магазинах. Очень хорошим напитком является чай на основе гречки и трав.
Старайтесь кушать здоровую пищу. Витамины C, B6, B12, E, A, которые содержатся в пище, защищают от сердечных приступов. Большое количество витамина C можно найти в черной смородине, красном перце, бруснике. Витамин В6 содержится в пшеничных отрубях, печени, гречке. Витамин В12 – в почках, печени, форели, сыре. Витамин Е – в соевом масле, миндале, грецких орехах. Большое количество витамина А находиться в коровьей печени, яйцах, сливочном масле. Для того, чтобы полностью предотвратить инсульт мозга, следует помнить не только о витаминах, но и о минералах. К ним относятся: калий, железо, магний, кальций и селен.
Если вы курите, то стоит отказаться от этой пагубной привычки. Курение сигарет и других табачных изделий значительно повышает давление. Едкий дым способствует разрушению стенок кровеносных сосудов. Кроме того, повышает свертываемость крови. Негативное действие табака повышает риск кровоизлияния мозга
Важно знать, при курении мозг получает меньше кислорода, который необходим для его нормального функционирования.
Старайтесь избегать алкоголя. К сожалению, спиртосодержащие напитки повышают артериальное давление и увеличивают риск инсульта
Люди, которые имеют проблемы с артериальной гипертензией, должны обязательно отказаться от спиртного полностью.
Больше физических нагрузок. Регулярные движения – важный, необходимый фактор для нормального функционирования организма. Рекомендуются длительные прогулки и бег. Организму необходима физическая нагрузка не менее пяти часов в день, что в значительной степени улучшает артериальное давление, а кровеносные сосуды становятся более гибкими.
Вторичная профилактика основана на четком соблюдении предписаний врача. Каждая схема — индивидуальна и зависит от особенностей организма и тяжести болезни.
Лечение народными средствами оправдано только с согласия лечащего врача. Если назначены таблетки, то их необходимо принимать постоянно.

Предотвращение ишемического инсульта — это пожизненная борьба за свое здоровье и активный образ жизни! Каждый человек сам выбирает свой стиль жизни и должен знать, что находится в группе риска.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Мышечная спастичность
У небольшой части людей с момента возникновения инсульта наблюдается спастичность пораженных конечностей. Преимущественно это состояние развивается в течение 2-3 недель. Значительная спастичность в качестве осложнения возникает у 25-40% пациентов. Для оценки спастичности были разработаны специальные шкалы (шкала Ашворта, модифицированная шкала Ашворта – Ashworth scale, Modified Ashworth scale).
Значительная спастичность – это отдельная проблема с рядом осложнений, среди которых:
- развитие контрактур пораженных мышц;
- боли в спастических мышцах;
- сложное восстановление;
- потеря мелкой моторики спастических мышц.
В терапии применяется реабилитация, позиционирование. У многих пациентов с очаговой спастичностью (напр., кисть, палец, локоть), типичной для микроинсульта, предпочтительно местное применение ботулинического токсина.
Первичная профилактика
Первичная профилактика инсульта — это ряд мер профилактического характера, которые принимаются для предупреждения заболевания среди здорового населения. Первичные инсульты составляют 80% от общего количества приступов. Выполняя простые рекомендации можно снизить риск патологии.
Своевременная диагностика и избавление от патологий
Терапия гипертонии и ишемии должна носить комплексный характер. Изначально необходимо сократить количество и продолжительность приступов стенокардии. Назначается прием медикаментов, которые помогут поддерживать артериальное давление в пределах нормы.
Апноэ во сне также опасно для здоровья. Такая патология присутствует у 50-75% пациентов, которые перенесли инсульт. Для терапии врач может назначить проведение полисомнография.
Отказ от вредных привычек
Чтобы снизить риск развития инсульта нужно полностью отказаться от вредных привычек. Курение и частое употребление алкоголя пагубно влияет на организм.
- Через 12 часов после отказа от никотина организм постепенно начинает самоочищаться.
- Через 24 часа нормализуется артериальное давление.
- Спустя 3 месяца пропадает одышка, кашель и аритмия.
Только через 10 лет риск развития инсульта или рака у бывшего курильщика, будет такой же как и у некурящего человека.
Рациональное и сбалансированное питание
В рационе должна присутствовать пища, которая снижает показатели артериального давления и увеличивает эластичность сосудов. В меню нужно добавить следующие продукты:
- яблоки;
- овощи на гриле;
- салаты из капусты;
- нежирные молочные продукты;
- фрукты.
Следует полностью отказаться от чипсов, маргарина, выпечки и фастфуда. Основа рациона – овощи и фрукты. В них содержится большое количество калия, который способствует нормализации артериального давления.
Достаточная двигательная активность
Активный образ жизни помогает предотвратить развитие сердечно-сосудистых заболеваний. Это могут быть простые прогулки или работа в саду. Простые физические упражнения помогают:
- снизить артериальное давление;
- улучшить свертываемость крови;
- поддерживать нормальный вес;
- утилизировать инсулин;
- улучшить работу сердца.
В неделю взрослому человеку рекомендуется заниматься по 2,5 часа при умеренной интенсивности тренировки или по 1 час и 15 минут для энергичных занятий.
Коррекция массы тела
Ожирение способствует развитию ряда заболеваний, которые приведут к инсульту
Особенно важно следить за массой тела после 50 лет, когда риск развития патологического состояния возрастает в несколько раз
Оптимальную массу тела можно оценить по индексу Кетле. Для этого массу тела в кг необходимо разделить на рост в метрах, возведенный в квадрат. Нормальный показатель в пределах 20-25. Если же цифра больше 25, то это указывает на наличие лишнего веса.
Меры, направленные на предупреждение атеросклероза и гиперхолестеринемии
Для профилактики атеросклероза и гиперхолестеринемии необходимо следить за питанием
- майонез;
- маргарин;
- копчености;
- фастфуд;
- жареная пища.
Насыщенные жиры присутствует в мясе и молочной продукции. Большое количество холестерина присутствует в яичных желтках.
Контроль и коррекция показателей артериального давления
Артериальная гипертензия – фактор риска, который может стать причиной инсульта. Некоторые пациенты даже не догадываются о высоком артериальном давлении. Чтобы нормализовать показатели необходимо свести к минимуму употребление соли и привести в порядок массу тела. При гипертонии назначается диета, которую пациент должен соблюдать в течение всей жизни.
Защита от тромбообразования
- Для профилактики формирования тромбов рекомендуется принимать аспирин. Он уменьшает свертываемость крови. Лекарство можно принимать только по назначению врача.
- Для улучшения кровообращения следует заниматься спортом и соблюдать диету. Во время тренировок укрепляется сердечная мышца и уменьшается свертываемость крови.
- Чтобы избежать тромбоза в рационе должен присутствовать зеленый чай, тунец и вишни.
Контроль сахара в крови
Риск инсульта при сахарном диабете возрастает в 4 раза
Следует контролировать количество сахара в крови, чтобы вовремя начать лечение. Для этого необходимо придерживаться правильного питания и периодически сдавать соответствующие анализы.
Борьба со стрессами
Хронический эмоциональный стресс увеличивает риск ишемии в 7 раз. Для устранения такого состояния рекомендуется чаще менять обстановку, отдыхать и при необходимости принимать натуральные успокаивающие средства.
Стресс опасен повышением количества адреналина и норадреналина. Они поднимают артериальное давление и провоцируют спазм сосудов. В результате развивается гипертония и стенокардия, а потом и инсульт.
Вредные привычки: курение, алкоголь
Активное курение повышает уровень триглицеридов, понижает концентрацию хорошего холестерина, повреждает сосуды, способствует увеличению вязкости крови, образованию кровяных сгустков. Даже пассивное регулярное вдыхание табачного дыма способствует повреждению сосудов, увеличивает вероятность развития мозгового удара на 20-30%.
Большие дозы спиртных напитков также негативно сказываются на здоровье сосудов. Полностью отказываться от алкоголя не нужно, достаточно лимитировать количество выпитого: не более 14 г этилового спирта женщинам, до 28 г – мужчинам. Вид напитка при этом роли не играет.
Типы инсульта
Помощь больному будет эффективной только при условии установления правильного диагноза
Важно установить вид патологии, потому что в зависимости от этого подбирается схема терапии
По характеру развития инсульт бывает двух типов:
Геморрагический. Развивается при выходе крови из сосуда, сто приводит к сдавливанию тканей и к их отмиранию.
Ишемический. Возникает под действием негативных факторов препятствующих свободному току крови по сосудам и снабжению кислородом клеток головного мозга. Его провоцирует спазмы, сужение просвета, закупорка. На его долю приходится 85 % случаев болезни.
Болезнь также классифицируется по типу течения и тяжести проявления:
Начальная стадия. Проявляется в виде неврологических нарушений, имеет слабую выраженность. Симптоматика самостоятельно исчезает в течение 10-14 дней.
Средняя степень. Признаки исчезают после применения медикаментов. Симптом отека головного мозга отсутствует.
Тяжелая степень. Характеризуется нарушением функций ЦНС. В большинстве случаев пациенты находятся в бессознательном состоянии, отмечается отек и поражение головного мозга.
В том случае если нарушения наблюдаются в течение нескольких часов, а затем проходят, то у пациентов произошла транзиторная ишемическая атака. Такое состояние считается предвестником осложнений и тяжелого состояния. При ее появлении необходимо заняться профилактикой и лечением.