Симптомы патологии пролактиномы гипофиза у женщин
Содержание:
- Что такое аденома гипофиза?
- Методы диагностики
- Консервативная терапия
- Причины развития опухоли
- Строение гипофиза
- Симптомы пролактиномы
- Лечение
- Лечение пролактиномы и прогноз
- Классификация пролактином
- Клиническая картина
- Лечение пролактиномы
- Прием фармакологических препаратов
- Другие заболевания из группы Онкологические заболевания:
- Причины появления пролактиномы гипофиза
Что такое аденома гипофиза?
Аденома гипофиза классификация аденом гипофиза.
- По размеру опухоли:
- микроаденома – опухоль размером менее 1-го сантиметра;
- макроаденома – более 1 см.
- По гормональной активности (способности выделять гормоны):
Гормонально-неактивные:
- хромофобная аденома – состоит из гормонально неактивных клеток;
- онкоцитома – злокачественная опухоль.
Гормонально-активные. Способны выделять гормоны:
- пролактинома – выделяет пролактин;
- кортикотропинома – синтезирует адренокортикотропин (АКТГ), вызывает признаки болезни Кушинга;
- соматотропинома – продуцирует соматотропин (гормон роста), вызывает акромегалию;
- тиреотропинома – вырабатывает тиреотропный гормон (ТТГ), вызывая гипертиреоидизм – чрезмерную работу щитовидной железы;
- смешанные опухоли – синтезирующие более одного гормона.
- По направленности роста по отношению к турецкому седлу.
- эндоселлярные – не выходят из полости турецкого седла;
- инфраселлярные – рост опухоли вниз к клиновидной пазухе;
- супраселлярные – рост опухоли вверх;
- ретроселлярные – рост опухоли кзади;
- латеральные – рост опухоли в стороны;
- антеселлярные – рост опухоли кпереди.
Причины появления аденом гипофиза
- Черепно-мозговые травмы. Ушибы и сотрясения мозга приводят к ухудшению кровообращения в гипофизе, что вызывает нарушение процессов деления и образования клеток.
- Нейроинфекции: менингит, энцефалит, как осложнения гриппа, сифилиса, герпеса, бруцеллеза, туберкулеза. Воспалительный процесс может спровоцировать разрастание железистой ткани гипофиза.
- Нарушения гормонального баланса, связанные со сбоем в работе эндокринных желез. Преимущественно возникают во время полового созревания, беременности, менопаузы. Эндокринные нарушения вызывают появление гормонально не активных опухолей.
- Наследственная предрасположенность. У 5% больных с аденомой гипофиза есть родственники с подобным диагнозом. Преимущественно эти случаи связаны с множественной эндокринной неоплазией – заболеванием, сопровождающимся появлением опухолей в эндокринных железах.
Методы диагностики
Важно помнить, что народная медицина служит лишь дополнением основного курса лечения. К тому же, перед применением того или иного средства следует получить консультацию вашего лечащего врача
Рассмотрим несколько рецептов:
- Настой ромашки. 1 столовую ложку ромашки залить стаканом кипятка и дать настояться в течение часа. Охлажденный напиток принимать по полстакана перед сном.
- Настой пустырника. 1 столовую ложку травы залить 2 стаканами кипятка, настоять в течение часа. Пить охлажденным, три раза в день за полчаса до еды. Аналогичным действием обладают отвары мелиссы и валерианы.
Для профилактики рецидива заболевания, а также для более быстрого и максимального достижения эффекта от консервативной терапии необходимо скорректировать образ жизни
Таким пациенткам важно хорошо высыпаться, исключить стрессовые ситуации, полезно ввести в режим дня физические нагрузки. Это может быть плавание, аэробика, йога – виды спорта, не требующие чрезмерных нагрузок и обладающие релаксирующим действием
У женщин, страдающих гиперпролактинемией, положительный эффект от проведенного лечения проявляется в виде восстановления нормального уровня половых гормонов, менструального цикла и репродуктивной функции. Чем раньше пациентка с подозрением на гиперпролактинемию обратится к специалисту, тем выше ее шансы на полное излечение.
В подобных ситуациях всегда назначается обследование крови на концентрацию в ней пролактина. Требуется забор именно венозной крови утром в 5-8 день менструального цикла.
Если показатели высокие, то нужно будет сдавать кровь повторно для уточнения данных. Это объясняется тем, что уровень пролактина может меняться. Если второй или третий забор показывает нормальные результаты, то предварительный диагноз гиперпролактинемия будет считаться ошибочным.
Консервативная терапия
Препаратом первой линии является бромкриптин (парлодел). Он влияет на дофаминовые рецепторы, стимулируя секрецию дофамина. Это, в свою очередь, подавляет выделение пролактина гипофизом. Бромкриптин воздействует на опухолевую ткань, угнетая ее, что заметно при исследовании уже через 6 недель приема лекарства.
Дозировка препарата корректируется под контролем анализов крови на содержание пролактина. После нормализации уровня гормона проводят контрольное УЗИ органов малого таза. Кроме того, каждые полгода выполняют МРТ головного мозга для контроля регресса опухоли гипофиза. Спустя 1-2 месяца после начатого лечения у большинства женщин восстанавливается овуляция.
Во время беременности и грудного вскармливания прием бромкриптина не прекращается, но проводится короткими курсами. Клинически подтверждена безопасность препарата по отношению к матери и ребенку. Из побочных эффектов препарата возможны диспептические проявления, слабость, головокружение, заложенность носа.
ИУспешно применяются такие лекарственные средства, как лизурид, абергин, каберголин, дигидроэргокриптин
Важно помнить, что лекарственная терапия назначается индивидуально, с подбором адекватных дозировок и режима приема. Поэтому заниматься самолечением не стоит.
Если гиперпролактинемия обусловлена патологией половых органов или заболеванием щитовидной железы, то лечение начинают с основной причины. После этого назначаются небольшие дозировки бромкриптина.
Пациентам с гиперпролактинемией, причиной возникновения которой явилась гиперплазия гипофиза, назначается заместительная гормональная терапия.
Причины развития опухоли
Несмотря на высокую эффективность диагностических методов исследования, точную причину возникновения аденомы гипофиза выяснить не удалось.
Возможными причинами развития опухоли могут быть:
- генетические мутации;
- наследственная предрасположенность;
- множественные черепно-мозговые травмы;
- инфекции головного мозга;
- гормональный диссонанс в организме.
Генетические нарушения связаны с неоплазией 1 степени эндокринной этиологии. Это такое наследственное отклонение, при котором развивается избыток секреции гормонов паращитовидной, поджелудочной железой и развитием множества язв пептического характера.

Наследственная предрасположенность связана с наличием подобных заболеваний у кого-то из членов семьи. Вероятность развития опухоли в таком случае составляет около 35%.
Инфекции головного мозга приводят к изменениям в процессах деления клеток. Из-за развития воспалительной реакции ткани испытываются гипоксию. Кислородное голодание приводит к развитию опухоли.
К инфекциям относят:
- бактериальные менингиты;
- нейросифилис;
- вирус герпеса;
- осложнения гриппозной инфекции;
- очаги туберкулёза.
Гормональный дисбаланс связан с нарушением работы эндокринных органов. Обычно такие изменения возникают в процессе полового созревания, во время беременности, менопаузы. Это физиологические нарушения уровня гормонов. Патологическое изменение наблюдается при дефекте самих желез внутренней секреции. При различных заболеваниях хронического течения, риск развития опухоли увеличивается в 2 раза.
Во многих случая причину развития опухоли выявить не удаётся.
https://youtube.com/watch?v=5KngBw2ew4s
Строение гипофиза
Гипофиз – это железа внутренней секреции, регулирующая работу всего организма. Гормоны, продуцируемые гипофизом, помогает регулировать секрецию гормонов в остальных железах внутренней секреции. Дисфункция гипофиза может оказывать пагубное влияние на человека,приводить к патологиям. При пролактиноме противопоказаны поездки на море.
Гипофиз находится в костном кармане черепа человека («турецкое седло»). Скрывает его твердая оболочка мозга, имеющая отверстие для соединения с гипоталамусом. Гипоталамус –звено, которое связывает нервную и эндокринную систему, синтезирующую гормоны, регулируемые гипофизом. Гипофиз и гипоталамус являются частью единой системы, контролирующей работу других желез организма. Данная железа имеет небольшой размер, состоит из двух долей, одна из которых занимает 80% объема всей железы. Аденогипофиз – передняя доля, а нейрогипофиз – задняя. Также есть промежуточная доля, она имеет наименьшее значение среди всех долей. Отвечает за выработку меланоцитостимулирующего гормона.
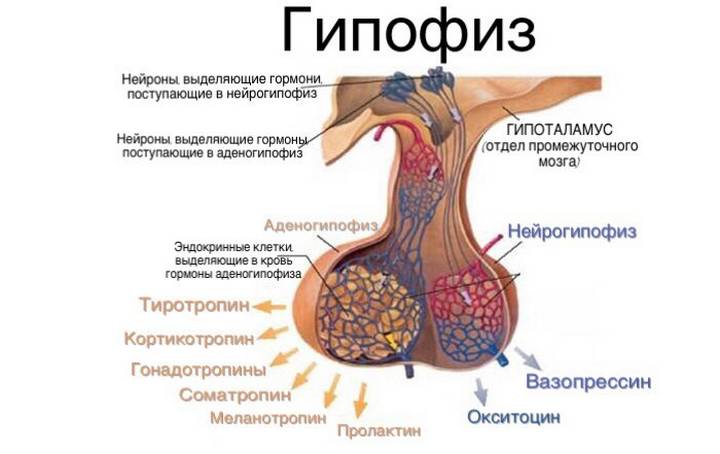
Гормоны передней доли гипофиза:
- пролактин – отвечает за материнский инстинкт, выделение молока, менструальный цикл;
- тиреотропный гормон – активирует работу щитовидной железы и её гормонов;
- адренокортикотропный гормон – регулирует выделение стероидных гормонов надпочечниками;
- соматотропный гормон – отвечает за рост, синтез белка и расщепление жиров и углеводов;
- фолликулостимулирующий гормон – обеспечивает рост эндометрия, созревание фолликулов, по-мимо этого влияет на образование стероидных гормонов;
- лютеинизирующий гормон – управляет овуляцией и образованием желтого тела в яичниках, также регулирует синтез стероидных гормонов.

Гормоны задней доли гипофиза (нейрогипофиза):
- вазопрессин – отвечает за фильтрацию сыворотки крови почек;
- окситоцин – стимулирует выделение молока из груди и сокращение мышечного слоя матки.
Симптомы пролактиномы
Симптомы пролактиномы у женщин
- удлинение менструального цикла от 35 дней до 3-х месяцев;
- полное отсутствие менструаций – аменорея;
- продолжительность менструального кровотечения менее 3-х дней;
- скудные выделения во время месячных, могут чередоваться с обильными кровотечениями;
- ациклические маточные кровотечения не связанные с менструациями.
- Бесплодие вызвано нарушением функционирования яичников, недостаточностью желтого тела и отсутствием овуляции.
- Выделение жидкости из сосков — галакторея. Выделение молокоподобной жидкости происходит при надавливании на соски. Возможно самостоятельное и обильное истечение жидкости. При пролактиноме чаще встречается двусторонняя галакторея.
- Снижение либидо вызвано снижением уровня эстрогенов. Сопровождается утратой смазки влагалища, что вызывает неприятные ощущения во время полового акта.
- Частые переломы и множественный кариес связывают с потерей кальция при нарушении минерального обмена. Костная ткань теряет минералы и становится более хрупкой.
- Рост волос по мужскому типу. Появление жестких пигментированных волос на верхней губе, подбородке, на груди вокруг сосков, на спине и животе и других участках тела, чувствительных к мужским гормонам. Высокий уровень пролактина стимулирует работу надпочечников, которые вырабатывают андрогены. Эти мужские половые гормоны вызывают рост стержневых волос.
- Угревая сыпь. Акне также связывают с повышением уровня мужских половых гормонов.
- Недоразвитие половых органов. Возникает при развитии пролактиномы у девочек. Проявляется уменьшением размера (гипоплазией) матки, клитора и малых половых губ.
Нарушения психо-эмоциональной сферы связаны с высоким уровнем пролактина. Признаки:
- депрессия;
- снижение внимания и памяти;
- повышенная нервная возбудимость;
- повышенная утомляемость;
- хроническая усталость;
- бессонница, прерывистый сон.
Ожирение. Набор веса вызван нарушением жирового обмена – усиленным превращением углеводов в жиры и задержкой воды в межклеточном пространстве.
Симптомы пролактиномы у мужчин
- Мужское бесплодие результат олигоспермии (уменьшение количества спермы) и ухудшение подвижности сперматозоидов, связанное с нарушением процесса сперматогенеза в яичках. При пролактиноме вырабатывается меньше питательных веществ, необходимых для созревания сперматозоидов.
- Импотенция и отсутствие либидо – следствие снижения уровня тестостерона.
- Ухудшение функции предстательной железы. Сбои в работе простаты связаны со снижением уровня тестостерона. В ней вырабатывается меньше секрета, который обеспечивает оплодотворяющую способность спермы.
- Гинекомастия. Увеличение грудных желез – реакция организма на высокий пролактин в крови. Редко сопровождается выделением жидкости (0,5-8%), поскольку для ее образования необходимы эстрогены.
- Нарушения психо-эмоциональной сферы связаны с недостатком гормона и нейромедиатора дофамина. Возникают: раздражительность, перепады настроения, нарушения памяти и снижение концентрации.
- Недостаточное развитие вторичных половых признаков при появлении пролактиномы до полового созревания. Это результат поражения гипоталамо-гипофизарной системы и дефицита половых гормонов. Проявления:
- моложавость;
- редкие мягкие волосы на лице;
- рост волос на лобке в виде треугольника, вершиной вниз;
- яички уменьшены;
- узкие плечи;
- отложение жировой ткани в области таза, внизу живота, ягодицах и бедрах.
Симптомы, связанные с давлением опухоли на окружающие структуры мозга
- Сильная головная боль. Носит постоянный характер. Возникает чаще всего в области висков. Может быть односторонней или симметричной. Связана с повышением внутричерепного давления, давлением опухоли на диафрагму турецкого седла и окружающие структуры мозга.
- Боль в лице в области наружного края глаза, верхней части щеки, крыльев носа, верхней губы возникает при сдавливании второй ветви тройничного нерва. Характерно, что работа мимических мышц при этом не нарушается.
- Нарушение зрения вызываются ущемлением глазных нервов, проходящих поблизости от гипофиза. Проявления:
- сужение границ поля зрения – больной не видит пальцы руки, отведенной в сторону на 85-90 градусов;
- снижение цветоощущения – нарушается восприятие цветов объектов, находящихся в височной зоне;
- диплопия – двоение предметов при отклонении зрительной оси одного глаза;
- дефекты поля зрения (скотомы) – черное или полупрозрачное пятно в поле зрения;
- снижение остроты зрения вызвано атрофией зрительных нервов при сдавливании их опухолью;
- косоглазие, парез взора – нарушения при поражении глазодвигательного нерва.
Лечение
Лечение пролактином может быть медикаментозным или хирургическим. Составление плана терапии зависит от каждого клинического случая: данных динамики роста опухоли, уровня пролактина в сыворотке крови, возраста больной и сопутствующих патологий.
Этиологическая медикаментозная терапия может способствовать уменьшению гиперпролактинемии и приостанавливать рост пролактиномы. Она может направляться на терапию гипотиреоза, воспалительных процессов в гипоталамо-гипофизарной системе, устранение почечной или печеночной недостаточности либо коррекцию лечения некоторыми лекарствами, способными вызвать рост опухоли и активацию выработки пролактина. Однако такая тактика терапии не всегда эффективна и требует назначения препаратов для устранения синтеза пролактина.
Для купирования гиперпролактинемии, сопровождающей пролактиному, назначается прием таких препаратов:
- Парлодел (или Бромокриптин, Парилак);
- Лерготрил;
- Леводопа;
- Цирогептадин;
- Лизурид;
- Достинекс;
- Перитол.
Прием Парлодела позволяет снизить уровень пролактина до нормальных значений в течение первых 2-3 недель почти у 85 % больных. А назначение Достинекса более приемлемо, т. к. этот препарат является пролонгированным и может приниматься 1-2 раза в неделю. Кроме этого, он вызывает меньшее количество нежелательных побочных реакций.
Кроме снижения уровня пролактина, прием этих лекарств способствует уменьшению размеров пролактиномы, а в некоторых случаях микроаденомы могут полностью устраниться.
 Показаниями к назначению нейрохирургического удаления аденом гипофиза могут становиться такие клинические случаи:
Показаниями к назначению нейрохирургического удаления аденом гипофиза могут становиться такие клинические случаи:
- макропролактинома;
- неэффективность лечения Парлоделом;
- непереносимость Парлодела;
- активный рост опухоли на фоне медикаментозного лечения Парлоделом.
Удаление пролактномы может выполняться по таким методикам:
- Транссфеноидальный доступ. Выполняется путем разреза в области слизистой носа в зоне заднего отдела носовой перегородки. После этого хирург получает доступ к опухоли через клиновидную кость и ее пазуху. Для выполнения такой операции может применяться эндоскопическое оборудование, обеспечивающее более детальную визуализацию новообразования и костных структур. После удаления пролактиномы в носовые ходы вводятся тампоны, которые удаляются через 3-4 дня. Операция длится около 2,5-4 часов, а через 6-12 дней больная может выписываться из стационара. Такой вид доступа к новообразованию обеспечивает хороший обзор операционного поля и уменьшает риски хирургических ошибок. Кроме этого, он обеспечивает хороший косметический эффект – на коже не остается никаких следов хирургического вмешательства.
- Транскраниальный доступ. Такая методика в настоящее время используется в редких случаях. Обычно она применяется для удаления макропролактином или при невозможности проведения операции транссфеноидальным доступом. Для выполнения такого вмешательства проводится трепанация черепа. После удаления новообразования участок кости устанавливается на место. Этот метод является более травматичным и опасным в плане постхирургических осложнений.
В некоторых случаях для устранения пролактиномы применяется лучевая терапия. Наиболее часто назначается протонотерапия.
Показаниями к проведению этого метода лечения становятся такие клинические случаи:
- неэффективность медикаментозного и отказ от хирургического лечения (или противопоказания к назначению этих методов);
- рецидив пролактиномы после медикаментозного и хирургического лечения;
- неэффективность медикаментозного и хирургического лечения.
Лучевая терапия оказывает постепенный терапевтический эффект и полностью проявляет свою эффективность спустя несколько лет. Она может применяться для лечения молодых женщин, планирующих зачатие ребенка.
Лучевое лечение оказывает такой побочный эффект, как гипофизарная недостаточность. Для устранения недостаточности надпочечников больной рекомендуется гормональная заместительная терапия глюкокортикоидами, а при гипотиреозе – L-тироксин. В случае недостатка эстрогенов назначаются эстрогенсодержащие препараты.
Диспансерное наблюдение
После проведенного лечения больной рекомендуется диспансерное наблюдение у нейрохирурга. Она должна проходить регулярные осмотры у таких специалистов:
- эндокринолог – 2-3 раза в год;
- гинеколог – 2 раза в год;
- окулист – 2 раза в год.
Кроме этого, женщина должна проводить такие диагностические обследования:
- 2-3 раза в год – анализы на гормоны: пролактин, гонадотропин, половые гормоны;
- 1-3 раза в год – динамическая краниография.
Лечение пролактиномы и прогноз
Врачебная тактика определяется активностью пролактиномы. По показаниям осуществляется консервативное лечение или оперативное вмешательство.
Стандартная терапия предполагает меры по снижению уровня пролактина с помощью фармакологических препаратов. ЛС подбираются индивидуально, а схема их приема определяется эндокринологом.
Наиболее эффективные препараты для лечения пролактином:
- Леводопа;
- Каберголин;
- Бромокриптин;
- Ципрогептадин.

Терапия Бромокриптином дает положительный эффект в 85% случаев. После нескольких недель курсового лечения уровень «молочного гормона» возвращается к нормальным показателям.
Чаще предпочтение отдают Каберголину; у этого средства меньше побочных эффектов, а пролонгированный характер действия позволяет принимать его 1-2 раза в неделю.
Фармакотерапия позволяет уменьшить диаметр опухоли и восстановить зрение. Микропролактиномы в некоторых случаях исчезают. Препараты восстанавливают менструальный цикл и возвращают фертильность. У пациентов мужского пола улучшаются показатели спермограммы, а половая функция за счет нормализации выработки тестостерона приходит в норму.

Радиотерапия дает возможность постепенно отказаться от приема фармакологических средств, но положительный эффект от воздействия ионизирующим излучением в полной мере развивается лишь спустя несколько лет. Один из побочных эффектов облучения – гипофизарная недостаточность, требующая проведения заместительной гормональной терапии.
При консервативной терапии крупных пролактином проводится периодический контроль с помощью томографии. Если положительного эффекта достичь не удается, прибегают к хирургическому вмешательству – аденомэктомии. Удаление новообразование проводится через небольшой разрез в проекции носовых синусов.
Пролактиномы склонны к рецидивированию; полное клиническое выздоровление наступает только у 25% пациентов. Наименее благоприятный прогноз – при макропролактиномах и аденомах, подвергшихся озлокачествлению.
Почти у половины пациентов в течение 5 лет после хирургического вмешательства отмечаются рецидивы.
Плисов Владимир, медицинский обозреватель
12, всего, сегодня
(166 голос., средний: 4,46 из 5)
Классификация пролактином
Пролактиномы классифицируются по месту нахождения и размерам.
В зависимости от расположения в области турецкого седла выделяют:
- Интрасселярные микропролактиномы.
- Экстрасселярные макропролактиномы.
По размерам различают микроаденому (до 10 мм) и макроаденому (более 10 мм). Быстрый рост новообразования является плохим прогностическим признаком. Большие опухоли нередко встречаются у мужчин.
Интраселлярные микропролактиномы
Интрасселярной называется аденома, имеющая размеры до 1 см. Она располагается внутри турецкого седла и не выходит за его пределы. В зависимости от направления роста опухоли возможны различные изменения со стороны седла:
- Равномерный рост. Область седла расширяется. Его спинка удлиняется и истончается. Клиновидные отростки не изменены.
- Преобладание роста в передне – заднем направлении. Турецкое седло увеличивается в глубину, расширяется область входа.
- Увеличение образования кзади. Клиновидные отростки удлиняются, спинка истончается или разрушается.
- Рост кверху. Расширяется вход в седло, отростки сдавливаются кверху.
- Увеличение книзу. Большая нагрузка приходится на дно седла, оно быстро повреждается.
- Рост вперед. Новообразование давит на переднюю стенку и бугорок. Это приводит к их сдавлению и разрушению.
Размер и направленность роста микропролактиномы влияет на выраженность симптоматики и определяет вид дальнейшей терапии.
Экстраселлярные макропролактиномы
Экстраселлярные опухоли имеют размеры более 1 см., распространяются за пределы турецкого седла в гипофизе. Гистологически они бывают базофильными, ацидофильными или хромофобными.
Экстраселлярные макропролоктиномы часто вызывают повышенное внутричерепное давление. Поэтому к клинике такого заболевания добавляются сопутствующие патологические симптомы: сильные головные боли, тошнота, рвота.
Если новообразование располагается кпереди от турецкого седла, то на рентгеновских снимках обнаруживается расширение зрительных каналов. Это является дополнительным признаком для диф.диагностики различных форм пролактином.
Клиническая картина
Клинические проявления заболевания обусловлены степенью продуцирования пролактина и компрессионным действием опухоли на ближайшие органы.
Одним из первых проявлений пролактиномы у женщин становится нарушение менструального цикла, который выражается:
- олигоменореей или опсоменореей (удлинением или сокращением цикла от нормы);
- аменореей – полным отсутствием менструаций;
- нарушением продуцирования ФСГ и , что приводит к ановуляции и невозможности зачатия.
Повышенный пролактин вызывает выделение молока из сосков – галакторею, не связанную с беременностью. Данный симптом часто приводит к возникновению мастопатии у женщины.
Увеличение пролактиномы в размерах может привести к сдавливанию глазного нерва, что проявляется:
- сужением поля зрения;
- двоением в глазах;
- иногда слепотой.
Новообразование, сдавливающие ткани головного мозга могут становиться причиной изменений со стороны ЦНС:
- головная боль;
- раздражительность;
- апатия;
- тревожность.
На фоне пролактиномы из костей начинают вымываться минералы, что приводит к развитию остеопороза. Недостаток эстрогенов вызывает задержку жидкости в организме и приводит к увеличению веса у женщин. При повышенном продуцировании андрогенов появляется угревая сыпь и развивается гирсутизм.
ЧИТАТЬ ТАКЖЕ: Что такое акромегалия: причины и симптомы, фото и лечение патологии при повышенной выработке гипофизом соматотропина
Лечение пролактиномы
- Медикаментозное лечение пролактиномы
| Препарат | Механизм лечебного действия | Способ применения |
| Бромокриптин | Производные алкалоидов спорыньи Повышают чувствительность D2 — дофаминовых рецепторов гипоталамуса. Дофамин тормозит секрецию пролактина и других гормонов передней доли гипофиза. | Начинают с приема 0,6 мг (1/4 таблетки) во время еды перед сном, чтобы предотвратить появление побочных явлений: тошноту и слабость, вызванную снижением давления. Каждые 3-4 дня дозу увеличивают на 0,6 мг, доводя до 3-15 мг в сутки. Дневную дозу разделяют на 3 приема. Продолжительность лечения от 6 мес. |
| Абергин | Прием начинают с ½ таблетки 3 раза в день во время еды. Под контролем уровня пролактина дозу каждые 2-3 дня постепенно увеличивают, доводя до 4-х таблеток (16 мг) в сутки. Продолжительность лечения от 6 мес. | |
| Норпролак (Квинаголид) | Химические соединения, синтезированные специально для снижения пролактина. Повышают активность D2-дофаминовых рецепторов. Подавляют секрецию пролактина, не влияя на синтез других гормонов передней доли гипофиза. Оказывают пролонгированное (длительное) действие. | С 1-го по 3-й день лечения – 0,025 мг один раз в сутки. 4-6 день лечения – 0,05 мг один раз в сутки. С 7-го дня по 0,075 мг один раз в сутки. При необходимости дальнейшего увеличения дозы, количество препарата увеличивают ступенчато с интервалом в 4 недели, контролируя уровень пролактина. Максимальная суточная доза 0,15 мг. Срок лечения от 6 до 24 и более месяцев. |
| Каберголин (Достинекс) Основной препарат для лечения пролактином | 1-4-я неделя лечения – 0,5 мг (1 таблетка). Принимают по ½ таблетки 2 раза в неделю во время еды на ночь. После определения уровня пролактина при необходимости увеличивают дозу каждые 4 недели на 0,5 мг. Максимальная доза 4,5 мг в неделю. Длительность лечения до 2-х лет и более. |
домперидон
- Хирургическое лечение пролактиномы
Показания к операции:
- неэффективность медикаментозного лечения — не удается восстановить нормальный менструальный цикл, устранить выделение жидкости из сосков;
- рост опухоли на фоне приема агонистов дофамина;
- непереносимость препаратов для лечения пролактиномы;
- рост пролактиномы при беременности;
- тяжелые нарушения зрения при поражении зрительных нервов;
- апоплексия пролактиномы – некроз (гибель клеток) опухоли в результате кровоизлияния.
Противопоказания
- тяжелое состояние больного;
- очаги воспаления в области проведения операции – воспаление в носовых и лобных пазухах;
- тяжелые формы сердечно-сосудистой, дыхательной и почечной недостаточности.
Методика проведения операцииЭффективность операциилучевой метод
Прием фармакологических препаратов
Некоторые лекарства могут вызывать гиперпролактинемию и галакторею. Эти агенты могут:
- блокировать дофаминовые и гистаминовые рецепторы;
- истощать запасы дофамина;
- ингибировать высвобождение дофамина;
- стимулировать лактотрофы.
В большинстве случаев уровень пролактина составляет менее 200 нг/мл.
Наиболее распространенные фармакологические препараты, являющиеся причиной галактореи:
- Атипичные нейролептики, такие как рисперидон, выделяются из группы, поскольку повышают содержание пролактина >200 нг/мл. Поэтому такое состояние можно принять за микропролактиному. Атипичные нейролептики действуют на рецепторы дофамина D2 в тубероинфундибулярных областях гипоталамуса, вызывая гиперпролактинемию. Рисперидон – это комбинированный антагонист дофамина и серотонина, который может значительно повысить уровень пролактина;
- Клозапин, оланзапин и арипипразол обладают как агонистическими, так и антагонистическими свойствами в отношении рецептора D2 и лишь временно повышают уровень пролактина;
- Метоклопрамид и домперидон, используемые при лечении рвоты, являются блокаторами рецепторов D2и также вызывают гиперпролактинемию;
- Трициклические антидепрессанты (особенно кломипрамин) и ингибиторы моноаминоксидазы связаны с легкой гиперпролактинемией. Механизмы, с помощью которых эти препараты вызывают гиперпролактинемию, неизвестны;
- Опиоиды, действуя через µ-рецепторы, уменьшают высвобождение дофамина гипоталамуса и могут повышать уровень пролактина;
- Верапамил также связан с гиперпролактинемией, он снижает выработку гипоталамического дофамина;
- Эстроген в оральных контрацептивах может вызвать галакторею, подавляя гипоталамическую секрецию фактора ингибирования пролактина и путем прямой стимуляции лактотрофов гипофиза. Галакторея также может развиться после отмены эстрогена из-за отсутствия ингибирующего действия на действие пролактина в груди.
Другие заболевания из группы Онкологические заболевания:
| Аденома гипофиза |
| Аденома паращитовидных (околощитовидных) желез |
| Аденома щитовидной железы |
| Альдостерома |
| Ангиома глотки |
| Ангиосаркома печени |
| Астроцитома головного мозга |
| Базально-клеточный рак (базалиома) |
| Бовеноидный папулез полового члена |
| Болезнь Боуэна |
| Болезнь Педжета (рак соска молочной железы) |
| Болезнь Ходжкина (лимфогранулематоз, злокачественная гранулема) |
| Внутримозговые опухоли полушарий мозга |
| Волосатый полип глотки |
| Ганглиома (ганглионеврома) |
| Ганглионеврома |
| Гемангиобластома |
| Гепатобластома |
| Герминома |
| Гигантская кондилома Бушке-Левенштейна |
| Глиобластома |
| Глиома головного мозга |
| Глиома зрительного нерва |
| Глиома хиазмы |
| Гломусные опухоли (параганглиомы) |
| Гормонально-неактивные опухоли надпочечников (инциденталомы) |
| Грибовидный микоз |
| Доброкачественные опухоли глотки |
| Доброкачественные опухоли зрительного нерва |
| Доброкачественные опухоли плевры |
| Доброкачественные опухоли полости рта |
| Доброкачественные опухоли языка |
| Злокачественные новообразования переднего средостения |
| Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух |
| Злокачественные опухоли плевры (рак плевры) |
| Карциноидный синдром |
| Кисты средостения |
| Кожный рог полового члена |
| Кортикостерома |
| Костеобразующие злокачественные опухоли |
| Костномозговые злокачественные опухоли |
| Краниофарингиома |
| Лейкоплакия полового члена |
| Лимфома |
| Лимфома Беркитта |
| Лимфома щитовидной железы |
| Лимфосаркома |
| Макроглобулинемия Вальденстрема |
| Медуллобластома головного мозга |
| Мезотелиома брюшины |
| Мезотелиома злокачественная |
| Мезотелиома перикарда |
| Мезотелиома плевры |
| Меланома |
| Меланома конъюнктивы |
| Менингиома |
| Менингиома зрительного нерва |
| Множественная миелома (плазмоцитома, миеломная болезнь) |
| Невринома глотки |
| Невринома слухового нерва |
| Нейробластома |
| Неходжкинская лимфома |
| Облитерирующий ксеротический баланит (склерозирующий лихен) |
| Опухолеподобные поражения |
| Опухоли |
| Опухоли вегетативной нервной системы |
| Опухоли гипофиза |
| Опухоли костей |
| Опухоли лобной доли |
| Опухоли мозжечка |
| Опухоли мозжечка и IV желудочка |
| Опухоли надпочечников |
| Опухоли паращитовидных желез |
| Опухоли плевры |
| Опухоли спинного мозга |
| Опухоли ствола мозга |
| Опухоли центральной нервной системы |
| Опухоли шишковидного тела |
| Остеогенная саркома |
| Остеоидная остеома (остеоид-остеома) |
| Остеома |
| Остеохондрома |
| Остроконечные кондиломы полового члена |
| Папиллома глотки |
| Папиллома полости рта |
| Параганглиома среднего уха |
| Пинеалома |
| Пинеобластома |
| Плоскоклеточный рак кожи |
| Рак анального канала |
| Рак ануса (анальный рак) |
| Рак бронхов |
| Рак вилочковой железы (рак тимуса) |
| Рак влагалища |
| Рак внепеченочных желчных путей |
| Рак вульвы (наружных половых органов) |
| Рак гайморовой пазухи |
| Рак глотки |
| Рак головного мозга |
| Рак гортани |
| Рак губы |
| Рак губы |
| Рак двенадцатиперстной кишки |
| Рак желудка |
| Рак желчного пузыря |
| Рак конъюнктивы |
| Рак лёгкого |
| Рак матки |
| Рак маточной (фаллопиевой) трубы |
| Рак молочной железы (рак груди) |
| Рак мочевого пузыря |
| Рак мошонки |
| Рак паращитовидных (околощитовидных) желез |
| Рак печени |
| Рак пищевода |
| Рак поджелудочной железы |
| Рак полового члена |
| Рак почечной лоханки и мочеточника |
| Рак почки |
| Рак предстательной железы (простаты) |
| Рак придатка яичка |
| Рак прямой кишки (колоректальный рак) |
| Рак среднего уха |
| Рак толстого кишечника |
| Рак тонкого кишечника |
| Рак трахеи |
| Рак уретры (мочеиспускательного канала) |
| Рак шейки матки |
| Рак щитовидной железы |
| Рак эндометрия (рак тела матки) |
| Рак языка |
| Рак яичка |
| Рак яичников |
| Ретикулосаркома |
| Ретинобластома (рак сетчатки) |
| Саркома Юинга |
| Синдром Сезари |
| Соеденительнотканные злокачественные опухоли |
| Соединительнотканные опухоли |
| Сосудстые опухоли |
| Тимома |
| Феохромоцитома |
| Фиброма носоглотки |
| Фиброма полости рта |
| Хемодектома каротидная |
| Хондробластома |
| Хондрома |
| Хондромиксоидная фиброма |
| Хондросаркома |
| Хордома |
| Хориоангиома плаценты |
| Хрящеобразующие злокачественные опухоли |
| Эпендимома головного мозга |
| Эритроплазия Кейра |
| Эстезионейробластома (нейроэпителиома обонятельного нерва) |
Причины появления пролактиномы гипофиза
Как и большинство опухолевых заболеваний, аденома гипофиза возникает по причинам, которые до конца не изучены. У части пациентов избыточный рост и активность клеток, образующих пролактин, отмечается при генетически обусловленном заболевании. Он называется полиэндокринной неоплазией.
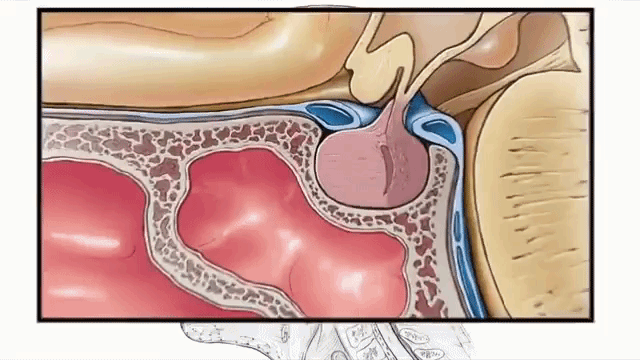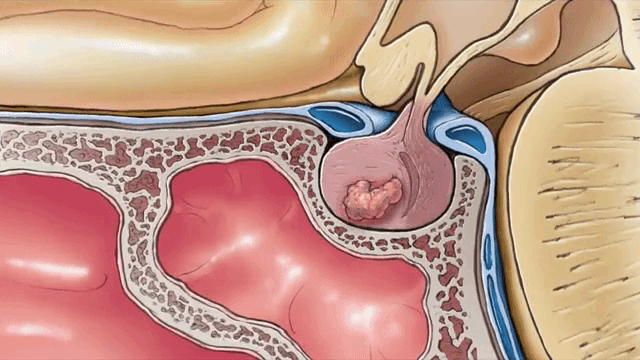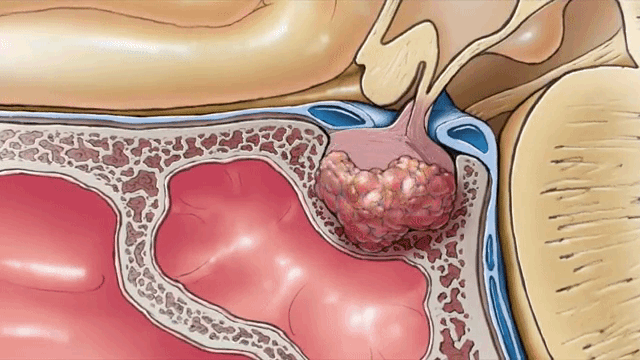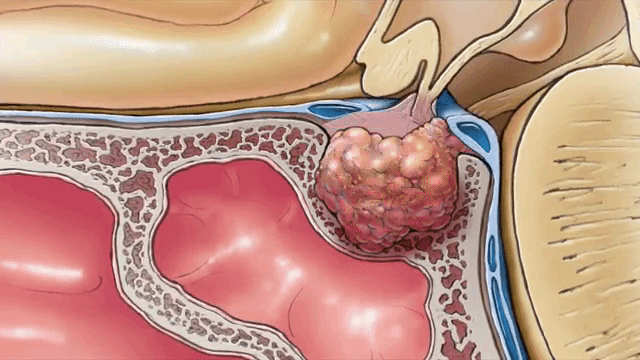 Рост аденомы гипофиза
Рост аденомы гипофиза
Это означает, что железы внутренней секреции из-за сбоя регуляции выходят из-под контроля гипоталамуса и начинают усиленно вырабатывать гормоны. В таких случаях повышается функция паращитовидных желез, поджелудочной, гипофиза. В пищеварительной системе обнаруживают множественные язвенные дефекты. Также встречается и изолированное наследование склонности к пролактиноме.
А здесь подробнее об аденоме гипофиза.