Посттромбофлебитический синдром. лечение посттромбофлебитического синдрома
Содержание:
Диагностика ПТБ
Лечение посттромбатической болезни назначается после того, как правильно поставлен диагноз. При подозрении на наличие этого заболевания врач выясняет, страдал ли пациент
Поскольку некоторые пациенты не обращаются за профессиональной помощью, при сборе анамнеза особое внимание уделяется ощущению распирания поражённой ноги и её длительному отёку. Для подтверждения диагноза применяются следующие методики:
- дуплексное сканирование вен ног, которое позволяет выявить их проходимость и состояние клапанного аппарата и его работы;
- контрастную флебографию, которая позволяет определить состояние глубокой венозной системы и определить характер кровотока в ней;
- осмотр у хирурга-флеболога, который оценивает состояние венозной системы и определяет методы лечения заболевания.
Наши врачи

Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 46 лет
Записаться на прием

Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием

Константинова Галина Дмитриевна
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук, профессор
Записаться на прием
Лечение ПТБ
В основном лечение данного заболевания проводится с применением терапевтических методик. Операции при посттромоботической болезни проводятся только при запущенных формах. Консервативная терапия включает в себя следующее:
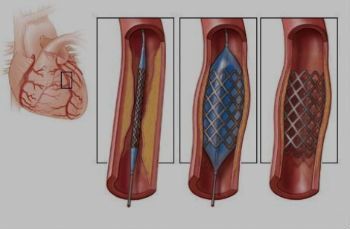
Ангиопластика и стентирование артерий
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40 минут
- Госпитализация: 1-2 дня в стационаре
Подробнее
- ношение компрессионного трикотажа;
- проведение местного лечения венозной экземы и язвенных дефектов;
- сведение к минимуму статических нагрузок;
- меры по снижению избыточного веса пациентов;
- проведение мероприятий физиотерапевтической направленности;
- введение антикоагулянтов;
- курс лечения венотоническими препаратами;
- лечебная гимнастика и физкультура.
Обратите внимание: вышеперечисленные лекарственные препараты не устраняют причины развития заболевания, а необходимость их применения определяется лечащим врачом. Хирургическое лечение предусматривает следующее:
Хирургическое лечение предусматривает следующее:
- удаление или перевязка несостоятельных перфорантных вен;
- проведение вальвулопластики, направленной на восстановление несостоятельных клапанов;
- проведение вен, позволяющего восстановить проходимость поражённой вены;
- проведение шунтирования поражённых вен.
Наши услуги в флебологии
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| Прием врача-сердечно-сосудистого хирурга (флеболога), д.м.н. Малахова Ю.С. с ультразвуковым исследованием (первичный) | 4 500 |
| Дуплексное сканирование вен обеих нижних конечностей | 6 000 |
| Дуплексное сканирование вен одной нижней конечности | 3 500 |
- Варикотромбофлебит
- Тромбоз глубоких вен
Признаки ПТФС, стадии
Посттромботический синдром может проявляться симптомами различной выраженности, что зависит от степени закупорки, тяжести венозной недостаточности. Общие признаки:
- боль, тяжесть в ногах;
- мышечные судороги по ночам;
- отечность ног;
- зуд кожи или покалывание в нижних конечностях;
- варикозное расширение вен;
- пигментация кожи;
- трофические язвы.
Болезнь протекает в двух формах: отечной, отечно-варикозной. При первой основные жалобы связаны с сильными отеками, которые усиливаются после ходьбы. Вторая сочетается в выраженным расширением поверхностных вен. Также выделяют 3 стадии болезни:
- Синдром тяжелых ног. Характеризуется преходящей отечностью, чувством тяжести в левой или правой нижней конечности.
- Стойкие отеки. Связаны с прогрессированием заболевания, усилением застойных процессов.
- Язвенная. Из-за нарушения питания формируются язвы – дефекты на коже, различной глубины.
Также встречается смешанная форма – язвы на фоне сильной отечности, расширения вен.
Характеристика трофических язв

Представляют собой раны на коже, которые развиваются в несколько стадий. На первой – участок, где нарушилось питание тканей, становится горячим, уплотненным на ощупь. Может возникать зуд, шелушение. На втором этапе пораженный участок приобретает фиолетовый или красный цвет, появляется болезненность. В центре пятна возникает небольшая зона некроза, из которой выделяется желтоватая жидкость или гной. На ранних этапах развития форма язв чаще округлая, по мере увеличения ее края становятся неровными.
При прогрессировании, края раны становятся черного цвета, состояние человека ухудшается. По количеству раны могут быть единичными или множественными. Несколько язв могут сливаться, образуя обширный участок некроза. По локализации они чаще возникают в области пораженной вены, по мере развития распространяются на тканях вне зависимости от состояния сосудов.
Отеки нижних конечностей
Возникают чаще по вечерам или после длительной ходьбы. Они могут стать первыми симптомами заболевания, так как на начальном этапе ПТФБ отечность связана с застоем крови в венозной системе. Плазма пропотевает в пространства между тканями, за счет чего конечность выглядит припухшей. Отеки могут быть локальными – только в области пораженной вены или полностью охватывать голень, стопу. На ощупь ткани мягкоэластичные, при нажатии пальцем на отечном участке остается вмятина, которая быстро исчезает. Со временем за счет изменений в сосудах, образуется фиброзная ткань, что называется индуративным процессом. Кожа срастается с подкожной клетчаткой, ее подвижность нарушается.
https://youtube.com/watch?v=B4SGlEK9QV4
Важно!
Код заболевания по международной классификации болезней (МКБ-10) – I87.2.
Болевой синдром
Может возникать еще до появления признаков формирования язв. Чаще боль ноющая, давящая, после появления дефектов может стать жгучей. Усиливается при движении, изменении положения конечности. Боль возникает в области пораженной вены, чаще это голень, по мере распространения процесса ее выраженность усиливается, иррадиации обычно не наблюдается. Больные отмечают, что боль в основном беспокоит в ночное время и становится пульсирующей, под утро стихает, но усталость и тяжесть в ногах не проходит.
Пигментация кожи
Один из характерных признаков посттромбофлебитической болезни. На коже появляются кольцевидные пятна коричневатого оттенка. Чаще отмечаются в области лодыжки. Если болезнь прогрессирует, они распространяются на нижнюю часть голени. Со временем на месте пятен воспаляется кожа, появляется сухая или мокнущая экзема – кожное заболевание, связанное с возникновением сыпи в виде пузырьков. При отсутствии лечения на их месте образуются трофические язвы.
Судороги конечностей

Неотъемлемый признак болезни – ночные, мучительные, очень болезненные судороги в мышцах. Из-за них больные не могут полноценно высыпаться, их сон постоянно нарушается. Это приводит к появлению чувства усталости, сонливости, раздражительности, снижению работоспособности. Судороги могут длиться несколько секунд или минут в зависимости от степени тяжести патологии. Чаще они возникают в мышцах голени, но могут охватывать и всю конечность. Возникают ночью, но судороги могут начаться и в дневное время после физической нагрузки, долгой ходьбы или длительного нахождения в одной позе.
Профилактика
Профилактика развития посттромбофлебитического синдрома заключается в предупреждении образования флеботромбоза. Для этого необходимо:
- воздержаться от вредных привычек (курение, алкоголь, переедание);
- своевременно лечить варикозную болезнь;
- бороться с малоподвижным образом жизни;
- придерживаться рекомендаций лечащего врача.
Наилучшее лечение посттромбофлебитического синдрома — это его профилактика: своевременная борьба с тромбозами, ведение активного образа жизни и правильное питание. Пациенты, которые перенесли тромбоз глубоких вен, нуждаются в приёме антиагрегантов и антикоагулянтов. Длительность курса определяется лечащим врачом. Он учитывает сопутствующие заболевания и дополнительные факторы риска, чтобы предотвратить развитие ПТФС.
Профилактические мероприятия.· своевременное лечение варикозной болезни;· внутривенные инъекции в разные вены/установка периферического венозного катетера (PICC Line);· активный образ жизни, правильное питание, отказ от вредных привычек;· компрессионное белье при статических нагрузках, при оперативных вмешательствах, во время беременности;· контроль свертываемости крови при беременности;· ранняя активизация после оперативных вмешательств.
Лечение
Лечение бывает нескольких типов. Кратко рассмотрим каждую из разновидностей.
Симптоматическая терапия
Главная задача такого вида лечения заключается в том, что необходимо наладить отток из венозных сосудов в больной ноге. Для этого используются плотный эластичный трикотаж или правильное обматывание компрессионным бинтом.
Однако такая компрессия не сможет оказать противодействия развитию болезни и однажды перестанет быть эффективной. В стандартные методики лечения включают использование венотоников, укладывание ног на возвышения, физиопроцедуры и стимуляторы для мышц. Однако все эти меры являются малоэффективными.
Паллиативная терапия
Во время появления трофических язв и дерматита необходимо использовать склеротерапию и лазерную коагуляцию вен. Эти методы являются полностью безопасными и способны улучшить процесс обращения крови в кожных покровах нижней части голени. Это приводит к быстрому заживлению язв трофического типа.

Иногда используют повязки Унна из цинка и железа. Действие таких повязок основывается на долгосрочном сдавливании сети под кожей на протяжении нескольких месяцев. Но для пациента такая методика является крайне дискомфортной. Кроме того, она не эстетична из-за неприятного запаха.
Операции для улучшения оттока
Во многих ситуациях посттромбофлебитический синдром имеет конкретную причину своего появления, что позволяет более эффективно бороться с устранением проблемы. Однако не каждый хирург может определить такую причину.
В целом существует несколько хирургических методик лечения проблемы.
Если произошло сужение или закупоривание вены рубцами, то необходимо произвести процедуру венозного стентирования. Эта операция заключается во введении тонкого и скользкого проводника через отверстие под коленкой.
Проводят его через узкие места. Затем в вену помещают стент – сеточка для восстановления венозной проходимости. После такой операции спадает отечность и быстро заживают язвы. Состояние больного стабильно улучшается.

Несостоятельность клапанного аппарата вен. В таком случае стентирование проводить бессмысленно. Следует использовать микрохирургическое вмешательство открытого типа. Суть заключается в создании клапанов из стенок вен, иногда освобождаются створки клапанов вен от рубцов.
Все эти операции делают под микроскопом. Когда клапаны не подлежат восстановлению, то необходимо пересадить участки вен, которые содержат клапаны с прочих конечностей. Эффективность процедуры высокая.
Диагностика
Для того чтобы осуществить диагностику заболевания, необходимо пройти ряд стандартных исследований, направленных на получение данных о состоянии сосудов. Часто используют ультразвуковое сканирование с контрастным кровотоком.
Такая методика даёт хорошую возможность определить больные венозные сосуды, узнать, где располагаются сгустки крови, отметить уровень непроходимости.
Ранее, помимо установки полной картин недуга, часто использовали методику снятия функциональной пробы для того, чтобы установить степень тяжести недуга и общее состояние здоровья пациента. Однако в настоящее время такие методики сошли на нет.
Квалифицированный специалист сможет отличить заболевания от прочих недугов с похожей симптоматикой.
Посттромбофлебитический синдром путают с такими болезнями, как:
- Свищи врождённого характера артериовенозного типа. Они имеют отличие в габаритах. Сопровождаются обилием волосяного покрова на нижних конечностях.
- Первостепенный варикоз. Появляется без предшествующих болезней сосудов.
- Недостаточность сердца или почек. Во время таких недугов отекают сразу две нижние конечности, болевых ощущений нет, язвы трофического типа не появляются.

Изменение образа жизни
Все пациенты, которые болеют посттромботическим синдромом должны соблюдать ряд профилактических мер, направленных на улучшение качества жизни:
- Плановое наблюдение у хирурга по сосудам и флеболога.
- Контроль за физической нагрузкой. Подбор рабочего места, которое не будет оказывать неблагоприятное воздействие на состояние здоровья.
- Полный отказ от табакокурения и употребления спиртных напитков.
- Занятие лечебной физической культурой исходя из назначений врача.
- Следование диетическим принципам, исключение вредных для сосудов продуктов из каждодневного меню. Обогащение рациона полезными элементами.

Клиническая картина болезни
Основа клинической картины ПТФБ – это непосредственно хроническая венозная недостаточность различной степени выраженности, расширение большинства подкожных вен и появление ярко-фиолетовой, розоватой или синюшной сосудистой сетки на пораженном участке.
Именно эти сосуды берут на себя основную функцию по обеспечению полноценного оттока крови из тканей нижних конечностей. Однако, на протяжении довольно длительного периода времени болезнь может никак о себе не заявлять.
Сильная отечность голени – это один из первых и основных симптомов посттромбофлебитического синдрома. Он, как правило, возникает вследствие наличия острого венозного тромбоза, когда идет процесс восстановления проходимости вен и формирование коллатерального пути.
Со временем, отечность может несколько уменьшаться, но редко проходит полностью. Притом, со временем отек может локализоваться как в дистальных отделах конечностей, например, в голени, так и в проксимальных, к примеру, в бедре.
Отечность может развиваться:
- Посредствам мышечного компонента, при этом больной может заметить некоторое увеличение икроножных мышц в объеме. Таким образом, наиболее ярко это наблюдается в затруднении при застегивании молнии на сапоге и т.д.
- За счет задержки оттока жидкостей в большей части мягких тканей. Это в конце концов приведёт к искажению анатомических структур человеческих конечностей. Например, наблюдается сглаживание ямочек, расположенных по обе стороны лодыжки, отечность тыльной части стопы и т.д.
В соответствии с наличием тех или иных симптомов, выделяют четыре клинические формы ПТФБ:
- Отечно-болевая,
- Варикозная,
- Язвенная,
- Смешанная.
Примечательно, что динамика синдрома отечности при ПТФБ имеет некую схожесть с отеком, возникающим при прогрессирующей варикозной болезни. Припухлость мягких тканей усиливается в вечерние часы. Больной часто замечает это по кажущемуся “уменьшению размера обуви”, которая еще утром была ему как раз. При этом, наиболее часто поражается левая нижняя конечность. Отек на левой ноге может проявляться в более интенсивной форме, нежели справа.
Также, на коже остаются и не сглаживаются в течении длительного промежутка времени следы от надавливания, от резинок носков и гольф, а также от тесной и неудобной обуви.
Утром, отек, как правило, уменьшается, но не проходит совсем. Ему сопутствует постоянное чувство усталости и тяжести в ногах, желание «потянуть» конечность, сковывающая или ноющая боль, которая усиливается при длительном сохранении одного положения тела.
Боль имеет тупой ноющий характер. Это, скорее не слишком интенсивные тянущие и распирающие болевые ощущения в конечностях. Их можно несколько облегчить, если принять горизонтальное положение и поднять ноги выше уровня туловища.
Иногда, боль может сопровождаться судорогой конечности. Чаще это может происходить в ночные часы, либо, если больной вынужден подолгу пребывать в неудобном положении, создающем большую нагрузку на пораженную область (стоять, ходить и т.д.). Также, боль, как таковая, может отсутствовать, появляясь лишь при пальпации.
При прогрессирующем посттромбофлебитическом синдроме, затронувшем нижние конечности, не менее чем у 60-70% пациентов происходит развитие повторного варикозного расширения глубоких вен. Для большего числа пациентов характерен рассыпной вид расширения боковых ветвей, это касается главных венозных стволов голени и стопы. Гораздо реже фиксируется нарушение структуры стволов МПВ или же БПВ.
Посттромбофлебитический синдром – одна из выделяемых причин дальнейшего развития тяжелых и быстро развивающихся трофических расстройств, для которых характерно раннее появление венозных трофических язв.
Язвы обычно локализуются на внутренней поверхности голени, внизу, а также на внутренней стороне лодыжек. Перед непосредственным появлением язв, иногда происходят значительные, визуально заметные изменения со стороны кожного покрова.
Среди них:
- Потемнение, изменение цвета кожи;
- Наличие гиперпигментации, которая объясняется просачиванием эритроцитов с последующей их дегенерацией;
- Уплотнение на коже;
- Развитие воспалительного процесса на кожных покровах, а также в более глубоких слоях подкожной клетчатки;
- Появление белесых, атрофированных участков тканей;
- Непосредственное появление язвы.
Прогноз посттромботической болезни и профилактика ее возникновения
К сожалению, полностью вылечить ПТБ современная медицина не в состоянии. Однако она может поддерживать стабильное состояние пациента и не допускать усугубления проблемы.
Если заболевание было диагностировано на ранних стадиях, есть реальный шанс не допустить серьезного ухудшения состояния сосудов пациента. Для этого он должен придерживаться ряда клинических рекомендаций при посттромботической болезни и скорректировать образ жизни. В частности – принимать назначенные флебологом антикоагулянты, носить компрессионный трикотаж, выполнять разрешенные физические упражнения, правильно питаться, отказаться от курения и употребления алкогольных напитков, ношения плотно облегающих брюк и тесной обуви на высоких каблуках.
Профилактика посттромботической болезни: выполнение клинических рекомендаций
В качестве профилактической меры может быть рекомендовано использование средств Нормавен: например, Крема для ног. В его состав входят активные компоненты, способствующие уменьшению ощущения тяжести в нижних конечностях, судорог и отечности: экстракты каштана, брусники, гинкго билоба, арники, зеленого чая и полыни, пантенол и ментол.
Также в качестве вспомогательного средства можно использовать Нормавен Тоник для ног. Он помогает быстро избавиться от усталости и чувства тяжести в нижних конечностях, благодаря чему является незаменимым помощником при долгом пребывании на ногах, а также при длительных поездках и авиаперелетах.
Для точной диагностики обращайтесь к специалисту.
Post-thrombotic syndrome, recurrence, and death 10 years after the first episode of venous thromboembolism treated with warfarin for 6 weeks or 6 months / S. Schulman / J Thromb Haemost. – 2006 Apr. – Vol. 4, N 4.
Cost of long-term complications of deep venous thrombosis of the lower extremities: an analysis of a defined patient population in Sweden / D. Bergqvist / Ann Intern Med. – 1997 Mar. – Vol. 126, N 6.
Determinants of health-related quality of life during the 2 years following deep vein thrombosis / S. R. Kahn / J Thromb Haemost. – 2008 Jul. – Vol. 6, N 7.
Post-thrombotic syndrome, functional disability and quality of life after upper extremity deep venous thrombosis in adults / S. R. Kahn / Thromb Haemost. – 2005 Mar. – Vol. 93, N 3.
Kahn S. R. Effect of postthrombotic syndrome on health-related quality of life after deep venous thrombosis / S. R. Kahn, A. Hirsch, I. Shrier / Arch Intern Med. – 2002 May 27. – Vol. 162, N 10.
Для точной диагностики обращайтесь к специалисту.
Посттромбофлебитический синдром (ПТФС) – это хроническая и тяжело излечимая венозная патология, которая вызывается тромбозом глубоких вен нижних конечностей. Эта сложно протекающая форма хронической венозной недостаточности проявляется выраженными отеками, трофическими нарушениями кожного покрова и вторичным варикозным расширением вен. По данным статистики, ПТФС наблюдается у 1-5% населения планеты, впервые проявляется через 5-6 лет после первого эпизода глубокого тромбоза вен нижних конечностей и наблюдается у 28% пациентов с венозными заболеваниями.
Причины и симптомы патологии
Этиология поражения вен на руках:
- Генетическая предрасположенность к травматизации эндотелия стенки сосудов.
- Перенесенные операции, ожирение, сахарный диабет, эндокринные заболевания, нарушающие обмен веществ, и сердечная недостаточность могут быть причинами дисфункции свертываемости крови, что приводит к образованию тромбов.
- Инфекция или острый воспалительный процесс в окружающих тканях переходит на стенку сосуда и агрессивно воздействует на нее. Примеры: перелом костей, флегмоны, отморожение, остеомиелит.
- Варикоз – дисфункция нормальной работы клапанов вен, в результате которой происходит обратный ток крови (рефлюкс).
- Инфекция в бассейне вены. Часто развивается после введения препаратов, не предназначенных для инъекций, либо очень агрессивных раздражающих лекарственных средств. Причиной может быть введение катетера в сосуд.
- Механическое препятствие, нарушающее отток крови.
- Посттромбофлебитический синдром – хроническая патология, появляющаяся после перенесения тромбоза глубоких вен с деструкцией клапанного аппарата.
- Аутоиммунные заболевания. В данной ситуации иммунная система организма атакует свои же клетки – эндотелий вен.
- Злокачественные новообразования (диссеминированный рак, острые лейкозы). Опухоль вырабатывает и выбрасывает в кровоток тромбопластиноподобные продукты, что создают ДВС-синдром.
Симптомы разнообразны и зависят от глубины залегания поврежденных сосудистых ветвей.
Обычно он выражается в виде следующего симптомокомплекса:
Редко бывает гнойное расплавление тромба, переходящее в подкожную флегмону.
В этом случае симптомы выражены ярче, а развитие патологического процесса идет стремительнее.
- Боли умеренные или интенсивные, постоянные, усиливаются при движении руки.
- При поражении глубоких вен возможен риск образования флегмон (более острая клиническая картина).
- Отек конечности более выраженный.
- Болезненность мышц, они становятся плотными.
- Подкожные вены расширены, хорошо видны на поверхности руки.
- Высокая температура, лихорадка.
- Возможно развитие сепсиса и септического шока: потеря сознания, возможны тошнота и рвота, резкое падение артериального давления, учащенное дыхание и сердцебиение, повышение температуры тела выше 38°С или ее падение ниже 36°С.
Диагностика ПТФС
При цветовом картировании в области тромба при посттромбофлебитическом синдроме выявляются один или несколько каналов с кровотоком. Сегментарная окклюзия характеризуется отсутствием кровотока, просвет оказывается заполненным организованными тромботическими массами. В зоне расположения облитерированной вены выявляются множественные коллатерали.
Функционально-динамическая флебография при хронической венозной недостаточности, вызванной постфлебитическим синдромом, имеет ограниченное применение.
При реканализации глубоких вен голени на флебограмме при посттромбофлебитическом синдроме видны неровности контуров вен. Часто при посттромбофлебитическом синдроме заметен рефлюкс контрастного вещества из глубоких вен через расширенные коммуни-кантные вены в поверхностные . Отмечается замедление эвакуации контрастного вещества из вен при выполнении нескольких упражнений с поднятием на носки.
Подозрение на поражение бедренной или подвздошных вен при посттромбофлебитическом синдроме делает необходимым выполнение тазовой флебографии . Отсутствие контрастирования подвздошных вен свидетельствует об их облитерации. Обычно при этом выявляются расширенные венозные коллатерали, через которые осуществляется отток крови из пораженной конечности.
Аналогичную флебографическую картину можно наблюдать при магнитно-резонансной флебографии илеофеморального венозного сегмента.
Дифференциальная диагностика посттромбофлебитического синдрома
1.указания в анамнезе на перенесенный тромбоз глубоких вен,
2.”рассыпной” тип варикозного расширения вен,
3. большая выраженность трофических расстройств,4. дискомфорт и боли при попытке носить эластичные бинты или чулки, сдавливающие поверхностные вены.
Необходимо исключить при посттромбофлебитическом синдроме также симптомы компенсаторного варикозного расширения поверхностных вен, вызванное сдавлением подвздошных вен опухолями, исходящими из органов брюшной полости и таза, тканей забрюшинного пространства, врожденными заболеваниями — артериовенозными дисплазиями и флебоангиодисплазиями нижних конечностей. Аневризматическое расширение большой подкожной вены в зоне овальной ямки может быть принято за грыжу .
Отеки пораженной конечности необходимо дифференцировать от отеков, развивающихся при заболеваниях сердца или почек. “Сердечные” отеки бывают на обеих ногах, начинаются со ступней ног, распространяются на область крестца и боковые поверхности живота. При поражении почек наряду с отеками на ногах отмечается одутловатость лица по утрам, повышение креатинина, мочевины в крови, в моче — повышение содержания белка, эритроциты, цилиндры. И в том, и в другом случае нет присущих посттромбофлебитическому синдрому трофических расстройств.
https://youtube.com/watch?v=ObTuVOXnrRA
Отек конечности может появиться вследствие затруднения оттока лимфы при лимфедеме или блокаде паховых лимфатических узлов метастазами опухолей брюшной полости и забрюшинного пространства. Трудности возникают в дифференциации отека, обусловленного посттромбофлебитическим синдромом и лимфедемой (слоновостью) конечности. Отек при первичной лимфедеме начинается со стопы и медленно распространяется на голень.
Для постановки диагноза недостаточно одних симптомов и жалоб больного. Необходимо провести ряд дополнительных обследований, чтобы подтвердилась посттромбофлебитическая болезнь:
- Функциональные тесты. Маршевая проба Дельбе-Петерса (на верх голени накладывают жгут и больной некоторое время ходит с ним, в норме поверхностные вены становятся пустыми), проба Пратта-1 (проводят бинтование ноги в приподнятом положении, затем после ходьбы оценивают ее состояние, в норме не должно быть никакого дискомфорта).
- Ультразвуковое ангиосканирование с цветным картированием кровотока. Позволяет локализовать в поврежденных венах тромбы, выявлять закупорки сосудов, оценивать работу клапанов, кровоток в сосудистом русле.
- Флебография и флебосцинтиграфия. Помогает увидеть неровности венозных контуров, обратный заброс рентгеноконтрастного вещества и замедление его эвакуации.
- Ультразвуковая доплерография. Позволяет выявить заболевание на ранней стадии.
Профилактика
Предупреждение развития болезни — важная задача пациента. При частом и долгом нахождении на ногах требуются разминка и отдых:
- хождение по ступенькам;
- вращение стоп;
- подъём ног на стол, спинку стула и т. п.
Советы полезны и для людей, находящихся длительное время в сидячем или лежачем положении.
Кроме того, рекомендуется соблюдать правила:
- избавиться от вредных привычек;
- нормализовать питьевой режим;
- питаться правильно и избегать появления лишней массы тела;
- делать ванночки с маслами для ног перед сном;
- проводить массаж вечером;
- использовать лекарства по назначению врача, если пациент находится в группе риска.
Посттромбофлебитический синдром плохо поддаётся лечению на поздних стадиях развития — чем раньше приняты меры, тем эффективнее терапия и лучше результат. Оставлять патологию без внимания долгое время нельзя, потому что осложнения опасны для здоровья и жизни больного.
Симптомы болезни
Основными признаками рассматриваемой патологии, свидетельствующими о наличии венозной недостаточности, являются: стойкая отечность, зуд, сильный дискомфорт, шелушение кожных покровов, возникновение сосудистых звездочек. Больные жалуются на быструю утомляемость, ощущение распирания в конечностях, судороги.
Присутствующая симптоматика помогает врачу определить тип ПТБ.
Варикозная форма
Разновидность синдрома, выявляемая в 60% случаев. В перечне признаков этой формы недуга:
- тяжесть, возникающая в ногах при физических нагрузках,
- бледность, визуально определяемая сухость кожи,
- отеки,
- алопеция поверхности голеней,
- чувство распирания, дискомфорт.
Неприятные ощущения исчезают после непродолжительного отдыха в положении лежа с приподнятыми конечностями.
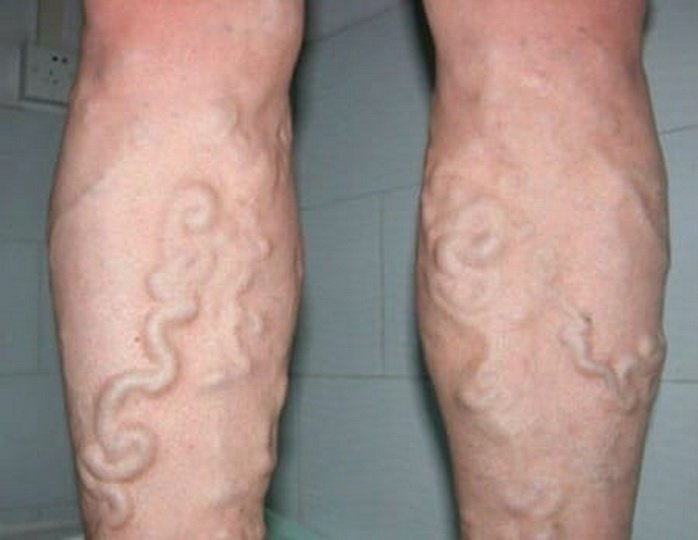
Активизируют заболевание перенесенные пациентами варикозы, острые тромбозы вен.
Отечная форма
Вид болезни, характеризующийся отсутствием изменений трофики мягких тканей. Проявляется постоянной болью, не проходящей при покое, а также отечностью различной локализации.
Форма ПТБ сопровождается частичным восстановлением кровотока.
Индуративная форма
Следующий тип ПТФС, возникающий на фоне постепенного деформирования клапанов в венах.
Симптомы этого вида синдрома:
- покраснение кожи,
- появление шелушений и темных участков на покровах,
- местное повышение температуры,
- уплотнение варикозных узлов.
Наблюдаются сильные боли, выраженные отеки. Возможно проявление судорог. Дополнительные исследования выявляют истончение подкожной жировой клетчатки.
Индуративно-язвенная форма
Наиболее тяжелая форма недуга.
Результатом застоя биологической жидкости в венах является возникновение трофических язв на лодыжках, голенях пораженных конечностей. Отсутствие лечения приводит к вторичному инфицированию раневых поверхностей.
В перечне дополнительных признаков патологии — боли, слабость, повышение температуры тела, общая интоксикация организма.