Раковые заболевания полости рта, на что следует обратить внимание
Содержание:
- Причины рака слизистой оболочки полости рта
- Реабилитация после проведённого лечения
- Причины и факторы риска
- Часто задаваемые вопросы
- опухоль ротовой полости – симптомы, лечение, профилактика
- Симптомы рака неба
- Рак полости рта: симптомы
- Диагностика
- Классификация
- Предраковые состояния
- Профилактика
- Операция для лечения рака полости рта
Причины рака слизистой оболочки полости рта
Такое заболевание встречается редко – в 3% случаев всех онкологических патологий. У мужчин его диагностируют в 5-7 раз чаще, чем у женщин. Точные причины развития до сих пор не определены. Врачи лишь выделяют факторы риска, которые обнаруживают у многих заболевших раком полости рта. Его могут провоцировать:
- вирусные инфекции;
- травмы слизистой оболочки;
- вредные привычки;
- неправильное питание.
Вирусы
Главным провоцирующим рак фактором в этой группе является папилломавирус. Он не всегда вызывает развитие опухоли, но значительно увеличивает риск ее возникновения. Вирус папилломы человека передается при поцелуях, бытовых контактах и половым путем
Зараженным стоит особое внимание уделять уходу за ротовой полостью. Развитие рака слизистой рта может провоцировать и вирус герпеса
Он вызывает различные осложнения у 10% пациентов.
Травмирующее воздействие
Механические повреждения в анамнезе больных раком ротовой полости встречаются редко. Одна из возможных причин – прикусывание щеки. Через травмированную слизистую в организм попадают бактерии или вирусы. В результате может развиваться стоматит. Язва или отек после прикуса проходят, но на их месте может остаться кровяной шарик. Если он долго не проходит, нужно обращаться к врачу. Другие причины травмирования слизистой рта:
- чистка зубов;
- острые края пломбы;
- неудобный зубной протез;
- ожог Аспирином, Ацетаминофеном или другими препаратами;
- ранение стоматологическими инструментами.
Неправильный образ жизни
Согласно статистике, 90% больных этой формой рака постоянно курят или употребляют жевательный табак.
Курильщики рискуют заболеть в 6 раз больше, нежели некурящие. Здесь не имеет значения вид сигарет, количество в ни никотина или уровень фильтрации вдыхаемого дыма.
Использование нюхательного или жевательного табака, насвая, снаффа, табачных смесей повышает риск развития рака десен, губы или щек в 50 раз. Причина в том, что канцерогенные вещества контактируют со слизистой оболочкой в течение длительного времени, приводят к хроническому воспалению и повреждают оболочку. До 80% больных раком ротовой полости отмечают, что употребляют значительное количество алкоголя. Другие возможные причины заболевания:
- неправильное питание;
- злоупотребление горячей пищей;
- недостаток в меню витамина А;
- частое питание острой и с обилием приправ пищей.
Другие факторы
Рак полости рта часто выявляют у людей, которые регулярно контактируют с асбестом. Негативное влияние этого организма на материал научно доказано. Другие возможные причины развития заболевания:
- чрезмерное пребывание на солнце и открытом воздухе;
- труд в загрязненных помещениях;
- красный плоский лишай;
- гемангиома или фиброма ротовой полости;
- киста или травмирование сальной железы;
- контакт с канцерогенными веществами;
- длительное пребывание в условиях повышенной или пониженной температуры, высокой влажности;
- длительный прием химических препаратов на фоне ослабленного иммунитета.

Реабилитация после проведённого лечения
Реабилитация после проведённого лечения требует комплексного подхода, в основе которого лежит изменение образа жизни:
- Соблюдение диеты. В раннем послеоперационном периоде или после завершения лучевой терапии возможен только приём жидкой или пюреобразной пищи. По мере заживления тканей полости рта возможен переход на полутвёрдую и твёрдую пищу. Желательно жевать на стороне, противоположной пораженной.
- В случае нутритивной недостаточности пациенту может быть назначено внутривенное или специализированное лечебное питание (например, Нутридринк). Нутритивная поддержка проводится при наличии хотя бы одного из указанных факторов: снижение массы тела за последние 6 месяцев на 10% и более, снижении показателей белков в биохимическом анализе крови, снижении индекса массы тела до значения менее 20. Указанные меры могут быть применены как до планируемого оперативного вмешательства, так и в период проведения химиотерапии и лучевой терапии. В послеоперационном периоде нутритивная поддержка должна проводиться в течение 7 и более суток.
- Рекомендуется обильное питьё. Если больные с опухолью нёба предъявляют жалобы на сухость во рту, показано назначение заменителей слюны (например, растворы с фосфатом кальция; гели, содержащие лизоцим, лактоферрин и пероксидазу), стимуляторов слюноотделения и вкуса (например, жевательная резинка с ксилитолом, леденцы с сорбитолом или ксилитолом), возможно применение пилокарпина.
- Гигиена полости рта. Чистка зубов будет допустима после заживления послеоперационных швов или разрешения лучевых повреждений. С целью соблюдения гигиены и зубов, и слизистых оболочек полости рта необходимо будет проводить полоскания или орошения. Применяются как раствор соды или антисептические растворы типа мирамистина, так и специальные бесспиртовые растворы. Полоскания должны проводиться не менее 4 раз в день, в том числе после каждого приёма пищи.
- Лечение лучевых повреждений. Лучевая терапия, как и любой другой метод лечения, имеет свои побочные эффекты, и в силу того, что подводится большая суммарная доза, они могут быть выражены значительно. Во время проведения лучевой терапии, а также по её завершению требуется соблюдение мер сопроводительного лечения: помимо вышеуказанных, пациенту назначается мазевая обработка кожи облучаемой области, после разрешения ранних лучевых повреждений — аппликации с растворами димексида нарастающих концентраций с целью предотвращения развития фиброза. В случае развития значительного повреждения слизистых оболочек назначается антибиотикотерапия, противогрибковые препараты с целью профилактики присоединения инфекции.
- В случае проведения химиотерапии – как самостоятельной, так и в комбинации с лучевой терапией, — может наблюдаться значительное падение показателей крови, поэтому необходим тщательный и регулярный контроль. Возможно применение стимуляторов гемопоэза для предупреждения перерыва в лечении или развития инфекционных осложнений.
- Восстановление речевой функции. Если операция выполнялась по поводу рака мягкого нёба, то в силу послеоперационного отёка речь может измениться. По мере заживления швов речевая функция восстановится самостоятельно, но в случае обширного поражения нёба и соответствующего объёма оперативного вмешательства для восстановления речи может потребоваться помощь логопеда.
- Глотание. Операция на нёбе, особенно мягком, может привести к нарушению глотания. Как до начала лечения, так и в его процессе пациентам назначается специальная профилактическая гимнастика и обучение тактике глотания. В случае значительного нарушения акта глотания пациенту может быть установлен назогастральный зонд для питания.
- Лечебная гимнастика может быть назначена для профилактики лимфостаза в области операции, а также для профилактики спазмов жевательных мышц.
Причины и факторы риска
Образование злокачественных опухолей ротовой области, в том числе и неба, связывают с местными повреждающими факторами, к ним относят:
- Раздражающее действие агрессивных веществ, содержащихся в сигаретах, курительных смесях, алкоголе.
- Постоянное употребление слишком горячих блюд, которые обжигают слизистый слой и меняют строение нормальных клеток.
- Хроническое травмирование неба некачественно установленными зубными протезами.
- Предраковые состояния ротовой полости – лейкоплакия, папилломатоз. Подобные образования часто подвергаются малигнизации, то есть перерождению в раковую опухоль и выше перечисленные причины также способствуют этому процессу.
К факторам риска возможного развития ракового новообразования неба можно отнести наследственную предрасположенность, периодическое воспаление ротовой полости. Определенное значение имеет дефицит витамина А, который возникает при неполноценном питании или у курильщиков вследствие нарушения процесса усваивания этого микроэлемента в организме.
Рак неба также часто становится вторичным заболеванием, то есть это могут быть метастазы, возникающие при злокачественных образованиях головы и шеи.
Часто задаваемые вопросы
Как я могу попасть на консультацию к онкологу?В какое время принимают онкологи?В какие часы проводится обследование и лечение?На каком языке проходит консультация?В LISOD лечат детей?Можно, я буду не один/одна на консультации?Как подготовиться к первой консультации?Что нужно знать при обращении в LISOD?Существует ли возможность консультации без пациента, только по документам?Сколько врачей будут наблюдать меня?Как подготовиться к проведению исследований?Существуют ли программы для профилактики возникновения рака?Оформляете ли вы приглашение на консультацию для граждан других стран?В LISOD проводят все виды лечения?
опухоль ротовой полости – симптомы, лечение, профилактика
Помимо вредных пристрастий на возникновение болезни влияет травматическое воздействие на слизистую полости рта, к примеру пользование неудобным зубным протезом, кариозные зубы, сломанные и давящие на десна острым концом, пломбы зубные травмирующие слизистую, постоянное употребление слишком горячих или холодных напитков, пищи. Заражение слизистой ВПЧ шестнадцатого типа, а также заболевание красным лишаем тоже могут спровоцировать появление рака полости рта. При появлении нижеописанных симптомов и признаков полости ротовой, следует проконсультироваться с хирургом, или онкологом.
Если появилось ощущение утолщения языка, вызывающее дискомфорт при разговоре, или во время еды, чувство онемения десен и языка, отечность челюстей, беспричинная потеря зубов, болезненные ощущения в ротовой полости, вскоре постоянные, это будут настораживающие симптомы, склоняющие к посещению поликлиники. Появление новообразований в полости рта спровоцируют увеличение шейных и подчелюстных лимфоузлов, снижения массы тела, огрубение голоса. А наличие образований во рту и в области губ, не исчезающих со временем, а напротив увеличивающихся в размере – в виде язв, уплотнений, наростов, или пятен, отличающихся окраской, могут стать именно тем, что со временем преобразуется в онкологическую опухоль — опухоль ротовой полости – симптомы, лечение, профилактика.
стадии злокачественных опухолей
Онкологам свойственно определять стадию болезни по уровню развития опухоли, ее размеров, а это значит, что опухоль не распространившаяся глубже слизистой, диагностируется опухолью нулевой стадии. Если опухоль размером не более двух сантиметров, ее стадию определяют, как первую и без наличия метастаз. Вторая стадия, это опухоль размером до четырех сантиметров, однако лимфоузлы болезнью не затронуты. Если же опухоль больше размерами и отмечается поражение лимфоузлов, диагностируется третья стадия. В четвертой стадии в наличии метастазирование в другие органы и близлежащие ткани.
Онкологи пользуются визуальным осмотром и пальпацией для диагностики опухоли – это помогает определить степень распространения опухоли. Посредством рентгенографии определяется наличие или отсутствие метастаз в костной ткани, а уже дифференциальная диагностика поможет определиться с характером опухоли — часть ткани отправляется на биопсию для выявления раковых клеток. Стадия болезни и характер опухоли станут поводом для назначения метода лечения — используются хирургический, лучевой и химиотерапия. Иногда их совмещают — опухоль ротовой полости – симптомы, лечение, профилактика.
К хирургическому методу прибегают в случае необходимости удаления опухоли, однако наиболее часто применяющийся способ терапии опухоли ротовой полости, это лучевой. Чаще всего он является единственным при лечении опухолей малых размеров. Часто используется лучевая терапия в качестве вспомогающей после операции – облегчая посредством облучения боль и уничтожая оставшиеся раковые клетки. Химиотерапию используют с целью уменьшить размеры новообразования посредством введения фармпрепаратов, учитывая степень восприимчивости пациента и стадию болезни. Препараты химиотерапии уничтожают онкоклетки, но часто метод комбинируется с хирургическим и лучевым. Как известно, достичь полного излечения можно лишь при условии ранней диагностики заболевания и вовремя начатого лечения. Форма рака напрямую влияет на прогноз болезни, к примеру папиллярная форма легче поддается лечению и быстрее наступает выздоровление. Язвенную форму рака лечить сложнее, но опухоли передних областей полости рта, лечатся быстрее и меньше склонны к метастазированию.
Избавление от вредных привычек – табакокурения, употребления алкоголя, станут отличным профилактическим методом опухоли полости рта. Желательно не находиться долго на солнышке без головного убора, наладить полноценное питание и прием комплексов минерально-витаминных не менее двух раз за год. Отказаться от употребления слишком горячей, холодной, острой пищи. Санировать полость рта своевременно и следить за состоянием протезов, если они в наличии. Надеюсь прочтение статьи многим поможет избежать заболевания, о котором шла речь — опухоль ротовой полости – симптомы, лечение, профилактика.
Бронхиальная астма
Пагубное пристрастие…
Болезнь катаракта
Отчего горечь во рту…
От пива растет живот
О причинах мочекаменной болезни
Симптомы рака неба
Рак неба сказывается не только на физическом состоянии, но и ограничивает социальные возможности. Первым делом страдает речь больного, она замедляется, тембр сильно изменяется, разговор в «нос», при этом разговор сопровождается сильной болезненностью. Процесс всегда сопровождается неприятным запахом, который невозможно устранить.
Рак неба возникает по причине местных раздражающих факторов, это может быть частое воздействие температурных раздражителей, когда ожег не проходит и постоянно раздражается. Также причиной может быть курение, дефицит некоторых витаминов, спиртные напитки. Предраковые состояния на слизистой могут малигнизироваться (переходить в злокачественное разрастание).
Среди симптомов рака неба можно выделить ощущение инородного тела, изменение голоса, при касании языком к патологическому участку возникает сильная боль, которая не проходит после устранения раздражителя. Консистенции слизистой изменяется, она становится потной, на некоторых участках опухоль уже начинает свой рост и это можно ощутить. Когда процесс уже переходит в язвенную форму, тогда больной обращается к специалисту.
Рак полости рта: симптомы
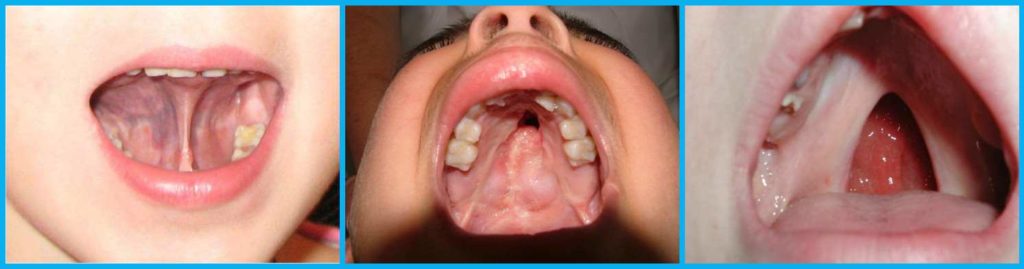
Вначале недуг похож на другие, не такие опасные заболевания. На слизистой появляются пятна, красного цвета (эритроплакия) или белого цвета (лейкоплакия), вскоре превращающиеся в язвочку, уплотнение или нарост. Во рту могут образоваться узелки. Трещинки, которые долго не заживают, но поначалу не очень беспокоят больного. Это ещё не признаки рака. Но, при отсутствии лечения, они могут переродиться в раковые новообразования.
При дальнейшем бесконтрольном протекании болезни симптомы становятся явными и ощутимыми:
- Длительно незаживающие язвочки на мягких и твердых областях нёба.
- Кровоточивость и болезненность слизистой рта.
- Боль начинает отдавать в челюсть, ухо, висок.
- Увеличение и онемение языка.
- Плохое состояние десен.
- Подвижность, выпадение зубов.
- Увеличение лимфоузлов.
- Боли и отечность челюсти.
- Снижение веса.
Отдаленное метастазирование при раке слизистой рта крайне редки, одна в некоторых запущенных случаях, могут быть поражены даже легкие, печень, кости.
Диагностика
Как известно, многие заболевания проще предупредить, нежели лечить, поэтому профилактические мероприятия должны быть известны каждому:
- Курение и употребление табака – главный фактор риска, лучше не начинать или расстаться с этой привычкой, даже если стаж курения довольно большой.
- Не стоит злоупотреблять спиртосодержащими продуктами, а если все же хочется иногда выпить алкогольный напиток, то лучше ограничиться небольшим количеством.
- Пребывание на солнце нужно ограничить, особенно в середине дня, когда активность излучения наиболее высока.
- Здоровое и полноценное питание с достаточным количеством витаминов и микроэлементов в значительной степени снижают риск развития опухолей ротовой полости.
Прогноз после лечения рака полости рта зависит от стадии, на которой была выявлена опухоль, и формы роста неоплазии. Так, практически все больные с 0 стадией имеют шанс прожить 5 и более лет, в то время как при III-IV стадиях этот показатель составляет 20-50%. Язвенная форма рака протекает более злокачественно, быстрее метастазирует и чаще приводит к неблагоприятному исходу.
Начальная стадия диагностики рака ротовой полости – визуальный осмотр. Специалист осматривает ротовую полость пациента, пальпирует лимфатические узлы.
На данном этапе может потребоваться подключение отоларинголога и проведение фарингоскопии и ларингоскопии.
Следующая фаза диагностики – анализ крови, который позволяет обнаружить наличие антигенов, вырабатываемых раковыми клетками.
При наличии визуализируемой опухоли специалист проводит:
- биопсию – забор частицы ткани для проведения гистологического исследования. Это позволяет выяснить структуру опухоли и ее распространение в окружающие ткани;
- компьютерная томография с использованием контрастного вещества способствует выявлению месторасположения, размера и формы опухоли;
- ультразвуковое и рентгенографическое обследование органов позволяет обнаружить наличие отдаленных метастазов и определить их размеры.
- Осмотр у стоматолога — врач просматривает ротовую полость на наличие новообразований, пятен, покраснений и других симптомов. Выслушивает самого пациента и направляет к онкологу.
- Биопсия — самый быстрый способ определить характер онкологии, это взять кусочек опухоли на гистологическое исследование. Можно определить доброкачественную или злокачественную опухоль.
- МРТ, КТ — чтобы исключить метастазы в головной мозг и гортань. Также посмотреть насколько сильно опухоль поражает ближайшие ткани.
- УЗИ брюшной полости — при метастазировании делают и эту диагностику, чтобы исключить отдаленные метастазы.
При выраженной проблеме, опытный врач определяет раковую опухоль визуально, либо используя для этого метод пальпации. Но поскольку рак может маскироваться под другие заболевания, для подтверждения диагноза пациенту назначаются следующие обследования:
- Рентгенография;
- КТ и МРТ;
- Биопсия пораженных тканей
Способ лечения выбирает врач на основании диагноза, проведенных обследований, возраста и общего состояния пациента. Чаще всего используется:
- Лучевая терапия;
- Химиотерапия;
- Хирургическое вмешательство.
Лучевая терапия при раке слизистой оболочки полости рта
Химиотерапия представляет собой пероральный или внутривенный прием специальных препаратов, направленных на борьбу с раковыми клетками и уменьшение опухоли. Этот метод лечения, как правило, назначается в комплексе с радиолечением и хирургической операцией.
И наконец, оперативное вмешательство, то есть хирургическое отсечение опухоли – самый действенный и кардинальный способ лечения этого недуга. После него показана пластика для возвращения полости рта больного первоначальный вид.
Врач, чаще всего отоларинголог, с помощью специальных инструментов осмотрит мягкие ткани ротовой полости (глотку, гортань, горло, полость носа), ощупает область шеи и лимфоузлы. При обнаружении шероховатости, разрыхления десен, образовании язвочек, уплотнений внутри ротовой полости, специалист назначит дополнительное обследование для выяснения причины данных образований.
https://youtube.com/watch?v=iOQdx19uMQo
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) как методы диагностики используются при подозрении на онкологическое поражение мягких тканей, дыхательных путей и лимфоузлов.
Классификация
Рак полости рта подразделяется на три вида:
- папиллярный. Узелок в слизистой оболочке увеличивается в размере и свисает в полость рта. Новообразование медленно прогрессирует;
- инфильтративный. Уплотнение на розоватой слизистой отличается белесым цветом, четкими контурами и формой, истончением оболочки вокруг. При пальпации со стороны щеки чувствуется плотный инфильтрат. Опухоль склона к быстрому росту. Больной жалуется на невыносимую боль;
язвенный. Наиболее распространенная форма заболевания. Язвочки на слизистой не заживают, разрастаются, а кайма вокруг них краснеет. Контур рваный, а его края кровоточат.
Метастазы опухоли появляются быстро. Злокачественные клетки прорастают в подбородочные, подчелюстные, глубокие яремные лимфатические узлы. На этот процесс влияет толщина и глубина опухоли. Так, при углублении новообразования на 4-5 мм метастазы возникают в 98% случаев. На Т1-стадии онкологии метастазирование выявляется в половине случаев, а при достижении Т4-стадии отдаленное распространение раковых клеток наблюдается в 85% случаев.
Предраковые состояния
Озлокачествлению образований во рту предшествуют нижеследующие состояния:
- Болезнь Боуэна характеризуется появлением пятна на слизистой полости рта, размер которой не превышает 5 см. Пятно гладкое или бархатистое, края неровные. При западании образуется эрозия.
- Лейкоплакия. При лейкоплакии верхние слои эпителия уплотняются и грубеют. Связано это с воспалительными процессами на слизистой оболочке полости рта. Лейкоплакию разделяют на три подвида: плоскую или простую, веррукозную, также называют лейкокератоз или бородавчатая, а также эрозивную.
- Папиллома является доброкачественным эпителиальным образованием, представляющая собой сосочковые разрастания соединительной ткани. Цвет папиллом светлый, размеры ее достигают двух сантиметров. Имеют тонкую ножку и широкое основание. Кроме папилломы, к доброкачественным опухолям ротовой полости относят кисты и ангиомы.
- Язва простая и эрозивная спровоцированы некачественными протезами или отломками зубов, которые травмируют слизистую полости рта.
- Ромбовидный глоссит обычно носит хроническое течение. Язык уплотненный, больного мучают обильное слюноотделение, болит язык. Образование имеет форму ромба на спинке языка.
- Дисплазия является промежуточным состоянием между предраком и раком. Поврежденные клетки обретают злокачественный характер.
Возникновению в полости рта злокачественных новообразований часто предшествуют развивающиеся в ней патологические процессы, так называемые предраковые состояния.
Наибольшую опасность несут следующие болезни:
- Лейкоплакия представляет собой патологическое изменение слизистой оболочки рта с образованием на ней язв, эрозий или ороговевших участков.
- Болезнь Боуэна поражает кожные покровы лица. Внешне она выражается в образовании одной или нескольких бляшек с четкими контурами и серозно-кровянистой коркой. Со временем это заболевание трансформируется в плоскоклеточный рак.
- Папилломатоз представляет собой бородавочные новообразования коричневатого цвета, образующиеся на коже лица, слизистых оболочек губ, щек, нёба.
- Лейкоплакия — ороговевшие безболезненные участки белого цвета.
- Эритроплакия — красные пятна с большим количеством мелких капилляров. В 50 % случаев перерастает в рак.
- Дисплазия — клетки становится менее дифференцированные и начинают разрастаться. Практически в 90 % случаев дисплазия превращается в рак.
https://youtube.com/watch?v=0j8O9ADV3MA
Есть два варианта злокачественных образования:
- Плоскоклеточный рак ротовой полости — может возникнуть из любого места.
- Аденокарцинома — разрастается из клеток железистого рака: под языком, щекой, в глотке.
Может быть как в виде язвы, которая очень долго не заживает, опухоли с сосочковыми выростами или в виде узловатого новообразования. Благоприятный прогноз зависит от степени дифференцировки и чем она выше, тем более долгий и медленный рак.
Профилактика
Лучшая профилактика рака нёба — раннее выявление как уже существующего рака, так и предраковых состояний. Поэтому для профилактики рака рекомендуется периодическое самообследование полости рта и нёба в частности. Регулярные, не реже раза в год, посещения с профилактической целью стоматолога также играют большую роль в раннем выявлении заболеваний не только зубов, но и слизистой полости рта.
В случае выявления предраковых состояний пациенты нуждаются в диспансерном наблюдении, особенно если заболевания плохо поддаются лечению или склонны к рецидивированию.
Поскольку хронические воспалительные заболевания также способны стать причиной развития рака, требуется их лечение и регулярная санация полости рта.
Положительно скажется отказ от вредных привычек — курения и употребления алкогольных напитков. Наконец, полноценное питание с употреблением большого количества овощей и фруктов несколько раз в день и продуктов из зерна грубого помола также будет способствовать снижению риска возникновения рака.
Пациенты, которым уже был поставлен диагноз «рак нёба» и завершившие лечение, также попадают под диспансерное наблюдение у врача-онколога. В первый год контрольный осмотр проводится каждые 1–3 месяца, во второй год — каждые 2–6 месяца, на сроке 3–5 лет — 1 раз в 4–8 месяцев. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. Частота визитов определяется степенью риска возникновения рецидива. В рамках обследования проводится УЗИ лимфоузлов шеи с двух сторон и мягких тканей полости рта, органов брюшной полости, при необходимости — КТ/МРТ области головы и шеи, рентгенография органов грудной клетки один раз в год. Если до начала лечения проводилось ПЭТ-КТ, то его повторяют не ранее чем через год после завершения комплексного лечения.
Опухолевые поражения нёба могут довольно длительное время протекать бессимптомно, из-за чего пациенты обращаются ко врачу с уже достаточно запущенным процессом. Однако современные протоколы лечения позволяют дать надежду на излечение при любой стадии рака нёба. В арсенале врачей Европейской клиники есть все необходимые средства, позволяющие провести лечение заболеваний нёба с высочайшей эффективностью. Также наши специалисты всегда готовы проконсультировать вас и ваших близких по предраковым состояниям полости рта и сформировать план дальнейшего наблюдения и лечебных мероприятий.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы
- Злокачественные новообразования полости рта. Рекомендации Ассоциации Онкологов России, 2020 год.
- Head and neck cancers. NCCN clinical practice guidelines in oncology, 2020.
- Таболиновская Т.Д., Пустынский И. Н. Анализ эффективности криогенного лечения рака ротоглотки. Опухоли головы и шеи. 2016, том 6, № 2, стр. 56–59.
- Кропотов М.А. и соавт. Хирургические аспекты лечения рецидивов рака ротоглотка. Злокачественные опухоли. 2013. С. 43–52.
- Лазарев А. Ф. Пластический компонент в хирургическом лечении больных с опухолями орофарингеальной зоны. Сибирский онкологический журнал. 2007, № 1 (21). С. 59–62.
Операция для лечения рака полости рта
Если результаты свидетельствуют о наличии признаков рака полости рта ранней стадии, ваш врач может порекомендовать вам операцию. Операция — это наиболее распространенный способ лечения предраковых очагов (очагов, которые еще не переродились в рак) и рака ранних стадий (раковых очагов, которые еще не распространились в другие органы). Врач может принять решение удалить предраковые очаги, чтобы предотвратить их перерождение в рак.
Цели лечения рака полости рта на ранней стадии включают:
- излечение рака;
- сохранение вашего внешнего вида и работы полости рта;
- предотвращение распространения рака.
Тип и масштаб операции зависит от местоположения очага. Ваш медицинский сотрудник сообщит вам, какая область поражена, после чего вы сможете прочитать ниже о назначенных вам процедурах.
Перед операцией вы получите анестезию (лекарство, под действием которого вы уснете). Все эти операции проводятся через открытый рот.
Губа
Очаг и близлежащая кожа будут удалены. На разрез (хирургический надрез) будут наложены швы.
Швы, используемые внутри полости рта и на губе, рассосутся (разрушатся и отпадут) самостоятельно. Другой вид швов, который не рассасывается, будет использоваться на коже. Для их удаления вам назначат последующий прием.
Язык
Очаг будет удален. Масштаб операции зависит от размера очага. Операция по удалению части языка называется частичной глоссэктомией.
На разрез могут наложить рассасывающиеся швы. Иногда вместо этого может использоваться лоскут из искусственной (синтетической) кожи, чтобы временно закрыть ту область, откуда был удален очаг. Этот лоскут пришьют рассасывающимися швами; он отпадет сам через несколько недель.
Твердое нёбо и верхняя десна
Масштаб операции будет зависеть от размера очага и глубины его проникновения. Небольшие очаги, находящиеся на поверхности (поверхностные опухоли), удаляются без последующего наложения швов. На этом месте вырастет новая ткань и заживит рану.
Если очаг крупный и глубокий, возможно, потребуется удалить часть нёба. После этого область закроют лоскутом из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью зубной пластины. Зубную пластину изготовит ваш стоматолог в центре MSK, с которым вы встретитесь перед операцией. Марлю и зубную пластину снимут через 5–7 дней.
При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель.
Мягкое нёбо
Очаг будет удален. На разрез наложат рассасывающиеся швы или кожный лоскут. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Врач скажет, когда прийти на следующий прием для снятия швов.
Дно полости рта
Масштаб операции зависит от размера очага и глубины его проникновения. Небольшие очаги, находящиеся на поверхности, удаляются без последующего наложения швов. На этом месте вырастет новая ткань и заживит рану.
Более крупные очаги удалят и закроют лоскутом из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Марлю снимут через 5–7 дней. При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель.
Слизистая оболочка щек
Очаг будет удален. Разрез закроют с помощью лоскута из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Марлю снимут через 5–7 дней. При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель.
Нижняя десна и область позади зубов мудрости на нижней челюсти
Очаг будет удален. В зависимости от глубины очага врач также может удалить небольшой кусочек костной ткани из нижней челюсти. Операция по удалению небольшого кусочка нижней челюсти называется маргинальной мандибулэктомией.
Разрез закроют с помощью лоскута из естественной или искусственной кожи. При использовании лоскута из естественной кожи его накроют марлей, закрепленной на месте с помощью швов. Марлю снимут через 5–7 дней.
При использовании искусственной кожи ее пришьют рассасывающимися швами; она отпадет самостоятельно через несколько недель. Челюстная кость не будет нуждаться в реконструкции, и форма челюсти не пострадает.