Прививки и вакцины: в чем разница
Содержание:
- Что такое вакцина и как она работает?
- Планы иммунизации
- Можно ли делать две прививки одновременно?
- Как делают вакцины: основы микробиологии
- Инструкция по применению вакцины
- Какие прививки и в каком возрасте делают детям?
- ? С какого возраста по закону ребенок может сам принимать решения о необходимости вакцинации
- В чем состоит опасность прививок?
- Особенности вакцинации многокомпонентными прививочными составами
- Возможные побочные эффекты и осложнения
- Чем опасна коревая инфекция?
- Я студент
- Прививка против гепатита В
- Платная или бесплатная вакцинация?
- ? Вакцина от коронавируса
- Противопоказания при проведении прививок
- Какие прививки требуют ревакцинации
- Способы вакцинации
- Как минимизировать риск осложнений при вакцинации ребенка?
- ? Путешественникам за границу
- Можно ли прививать от ковида пожилых людей?
- Я беременна
- Какие осложнения возможны после прививки?
Что такое вакцина и как она работает?
Вакцина — медицинское средство, внутри которого содержатся живые слабые и неживые частицы вирусов, белок и сопутствующие компоненты. Первое упоминание о вакцинах встречается в 1976 году. Первооткрывателем считается английский ученный Дженнер.
Для первых исследований были взяты коровьи вирусы, корова болела ветряной оспой. Первые опыты были поставлены Дженнером на детях. Они тяжело перенесли заболевание, но побочные явления прошли достаточно быстро.
Таким образом ученые пришли к выводу, что можно создать устойчивый иммунитет для борьбы с инфекционными болезнями.
Препарат вводится в организм человека с помощью уколов или в виде капель. Он помогает создать организму устойчивый барьер к определенному заболеванию. Процесс введения препарата называется вакцинацией или прививкой. При повторном столкновении инфекции с организмом иммунитет способен устоять перед вирусом.
В зависимости от типа вакцины различают способы ее получения.
Производство вакцин в первую очередь подразумевает создание антигена. Антиген — это инородный микроорганизм, который запускают в человека для создания иммунитета. Он выращивается в определенных условиях, зачастую это питательная среда.
В большинстве случаев для создания инъекции используется белок перепелиный или куриный.
Планы иммунизации
Коревая вакцина вводится согласно Национальному календарю вакцинации, который регламентируется на законодательном уровне. Против кори назначается прививка только здоровому ребенку, ранее не болевшему инфекционной болезнью, в возрасте 12-18 месяцев. В таком случае необходима ревакцинация в шесть лет. Врач может принять решение о необходимости повторной иммунизации привитого ребенка, если в его крови не определяются противокоревые антитела.
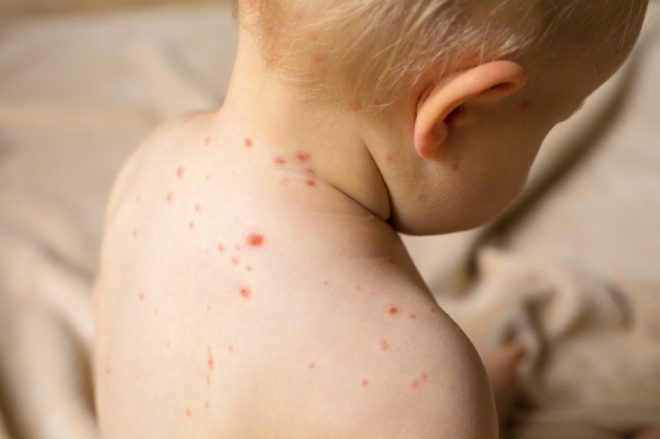
Прививка от кори позволяет создать иммунитет на долгие 20 лет. Повторно вакцину следует ввести до 35 лет, что даст возможность предупредить эпидемические процессы и снизить уровень распространенности кори среди населения. Если взрослый пациент не был иммунизирован в детстве, тогда ему показана двукратная вакцинация с интервалом между уколами вакцины около полугода.
Малышам, рожденным от непривитых матерей с серонегативной реакцией к коревому вирусу, вакцину вводят дважды:
- первый раз прививку ставят в восьмимесячном возрасте;
- второй раз в 1,5 года.
В шесть лет таким пациентам показано проведение ревакцинации вакциной коревой культуральной, содержащей живые микроорганизмы (вакцина ЖКВ).
Профилактическая прививка в экстренном порядке проводится только контактным лицам в течение трех дней со дня контакта с инфицированным пациентом. Детям до 12 лет дополнительно назначается инъекция человеческого иммуноглобулина, позволяющего предупредить заражение.
Можно ли делать две прививки одновременно?
Постановку двух прививок в один день в ряде случаев рекомендуют как зарубежные, так и отечественные педиатры и иммунологи.
Одновременное использование вакцин, следуя рекомендациям ВОЗ, практикуют двумя методами:
- комбинированное введение антигенов — возбудителей нескольких опасных инфекций совмещают в шприце и вводят одной инъекцией. Для этой цели разработаны комплексные вакцины: АКДС, АДС, Инфанрикс, КПК, Пентаксим и другие многокомпонентные биопрепараты. Иногда допускают смешивание в одном шприце разных вакцин, например Тетракок и АКТ-ХИБ, что должно быть указано в инструкции по применению этих вакцин;
- сочетанное введение моно- или поливакцин — осуществляют в один день, но в разных шприцах и в различные анатомические области.
Метод разнесения инъекций по разным телесным зонам, позволяет исключить феномен антигенной конкуренции, возникающей при попадании различных инфекционных агентов в один лимфатический узел и негативно сказывающейся на формировании специфического иммунитета.
Возможность комплексной вакцинации, обусловлена способностью иммунной системы функционировать в режиме многозадачности: она начинает синхронно продуцировать специфические антитела в ответ на каждого внедренного в организм агента, количество которых не существенно. Перегруженности иммунной системы при корректной постановке в один день нескольких прививок не происходит.
При одновременном проведении двух и более прививок учитывают их сочетаемость, противопоказания и особенности применения каждой из них.
Как делают вакцины: основы микробиологии
Эффективность вакцины во многом зависит от способа ее изготовления. Для этого специалистам необходимо выделить вирус, с которым предстоит работать в дальнейшем.
Исходным материалом в таком случае становятся органы и кровь людей, умерших от инфекции. После этого начинается выращивание штамма в лабораторных условиях. Стоит отметить, что в состав вакцины также входят различные животные материалы.
Так, при ознакомлении с характеристиками любого лекарственного средства подобного типа можно обнаружить такие компоненты, как:

- эмбриональные фибробласты мелких птиц;
- эмбрионы куриц;
- клеточные структуры.
Данный исходный материал проходит несколько этапов очистки и используется для выращивания вирусных штаммов. Очистка помогает снизить риск появления аллергических реакций. Однако высыпания являются допустимыми и не влияют на результат вакцинации.
Все препараты, дошедшие до людей, прошли многочисленные тесты. История показывает и то, что данные тесты проводятся на животных: мышах, хомяках и обезьянах.
Инструкция по применению вакцины
От чего прививка АКДС и куда делается укол?
Многих родителей наряду с тем, от чего прививка АКДС, также интересует и вопрос “куда ставят укол?”. Адсорбированную DTP-вакцину вводят исключительно внутримышечно. Ранее инъекцию делали в ягодичную мышцу, однако строение ягодиц ребенка таково, что там имеется достаточно большая прослойка жировой ткани.
Попадание суспензии в жировую ткань провоцирует образование долго рассасывающегося инфильтрата и снижает эффективности вакцинации.
В настоящее время вакцинный препарат вводят в передненаружную часть бедра ребенка. Детям старше полуторагодовалого возраста вакцинацию проводят в дельтовидную мышцу (в верхнюю треть плеча). Ребенку старше 7 лет допускается вводить суспензию под лопатку (в этом случае используют специальные иглы для подкожных инъекций).
Сколько раз делают прививку АКДС?
Режим первичной иммунизации предполагает введение 3-х доз вакцинного препарата, которые вводятся ребенку на первом году жизни. Здоровому, не имеющему противопоказаний к вакцинации ребенку в возрасте до 12 месяцев вакцину АКДС вводят в 3, 4,5 и 6 месяцев (интервал между инъекциями должен быть не менее 30 дней). Далее проводят ревакцинацию.
Недопустимо сокращать интервалы между введениями вакцины.
Сроки ревакцинации АКДС
Что такое ревакцинация и сколько раз делается ревакцинация? Ревакцинация — это мероприятие, целью которого является поддержание иммунитета, который выработался после предыдущих вакцинаций.
Ревакцинацию АКДС проводят однократно в 1,5 года. Если сроки вакцинации были изменены, — через 12-13 месяцев после того, как ребенок получит третью вакцинную дозу препарата.
Подготовка к прививке
Существует несколько рекомендаций относительно того, как подготовиться к прививке, чтобы ребенок перенес ее максимально легко.
Обязательными условиями успешной иммунизации являются хорошее состояние здоровья ребенка (в том числе в день прививки), высокое качество вакцинного препарата и соблюдение условий вакцинации.
Комаровский рекомендует перед прививкой:
- снизить нагрузку на кишечник ребенка (то есть огранить количество и концентрацию пищи, которую получает ребенок);
- проследить за тем, чтобы в течение 24 часов перед вакцинацией у ребенка был стул (если его не было, перед походом в поликлинику следует поставить малышу глицериновую свечку или сделать очистительную клизму);
- 2-3 дня до прививки не давать витамин Д (витамин Д отвечает за регуляцию обмена Ca в организме, а нарушения обмена Ca лежат в основе развития аллергических реакций; поэтому даже незначительная передозировка витамина Д может стать причиной того, что ребенок хуже перенесет вакцинацию);
- для снижения риска аллергических реакций за 3 дня до введения вакцины (и в течение 3 дней после нее) давать ребенку глюконат кальция (1 таблетку в сутки);
- если педиатр настаивает на приеме антигистаминных средств, их следует принимать в сочетании с глюконатом кальция;
- не кормить за час до прививки и как можно дольше после нее (хорошо, если получится выдержать часа 3);
- не допускать дефицита жидкости (в том числе не одевать ребенка слишком тепло, чтобы он не потел и не терял жидкость перед прививкой);
- в течение нескольких дней не вводить новые продукты.
Какие прививки и в каком возрасте делают детям?
Вакцинация предусмотрена сразу после рождения малыша. Это правильно, ведь иммунитет новорожденного слишком слаб, а болезней вокруг слишком много.
Названия и последовательность введения вакцин с рождения до 12 месяцев
Прививки в роддоме (на 2018 год):
- 1-е сутки после рождения – против гепатита В. Это прививка первоочередная, поскольку при родах есть вероятность инфицирования малыша от мамы. Врачи, конечно, проверяют рожениц на носительство. Но часто вирус гепатита находится в стадии инкубации и не «виден» при диагностике. Если новорожденный заражается гепатитом, то болезнь вероятнее всего будет протекать бессимптомно, переходя в неизлечимую форму. Для грудничков такой исход очень вероятен – 95%;
- 3-7 день – БЦЖ (защита от туберкулёза). Прививание обязательно, поскольку бациллу грудничок может поймать, где угодно. ВОЗ признал эту инфекцию самой опасной в мире: страшнее онкологий и СПИДа. В нашей стране туберкулёз, к сожалению, очень распространён. Прививание ведётся только после пробы Манту. Если тест отрицательный – проводятся ревакцинации (в 7 и 14 лет).
Иммунизация до года:
- в месяц жизни – повторно от гепатита В;
- в 2 мес. – иммунизация против пневмококковой инфекции;
- в 3 мес. – от полиомиелита (только инактивированные вакцины) + АКДС (сразу от коклюша, дифтерии и столбняка);
- 4, 5 мес.– повторно от пневмококковой инфекции;
- 4 и 5 мес. – повторно против полиомиелита и АКДС;
- в полгода – третья прививка от гепатита В, АКДС и полиомиелита;
- в год – КПК. Поливакцина от кори, паротита и краснухи.
На этом «активная фаза» прививания заканчивается, далее следуют редкие ревакцинации (бустерные дозы).
Какие вакцины ставят детям в 1,5-6 лет?
После года жизни:
- 1,5 года – ревакцинация АКДС + полиомиелит;
- 20 мес. – 2-я ревакцинация от полиомиелита;
- 6 лет – повторно от КПК.
График иммунизации с 7 до 14 лет
График иммунизации с 7 до 14 лет:
- в 7 лет – 1-я ревакцинация от туберкулёза (Манту отрицательная), 2-я ревакцинация от столбняка и дифтерии;
- в 8 лет – 2-я ревакцинация АДСМ (нет коклюшной составляющей);
- 13 лет – вакцинация от краснухи (девочкам) и против вирусного гепатита В (не привитым ранее);
- в 14-15 лет – 3-я вакцинация от дифтерии, столбняка и полиомиелита + 2-я ревакцинация от туберкулёза.
У каждой вакцины свои сроки постановки, дозы и техника введения. Протективный иммунитет в редких случаях достигается одноразовой иммунизацией, обычно требуются многократные прививания, поскольку со временем необходимое число антител снижается, и нужно его восполнение.
? С какого возраста по закону ребенок может сам принимать решения о необходимости вакцинации
По закону перед каждой вакцинацией врач должен рассказать о возможных побочных последствиях прививок и об их противопоказаниях. В ответ пациент подписывает информированное добровольное письменное согласие, которое подтверждает, что он осознает возможные риски и согласен на иммунизацию. Постановка прививки без письменного согласия противозаконна, согласно .
Также с 15 лет на все действия ребенка распространяется врачебная тайна: то есть врачи не смогут проинформировать родителей о решении ребенка поставить прививку или отказаться от нее без письменного согласия подростка (по , ).
В чем состоит опасность прививок?
Опасность прививок так же, как и их эффективность, не может быть доказана на все сто процентов. Именно поэтому врачи и пациенты разделились на два лагеря, не найдя общего языка. Вместе с тем существует серьезная угроза для жизни тех, кто не может выразить свое мнение самостоятельно – для новорожденных.
Существует несколько основных фактов, доказывающих, что вакцинация в таком возрасте может быть опасной:
- доказано, что вакцины являются одной из причин смерти грудных детей;
- дозы, предназначенные для новорожденных, совпадают с дозировкой, используемой для вакцинации более взрослых детей. Такое решение не может пройти без последствий для организма малыша;
- большинство инфекционных заболеваний организм ребенка может побороть без посторонней помощи. Кроме того, в таком случае вырабатывается постоянный иммунитет, прививка же дает иммунитет лишь на определенное время;
- согласно исследованиям, привитые дети болеют гораздо чаще своих сверстников, отказавшихся от вакцинации;
- компоненты, входящие в состав вакцины, могут вызвать аллергию. В некоторых случаях происходит отравление токсинами;
- при подавлении инфекций и вирусов с помощью прививок ограничивается возможность переболеть недугом. А, как известно, большинство болезней протекают гораздо легче в более раннем возрасте;
- препарат способен оказывать значительное влияние на работу мозга. Это еще одна причина появления слабоумия у детей.
Именно поэтому большинство врачей заявляют о том, что каждому ребенку необходим индивидуальный подход, особенно, если дело касается прививок.
Настоятельно рекомендуется отказаться от прививок до тех пор, пока ребенок не сможет сформировать собственный иммунитет: к пяти-шести годам его жизни.
Особенности вакцинации многокомпонентными прививочными составами
 Компонентные прививочные составы представляют собой раствор, предназначенный для профилактики сразу нескольких заболеваний. Такой способ вакцинации является наиболее удобным для лечения детей и подростков.
Компонентные прививочные составы представляют собой раствор, предназначенный для профилактики сразу нескольких заболеваний. Такой способ вакцинации является наиболее удобным для лечения детей и подростков.
К препаратам подобного типа относится Пентаксим, предназначенный для профилактики столбняка и дифтерии.
Основная особенность введения препарата состоит в том, что лечение разделяется на курс, при котором необходимо делать уколы несколько раз, с перерывами в указанное количество дней. Стоит отметить, что большинство детей, имеющих сформированный иммунитет, переносят вакцинацию легко.
Не рекомендуется использовать компонентные прививочные составы в случаях, когда ребенок имеет серьезные хронические заболевания или также слабую иммунную систему.
Возможные побочные эффекты и осложнения
Иногда после введения вакцины у ребенка возникают побочные эффекты и осложнения. Причиной их появления являются индивидуальные особенности организма ребенка.
К числу осложнений, которые можно считать нормой, относят:
- повышение температуры до 37 С;
- плаксивость или сонливость;
- ухудшение аппетита;
- вялость.
Как правило, перечисленные симптомы имеют временный характер и проходят в течение первых двух суток после проведения вакцинации. Поэтому обращаться к доктору за помощью в подобных случаях не следует.
Помимо эффектов общего характера, которые не представляют опасности для жизни и здоровья детей, также могут возникать и серьезные осложнения в виде:
- повышения температуры до 38 С и более;
- появления судорог;
- болей в животе, рвоты и расстройства желудка;
- отечности дыхательных путей;
- сильной отечности и покраснения кожи в месте укола.
В случае обнаружения патологий необходимо в срочном порядке обратиться за помощью к врачу, поскольку для устранения перечисленных выше состояний будет необходима врачебная помощь.
Чем опасна коревая инфекция?

Корь – инфекционное заболевание, которое обладает высокой контагиозностью и часто провоцирует развитие осложнений. Инфекция передается от зараженного человека к здоровому воздушно-капельному пути. Известный также внутриутробный путь передачи вируса кори от инфицированной беременной женщины к плоду.
Сначала корь проявляет себя как банальная простуда. У ребенка отмечаются жалобы на боли в горле, кашель, повышение температуры тела. Через 3-4 дня после развития катаральных признаков на теле больного появляется характерная сыпь, которая локализируется в первый день на лице, а потом распространяется по всему кожному покрову. Наибольшее количество возбудителя ребенок выделяет в продромальный период и на этапе катаральных проявлений инфекции.
Корь опасна своими последствиями. Без незамедлительной терапии дети могут столкнуться с тяжелыми поражениями дыхательной сферы в виде пневмонии, ларинготрахеита, плеврита, а также заболеваниями нервной системы, среди которых менингит, энцефалит и другие. Корь может сопровождаться расстройствами пищеварения, в частности, колитами и энтеритами.
Я студент
Молодые взрослые, особенно проживающие в тесных коллективах (общежитиях или казармах), должны быть привиты по возрасту согласно национальному календарю. А также ежегодно проходить сезонную вакцинацию от гриппа и ревакцинацию от клещевого энцефалита, если живут в эндемичной зоне.
Сверх календаря можно провести вакцинацию от следующего списка заболеваний:
коклюш (даже если в детстве был привит или переболел, особенно если пропустили ревакцинацию от дифтерии и столбняка в 14 лет);
ВПЧ (если не был привит в подростковом возрасте);
ветряная оспа и гепатит А, если не болел и не привит.
Особое внимание стоит уделить менингококковой инфекции. Из-за изменения образа жизни подростки и молодые взрослые имеют повышенные риски столкновения с этой крайне неприятной бактерией
Кроме того, они могут стать ее источником для младших братьев и сестер и пожилых родственников, которые уязвимы для нее.
Прививка против гепатита В
В первые 12 часов жизни малыша вакцинируют против вирусного гепатита В. Вирусный гепатит В — инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы — от этапа, когда человек является носителем вируса, до острой печеночной недостаточности, цирроза печени и рака печени.
Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в один и шесть месяцев. В случае если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в один, два и 12 месяцев. Иммунитет сохраняется до 12 лет и более.
Платная или бесплатная вакцинация?
В нашей стране все прививки для новорождённых являются бесплатными, а препараты сертифицированными. Но если родители принимают решению прививать своего ребёнка в частной больнице с использованием не отечественной, а импортной вакцины, то это может обойтись дорого. Но и в государственных поликлиниках бывают ситуации, когда вакцина для ревакцинации может закончиться, в таком случае родителям предлагается возможность приобрести препарат в аптеке.
Оба этих вариантов имеют место, но если всё же выбор падает на платный вариант прививания, необходимо принимать во внимание множество факторов, которые заключаются в необходимо показать новорождённого педиатру. Врач должен провести осмотр, и только после его одобрения на прививание, можно покупать вакцину
Также важно правильно хранить вакцину необходимо при соблюдении специальных температурных условий, а её транспортировка должна производиться только в сумке-холодильнике. При несоблюдении таких условий, препарат считается испорченным, и медицинский работник уже не имеет право его ввести
При приобретении вакцины, важно сохранить сертификат, который после должен быть передан в поликлинику.
? Вакцина от коронавируса
На создание вакцины от коронавируса многие возлагают огромные надежды и отдают ей решающую роль в победе с пандемией. По этой причине практически все мировое научное сообщество сконцентрировалось на разработке лекарств и вакцин от коронавирусной инфекции.
Пока вакцина от коронавируса находится на стадии разработки и готовых образцов для промышленного производства в мире нет. На разработку эффективной вакцины уходит немало времени:
- Первоначально необходимо выделить сам вирус и расшифровать его генетическую структуру.
- Создать экспериментальные формулы и растворы.
- Провести исследования на клетках и животных.
- Испытать вакцину на добровольцах.
Пока большая часть прогнозов (включая мнение ВОЗ) сводится к тому, что препарат станет доступным только к концу 2020 года. Однако по самым смелым оценкам, выпуск вакцины начнут в РФ уже к концу лета. Степень готовности вакцины зависит от страны: в США, Гонконге и Великобритании ее уже тестируют на людях.
Но у ученых есть определенные опасения, что COVID-19 мутирует и тогда вакцину против него создать не удастся, либо она будет иметь ограниченную эффективность, как при вирусе гриппа. Также некоторые исследователи полагают, что к моменту создания вакцины пандемия сама пойдет на спад.
В России сегодня разрабатывается более 47 вакцин от коронавируса, из них 5 препаратов находятся на стадии клинических испытаний.
В дальнейшем вакцинацию от коронавируса смогут проводить дважды в год, как и от гриппа.
Как и любые попытки иммунизации, потенциальные прививки от коронавируса встречают сопротивление и протест со стороны антипрививочного движения. Сторонники «теории мирового заговора» считают, что под видом вакцинации от коронавируса население собираются чипировать: такие чипы в дальнейшем якобы будут взаимодействовать с вышками связи 5g.
Другая часть противников предполагает, что истинная цель вакцины – борьба с перенаселением и сокращением численности населения. Третья группа вовсе не верит в существование вируса и считает, что под видом борьбы с пандемией «мировое правительство» решает собственные задачи. Акции протеста против вакцинации уже проходили в США, Германии и Казахстане.
Пропаганда антипривовочников проводится столь активно, что это стало поводом для властей некоторых стран задуматься о необходимости принудительной вакцинации. Антипрививочное движение может создать серьезные проблемы при достижении цели о формировании коллективного иммунитета. Для того чтобы избежать «второй волны» распространения коронавирусной инфекции, иммунитетом должны обладать до 60-70% населения страны, а если большая часть граждан откажется от вакцинации, то она будет бессмысленна.
Как изменилось законодательство для борьбы с COVID
Что такое повсеместный масочный режим
Пока поводов для принудительной вакцинации у России нет. По опросу ВЦИОМ (от мая 2020 года), 59% жителей РФ хотели бы привиться от коронавируса. Но большинство жителей (70%) считают, что им должны оставить право выбора: делать ли прививку или нет. При этом на фоне европейских государств в России достаточно высок процент противников прививки от коронавируса: против вакцинации выступают более 35% россиян, тогда как в Германии армия противников насчитывает 9%, Франции – 18%, Великобритании – 9%, Австрии – 16%.
Пока мировое сообщество не пришло к однозначной позиции по вопросу того, как нужно проводить вакцинацию. В Германии делают ставку на сознательность населения и предпочли пойти по добровольному пути. В Италии предполагают выбрать обязательную вакцинацию.
В России действует порядок ускоренной регистрации медпрепаратов в условиях ЧС, что позволяет распространить его на внедрение в производство вакцины от коронавируса.
Противопоказания при проведении прививок
Факторы, которые могут стать причиной отмены или переноса прививки, делятся на абсолютные и относительные. Абсолютными считаются факторы, при которых проведение прививки является опасным для жизни и здоровья. К ним относятся:
- Тяжелые аллергические реакции на препарат – отеки и покраснения размером больше 8 см в области укола, повышение температуры до 40 ºС, анафилактический шок, судороги.
- Иммунодефицит. В этом случае возможна замена препаратов с живыми возбудителями инактивированными препаратами. Однако следует помнить, что эффективность последних может быть ниже.
К относительным факторам относят те, при которых вакцинация может быть небезопасной или не принесет эффекта:
- ОРВИ. Прививку рекомендуется перенести до выздоровления.
- Заболевания сердца, почек, диабет. Прививку можно проводить только после разрешения специалиста.
- Недоношенность. Обычно прививку можно проводить после набора ребенком нормального веса.
Следует иметь в виду, что такие реакции, как небольшое покраснение, болезненность и припухлость в места укола, повышение температуры, являются нормальными и проходят спустя несколько дней после процедуры. Также после прививок от кори и краснухи могут наблюдаться слабые симптомы, характерные для этих заболеваний – сыпь, насморк и кашель.
Какие прививки требуют ревакцинации
На сегодня создано большое количество прививок, которые начинают вводить еще в раннем возрасте.
- Первая вакцинация происходит в родильном доме, чтобы ребенок смог сразу выработать иммунитет к вирусу туберкулеза и гепатита В.
- Другие вакцины вводятся малышу в первый и второй год жизни по определенной схеме, прописанной в календаре прививок. Иногда на этапе вакцинации все и заканчивается.
Но есть категории вирусов, которые могут навредить человеку значительно позже, когда агент исчерпает свой ресурс противостояния. Такое ослабление наступает неожиданно и не в подходящий момент.
Чтобы облегчить жизнь людей, медики проводят ревакцинацию. Ее сроки проведения высчитываются ото дня первой или последующей вакцинации. Это относится к следующим видам прививок:
- туберкулез (в исключительных случаях);
- АКДС;
- краснуха;
- паротит;
- корь;
- полиомиелит;
- гепатит В.
В остальных случаях достаточно введения препарата один раз, чтобы иммунитет сформировался на всю жизнь.
Способы вакцинации
Биотехнология вакцин — процесс получения препарата, который необходим для профилактических целей или лечения от инфекционных болезней.
Введение вакцины зависит от типа препарата. Способы вакцинирования:
Внутримышечные инъекции
Этот способ считается самым распространенным и идеально подходит для маленьких детей. Детям до двух лет прививка ставится в бедро, а подросткам и взрослым – в верхнюю часть плеча.
Внутримышечно вводят препараты АКДС, вирусный гепатит, вакцину от гриппа. Для вакцинации выбираются места, где меньше подкожного жира. Попадание препарата в этот слой делает прививку менее эффективной, а в некоторых случаях может вообще не дать должного результата.
Перорально
Таким способом вводят вакцины, выпускающиеся в капельной форме.
Вакцинация и ревакцинация проводится в одни и те же места.
Главное условие введения нескольких вакцин за один раз: проверить их совместимость и выбрать разные участки для введения.
Например, одну в ногу, вторую – в левую руку, третью – в правую руку.
Но врачи не советуют совмещать более двух вакцин.
Для детей оптимальным способом вакцинации считаются капли, драже. Самым инновационным способом принято считать ингаляционный. Он идеально подходит для медицинских учреждений с большим потоком людей, потому что прививает большое количество человек в минимальные сроки.
Как минимизировать риск осложнений при вакцинации ребенка?
Что же делать? Как родители могут минимизировать риск осложнений при вакцинации ребенка?
Врач-педиатр Лариса Егорова прокомментировала ситуацию с вакцинацией так:
Относительно АКДС, соглашусь, коклюшный компонент аллергичен и является причиной развития всех фиксируемых осложнений. Но если ребенок до года заболевает коклюшем, то очень большой процент летального исхода, поэтому все-таки эту прививку делают. Да, в ней содержится:
- ртуть
- формальдегид
но с каждым годом изготавливаются все более чистые вакцины и отечественные, и зарубежные, а совсем обойтись без этих стабилизаторов невозможно.

При вакцинации нужен индивидуальный подход
Егорова добавила, что при вакцинации нужен индивидуальный подход. Он осуществляется самими медиками: в том случае, если ребенок:
- слабый
- родившийся не очень благополучно
ему делается врачебный отвод от прививок.
Подводя итог, приведем слова известного детского врача Евгения Комаровского:
К сожалению, подавляющее большинство лекарственных препаратов способно в редких случаях вызвать серьезные побочные последствия.
К примеру, прием антибиотиков может привести к:
- развитию псевдомембранозного колита
- дисбактериозу
Но поскольку очевидно, что вероятность летального исхода от нелечения пневмонии гораздо выше, никому не приходит в голову отказываться от антибиотиков.
Многочисленные:
- «травники»
- пропагандисты «естественных» родов
- биоэнерготерапевты
- колдуны и тому подобная публика
часто агитируют за отказ от официальной медикаментозной медицины небескорыстно — таким образом они продвигают свои услуги. Беда в том, что расхлебывать последствия их пропаганды приходится родителям и «официальным» медикам потом приходится справляться с последствиями медицинского «диссидентства».
Встройте «Правду.Ру» в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в или в
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во , Фейсбуке, Твиттере, Одноклассниках…
? Путешественникам за границу
Для путешествия в страны с благоприятной эпидемобстановкой достаточно прививок по российскому Национальному календарю и дополнительные делать не придется. Вакцинация в ряде случаев позволит избежать возможных проблем со здоровьем в поездке, но не всегда обязательна и оправдана.
Ряд вакцин является желательными в зависимости от направления поездки. Например, при выезде к морю с ребенком желательно привиться от гепатита А и ротавирусной инфекции, при поездке в Бразилию или Индию – от желтой лихорадки, на Дальний Восток – от клещевого энцефалита. В отношении рекомендованных прививок вопрос – делать их или нет – остается на усмотрение путешественника.
Узнать о необходимых прививках перед поездкой можно в рекомендациях от туроператора, у терапевта, специалиста по иммунопрофилактике или педиатра.
Другие прививки для путешественников обязательны и без них туристов могут не пропустить на паспортном контроле. В числе необходимых прививок – вакцина от желтой лихорадки при поездке в африканские страны (в их числе Габон, Ангола, Гана, Конго, Камерун, Нигер и пр.) и от менингококковой инфекции – при выезде в Саудовскую Аравию. В этих странах высок риск заразиться смертельно опасной болезнью, поэтому за вакцинацией туристов тщательно следят.
Также к обязательной относят иммунизацию:
- от брюшного тифа – при поездке в Африку, Латинскую Америку и Азию (кроме Монголии, Казахстана и Японии);
- от бешенства – при поездке в Азию и Латинскую Америку.
Сделать прививку перед поездкой можно в поликлинике или в платном медицинском центре. В отношении прививок от желтой лихорадки ведется особый контроль.
Сумма долга для ограничения выезда за границу
Может ли ребенок путешествовать один
Можно ли прививать от ковида пожилых людей?
Ассоциация организаций по клиническим исследованиям (АОКИ) призвала Минздрав отложить регистрацию Гам-КОВИД-Вак за день до того, как этот шаг был сделан. Одним из аргументов противников регистрации было отсутствие данных о безопасности вакцины для пожилых людей.
Влияние прививки от ковида на людей старше 60 лет начнут исследовать в ходе третьей фазы клинических испытаний, об этом сообщил Александр Гинцбург 11 августа.
«Сейчас начнется пострегистрационная фаза исследований вакцины, одна из задач – исследование возможности ее применения в плане безопасности и иммунногенности для людей старше 60 лет, даже для 90-летних будет исследоваться», – сказал он «Интерфаксу».
По словам исполнительного директора АОКИ Светланы Завидовой, третья фаза клинических испытаний должна предшествовать регистрации препарата, а не наоборот. Пострегистрационной считается четвертая фаза, заявила она «Милосердию.ru».
Но сокращенная процедура клинических испытаний действительно соответствует законодательству. Она разрешена постановлением правительства № 441 от 3 апреля 2020 года и ее можно применять до 1 января 2021 года.
Я беременна
Будущей маме рутинно рекомендованы только две прививки. Прививка от гриппа (сезонно) делается на любом сроке беременности. Часто можно встретить рекомендации о вакцинации против гриппа во 2 и 3 триместрах, но они связаны с тем, что в первом триместре наиболее высока вероятность самопроизвольного прерывания беременности. Если накануне женщина сделает прививку, то будет крайне сложно убедить ее, что не в прививке причина.
Прививка от коклюша-дифтерии-столбняка проводится в III триместре в каждую беременность вне зависимости от срока давности предыдущей ревакцинации. Ее цель — достижение максимального уровня антител к коклюшу в кровотоке беременной женщины. В последнем триместре эти антитела переходят через плаценту ребенку и защищают его от опасной для него инфекции первые 2-3 месяца, до момента, когда он получит свою первую календарную прививку от этой инфекции.
Другие неживые вакцины во время беременности применяются по эпидемическим показаниям (бешенство, гепатиты А и В, менингококк) в случае контакта или высокого риска заболеть, а вот живые вакцины (корь-краснуха-паротит, ветряная оспа) противопоказаны. Экстренная профилактика от инфекций, предупреждаемых живыми вакцинами, проводится при помощи иммуноглобулинов и сывороток.
Какие осложнения возможны после прививки?
Разработчики сообщают только о кратковременном подъеме температуры до 37-38 градусов и легкой головной боли. Эта проблема «снимается таблеткой парацетамола», сказал Александр Гинцбург в интервью телеканалу «Россия-24» (цитату приводит РИА Новости).
«У этого препарата нет прямой токсичности, нет каких-то повреждающих действий, которые наблюдаются примерно в течение месяца», – сообщил главный научный сотрудник НИЦ им. Гамалеи Анатолий Альтштейн в эфире радиостанции «Говорит Москва».
Более отдаленные последствия прививки можно будет изучить во время третьей фазы исследований, добавил он.
Людям, которые решатся на вакцинацию от ковида в августе и сентябре, установят на телефон специальные приложения, которые позволят им описывать свое состояние медикам и оперативно связываться с ними в случае необходимости, рассказал «Ведомостям» Кирилл Дмитриев, глава Российского фонда прямых инвестиций (РФПИ) (фонд частично финансировал разработку вакцины в НИЦ им. Гамалеи).