Энтеровирусный синдром “рука-нога-рот” у детей, взрослых, профилактика и лечение
Содержание:
- Меры профилактики – как уберечь ребенка от заражения вирусом Коксаки?
- Лечение синдрома «рука-нога-рот»
- Возбудитель инфекции
- Чем лечить энтеровирусную инфекцию?
- Причины возникновения и симптомы судорог
- Болезнь рука-нога-рот
- Боли, возникающие впереди и (или) сзади бедра
- Немеет левая рука у мужчины. Немеет левая рука от плеча до пальцев – причины
- Сердечно-сосудистые заболевания
- Какими симптомами и признаками может проявляться синдром руки-ноги-рот? Как может развиваться эта болезнь?
- Лечение
- Причины
Меры профилактики – как уберечь ребенка от заражения вирусом Коксаки?
Точно выработанных мер, которые бы помогали в борьбе с Коксаки, нет. Данный вирус очень заразен, и передается по воздуху, через кашель, через грязные руки и предметы, и проч., что позволяет определить самые «слабые места» и вовремя «подстелить соломки».
- Тщательно моем руки после улицы и учим ребенка мыть их правильно.
- Воспитывает в целом навыки гигиены у ребенка.
- Не кушаем немытые овощи и фрукты.
- В период эпидемий (весна, осень) стараемся не посещать без нужды мероприятия и места с серьезным скоплением людей (поликлиники, праздники, и проч.).
- Перед выходом на улицу смазываем носовые проходы (себе и чаду) оксолиновой мазью.
- Закаляемся, кушаем витамины, правильно питаемся, соблюдаем режим дня – укрепляем организм!
- Часто проветриваем помещение.
- Регулярно моем игрушки и прочие предметы, с которыми играет ребенок. Рекомендуется ошпаривать их кипятком (вирус погибает мгновенно при кипячении и в течение 30 минут – при температуре 60 градусов).
- Воду используем только очищенную!
- Продукты питания при возможности ошпариваем кипятком.
- Чаще стираем белье и одежду, при возможности – кипятим, обязательно проглаживаем.
Нельзя не сказать и о популярных курортах, на которых уже на протяжении многих лет специалистами наблюдается активное распространение Коксаки.
Например, Сочи, курортные города Турции, Кипр, Таиланд и проч. О данном факте туроператорами обычно умалчивается, поэтому кто предупрежден, как говорится, тот вооружен. Проще всего заразиться на курортах – в бассейне при отеле и в самих отелях, если уборка проводится некачественно.
Не забывайте уточнять перед поездкой об эпидемической обстановке на том или ином курорте, и выбирайте места отдыха, где риск «подцепить заразу» минимален.
Вся информация на сайте носит ознакомительный характер и не является руководством к действию. Точный диагноз вам может поставить только врач. Убедительно просим вас не заниматься самолечением, а записаться к специалисту! Здоровья вам и вашим близким!
Лечение синдрома «рука-нога-рот»
Специфического противовирусного лечения для данного недуга нет. Больным назначают диету, которая щадит слизистую оболочку рта (рекомендуется максимально измельченная, жидкая и теплая пища, острые, кислые и соленые блюда исключаются), обильное питье для устранения интоксикации, а также лекарственные средства для уменьшения воспалительных изменений в ротовой полости и снижения температуры тела. При сильном зуде пациентам прописывают антигистаминные препараты.
Лечение стоматита, основного и самого неприятного проявления данного недуга, включает:
- Полоскания отварами растений (ромашки, шалфея) или растворами, приготовленными из аптечных препаратов несколько раз в день.
- Обработку воспалительных элементов облепиховым маслом, масляным раствором хлорофиллипта.
- Опрыскивание ротовой полости специальными спреями с антисептическим и противовоспалительным действием.
После каждого приема пищи также желательно полоскать рот, чтобы остатки еды не раздражали воспаленную слизистую оболочку, не причиняли больному дополнительный дискомфорт и не провоцировали присоединение вторичной бактериальной или грибковой инфекции.
Из жаропонижающих средств предпочтение следует отдавать препаратам парацетамола и ибупрофена.
Что касается лечения сыпи на коже, то она проходит самостоятельно без применения каких-либо медикаментозных средств.
Возбудитель инфекции
кишечнике
- ЕСНО – эховирусы, очень схожи с вирусом Коксаки по своим особенностям и клиническим проявлениям заболевания, которые они вызывают, их часто объединяют в одну группу;
- Вирус полиомиелита – особо опасная инфекция, поражающая нервную систему, и приводящая к параличам и инвалидности;
- Риновирусы – вирусы, вызывающие ОРВИ, поражают в большей степени слизистую оболочку верхних дыхательных путей, особенно носа и околоносовых пазух;
- Энтеровирусы человека, включая вирус гепатита А.
Характеристика вирусов Коксаки и ЕСНО
| Семейство | Пикорновирусы (Picornavirales) – маленькие РНК-вирусы |
| Род | Энтеровирусы (Enterovirus) |
| Группы и серотипы | Существует две группы и 29 серотипов вирусов Коксаки:
Вирус ЕСНО включает 32 серотипа. |
| Размеры | Около 28 нм, а вирус ЕСНО еще мельче – до 14 нм. |
| Как на вирус действует холод? | Коксаки не гибнет даже после замораживания до -70oС. В таких условиях сохраняется годами, а после размораживания продолжает свою жизнедеятельность. |
| Устойчивость к высоким температурам | Вирус слабо устойчив к высоким температурам, при 60oС разрушается в течение 30 минут. А при кипячении он погибает практически мгновенно. |
| Существуют ли энтеровирусы в окружающей среде? | Вирионы Коксаки определяются в фекалиях больного. С фекалиями вирус может попасть в сточные воды, водоемы, водохранилища и водопроводные трубы, и даже на поля и огороды. Вирус сохраняет свои патогенные свойства в воде и на продуктах питания, причем в течение достаточно длительного периода, 18-100 дней. На обычных предметах (игрушках, посуде, дверных ручках) при комнатной температуре вирус не погибает в течение недели. |
| От чего погибает вирус Коксаки и ЕСНО? |
Высокие температуры, кипячение, высушивание; вирус устойчив к воздействию кислот, эфиров, спиртов и лизола (ингредиенты многих дезинфицирующих средств, в том числе и для обработки рук). |
| Кого поражает вирус Коксаки и ЕСНО? | Человека, а также некоторые виды обезьян. В лабораторных условиях заражают мышей. |
| Эпидемиология | Коксаки и ЕСНО распространены на всех континентах и во всех странах мира, особенно в регионах с умеренным и субтропическим климатом. Вирус любит повышенную влажность. Энтеровирусы способны вызвать единичные случаи, вспышки заболевания и эпидемии в рамках одного региона или целой страны. Наиболее восприимчивый контингент – дети, особенно дошкольного возраста. Обычно наблюдается сезонность вируса Коксаки, с пиками заболеваемости в период с июля по октябрь. Но и в холодное время также встречаются вспышки энтеровирусных инфекций. |
*
Как передается вирусная инфекция Коксаки?
Источник заражения:
- больной человек;
- вирусоноситель.
Пути инфицирования вирусом Коксаки:1. Контактный и фекально-оральный путьпитьевую водупитаниягигиены2. Воздушно-капельный путькашлячихания3. Трансплацентарный путь
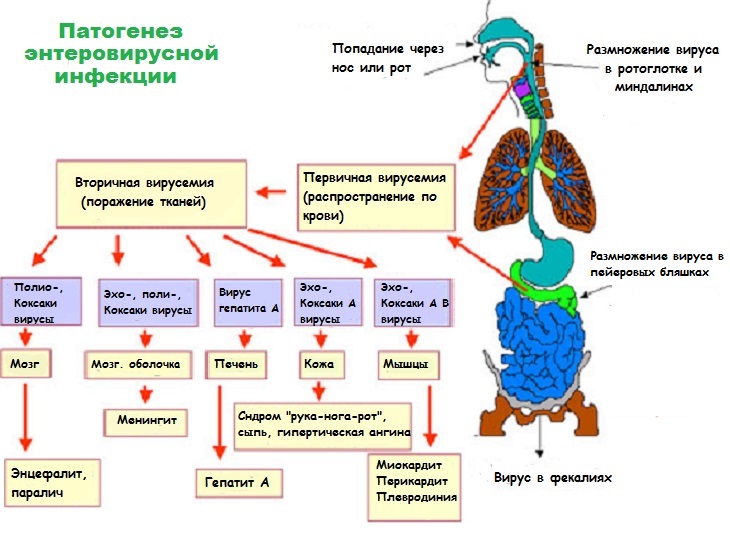
Патогенез Коксаки: что происходит в организме?
Какие органы и ткани может поражать вирус Коксаки?
- Слизистые оболочки носоглотки, ротовой полости и миндалины;
- лимфатические узлы всех групп, особенно кишечника (пейеровы бляшки);
- мозг и его оболочки;
- кожа;
- мышечная ткань, в том числе миокард;
- реже – слизистые оболочки кишечника, глаз, клетки печени;
- эмбрионы и плод во время беременности.
Чем лечить энтеровирусную инфекцию?
Каких-то специальных препаратов для лечения энтеровирусного везикулярного стоматита сегодня не существует. И при обычном течении инфекции, без осложнений, больной ребенок лечится в домашних условиях. Для облегчения его самочувствия могут использоваться жаропонижающие (парацетамол, ибупрофен) и обезболивающие препараты.
Если сыпь сопровождается сильным зудом, то, посоветовавшись с врачом, можно дать ребенку антигистаминный препарат (дезлоратадин, левоцетиризин).
Ирина Геннадьевна: «При обильных высыпаниях ребенок может сильно страдать от болезненных ощущений в тех местах, где появилась сыпь. Поэтому нужно посоветоваться с врачом и обязательно использовать обезболивающий препарат. Также можно обрабатывать наиболее болезненные участки кожи анестезирующим аэрозолем. Можно периодически охлаждать кожу с помощью влажных компрессов.
Сильный кожный зуд помогут уменьшить местно действующие антигистаминные препараты. Горло желательно несколько раз в день полоскать настоями календулы, ромашки, шалфея
Также очень важно, чтобы ребенок получал достаточное количество жидкости, т.к. из-за сильной боли при глотании он может отказываться от питья, а это приводит к обезвоживанию
При благоприятном течении энтеровирусной инфекции такого лечения вполне достаточно для того, чтобы через 7-10 дней наступило выздоровление.
Все это может быть признаком развивающегося осложнения со стороны нервной или сердечно-сосудистой системы, и тогда нужна будет госпитализация».
Причины возникновения и симптомы судорог
Возникают судороги нижних конечностей по причине:
- напряженности;
- нарушения кровообращения бедра, голени или ступни;
- влияния низкой температуры и холода;
- переживания сильного стресса.
Спровоцировать недуг способны:
- резкие перепады температур;
- растяжения мышц ввиду неловкого движения, при смене позы;
- заболевания позвоночника, нарушение деятельности спинного мозга;
- дефицит или избыток минеральных веществ, витаминов;
- варикозное расширение вен;
- длительное отсутствие физической активности;
- ношение неудобной обуви, постоянное хождение на каблуках;
- сильная мышечная усталость ввиду продолжительных спортивных тренировок,
- длительного интенсивного движения, бега;
- обезвоживание;
- болезни ЦНС;
- злокачественные образования, опухоли мозга (спинного и головного);
- инфекционные заболевания;
- нехватка воздуха (вызывает кислородное голодание, приводящее к
- неконтролируемым сокращениям мышечных волокон);
- плоскостопие;
- гестозы (спазмирования мышц у беременных);
- сбои в работе эндокринной системы (дефицит или избыточное продуцирование гормонов);
- интоксикации организма, последствия приема медикаментов, отравления ядовитыми веществами;
- избыточная масса тела;
- беременность.

Появление ночных судорог часто связывают с:
- ростом и развитием (проявляются в детском возрасте от 4 до 7 лет);
- периодом полового созревания у подростков;
- интенсивными физическими нагрузками (характерно для спортсменов);
- старением и изнашиванием организма (возникают у пожилых людей).
Характерные симптомы патологии:
- острая, постоянно нарастающая боль, ногу сильно тянет;
- укорочение и уплотнение икроножной мышцы;
- непроизвольное сгибание стопы;
- нарушение мозговой деятельности;
- учащение сердцебиения.
Часто патологии сопутствуют энурез, самопроизвольная дефекация.
Болезнь рука-нога-рот
Название этого заболевания происходит от английского Hand, Foot, And Mouth Disease, HFMD
Что нужно знать о болезни рука-нога-рот Болезнь рука-нога-рот (HFMD) вызывается вирусом Коксаки, из семейства энтеровирусов. HFMD чаще всего поражает детей в возрасте до 10 лет, однако заболеть этой инфекцией могут люди любого возраста. Болезнь проявляется лихорадкой (высокой температурой), и красными пятнами с пузырьками в центре. Чаще всего сыпь при HFMD располагается во рту (язык, десны), на руках и ногах (отсюда название болезни),
но может поражать также ягодицы, особенно перианальную область, и проявляться единичными элементами на любом участке тела. Как правило, HFMD длится около 10 дней, подъем заболеваемости обычно приходится на осень. Ваш ребенок не может заразиться HFMD от животных.
Лечение болезни рука-нога-рот Не существует противовирусных препаратов, способных подавлять энтеровирусы. Организм справляется с этим заболеванием самостоятельно. Суть лечения сводится к облегчению симптомов ребенка, профилактике обезвоживания и выявлении осложнений.
Лекарства Вы можете давать вашему ребенку препараты на основе ибупрофена или парацетамола, для снижения лихорадки и облегчения боли во рту. Посоветуйтесь со своим врачом об оптимальной дозе и методе введения препарата.
NB! Никогда не давайте вашему ребенку аспирин, без разрешения врача — так как аспирин провоцирует развитие крайне тяжелого заболевания — синдрома Рейе. Встречаются рекомендации о применении гелей с лидокаином для местной анестезии язвочек и воспалений во рту.
Режим игры и отдыха Если ваш ребенок чувствует себя уставшим или больным — позвольте ему отдыхать как можно больше. Если же ваш ребенок имеет игривое настроение, энергичен и весел — не настаивайте на отдыхе, пусть играет и проводит день в своем обычном режиме.
Диета
Если у вашего ребенка есть болезненные язвы в полости рта, он, скорее всего, станет меньше есть или полностью откажется от еды и питья
Важно не только обезболивать ребенка, но и предлагать ему мягкие, пюреобразные, легкоусвояемые продукты, не раздражающие слизистую рта. К ним относятся йогурты, пудинги, молочные коктейли, желе, пюре и тд
Будет лучше, если эти продукты будут прохладными, или комнатной температуры — но не горячими.
Не давайте ребенку острых, соленых и кислых продуктов. Не давайте цитрусовые соки и газированные напитки. Эти жидкости могут усилить боль во рту вашего ребенка. Предлагайте пить из чашки, а не из бутылки — так как отрицательное давление при сосании также усиливает боли и способствует травме слизистой и кровотечению. Пить через соломку — безопасно, поэтому она может стать полноценной альтернативой бутылочке, особенно при афтах на губах и кончике языка.
Школа и детский сад
Ваш ребенок может вернуться в детский коллектив сразу после стихания лихорадки и общего недомогания, и после исчезновения элементов сыпи. До этого периода выход в школу нецелесообразен, так как ребенок может быть заразен для окружающих.
Свяжитесь с вашим врачом, если:
- Пузырьки наполнились гноем или стали резко болезненными. Это может быть признаком вторичной инфекции.
- Афты в полости рта вашего ребенка настолько болезненные, что он не открывает рот, и полностью отказывается от еды и питья.
Обратитесь к врачу немедленно, или вызовите скорую помощь, если:
- Ваш ребенок обезвожен из-за полного отказа от еды и питья. Об обезвоживании можно говорить, если:
- У ребенка имеется ригидность затылочных мышц (сложность в приведении подбородка к груди), сильная головная боль, или боли в спине, и эти симптомы сочетаются с лихорадкой выше 38 C.
Боли, возникающие впереди и (или) сзади бедра
Если пациент на приеме у ортопеда жалуется, что у него болят мышцы ног выше колен и ягодиц, то обязательно проводятся дифференциальные инструментальные исследования. Дело в том, что человек оценивает возникающие ощущения субъективно. А патологический процесс может развиваться не в мышцах, а в хрящевых или костных суставных структурах, связочно-сухожильном аппарате, мягких тканях. Нередко причинами болей становятся пояснично-крестцовый остеохондроз, защемление или воспаление седалищного нерва, сформировавшаяся межпозвоночная грыжа, эндокринные и метаболические расстройства.
Точки боли при защемлении седалищного нерва.
Это наиболее частая локализация болезненных ощущений при развитии острых или хронических патологий. Они могут быть сильными, пронизывающими, иррадиирущими в поясницу или бока, или ноющими, тянущими, «грызущими». Боли сзади и спереди бедра одновременно появляются в результате различных травм: частичных или полных разрывов латеральных и крестцовых связок, переломов, вывихов, диспластических изменений, нарушения целостности мышц или сухожилий.
Дискомфортные ощущения могут быть спровоцированы развивающимся артритом — воспалительным поражением коленного или тазобедренного сустава различного патогенеза. Заболевание бывает ревматоидным, реактивным, инфекционным специфическим или неспецифическим, подагрическим, ювенильным, псориатическим. На артрит указывает отечность и покраснение кожи, тугоподвижность. В период рецидива нередко сопровождается общей интоксикацией организма с ее выраженными клиническими проявлениями:
- гипертермией (повышенной температурой тела);
- пищеварительными расстройствами;
- слабостью, сонливостью.
Боль, отдающая в бедро, при ревматоидном артрите ТБС.
Первые же боли в бедрах должны стать сигналом для обращения к ортопеду. Этот симптом является ведущим при остеоартрозе — патологии, пока не поддающейся окончательному излечению. Толчком к ее развитию становятся деструктивные изменения в хрящевых тканях. Они разрушаются, утрачивают способность смягчать удары костных поверхностей во время движения. Для стабилизации тазобедренного или коленного сустава начинают разрастаться, уплощаться края костных пластинок. Формируются костные наросты (остеофиты), сдавливающие кровеносные сосуды и нервные окончания, провоцируя боли сначала только при движении, а затем и в состоянии покоя.
Остеофиты в коленном суставе.
Опасность дегенеративно-дистрофических патологий (гонартроза или коксартроза) заключается в отсутствии симптоматики на начальной стадии. Возникающие боли свидетельствуют о значительном разрушении хрящевых тканей.
| Возможные причины болей в области бедер | Характерные признаки |
| Варикозное расширение вен, поражение тромбофлебитом задней вены голени | Специфические сосудистые «сеточки» и «звездочки», тяжесть в ногах |
| Остеохондроз пояснично-крестцового отдела позвоночника | Скованность движений, боли в пояснице, распространяющиеся на бедра |
| Синдром «конского хвоста» | Сильная боль в спине, распространяющаяся в нижние конечности с одной или обеих сторон |
| Ущемление седалищного нерва | Острая, пронизывающая боль, иррадиирущая в бока и бедра |
| Повреждение большеберцового нерва | Расстройство сгибания стопы вниз с нарушением движений в пальцах |
| Синовит, бурсит | Снижение объема движений, клинические появления общей интоксикации организма |
| Тендовагинит, тендинит | Болезненные ощущения, усиливающиеся при движении, сопровождающиеся хрустом |
При любой воспалительной или дегенеративно-дистрофической суставной патологии наблюдается постепенная атрофия мышечных волокон. При коксартрозе или гонартрозе 2 или 3 степени тяжести заметно снижение мышечного объема больной ноги по сравнению со здоровой. Поэтому при появлении первых дискомфортных ощущений в области бедер, часто ошибочно принимаемых за мышечные боли, следует обратиться за медицинской помощью. Это позволит своевременно приступить к лечению, избежать развития тяжелых осложнений, а иногда и инвалидизации.
Немеет левая рука у мужчины. Немеет левая рука от плеча до пальцев – причины
 Немеет левая рука от плеча до пальцев, потому что нарушается кровообращение.
Немеет левая рука от плеча до пальцев, потому что нарушается кровообращение.
Пациенты списывают это состояние на банальный остеохондроз, длительное нахождение в вынужденной позе, перенос тяжести и не обращаются к врачу.
используй поиск
Почему немеет левая рука от плеча до пальцев
 Симптом проявляется из-за нарушения циркуляции крови, повреждения нервов. Распространённая причина – физиологическая.
Симптом проявляется из-за нарушения циркуляции крови, повреждения нервов. Распространённая причина – физиологическая.
Парестезия развивается вследствие:
- Долгого нахождения в одной позе (во время сна, из-за особенностей профессии);
- Ношения тяжести на левом плече;
- Непривычной, интенсивной физической нагрузки на плечевой пояс.
Невозможность нормально пошевелить рукой сопровождается другими неприятными ощущениями (будто иголками кожу покалывает или бьёт током).
Через небольшой промежуток времени симптом исчезает. Помогают массаж и гимнастика, способствующие восстановлению нормального кровообращения.
Неприятное ощущение развивается из-за других, более опасных причин, требующих лечения.
Дисциркуляторные нарушения указывают на:
- Инфаркт миокарда;
- Ишемическую болезнь сердца;
- Атеросклероз;
- Сдавление кровеносных сосудов опухолью;
- Тромбоз артерий.
Ухудшение кровообращения – признак разных эндокринных заболеваний (сахарный диабет), гиповитаминоза, болезни Рейно. Пациенты жалуются на онемение в обеих конечностях, сопровождающееся другими симптомами.
Ещё одна причина – нарушение иннервации.
Онемение развивается из-за:
- Инсульта головного мозга (не исчезающая парестезия);
- Ущемления нерва в плечевом поясе (из-за вывиха, травмы);
- Поражения шейного отдела позвоночника (грыжи, протрузии, спондилёз);
- Сдавления нерва опухолью;
- Невриномы.
Причин возникновения онемения много. Если они совершенно безобидные, развившиеся из-за неправильной позы, их надо устранять. При парестезии нарушается кровообращение, постепенно развиваются дистрофические изменения, приводящие к патологиям.
К какому врачу обратиться
Если парестезия не физиологическая, требуется обследование. Она указывает на разные заболевания.
В зависимости от сопутствующих симптомов потребуются консультации:
- Терапевта;
- Кардиолога;
- Ортопеда-травматолога;
- Вертебролога;
- Невролога;
- Нейрохирурга;
- Ангиолога.
Помогут справиться с физиологическим онемением физиотерапевт и специалист по лечебной физкультуре.
Онемение при поднятии вверх
Парестезия, возникающая при поднятии руки вверх, развивается из-за нейроциркуляторных нарушений.
Причины:
- Остеохондроз;
- Короткая шея;
- Дополнительное шейное ребро (редкая патология).
Во время отведения конечности вверх пережимается подключичная артерия, а это вызывает парестезию. Из-за постоянного травмирования стенки сосуда в дальнейшем возникает тромбоз.
Причина парестезии, сопровождающейся покалыванием в пальцах – туннельный синдром. Возникает в результате ущемления срединного нерва. Развивается из-за интенсивной нагрузки на кисть (у пианистов, при долгой работе за компьютером).
Сердечно-сосудистые заболевания
Острым и хроническим болезням сердца и сосудов всегда сопутствует нарушение кровообращения. Кровь не поступает в достаточном количестве в периферические и дистальные отделы, и поэтому конечности теряют чувствительность.
Если немеет левая рука, причиной может быть:
- сердечная недостаточность;
- порок сердца;
- тромбоз;
- ишемия;
- инсульт или инфаркт;
- атеросклероз;
- болезнь Бюргера;
- синдром Рейно.
При таких грозных патологиях, как инсульт и инфаркт, онемевает, как правило, вся рука. Особенно остро это проявляется в ночные часы и ранним утром. Характерным признаком надвигающегося инфаркта являются давящие боли за грудиной даже в состоянии покоя. Пациент может чувствовать жжение и сильную боль, отдающую в область лопатки, шею, плечо и руку. Чувство страха почти всегда сопровождает начало приступа, поскольку меняется эмоционально-психическое состояние человека.
 При тромбозах любой локализации решающую роль играет время – необратимые изменения наступают уже спустя 6 часов после начала приступа
При тромбозах любой локализации решающую роль играет время – необратимые изменения наступают уже спустя 6 часов после начала приступа
Тромбоз представляет собой не менее опасное заболевание, при котором воспаляются стенки сосудов, и формируются кровяные сгустки – тромбы. В дальнейшем происходит закупорка венозного просвета, и нарушается нормальная циркуляция крови, провоцируя различные патологические процессы.
Воспаление нередко развивается на фоне варикозной болезни, и проявляется тем, что немеет правая рука либо левая (в зависимости от локализации тромба), возникает болевой синдром и отечность. Клиническую картину тромбоза нередко дополняет повышение температуры тела до 38° и выше. Если онемение и боль держится более одного часа, необходимо срочно вызвать медицинскую помощь, поскольку такое состояние грозит отмиранием тканей и ампутацией конечности.
В случае образования тромба в головном мозге наблюдаются не только общемозговые, но и неврологические симптомы:
- сонливость;
- спутанность сознания;
- нарушение координации;
- ощущение оглушенности;
- одностороннее онемение руки.
Клиническая симптоматика тромбоза головного мозга сходна с проявлениями инсульта, и оба заболевания представляют угрозу жизни пациента.
Отложения «плохого» холестерина на внутренних стенках кровеносных сосудов при атеросклерозе приводят к их постепенному уплотнению и потере эластичности. В результате снижается доступ крови к органам, а при полном перекрытии сосуда возникает риск развития тромбоза и ишемии.
Опасность атеросклероза в том, что заметные симптомы появляются уже на поздних стадиях болезни, когда консервативные методы терапии уже не работают, и пациенту предлагается оперативное вмешательство – баллонная ангиопластика, стентирование артерии и пр.
Облитерирующий тромбангиит, называемый иначе болезнью Бюргера, также проявляется онемением верхних и нижних конечностей. На начальных стадиях потеря чувствительности наблюдается только в кончиках пальцев. При прогрессировании воспалительного процесса в артериях и венах симптомы становятся более выраженными – руки болят и отекают, приобретая бледный либо синюшный оттенок.
Болезнь Бюргера развивается стремительно, и вследствие нарушения кровообращения на коже появляются трофические язвы, мышцы конечностей атрофируются, и начинается необратимый процесс некроза.
Болезнь Рейно характеризуется острым нарушением кровообращения в ограниченных участках тела и чаще встречается в областях с холодным климатом, причем женщины заболевают чаще мужчин почти в 5 раз.
Основным симптомом данной патологии является временное снижение или полная утрата чувствительности поверхности пальцев и кисти. Течение болезни приступообразное, и со временем частота и длительность таких приступов увеличивается. На ранних стадиях парестезия возникает после воздействия определенного фактора – волнения, переохлаждения или курения, — и сопровождается похолоданием и бледностью кожных покровов.
Ощущение онемения сменяется жгучей и распирающей болью, жаром из-за резкого прилива крови. При болезни Рейно поражаются сначала кисти, а затем стопы. Если не предпринимать попыток вылечиться, прогноз неблагоприятный, так как ткани начинают постепенно отмирать, кожные покровы изъязвляются, и наблюдается костный остеолиз – рассасывание костных структур без какого-либо замещения. В запущенных стадиях возможно только хирургическое лечение.
Какими симптомами и признаками может проявляться синдром руки-ноги-рот? Как может развиваться эта болезнь?
Первым симптомом болезни может быть повышение температуры (до 39-40 С), появление слабости и озноба. Температура повышается внезапно. Случаи болезни часто регистрируются летом.
Чуть позже на языке, на внутренней поверхности щек и губ ребенка могут появиться более или менее крупные, белесоватые, очень болезненные язвочки, с неровными краями (такие язвочки могут быть похожи на обычный афтозный стоматит).
В то же время на ладонях, стопах (а также на коже половых органов и ягодиц) могут появиться болезненные сероватые пузырьки окруженные красным ободком.
Другими симптомами, связанными с энтеровирусной инфекцией, могут быть тошнота, рвота, боли в животе, понос, сыпь на коже в виде красных пятен, боли в горле и многочисленные мелкие язвочки на слизистой горла (см. герпангина).
Лечение
В первую очередь, заболевший должен быть помещён в условия строгого карантина. В большинстве случаев, причины обращаться к врачам нет: заболевание не опасно и лечение недуга не требуется. Обычно температура проходит через 1-2 дня, высыпания начинают исчезать на 5 день и полностью проходят к 10 дню.
Лечение направлено на уменьшение болезненности язв во рту, так как именно это является основной причиной дискомфорта больного, мешая нормальному приёму пищи. Для этого используют такие местные анестетики, как лидокаин.
Не рекомендуется во время болезни употреблять в пищу острое, солёное и кислое. Напротив, благотворно влияют холодные продукты — мороженое, холодное молоко. Больной должен употреблять много жидкости.
Если температура высокая, то можно сбить её жаропонижающими. В случае, когда язвы во рту больного, ротовую полость следует обрабатывать антисептиком. При сильных болях в горле рекомендуются полоскания отварами лекарственных трав, таких как ромашки, липового цвета, зверобоя, лопуха, тысячелистника.
Причины
Вирусы Коксаки группы A (серотипы 1-22, 24) и группы B (серотипы1-6) — этиологический фактор целого ряда энтеровирусных инфекций.
Энтеровирус Коксаки — это РНК-вирионы небольших размеров (28 нм) с симметрией в форме куба и способностью внутри пораженных клеток образовывать кристаллы. Капсид вириона без оболочки. Внешний вид вируса Коксаки приведен на рисунке ниже (Википедия).
По антигенной структуре вирусы Коксаки делят на две большие группы: А-26 и В-6 серологических типов. Вирус отличает высокая устойчивость в средах и на объектах внешней среды. Но быстро инактивируются при температурах превышающей 50 Градусов, они могут сохраняться на протяжении 2 месяцев при температуре 37°С, длительно выживают в речной/водопроводной воде, но особенно длительно в сточных водах.
Устойчивы в кислой среде (pH 3-5). Активность энтеровирусов сохраняется на протяжении нескольких лет и при замораживании, а при нахождении в холодильнике при температуре +4-6°С — несколько недель. При этом, многократное замораживание и последующее оттаивание не приводит к снижению их активности. Быстро погибают при высушивании, под ультрафиолетовым облучением и при воздействии на них растворов формальдегида даже в небольших концентрациях. Разрушаются при кипячении (при 100°С — мгновенно, 60°С за 6-8 минут).
Вирусы Коксаки распространены повсеместно: их резервуаром в природе является вода, почва, продукты питания. В человеческой популяции — организм человека. Основной эпидемиологической особенностью является широко распространенная способность формирования здорового вирусоносительства в организме человека с длительным сроком выделения вируса во внешнюю среду (до 3-6 недель). Вирусоносительство у здоровых лиц варьирует в пределах 17-40%. Среди детей процент вирус-выделителей достигает 20,0%, а в возрасте до 1 года он еще выше — 32,6%. Эта особенность способствует выживанию вируса даже в условиях высокого уровня иммунитета у населения.
Уровень естественного иммунитета увеличивается с возрастом, достигая 90% уже в возрасте 5-10 лет. Среди взрослого населения антитела к наиболее распространенным серотипам Коксаки встречаются у 30-80% населения. При этом, серопозитивность человеческой популяции значительно выше в регионах/странах/городах с низким социально-гигиеническим уровнем жизни. Некоторые авторы даже рассматривают эти данные, как показатель уровня жизни населения и даже эффективности противоэпидемической защиты.
Источник инфекции больной человек, рековалисцент или вирусоноситель. Заражение вирусами Коксаки происходит на протяжении всего года, но в северном полушарии пик заболеваемости ЭВИ приходится на летне-осенний сезон. В теплых регионах и тропиках заболеваемость не имеет выраженной сезонности. ЭВИ болеют лица всех возрастных групп, но показатели заболеваемости при этом обратно пропорциональны возрасту. Около 75% случаев ЭВИ приходится на детей до 15 лет, а дети возрастной группы до 1 года болеют в несколько раз чаще, чем дети старшего возраста и взрослые. Лица мужского пола болеют чаще.
Ведущий механизм передачи — фекально-оральный. Его реализация осуществляется водным, пищевым и контактно-бытовым путем. Возможен воздушно-капельный путь и трансплацентарный (от матери плоду). Основным условием реализации механизма передачи инфекции являются плохие санитарные условия жизни. Зараженность детей, проживающих в неблагоприятных санитарных условиях, может достигать 50%.
Важнейшим путем распространения вирусов Коксаки является контакт с инфицированными руками другого человека и предметами с последующей инокуляцией вируса через нос, рот или глаза, а также через загрязненные продукты питания и воду. Наиболее заразными являются инфицированные лица в первую неделю болезни.