Откуда берутся сопли и какова их роль в организме человека?
Содержание:
- Что будет, если сопли глотать?
- Медикаментозное лечение
- Диагностика ринита
- Истечение ликвора из носа
- Медикаментозное лечение
- Вероятные причины насморка
- Что делать при аллергических выделениях
- Что такое сопли?
- Причины появления густых соплей
- Если сопли не высмаркиваются: что делать?
- Что такое сопли?
- Могут ли развиться осложнения?
- Почему сопли у ребенка стекают по задней стенке
Что будет, если сопли глотать?
Многие люди интересуются тем, можно ли глотать сопли, не приведет ли это к опасным последствиям, особенно во время инфекционного или вирусного заболевания. Обычно вирусы и бактерии, образующиеся в полости носа во время простуды и содержащиеся в назальном секрете, уничтожаются клетками иммунной системы.
Но бывает так, что иммунитет не справляется с бурно развивающейся инфекцией, а при проглатывании инфицированного секрета бактериальная флора попадает прямо в желудок. Пищеварительная система человека устроена таким образом, что большинство попадающих в желудок патогенных микробов сразу погибает под воздействием желудочной кислоты.
Поэтому когда больной проглатывает собственную носовую слизь, это не будет чревато никакими опасными последствиями. Конечно, результат регулярного проглатывания сопель будет зависеть от причины, которая спровоцировала развитие насморка.
Если это тяжелый инфекционный процесс, затрагивающий одну или сразу несколько носовых пазух, тем более протекающий на фоне сильной интоксикации организма, то проглатывать большое количество гнойных соплей не желательно.
Рекомендуется проводить регулярное и тщательное высмаркивание обеих ноздрей, для уменьшения количества содержащегося в пазухах экссудата и облегчения дыхания, а также для снижения количества глотаемой слизи. Тем не менее, если слизь при гайморите или синусите все же попадет в желудок, это не должно вызывать особого беспокойства – желудочная кислота сумеет обезвредить содержащуюся там патогенную флору.

Правильно высмаркиваться и не глотать сопли нужно приучать даже маленьких детей
Медикаментозное лечение

Приступать к лечению необходимо сразу же при появлении первых признаков недуга, то есть , чихания и обильных выделений. В домашних условиях можно сделать горчичную ванночку для ног, однако, такое лечение разрешается проводить лишь при отсутствии у больного температуры. При лихорадочном состоянии горчичная ванна может вызвать еще большее повышение температуры тела.
Хороший эффект при борьбе с насморком дают ингаляции, которые рекомендуется проводить с помощью . Делать такую процедуру можно на основе минеральной воды либо физиологического раствора. С помощью ингаляций удается увлажнить слизистую носовой полости и устранить отечность тканей, а при использовании лекарственных препаратов получается избавиться от патогенных микроорганизмов и бактерий.
Благодаря промыванию удается освободить слизистую от скопившихся бактерий и тем самым ускорить выздоровление. Особенно популярными при лечении насморка у детей и взрослых считаются капли от насморка, которые можно приобрести в любой аптеке. С помощью таких лекарственных средств удается значительно облегчить жизнь больному и позволить носу дышать за короткое время.
В то же время такие капли имеют некоторые противопоказания к своему применению, поэтому перед их использованием следует обязательно читать инструкцию. Не разрешается пользоваться такими препаратами на протяжении длительного времени, поскольку это может вызвать привыкание и стать причиной аллергического ринита.
Подробнее о том, что такое насморк можно узнать из видео:
В составе многих таких капель присутствует такое вещество, как ксилометазолин. С помощью таких медикаментов, как Ксимелин, Ринонорм и Длянос, удается снять отек и их действие сохраняется в течение нескольких часов.
При присутствии в каплях оксиметазолина срок действия лекарств сохраняется до 12 часов, но запрещено их использовать во время беременности и в детском возрасте. Среди всего разнообразия препаратов с оксиметазолином наиболее эффективным считается и .
Народные методы

Лечение насморка можно проводить с помощью рецептов народной медицины, но только после консультации со специалистом. Дело в том, что неправильное использование средств может еще больше усугубить отек слизистой и стать причиной ожога.
Какие же средства народной медицины считаются наиболее эффективными при борьбе с ринитом:
При насморке рекомендуется как можно чаще промывать нос прохладной водой. С помощью такой процедуры удается очистить нос от выделений и остановить дальнейшее распространение воспалительного процесса.
При обильных выделениях можно промывать нос хозяйственным мылом. После такой процедуры больной начинает много чихать и со временем наступает заметное облегчение.
В домашних условиях можно делать луковые ингаляции по следующей схеме: натереть лук, нагреть его на водяной бане и вдыхать исходящие от него пары. Проводить такую процедуру нужно не более 2-3 минут, иначе возможен ожог слизистой.
Популярным средством от насморка считается , который нужно закапывать в носовые ходы
Важно помнить о том, что перед проведением процедуры необходимо развести сок водой. Ринит является неприятным состоянием организма, которое причиняет больному массу беспокойства
Сопли в организме человека могут появляться по различным причинам и перед назначением лечения ее необходимо обязательно выяснить
Ринит является неприятным состоянием организма, которое причиняет больному массу беспокойства. Сопли в организме человека могут появляться по различным причинам и перед назначением лечения ее необходимо обязательно выяснить.
Наверное, трудно представить хотя бы одного человека, который ни разу бы не болел тем или иным простудным заболеванием, постоянным спутником которого является пресловутый насморк. Но вот задумывались ли люди, откуда берутся сопли при простуде и что представляет собой это банальное явление.
Сопли или как принято говорить в медицинском мире, муконазальный секрет, это особая слизь, которую вырабатывается в слизистой оболочке носа. Эта смесь в основном состоит из воды (около 95-ти процентов), белка муцина (3 %), солей (от 1% до 2 %) и клеток эпителия. Вязкость соплям как раз и придает муцин, он имеет также противовирусные и противогрибковые свойства.
Кстати, даже в носу здорового человека всегда имеется в наличии небольшое количество соплей. Это происходит по причине того, что вышеупомянутый белок муцин обладает замечательным свойством поглощения влаги из воздуха, многократно при этом увеличиваясь в объеме.
Диагностика ринита
Острый ринит обычно выявляется при медицинском осмотре. Для выявления причины заболевания врач-отоларинголог задает пациенту вопросы, выслушивает жалобы и собирает анамнез
При инфекционном рините важно как можно скорее определить возбудителя, так как необходимо устранить и саму инфекцию. Для этого проводят бактериологический анализ отделяемого из носа
Для выявления хронического ринита (или уточнения причин развития острого) могут использоваться следующие методы диагностики:
- риноскопия (полость носа обследуют с помощью эндоскопа);
- рентгенография или компьютерная томография носовых пазух (при наличии гнойных выделений);
- гистологическое исследование слизистой оболочки носа (при подозрении на онкологические заболевания);
- бакпосев (для установления возбудителя патологии);
- аллергические тесты и определение иммуноглобулинов в крови (при подозрении на аллергический ринит);
- общий анализ крови и мочи.
Истечение ликвора из носа
Помимо банальных соплей из полости носа может вытекать ликвор . Новость не из приятных, но травма костей основания черепа приведет именно к такому итогу. По своей плотности и вязкости спинномозговая жидкость немного уступает секрету желез слизистой носа.
Если перед тем как из носа начало «лить как из ведра» больной падал, дрался, попадал в аварию – следует показаться неврологу или травматологу.
Не стоит попусту паниковать, часто на заключительных стадиях простудных заболеваний из носа действительно начинает прямо течь жидкость, это не свидетельствует о наличии какой-то неврологической патологии и необходимости срочной госпитализации. Возможно, в результате длительного раздражения слизистой, к респираторной инфекции присоединилась та же самая аллергия. В таком случае постоянные промывания носа не дадут особого результата, ведь отделяемое ненамного плотнее самой воды. Что делать? Запаситесь терпением и носовыми платками.
Ванную комнату придется посещать чуть чаще, чем хотелось бы. Но правильно назначенная врачом медикаментозная терапия , обильное питье и постельный режим сделают свое дело и поставят больного на ноги за несколько дней.

Медикаментозное лечение

Лечение зависит от диагноза!
Медикаментозная терапия избыточного выделения слизи должна быть направлена на лечение основного заболевания. Иногда врач может назначить симптоматическое лечение, улучшающее проходимость дыхательных путей и уменьшающее выделение мокроты.
Основные лекарственные средства от слизи в носоглотке:
- Противозастойные препараты. Обычно эти лекарственные средства воздействуют на тонус сосудов и улучшают отхаркивание мокроты. Не следует злоупотреблять этими препаратами из-за возможного эффекта привыкания. Кроме того, длительное применение противозастойных средств может вызвать патологическую сухость дыхательных путей.
- Антигистаминные препараты. Эти лекарственные средства предназначены для блокирования или ограничения активности вещества, ответственного за развитие аллергической реакции. Антигистаминные препараты могут избавить пациента от избытка слизи, насморка и зуда. К возможным побочным эффектам относят сонливость, головокружение, сухость во рту и головную боль.
- Отхаркивающие средства. Самым частым поводом для назначения таких медикаментов является развитие простудных заболеваний. Отхаркивающие средства делают слизь более жидкой.
Больше информации о синдроме постназального затекания можно узнать из видео:
https://youtube.com/watch?v=MOMZ_voUM2A
Существует множество форм выпуска перечисленных медикаментов: аэрозоли, капли, растворы и таблетки. Для выбора оптимального средства лучше всего проконсультироваться с врачом.
Нужны ли антибиотики?
Антибактериальные препараты можно отнести к лекарственным средствам узкой направленности, поскольку они воздействуют на определенные патологические факторы. Эти препараты необходимы для уничтожения бактериальных клеток при инфекционных заболеваниях.
Избыточное выделение слизи в носоглотке само по себе не требует назначения антибиотиков. Как было замечено выше, такая патология может возникать при разных обстоятельствах, и бактериальная инфекция не относится к числу самых распространенных причин.
Необоснованное назначение противомикробных средств может только ухудшить состояние пациента.
Народные рецепты и ингаляции

Устраняем слизь из носоглотки методом полоскания горла!
Народная медицина предлагает эффективные методы избавления от избыточного выделения мокроты и слизи. Перечислим некоторые рецепты:
- Полоскание отварами и настойками. Некоторые лечебные растения доказали свою эффективность в терапии респираторных заболеваний. К таким растениям относят эхинацею, корень лакрицы, женьшень, листья смородины и мяты. Можно приобрести готовые аптечные средства или самостоятельно сделать лекарство из сухих измельченных растений. Такие средства лучше всего подойдут для регулярного полоскания горла.
- Полоскание и промывание соленой водой. Обычная поваренная соль, растворенная в теплой воде, может быть отличным средством для избавления от скопления слизи в носоглотке. Для изготовления средства достаточно добавить половину чайной ложки соли в стакан кипяченой воды. Если средство будет использовано для промывания носа, следует остудить раствор до комнатной температуры.
- Масло эвкалипта. Это эффективное растительное средство, содержащее противовоспалительные и антибактериальные вещества. Рекомендуется использовать средство для смазывания воспаленного горла.
Все перечисленные растительные средства можно также использовать для ингаляционного лечения. В домашних условиях проще всего оборудовать паровую ингаляцию. Для использования этого метода необходимы растительные экстракты, горячая вода, кастрюля или другая емкость, кипяток и обычное покрывало.
Натуральные растительные средства не вызывают привыкания и могут быть использованы вместе с другими медикаментами.
Вероятные причины насморка
Первая и самая частая причина насморка у взрослых и детей — это ОРВИ. На начальных этапах болезни сопли и заложенность носа далеко не всегда сопровождаются повышением температуры, першением и болью в горле, слезотечением, болезненной реакцией глаз на свет, ломотой в теле. Чаще всего катаральные явления начинают беспокоить больного позже, когда вирусы распространятся по организму. При вирусной инфекции отделяемое из носа прозрачное, при бактериальной — имеет характерный желтовато-зеленый цвет.
Но простуда является причиной появления соплей не всегда. Насморк могут спровоцировать и другие факторы.
- Физиология организма. Выделение прозрачной слизи из носовых ходов у взрослых наблюдается при длительном пребывании на морозе и интенсивных физических нагрузках, а также при употреблении острой горячей пищи и алкогольных напитков. Это происходит из-за расширения сосудов и учащения пульса.
- Аллергия. Ринит на фоне цветения деревьев, цветов и сорных трав, вдыхания домашней пыли и частиц эпителия животных — одно из проявлений поллиноза. Реакция возникает сразу или через короткое время после контакта с аллергеном, сопровождается покраснением кожи, слезотечением, чиханием, затрудненным дыханием, редко — приступами удушья.
- Искривление носовой перегородки — врожденная или приобретенная патология, при которой создается препятствие для прохождения воздуха по носовым ходам. Ее результатом становится увеличение объема слизистых носовых раковин, что и приводит к насморку.
- Изменения гормонального фона — беременность, наступление менопаузы и другие состояния, сопровождающиеся нарушением естественного баланса гормонов. Сопли без простуды у взрослых в таких случаях появляются из-за изменения активности капилляров и постоянной отечности слизистой носоглотки.
Что делать при аллергических выделениях
Если человек страдает каким-либо видом аллергии, то при наличии раздражителя носовые выделения значительно увеличиваются. Это происходит потому, что организм получает сигнал – срочно избавься от аллергена! И вот тут на помощь приходит вещество муцин, которое помогает выработать большое количество слизистого секрета. Человек начинает активно высмаркиваться и таким образом избавляется от аллергена, попавшего в организм. Для того чтобы прекратить выделение соплей, нужно устранить причину, которая вызывает аллергические проявления. В этих случаях назначают определенные препараты, нейтрализующие действие аллергического раздражителя.
Что такое сопли?
Сопли – это носовые слизистые выделения, являющиеся продуктом секреторной деятельности множества желез, находящихся в слизистой носа. Это специальный секрет, необходимый для нормальной жизнедеятельности организма. Благодаря выделению такой слизи дыхательные органы защищаются от воздействия вредных факторов. Таким образом, зеленые сопли выполняют следующие функции:
- предотвращают попадание пыли и мелких частиц в дыхательные пути;
- смачивают слизистые оболочки и защищают от пересыхания;
- способствуют увлажнению воздуха, попадающего в организм;
- борются с болезнетворными вирусами и бактериями.
Сопли нужны нам для обогащения всех внутренних органов и тканей кислородом. Для того чтобы органы не пострадали, носовая слизь увлажняет воздух до 100% и согревает или охлаждает его до 36,6 ᵒС. Это и есть идеальные для усвоения параметры воздуха.
Составляющие соплей
В состав слизи, вырабатываемой в носу человека, входит большое количество полезных компонентов. Основа соплей – вода. Однако мы знаем, что слизь по консистенции не похожа на воду. Что же делает ее более густой? Особый белок – муцин. Он почти на 100% состоит из сахара и, соприкасаясь с влагой, может увеличиваться в объеме в 600 раз.
Также в состав слизи входит соль. Это знают те, кому «посчастливилось» попробовать сопли на вкус. Еще в слизи есть белки и ферменты, отвечающие непосредственно за борьбу с вирусными и инфекционными заболеваниями. Они распознают болезнетворные микроорганизмы, активно их атакуют и препятствуют попаданию в дыхательные пути.
Отмершие клетки и пыль, которую мы вдыхаем с воздухом, также входят в состав слизи. Все ненужные организму примеси остаются в носу, со временем они превращаются в козявки и удаляются механически. Сопли предотвращают попадание чужеродных частиц в легкие и бронхи. Вот зачем наша носовая полость каждый день продуцирует эти выделения.
Норма выделяемой слизи
Вопреки убеждению обывателей, слизь вырабатывается в носу постоянно, а не только в период простудных заболеваний. Мы вдыхаем около 2 000 л воздуха в день, и весь этот объем нужно нагреть или охладить, увлажнить, очистить от пыли и грязи, чтобы организм нормально функционировал. Без соплей сделать это невозможно, именно они выполняют роль природного фильтра дыхательных путей.
В носу здорового человека образуется приблизительно 500-700 мл слизи в сутки. Мы не замечаем ее наличия, потому что выделения стекают по задней стенке носоглотки в горло, и мы их попросту глотаем. Это не опасно для здоровья, поскольку желудочный сок убивает все вирусы и бактерии, которые могут содержаться в соплях.
Таким образом, на вопрос: откуда берутся сопли в носу человека можно ответить, что они образуются, когда нарушается структура, состав или секреторная функция слизи, вследствие чего он превращается в сопли. Когда зеленые выделения в обильном количестве текут из носовой полости, то такое явление называется насморк. Стоит заметить, что при аномальном синтезировании слизи, ее объем может быть до двух литров в сутки.
Причины появления густых соплей
Выделения из носа могут иметь различный цвет, от прозрачного («водички») до темных оттенков, иногда с примесью крови. В нашей статье мы рассмотрим только густые сопли, имеющие различные цвета.
Белые сопли
 Сопли белого цвета – признак простудных заболеваний. Приобретая густоту, сопли «сигналят» о завершении воспалительного процесса.
Сопли белого цвета – признак простудных заболеваний. Приобретая густоту, сопли «сигналят» о завершении воспалительного процесса.
Как правило такие сопли появляются после жидкого и прозрачного насморка.
Бывает так, что густые сопли белого цвета длятся долго, т.е. насморк затягивается более, чем на 10 дней. В таких случаях консультация отоларинголога необходима.
Нужно исключить воспалительный процесс и переход инфекции в околоносовые пазухи. Обычно затяжное течение соплей имеет место при отсутствии промываний и лечебных закапываний в нос.
Если больной замечает, что к белым густым соплям добавилась пена, или, например, изменился их цвет, скорее всего, помимо вирусной инфекции в носовой полости собрались и бактериальные «братья». Любое изменение цвета выделений – это сигнал, ничего на ровном месте не бывает. Поэтому, «цветные» сопли подлежат обязательной дифференциации и лечению, конечно, если больной не желает стать жертвой хронических инфекций носоглотки.
Желтые сопли
Окрашивание соплей в желтый цвет наблюдается у курильщиков. Никотин, находящийся в сигаретах, смешивается со слизью, и восходящим путем попадает в носоглотку. Желтые и густые сопли также могут свидетельствовать о прекращающемся рините, но, при условии, что слизь слегка окрашена, и такое явление длится не более трех дней. В остальных случаях следует насторожиться, возможно мы имеем дело с осложненным насморком и началом распространения бактериальной инфекции.

Большинство специалистов «не любят» желтоватые густые выделения из носа, т.к. такое граничное состояние не всегда позволяет врачу принять верное решение.
Вроде бы ничего страшного нет, но и на норму не тянет. То ли дело зеленые сопли, сразу можно смело назначать антибактериальные препараты.
Желтые сопли, особенно, если общее самочувствие больного не нарушено, как бы подлежат наблюдению, но, иногда, одно промывание солевыми растворами результата не дает, и, однажды утром пациент уже видит на платке «зелень». Вот поэтому и не любят доктора пограничные состояния у больных.
Идеально, при желтых соплях, провести бакпосев из носа. Но, и тут есть закавыка, готов результат будет только через 5 дней. Вот и приходится выбирать, то ли ждать пока сопли сами пройдут, то ли начинать лечебную терапию вслепую.
Врачи-лаборанты, проводящие анализы, подтверждают, что при желтых соплях практически в 80% случаев отмечается высевание бактерий. В основном это стафилококк или стрептококк, но могут быть и другие патогенные микроорганизмы.
Нейтрализованные бактерии, против которых противостоят защитные клетки организма, и окрашивают сопли в различные оттенки, начиная от светло желтого до коричневого цвета. При этом густота соплей может меняться ежедневно.
- Сопли с прожилками крови – причины, как лечить у взрослых и детей;
- Появление малыша в семье – это огромная радость;
- https://lor-explorer.com/lechenie-soplej/zheltye-sopli-vo-vremya-beremennosti-kak-lechit – желтые сопли при беременности.
Зеленые сопли
 Нет сомнений, что зеленые и густые сопли свидетельствуют о воспалительном процессе в дыхательных путях.
Нет сомнений, что зеленые и густые сопли свидетельствуют о воспалительном процессе в дыхательных путях.
С одной стороны – это указывает на борьбу иммунной системы с вредоносной патогенной микрофлорой.
Именно она, сопротивляясь нейтрофилам гибнет, отсюда и продукт распада этой «битвы» – зеленые сопли. С другой стороны, нет ничего хорошего в том, что все-таки идет воспалительный процесс, с которым немедля нужно покончить.
Зеленые сопли чаще всего возникают из-за недолеченного ринита. Бактериальная микрофлора интенсивно развиваясь может стать причиной не только насморка, но и заболеваний всей носоглотки, а также нижних отделов дыхательной системы.
Коричневые сопли
Причиной появления коричневых соплей могут стать микозы, курение, наличие крови в носовой полости, озена, склерома, синуситы.
Для дифференциации заболевания необходимо пройти обследование у отоларинголога.
Густые сопли с кровью
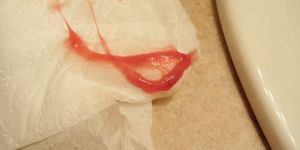 Кровянистые выделения в соплях бывают из-за повреждения стенок носовых ходов, например, при обычном ковырянии носа.
Кровянистые выделения в соплях бывают из-за повреждения стенок носовых ходов, например, при обычном ковырянии носа.
Иногда при сильном высмаркивании больной напрягается и мелкие капилляры лопаются, отсюда и незначительные выделения крови.
В случае полипозных разрастаний возникает риск кровотечений из носа, только их характер будет более интенсивным. Также примесь крови может указывать и на другие болезни, не связанные с органами дыхания.
В этом случае отоларинголог подскажет к каким специалистам необходимо обратиться для до обследования.
Если сопли не высмаркиваются: что делать?
Перед тем как что-то сделать, необходимо тщательно все обдумать
Важно не заниматься самолечением. Неправильно подобранная техника лечения может привести к негативным результатам
Лекарства не всегда могут быстро помочь и имеют ряд противопоказаний
К их выбору необходимо подходить с особой осторожностью
Распространенные противопоказания:
- Людям, имеющим склонность к аллергическим реакциям, не рекомендуется применять препараты на растительной основе. Эфирные масла пихты, кедра, сосны ‒ мощные аллергены. Для проверки реакции необходимо небольшое количество препарата нанести на поверхность кожи и растереть. Подождать два часа и посмотреть на реакцию. Если отсутствует сыпь и покраснение, препарат можно использовать.
- Людям, имеющим проблемы с сердцем, запрещено использовать горячие ванны. Они способствуют увеличению нагрузки на сердечно-сосудистую систему.
- Астматикам не рекомендуется использовать эфирные масла с сильным запахом. А также применять ингаляции, это может спровоцировать приступ удушья.
Что такое сопли?
И тут возникает вопрос, что это такое — обильное течение из носа? Откуда берутся сопли в носу? Большинство из нас очень удивятся узнав, что сопли выделяются практически всегда — и у здоровых людей, и у больных. Кроме того, в норме, когда таких выделений в сутки до 500 мл. Однако если нет инфекции выделения прозрачные, на 95-96% состоят из воды. Мы их не замечаем, потому что попросту проглатываем вместе со слюной. На оставшиеся 3% с небольшим приходиться специальный белок — муцин, а чуть больше 1% — это нерастворимые соли.
Самым важным в составе данного секрета (соплей) является муцин. Это натуральное вещество эффективно борется с разного рода бактериями, вредоносными вирусами.
Чтобы понять, как образуются сопли, нужно знать следующее: при попадании воздуха на слизистую носа в нем оказывается и значительное количество бактерий. Муцин эти бактерии уничтожает, а затем уже безвредные сопли попадают в желудок, где перерабатываются соляной кислотой. Обычно здоровые люди этого не замечают. (Отсюда ответ, на вопрос вредно ли глотать сопли). На место использованного муцина продуцируется новая порция.
Обильные выделения из носа появляются во время плача. Это связано с тем, что слезные каналы выходят в носоглотку и когда человек плачет, не все слезы успевают попасть наружу, часть из них оказывается в носу и выходить в виде соплей.
Могут ли развиться осложнения?
К выделению слизи из носовой полости можно относиться неоднозначно. Так, когда человек соплит при простуде (что по-научному называется ринитом), то это свидетельствует о том, что его организм борется с болезнетворными микроорганизмами, ведь без такой защиты вероятность инфицирования существенно бы увеличилась.
Но при этом, когда слизь превращается в сопли, которые затрудняют дыхание, перекрывая подачу кислорода, то этот процесс требует лечения. Более того, чрезмерное скопление выделений, в частности, с примесью гноя, может поспособствовать возникновению таких хронических форм болезней как:
- отит;
- гайморит;
- аденоидит;
- фронтит;
- трахеит;
- пневмония;
- синусит и прочее.
Поэтому важно не забывать о профилактических, а если соплит нос, то и лечебных мероприятиях. При этом пересушить носовую полость нельзя
Следовательно, нужно устраняться лишь застойные явления и чрезмерное количество выделений.
Лечение необходимо проводить, если слизь превратилась в сопли желтого либо зеленого цвета. С этой целью врачи и народная медицина рекомендуют:
- сосудосуживающие капли (Ринозолин, Нафтизигн);
- ингаляции на основе картофеля либо эвкалипта;
- промывание полости с применением таких препаратов, как Проталгол, Салин, Аквамарис;
- отвары зверобоя и ромашки;
- капли из сока алоэ, калонхоэ и лука;
- антигистаминные средства (Диазолин)
Подробно о лечении насморка и способах борьбы с соплями расскажет в видео в этой статье врач
Почему сопли у ребенка стекают по задней стенке
Если сопли стекают по задней стенке глотки врачи диагностируют у детей задний ринит. Это никак не относится к банальному насморку, недуг требует особого лечения.
Прежде чем сделать назначение, врач должен разобраться с причинами возникновения заднего ринита. Они могут быть следующими:
- вирусная или бактериальная инфекция;
- аллергический характер насморка;
- ринит в запущенной форме;
- увеличение аденоидов;
- длительное применение сосудосуживающих назальных капель;
- плохие условия окружающей среды (близость шахт, заводов);
- нарушение в строении носа (например, искривление перегородки).
Симптоматика заднего ринита
Болезнь затрагивает верхние дыхательные пути, вызывая бронхит и воспаление лёгких.
Именно поэтому важно знать симптоматику, которая свидетельствует о том, что у малыша по задней стенке стекают сопли:
- Частое чихание, которое усиливается в утренние и вечерние часы.
- Сильный кашель, особенно во время сна. Кашель в основном сухой, приступообразный, без отхождения мокроты.
- Заложенность носа (иногда назальные капли не помогают).
- Осиплость голоса, боль в горле.
- Повышенная температура тела (не всегда).
- Слезоточивость глаз.
- Рвота или сильное ощущение тошноты.
- Неприятный запах изо рта.
- Сильный храп, скрежет зубами во время сна.
Если у ребёнка присутствуют подобные симптомы, нужно обратиться к педиатру. Он в свою очередь даст направление к ЛОР врачу.
Методы диагностики
Если вы увидели, что у вашего ребёнка сопли стекают по задней стенке и горло, то нужно выявить причину возникновения этой аномалии.
Для этого врачи предлагают следующую диагностику:
- Визуальный осмотр ЛОР врачом.
- Риноскопия. Процедура безболезненная. При помощи специального прибора врач осматривает состояние носовой перегородки и носовых проходов.
- Рентген. Нужен в некоторых случаях, чтобы исключить увеличение аденоидов и гайморит.
- Эндоскопия или томография.
- Мазок из носа на наличие бактериальной инфекции.
- Аллергопробы.
Медикаментозное лечение
Проводить лечение заднего ринита нужно в обязательном порядке. В противном случае болезнь перейдёт в хроническую стадию, могут возникнуть осложнения.
Схема лечения следующая:
Солевые растворы для промывания и увлажнения носовых проходов. Специалисты среди них выделяют «Аквамарис» и «Маример». Выпускаются в виде капель и спрея. Подобные растворы можно приготовить в домашних условиях. На 1 л кипячёной воды нужно растворить чайную ложку поваренной или морской соли. Делать промывание при помощи шприца (без иглы). Сосудосуживающие препараты. Применять их лучше в ночное время
Они облегчают дыхание малыша, подавляют выработку соплёй, снимают отёчность слизистой («Виброцил», «Ринорус»).Это важно! Применять подобные препараты нужно не более 5–7 дней, иначе у ребёнка может возникнуть привыкание к ним. Глюкокортикостероиды назального типа
Назначаются в тяжёлых, запущенных случаях
Глюкокортикостероиды назального типа. Назначаются в тяжёлых, запущенных случаях
Они быстро снимают воспаление и отёчность, борются с бактериями и вирусами. Среди них можно выделить «Назонекс» или «Фликсоназе». Препараты для горла. Нужны в обязательном порядке для того, чтобы патогенные микроорганизмы не задерживались в области гортани и на миндалинах. Это могут быть средства по типу «Мирамистин», «Тантум Верде». А также можно использовать лекарственные травы (ромашка, календула, эвкалипт) в качестве полоскания. Препараты от кашля. Среди них могут быть «Муколтин», «Гербион», «Амбробене» и другие. Антибиотики. Назначаются после полученных результатов анализа крови. Если врачом выявлена бактериальный характер инфекции, то без этих средств не обойтись. Антибиотик назначается в индивидуальном порядке пациенту. Помимо этого, нужны средства, которые бы восстанавливали микрофлору кишечника. Это могут быть специальные бактерии или йогурт. Антигистаминные препараты. Они снимают отёчность слизистой. Для малышей идеально подойдут капли «Фенистил» или «Зодак»
Детям постарше можно предложить «Диазолин», «Агистам», «Лоратадин».Это важно! Если причина появления соплей на задней стенке кроется в аллергии, нужно обязательно пройти тест на аллергопробы и выявить, на что организм ребёнка так реагирует. Без это лечение будет затянутым и неэффективным
Жаропонижающие. Нужны в том случае, когда у ребёнка повышается температура выше 38 градусов. Детям можно применять «Парацетамол» и «Ибупрофен». Если температура очень высокая, можно воспользоваться свечой «Анальдим». Это смесь анальгина и димедрола. Применять такие свечи можно 1 раз в сутки.