Что такое спондилез поясничного отдела, симптомы и лечение позвоночника
Содержание:
- Cervical spondylosis causes
- Causes
- Лечение
- Диагностика спондилеза
- Народные средства
- Симптомы
- Причины возникновения спондилеза и спондилоартроза
- Как проводится терапия деформирующего спондилеза
- Упражнения
- Диагностика
- Рекомендации по обустройству рабочего места и быта
- Как лечить спондилез?
- Симптомы шейного спондилеза
Cervical spondylosis causes
The bones and protective cartilage in your neck are prone to wear and tear that can lead to cervical spondylosis. Possible causes of the condition include:
Bone spurs
These overgrowths of bone are the result of the body trying to grow extra bone to make the spine stronger.
However, the extra bone can press on delicate areas of the spine, such as the spinal cord and nerves, resulting in pain.
Dehydrated spinal discs
Your spinal bones have discs between them, which are thick, padlike cushions that absorb the shock of lifting, twisting, and other activities. The gel-like material inside these discs can dry out over time. This causes your bones (spinal vertebrae) to rub together more, which can be painful.
This process can begin to happen in your 30s.
Herniated discs
Spinal discs can develop cracks, which allows leakage of the internal cushioning material. This material can press on the spinal cord and nerves, resulting in symptoms such as arm numbness as well as pain that radiates down an arm. Learn more about herniated discs.
Injury
If you’ve had an injury to your neck (during a fall or car accident, for example), this can accelerate the aging process.
Ligament stiffness
The tough cords that connect your spinal bones to each other can become even stiffer over time, which affects your neck movement and makes the neck feel tight.
Overuse
Some occupations or hobbies involve repetitive movements or heavy lifting (such as construction work). This can put extra pressure on the spine, resulting in early wear and tear.
Causes
 Share on PinterestSpondylosis happens when the discs and joints of the spine degenerate with age.
Share on PinterestSpondylosis happens when the discs and joints of the spine degenerate with age.
The spine helps give the body structure and supports most of its weight. It also carries and protects almost all of the main nerve branches that run from the brain.
The spine curved, not straight, and the cervical, thoracic, and lumbar parts of the spine contain 24 bones known as vertebrae.
Between these vertebrae are joints that allow the spine to move flexibly. These are called the facet joints.
Also, soft, rubbery tissue called intervertebral discs separate the vertebrae. These consist of cartilage endplates and a tough exterior, the annulus fibrosus, surrounding an inner core, the nucleus pulposus.
Intervertebral discs help achieve smooth movement, and they cushion against any impact on the bones.
As a person ages, the discs become drier, thinner, and harder, and they lose some of their cushioning ability. This is why an older person is more likely to have a compression fracture of the vertebra than a younger person.
A vertebral compression fracture results from bone collapsing in the spine. It commonly occurs with osteoporosis.
The facet joints between the vertebrae also function less well with age because of wear and tear on their cartilage surfaces.
As the cartilage erodes, the bones start to rub together, causing friction. This can result in the formation of bony growths, called bone spurs.
The loss of rubbery tissues and the development of spurs make the spine stiffer. Back movement also becomes less smooth, and friction increases.
Лечение
При обострении симптоматики больному назначаются лекарственные препараты:
- НПВС;
- болеутоляющие;
- миорелаксанты;
- кортикостероиды;
- хондропротекторы.
Они помогают быстро купировать боль и нормализовать подвижность пораженного отдела.
Как правило, спондилоартрозу характерно хроническое течение, поэтому в период затишья назначаются регулярные занятия физкультурой, массаж, физиотерапия и народные средства. Курс лечения назначает врач. Средняя продолжительность терапии – 3 месяца.
На поздних стадиях, когда защемляются нервные окончания, боль не удается купировать при помощи мощных обезболивающих, поражается спинной мозг, консервативное лечение является неэффективным. В таких случаях показано хирургическое лечение. В ходе операции хирург удаляет костные наросты и проводит замену суставов на имплантаты.
Общие правила лечения
Диагноз «спондилоартроз» нельзя спускать на самотек. На начальных стадиях болезнь хорошо поддается лечению. Прогноз для пациента будет благоприятным. Вылечить недуг на ранних стадиях удается с помощью медикаментов, физиотерапии и народных средств. Если болезнь запущена, то без хирургического вмешательства не обойтись. Операция влечет за собой длительный период реабилитации и возможные осложнения.
Без применения хондропротекторов лечение не обойдется
При соблюдении всех врачебных рекомендаций и мер профилактики можно сохранить двигательную способность хребта и функциональность больного сустава.
Физиотерапия
Деформирующий спондилоартроз требует комплексного лечения, поэтому медикаментозная терапия всегда сочетается с физиотерапевтическими процедурами. Они помогают уменьшить боль, снять спазм мышц, улучшить кровоток и восстановить объем движений. При острой стадии болезни применяется пассивное лечение. Оно помогает купировать боль.
К пассивным методам относят:
- Криотерапию. Лечение холодом замедляет кровоток, уменьшает боль и устраняет спазмы. Эффективными считаются холодные компрессы и спреи. По завершению процедуры показана лечебная гимнастика на растяжение мышц.
- Электростимуляция. На пораженные ткани воздействует электрический переменный ток. Он увеличивает выброс эндорфина в кровь. За счет этого утихает боль.
Хороший результат показывает:
- Электрофорез. Лекарства поступают глубоко в ткани благодаря воздействию электрического тока.
- УВЧ-терапия. Принцип процедуры заключается в воздействии электромагнитного поля на пораженную область.
- Тракция. Вытяжение позвоночного столба позволяет увеличить расстояние между дисками и позвонками.
Только в стадии ремиссии назначаются физиотерапевтические методы
Терапия народными средствами
Народные средства – прекрасное дополнение к основному курсу лечения спондилоартроза позвоночника.
Эффективные рецепты:
- Лечить больной позвоночник можно смесью из меда (200 гр), редьки (300 гр) и красного вина (100 мл). Тщательно перемешайте все ингредиенты и добавьте 1 ст. л. столовой соли. Втирайте полученную смесь в хребет. Сверху накройте спину теплым одеялом. Курс лечения – месяц.
- Корень хрена замочите в кипятке. Пропустите его через мясорубку или измельчите в блендере. Полученную кашицу прикладывайте к больному участку. Держать компресс нужно до появления ощущения жжения.
- Хорошо себя зарекомендовали прогревания. Тепло благоприятно воздействует на суставы и облегчает состояние. Раскалите на сковороде морскую соль или гречку. Пересыпьте ее в тканый мешочек и приложите к позвоночнику в месте появления боли. Компресс держите до полного остывания.
- Согревающий эффект оказывает мазь из горчицы. Смешайте 150 гр соли с 50 г горчичного порошка, добавьте немного керосина. Должна получиться однородная масса, напоминающая по консистенции густую сметану. Втирайте мазь в больные участки перед сном.
- Эффективными считаются лечебные ванны. В воду можно добавлять эфирные масла или отвары трав (чистотел, душица, ромашка, шалфей, лопух).
Несмотря на эффективность народных средств, применять их стоит только после консультации с лечащим врачом.
https://youtube.com/watch?v=3Ji1YZMbzwM
Диагностика спондилеза
Чаще всего с целью уточнения клинического диагноза используют метод МРТ
Он позволяет не только подтвердить наличие заболевания, но и определить его локализацию, распространенность, стадию развития, что важно для выбора тактики лечения.
Первая стадия
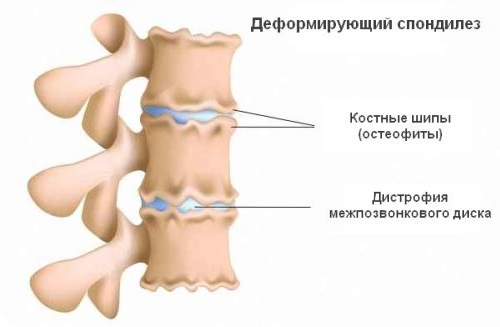
На снимке уже заметны многочисленные костные шипы – остеофиты, не выходящие за пределы пораженного позвонка. Форма позвонка и его размеры не изменены.
Визуально доктор может обнаружить изменение физиологических изгибов позвоночника, нарушение осанки и небольшое ограничение подвижности.
Вторая стадия
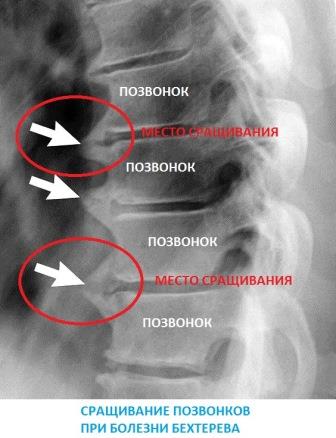
Множественные остеофиты выходят за пределы позвонков. Костные шипы соседних позвонков могут достигать друг друга и срастаться, образуя таким образом новый сустав. В медицине такое явление носит название «неоартроз».
Резкое ограничение подвижности и, как следствие, трудоспособности.
Третья стадия
Самая тяжелая стадия, на которой костные шипы срастаются, вызывая полную блокировку движений в смежных позвонках. Также наблюдается изменение формы и уменьшение размеров позвонка, сужение позвоночного канала.
На третьей стадии отмечается выраженное ограничение подвижности и трудоспособности, стадия, на которой пациенту может быть оформлена инвалидность.
Народные средства
Сбор для ускорения обменных процессов – шиповник, листья смородины, брусники, малины, птичий горец, крапива, хвощ, тысячелистник. Все ингредиенты берутся в равных пропорциях, перемешиваются. На столовую ложку сбора потребуется 2 стакана кипятка. Настаивать 2 часа. За полчаса до еды утром и вечером принимать по стакану средства.
Обезболивающее средство. Смешать в равных количествах мелиссу, мяту, семена подорожника, лопух, зверобой и кипрей. Заваривать и пить как обычный чай.
Для укрепления организма рекомендуется заваривать корни одуванчика. На столовую ложку сырья нужно 2 стакана кипятка. 10 минут прокипятить на маленьком огне, дать настояться и пить в два приема утром и вечером.
Из наружных средств при спондилезе активно применяются эфирные масла душицы, кипрея, пихты, лаванды, кедра, чабреца. Пару капель этих масел добавляют в оливковое масло и втирают в пораженный участок. В некоторых случаях разрешается использовать настойку стручкового перца.
Симптомы
При заболевании пациент ощущает ноющую боль в конкретном участке позвоночника из-за раздражения и защемления нервов, связок. Человек жалуется на тяжесть и тонус мышц. Уменьшается амортизация позвоночника, ведь у больного выпрямляются изгибы позвоночного столба.
Признаки спондилеза позвоночника: человек ощущает ограничение в поражённом отделе позвоночника, а болевые ощущения постепенно нарастают в течение дня и продолжают тревожить больного в ночное время. Боли присутствуют не только при ходьбе или движениях тела, но и в состоянии покоя. Человеку сложно принять позу, в которой бы его не тревожили боли. В начальной стадии заболевания оно может не причинять дискомфорта и неприятных ощущений, но влияет на подвижность самого позвоночника.
Спондилез в шейном отделе распространён среди людей с «сидячей работой» и работников, занимающихся умственным трудом. Кроме болей, спондилез несёт такие симптомы, как проблемы с артериальным давлением и головокружение. Нередко больные, страдающие этим заболеванием, жалуются на возникающий шум в ушах и снижение зрения.
При проявлениях болезни в грудном отделе люди обращают внимание на боли в грудине (при поражении передних ветвей спинномозгового нерва) или в грудной клетке, локализующиеся с одной стороны. При прощупывании пальцами можно почувствовать воспалённые участки

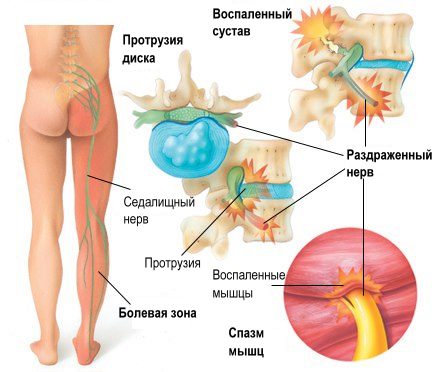
Когда болезнь позвоночника спондилез поражает поясничный отдел, начинается раздражение корешков нервов без защемления. Этот больной жалуется на частичную потерю чувствительности в конечностях, дискомфортные ощущения в ягодичных и ножных мышцах. Дискомфортное состояние возникает при длительном стоянии или движении. Но для спондилеза характерно, что симптомы пропадают, когда больной делает наклон вперёд или сворачивается в «калачик». При «перемежающейся хромоте» симптомы не пропадают.
Спондилез – это заболевание позвоночника хроническое, прогрессирующее, поэтому с лечением спондилеза не стоит затягивать. Он развивается постепенно и проходит на стадии развития 3 стадии:
- Первая стадия характеризуется некрупными отростками, которые не выходят за пределы тела позвонка. Симптоматика заболевания практически отсутствует.
- Вторая степень спондилеза. Что же это такое? Остеофиты позвоночника разрастаются, у пациента возникает ограничение движения, начинаются периодические ноющие боли. Болевые ощущения усиливаются при сильных физических нагрузках на позвоночник или при воздействие сквозняка и холода.
- Третья степень болезни включает в себя сращивание позвонков друг с другом, грозящее полной неподвижностью позвоночника. Пациента мучают сильные боли, повышается тонус мышц. В мышцах отмечается высокое содержание молочной кислоты. При дальнейшем прогрессировании нарушается обмен веществ, что немало усугубляет заболевание.
Как правило, спондилез поражает 1-2-3 позвонка возникая в шее или пояснице, реже проявляя себя в грудном отделе позвоночника.
Причины возникновения спондилеза и спондилоартроза
Спондилез — дегенеративно-дистрофическое поражение позвоночника, характеризующееся костными разрастаниями в участках отслоения связочного аппарата от тел позвонков. Нарастание процессов остификации приводит к формированию костных мыщелков дугообразной формы, огибающих диск в направлении соседнего позвонка. Высота межпозвонкового диска прогрессивно уменьшается. Спондилез является следствием сочетания дегенеративно-дистрофических и инволютивных процессов в тканях сегмента позвоночника. Чаще всего его обнаруживают у людей пожилого возраста. До 30-летнего возраста спондилез диагностируют очень редко в основном у мужчин, деятельность которых связана с поднятием грузов (тяжеловесы, грузчики и т.д.).
Среди основных причин возникновения спондилеза:
- дисгормональные нарушения на уровне целостного организма,
- нарушения микроциркуляции на уровне всего организма,
- изменения метаболизма соединительной ткани на уровне сегментов позвоночника,
- влияние нагрузок на сегменты позвоночника (гипо- и гипердинамии).
Развитие спондилеза характеризуется медленным течением, для которого характерно одновременное втягивание в процесс всех элементов сегментов позвоночника (в отличие от остеохондроза). Происходит фибротизация диска, дистрофическое поражение суставов и связочного аппарата.
Клинические проявления спондилеза обусловлены сочетанными проявлениями остеохондроза, спондилоартроза и стеноза позвоночного канала. Формирование задних и заднебоковых остеофитов приводит к появлению хронических полирадикулитов, нарушению функции позвоночника, формированию стеноза каната позвоночника и ишемии спинного мозга.
Спондилоартроз — это дегенеративно-дистрофическое поражение межпозвонковых суставов позвоночника. Это самостоятельная нозологическая форма, которая характеризуется первичным поражением хряща с постепенным втягиванием в процесс всех элементов сустава (синовиальной оболочки, капсулы, связочного аппарата, костной ткани и прочее).
Артроз межпозвонковых суставов разделяют на дистрофически-дегенеративный и воспалительно-деструктивный. В свою очередь дистрофически-деструктивный процесс может быть диспластическим, дисгормональным и дислокационным.
К первичным формам спондилоартроза принадлежат диспластический и идиопатический варианты развития патологического процесса.
В основе диспластического спондилоартроза лежат нарушения развития элементов суставов на разных этапах их формирования. Прежде всего, это аномалия тропизма, гипо- и аплазия суставных отростков. При аномалии тропизма наблюдается нарушение ориентации суставных отростков сегмента позвоночника (с одной стороны они могут быть расположены во фронтальной плоскости, а с другой — в сагиттальной).
Отражением патологических структурно-функциональных изменений в суставах является синдром спондилоартралгии, который характеризуется типичным симптомокомплексом и проявляется дорзалгией различной интенсивности с постепенным началом и медленным прогрессированием. Боль усиливается при переходе из состояния покоя к движениям, уменьшается после разминки и сопровождается ограничением движений и тугоподвижностью. Такое состояние может сопровождаться ощущением нажатия и хруста в позвоночнике.
Одной из причин формирования симптомокомплекса является раздражение нервных окончаний медиальной части задней ветви спинномозгового нерва вследствие напряжения капсулы, дислокации суставных отростков при структурно-функциональных изменениях дугоотростковых суставов.
Для спондилоартроза характерно постепенное начало, внутренняя скованность, уменьшение боли после разминки, ограничение движений, хруст в спине, тугоподвижность в соответствующих отделах позвоночника. Несмотря на постепенное развитие, начало заболевания больные связывают с некоординированными движениями (в частности ротационными), различными перегрузками и быстрым утомлением. Как и артроз других локализаций, спондилоартроз характеризуется периодическим обострением боли и ремиссиями.
Для спондилоартроза характерен не корешковый характер боли, а склеротомный (в зависимости от уровня поражения), который имеет периодический характер. Спондилоартрозу присуще наличие анталгического сколиоза, усиление миотонических реакций (напряжение паравертебральных мышц).
Как проводится терапия деформирующего спондилеза
Основные задачи лечения спондилеза — устранение болей и тугоподвижности. Пациентам рекомендуется не находиться долго в одном положении, следить за осанкой. Им показано ношение ортопедических приспособлений: воротников Шанца для шеи, эластичных бандажей с жесткими вставками для поясницы и грудного отдела позвоночника. Необходимо также ограничить физические нагрузки, больше отдыхать.
Медикаментозное лечение
Паравертебральные блокады применяются при острых болях. В мягкие ткани, расположенные около пораженных спондилезом позвонков, вводится смесь растворов глюкокортикостероидов (Триамцинолон, Дипроспан, Дексаметазон) и анестетиков (Лидокаин, Новокаин). Процедуры устраняют боли на несколько дней, а иногда и недель. Но гормональные средства весьма токсичны для внутренних органов, хрящей, костей, поэтому при возможности вместо блокад внутримышечно вводятся нестероидные противовоспалительные средства — Мовалис, Ортофен, Лорноксикам.
НПВС применяются и в других лекарственных формах:
- таблетки, капсулы — Целекоксиб, Эторикоксиб, Найз, Кеторол, Индометацин, Кетопрофен, Мелоксикам;
- мази, гели — Вольтарен, Нимесулид, Быструмгель, Фастум, Финалгель, Диклофенак, Артрозилен.
ЛФК
Лечебная физкультура — основной, самый эффективный метод лечения деформирующего спондилеза. Сразу после устранения болей пациент направляется к врачу ЛФК с результатами рентгенодиагностики. Он составляется индивидуальный комплекс упражнений с учетом общего состояния здоровья, степени тяжести спондилеза, характера его течения.
Ежедневные занятия лечебной физкультурой необходимы для выработки правильных двигательных стереотипов, позволяющих избежать перегрузок уже поврежденных позвонков, связок, дисков. А за счет формирования крепкого мышечного корсета улучшается осанка. Регулярные тренировки способствуют ускорению кровообращения в позвоночных сегментах, устранению дефицита в них питательных веществ.
Массаж
После физкультуры массаж считается вторым по эффективности способом терапии спондилеза. Он особенно востребован при наличии у пациентов противопоказаний к ЛФК. Им назначается проведение 20-30 процедур несколько раз в год, как в качестве лечения, так и в профилактических целях. Наиболее часто используются такие разновидности массажа:
- классический;
- вакуумный, или баночный, в том числе аппаратный;
- точечный, или акупунктурный.
Физиотерапия
Для улучшения кровообращения в позвоночнике, ускорения восстановительных процессов в дисках и связках проводятся физиопроцедуры. Это магнитотерапия, лазеротерапия, ударно-волновая терапия. Пациентам назначаются от 5 до 10 процедур, хорошо сочетающихся с ЛФК, всеми видами массажа. Но наиболее эффективны в лечении спондилеза такие физиотерапевтические мероприятия:
- ультразвук — воздействие высокочастотными звуковыми колебаниями низкой интенсивности;
- диадинамические токи — воздействие током низкой частоты.
Хирургическое вмешательство
Довольно редко при спондилезе проводится хирургическое лечение. Показаниями к нему становятся устойчивые боли, не устраняемые медикаментозно, осложнения, возникшие из-за сильной деформации позвонков. Наиболее часто выполняются такие хирургические вмешательства:
- спондилодез — обездвиживание смежных позвонков с помощью их сращивания;
- декомпрессия спинномозговых структур за счет иссечения остеофитов, реконструкции позвонков.
Народная медицина
При спондилезе народные средства неэффективны. Их ингредиенты не способны устранить ограничение движений, предупредить разрастание костных тканей. Поэтому пользоваться народными средствами врачи разрешают только по окончании основного лечения. Компрессы, мази, аппликации, растирания обычно применяются при слабых болях, возникающих после физических нагрузок или переохлаждения.
Упражнения
Примерные упражнения при поясничном спондилезе (каждое повторять 5-6 раз):
- Лежа на спине, руки прямые вдоль тела, сгибать ноги в коленях и подтягивать их к груди.
- Встать на четвереньки, поднять голову и медленно прогнуть поясницу, вернуться в исходное положение.
- Положение то же, поднять голову и разогнуть ногу, вытянув ее назад, затем так же с другой ногой.
- Положение то же, опустить предплечья до пола, вернуться в исходное положение.
- Лечь на спину, руки за голову, ноги согнуть в коленях и подтянуть к животу, обхватить колени руками и подтянуть к ним голову, вернуться в исходное положение.
Диагностика
Определить есть ли у больного это заболевание или нет невозможно на основании одних только симптомов, а сдать анализы будет недостаточно. Диагностировать болезнь рекомендуется с помощью рентгена, выполненного в 3 проекциях. Так можно хорошо разглядеть наличие или отсутствие остеофитов, размер костных наростов, их месторасположение, отследить течение заболевания. В индивидуальном порядке пациенту назначается компьютерная томография.
Не самый бюджетный вариант исследования, но самый достоверный и эффективный – это МРТ. Он позволяет увидеть больной отдел позвоночника и промерить до миллиметров размер остеофитов. Томография, выполненная на компьютере более информативна для врача, чем рентген, но менее эффективна, чем МРТ.
Рекомендации по обустройству рабочего места и быта
Для того, чтобы максимально снизить болевые ощущения, возникающие в результате спондилеза, неврологи рекомендуют:
- Использовать жесткие стулья, без мягких, толстых подушек. Это касается не только рабочего места, но и обеденной зоны и автомобильного кресла. Это позволяет избежать излишней нагрузки на позвоночник и, как следствие, усиления боли
- Высота сиденья стула в идеале должна быть равной длине голени. В таком случае стопы ровно стоят на полу и частично забирают на себя нагрузку с позвоночника. Невысоким людям рекомендуется использовать специальную подставку для ног
- Глубина сиденья стула должна быть не менее 2/3 длины бедра
- Спина должна плотно прилегать к спинке стула, что так же способствует уменьшению нагрузки на позвоночник
- При длительной сидячей работе рекомендуется каждые 20 минут проводить легкую разминку, чтобы снять статическое напряжение с позвоночника
Как лечить спондилез?
1-й этап (Диагностика, облегчение боли)
На первичном приеме врач проводит диагностику. Прощупывая спину вдоль позвоночника, он находит участки мышечного напряжения. Исследуется степень усилий при поворотах тела, шеи. Изучаются неврологические рефлексы, чтобы определить степень защемления нервов. При отсутствии снимков пациент направляется на рентген. При наличии сопутствующего остеохондроза и подозрении на протрузию или грыжу позвоночника назначается МРТ.
Получив данные обследования, врач составляет индивидуальный курс лечения. При наличии острых симптомов оно начинается с облегчения боли и мышечного напряжения. Это делается с помощью массажа (точечного, лечебного) и иглоукалывания. На этом этапе восстанавливается чувствительность онемевших пальцев, других участков тела. Облегчаются симптомы, связанные с защемлением нервов в позвоночнике.
2-й этап (Оздоровление позвоночника)
На этом этапе врач воздействует на причины образования и разрастания остеофитов. Спондилез – дегенеративно-дистрофическое заболевание. Поэтому для его лечения нужно привести в норму обменные процессы в позвоночнике, запустить процесс заживления и восстановления соединительных тканей.
Это можно сделать только одним способом – устранить мышечные спазмы, уменьшить нагрузку на позвоночник и улучшить приток крови к межпозвоночным дискам. Для этого в нашей клинике применяется комплексная терапия восточной медицины.
Обычно лечебный курс включает от 9 до 15 лечебных сеансов. Во многих случаях лечение спондилеза проводится одновременно с лечением остеохондроза или его осложнений.
Симптомы шейного спондилеза
Наиболее распространенным вариантом заболевания является шейный спондилез, для которого характерна клиническая картина, включающая следующую симптоматику: напряжение мышц шеи, ограничение подвижности, головная боль, обмороки и боль в затылке.
Напряжение мышц шеи
Мышцы шеи при спондилезе находятся в постоянном повышенном тонусе, что проявляется ощущением напряжения и боли в области шеи. При пальпации доктор ощущает пальцами участки уплотнения мышц шеи. При длительном течении заболевания при отсутствии лечения, наоборот, возможно истощение мышечных волокон – тонус снижается, мышцы становятся вялыми и плоскими.
Ограничение подвижности
Отсутствие своевременного лечения приводит к возникновению скованности в движении шейного отдела позвоночника. Сначала неприятный симптом появляется только в утренние часы, с течением времени ситуация усиливается – боль возникает в любое время суток. При тяжелой стадии заболевания отмечается значительное ограничение подвижности, что может стать причиной снижения трудоспособности.
Головная боль
Головные боли могут быть весьма интенсивными, возникают и усиливаются после длительной статической работы. Боль сопровождается шумом в ушах и головокружениями, туманом и мушками в глазах.
Обмороки
Кратковременные обмороки наблюдаются при тяжелой стадии развития спондилеза и могут сопровождаться головокружением и тошнотой.
Боль в затылке
В начале развития заболевания боль в затылке возникает при поворотах головы, что обусловлено натяжением связок и раздражением их костными выростами-остеофитами.
Боль с шеи нередко распространяется на плечи, чуть реже она отдает в ухо, глаз и нижнюю челюсть.