Анатомия суставов стопы и их заболевания
Содержание:
- Плоскостопие: виды, факторы риска, симптомы, профилактика
- Кости стопы
- Кости плюсны
- Поперечный свод
- Профилактика патологий
- Контроль за ходом заживления переломов ладьевидной кости
- Подошвенный фасциит
- Как лечить?
- Влияние на характер и сексуальность
- Профилактика болей в стопе
- Как узнать о своем происхождении
- Суставы
- Формы синдрома полой стопы
- Пяточная шпора
- Частые болезни стоп
- Искривления пальцев ног
- Заболевания суставов стопы ног
- Диагностика конской стопы
- Вместо заключения
- Мышцы
Плоскостопие: виды, факторы риска, симптомы, профилактика
Различают поперечное и продольное плоскостопие. При поперечном плоскостопии уплощается поперечный свод стопы и ее передний отдел опирается на головки всех пяти плюсневых костей, а не только на I и V. При продольном плоскостопии уплощается продольный свод и стопа соприкасается с полом всей подошвенной поверхностью. Основная причина плоскостопия – слабость мышц и связок, возникающая вследствие травм или как профессиональное заболевание (у людей, работа которых связана с длительным стоянием или хождением). У тучных людей плоскостопие встречается чаще, чем у людей со средней массой тела. У многих к вечеру стопа также несколько уплощается и удлиняется (вследствие утомляемости мышц).
Проявляется плоскостопие болями в области стопы и быстрой утомляемостью ног. Боли могут ощущаться также в области голени и бедра и сопровождаться деформацией пальцев. У детей плоскостопие может развиться при частой физической перегрузке: ношении тяжестей, привычке брать на руки младших братьев и сестер и т. п.
Профилактика плоскостопия состоит в укреплении мышц стопы и голени специальными упражнениями (например, ходьба на носках и наружном крае стопы), создании условий, исключающих длительное пребывание на ногах, использовании специальных стелек-супинаторов, приподнимающих своды стопы.
Профессиональная нагрузка на стопу вызывает в ней хорошо заметные изменения.
Примером может служить стопа балерин. При стоянии и передвижении на носках
вся тяжесть тела падает на первые три пальца, поэтому плюсневые кости и фаланги этих
пальцев у балерин относительно массивнее, чем у людей других профессий. Несмотря на то
что человеческая стопа узко специализирована как орган опоры и передвижения,
у некоторых народов она используется как подсобный орган труда. Поэтому
движения в суставах стопы достигают у них большой подвижности, а мышцы
отличаются ловкостью. При необходимости подвижность суставов стопы
может быть увеличена соответствующими упражнениями.
Кости стопы
26 костей стопы условно разделены на 3 отдела: пальцы, плюсна и предплюсна.
Пальцы стопы
Каждый палец стопы состоит из 3 фаланг. Исключением является лишь большой или первый палец, имеющий всего 2 фаланги. Довольно часто фаланги мизинца срастаются между собой, в результате чего он также состоит из 2 фаланг.
Фаланги, которые соединены с плюсневыми костями стопы называют проксимальными, далее идут средние, а затем дистальные. Кости, формирующие пальцы, имеют короткие тела.
У основания большого пальца с подошвенной стороны имеются дополнительные сесамовидные косточки, увеличивающие поперечную сводчатость плюсны.
Плюсна
Этот отдел стопы состоит из 5 коротких трубчатых плюсневых косточек. Каждая из них состоит из трехгранного тела, основания и головки. Первая плюсневая кость самая толстая, а вторая – наиболее длинная.
Головки этих костей служат для соединения с проксимальными фалангами, а основаниями – с костями предплюсны. Кроме того, боковыми суставными поверхностями основания плюсневых косточек соединяются между собой.
Область головки первой плюсневой кости является активным участником в развитии вальгусной деформации большого пальца стопы. Во время этого процесса на внешнем краю плюсневой кости возникает костный нарост, который сдавливает ткани и деформирует сустав, в результате чего возникают сильные боли и нарушения походки.
Кроме того, именно первый плюснефаланговый сустав наиболее подвержен артрозам.
Предплюсна
В этом отделе стопы содержится наибольшее количество разнообразных костей, которые расположены 2 рядами: проксимальным и дистальным.
Проксимальный ряд состоит из таранной и пяточной кости. Дистальный ряд состоит из 3-х клиновидных костей, кубовидной и ладьевидной.
В строении таранной кости выделяют тело, шейку и головку. Именно эта кость соединяет стопу с костьми голени в один общий механизм. Этот сустав носит название голеностопного.
Пяточная кость расположена сзади и ниже таранной. Это самая крупная кость стопы, состоящая из тела и бугра. Пяточная кость объединяется с таранной костью сверху и с кубовидной костью своей передней частью. В некоторых случаях на пяточной кости может возникать шиповидный нарост, известный как «пяточная шпора». Это сопровождается сильными болями и нарушением походки.
Кубовидная кость формирует наружный край стопы. Она сочленена с 4-й и 5-й плюсневыми костями, пяточной, наружной клиновидной и ладьевидной костями. Снизу на ней находится борозда с сухожилием малоберцовой мышцы.
Ладьевидная кость образовывает внутреннюю сторону стопы. Она соединяется с таранной, клиновидными и кубовидной костями.
Клиновидные кости (латеральная, медиальная и промежуточная) размещаются впереди ладьевидной кости и соединены с ней. Также они соединяются с плюсневыми косточками и между собой.
Кости плюсны
Плюсневые кости (длинные, трубчатые, количеством 5 штук) формируют поперечный свод, смягчающий при ходьбе, прыжках и беге циклические ударные нагрузки. Первая плюсневая кость стопы (отсчёт от первого пальца) – наиболее широкая и короткая, вторая – длиннее всех остальных. Форма у всех костей плюсны сходна: трёхгранное тело заканчивается с одного конца относительно массивным основанием (проксимальный эпифиз), с другого – сплюснутой по бокам головкой (дистальный). Плюсневые кости хорошо пальпируются с тыльной стороны стопы, покрытые сравнительно небольшим слоем мягких тканей. Тело костей слегка прогибается вверх. Снизу основание имеет прощупываемую бугристость.
Головки костей имеют сфероподобные суставные поверхности, контактирующие с проксимальными фалангами пальцев. Боковые суставные площадки на основаниях входят в межплюсневые соединения, задние образуют сочленения с предплюсневыми костями.
Первый и пятый плюснефаланговые суставы содержат сесамовидные кости – небольшие дополнительные образования округлой или дискообразной формы. Сесамовидные кости могут также встречаться в межфаланговом соединении I пальца, с нижней стороны кубовидной кости.
Поперечный свод
Поперечный свод стопы почти незаметен внешне, но он тоже выполняет важные функции. Находится он в переднем отделе у основания пальцев. Расположен поперечный свод перпендикулярно продольному, и образуют его головки плюсневых костей. Он обеспечивает равномерное распределение нагрузки и способность стопы отталкиваться от поверхности при беге и прыжках. Человек опирается при этом только на две точки: головки 1 и 5 плюсневых костей. Все остальные образуют свод и выполняют функции рессоры.
Но иногда при повышенных нагрузках или ослаблении связок, удерживающих плюсневые кости в правильном положении, происходит уплощение поперечного свода. В этом случае при каждом шаге поверхности касаются не только 1 и 5 пальцы, но все остальные. Центр тяжести смещается вперед. Это нарушает амортизационные функции, передний отдел стопы уже не так хорошо пружинит.
Профилактика патологий
Правильное формирование сводов стопы в раннем детском возрасте является залогом здоровья опорно-двигательного аппарата. Родителям необходимо следить за походкой малыша, развитием его ступней. Вовремя выявленную патологию легче вылечить. Поэтому лучше не допустить развития плоскостопия. Ведь в основном такая деформация является приобретенной в результате неправильного образа жизни и выбора обуви.
 Чтобы сохранить здоровье стопы и обеспечить правильное формирование сводов, заботиться об этом нужно с первых шагов ребенка
Чтобы сохранить здоровье стопы и обеспечить правильное формирование сводов, заботиться об этом нужно с первых шагов ребенка
Сохранить здоровье стопы и ее амортизационные функции можно. Но для этого нужно соблюдать профилактические меры.
Важно следить за своим питанием. Необходимо, чтобы организм обеспечивался всеми необходимыми питательными веществами
Кроме того, нужно предотвратить набор веса. Необходимы умеренные физические нагрузки. Чтобы мышцы и связки правильно удерживали своды стопы, их нужно укрепить. Для этого регулярно надо делать гимнастику для ног, ходить босиком по неровным поверхностям. Детям необходимо активно двигаться, играть в подвижные игры. Очень важно правильно выбирать обувь. Детям ее нельзя покупать на вырост, она должна быть точно по размеру. Особенность обуви для малышей – жесткий задник, предотвращающий заваливание пятки, мягкий верх и подошва, обеспечивающие правильный перекат стопы, надежная фиксация на ноге с помощью застежек или липучек. Взрослым не рекомендуется долго ходить на высоких каблуках. Обувь не должна быть узкой, жесткой или неудобной.
О значении сводов стопы многие не подозревают, пока не ощущают дискомфорта
Только те, кто мучается от болей при ходьбе и не может подобрать себе удобную обувь, понимают, как важно сохранить здоровье ног
Контроль за ходом заживления переломов ладьевидной кости
Чрезвычайно важно рентгенологически проследить за ходом заживления перелома ладьевидной кости, так как этот процесс может быть прослежен только рентгенологически. Мерой степени заживления является заполнение щели перелома костной тканью и равномерное содержание извести в обоих отломках
Снимок после 6-недельной иммобилизации. На ладонном снимке видно, что перелом еще не зажил. Линия перелома дает менее интенсивную тень. Проксимальный отломок по сравнению с атрофированным дистальным отломком дает более интенсивную тень. На полулунной кости, головчатой кости и шиловидном отростке лучевой кости видна пятнистая атрофия. На основании рентгеновской картины следует продолжать иммобилизацию. Свежий перелом в проксимальной трети ладьевидной кости

Снимок сделан после 3,5-месячной иммобилизации. Щель перелома уже не определяется. На ее месте имеется незначительное линейное уплотнение. Структура обоих отломков кажется равномерно декальцинированной. Обильное кровоснабжение обеспечило полное заживление. Дальнейшая иммобилизация не нужна.
Подошвенный фасциит

Приблизительно каждый десятый человек сталкивается с появлением постоянных сильных болей в области пятки, которые не проходят даже после длительного отдыха. Боли, которые обостряются утром, при попытке делать первые шаги, при ходьбе по лестнице или после интенсивной физической нагрузки чаще всего обусловлены образованием подошвенного фасциита — болезни, при которой происходят воспалительно-дегенеративные изменения подошвенной фасции.
Подошвенная фасция — это связки, которые соединяет пяточную кость с костями плюсны, поддерживая продольный свод стопы. Они выполняют амортизационную функцию, защищают костную структуру и обеспечивают ее стабильность. В положении стоя ослабленная подошвенная фасция испытывает особенно сильную нагрузку в месте ее прикрепления к пяточной кости. В случае перегрузки фасции в этом месте происходит микронадрыв и, как следствие, местное воспаление ее волокон, что и является причиной боли.
Подошвенный фасциит часто является причиной плоскостопия, развивается из-за повторяющихся небольших травм фасции, лишнего веса, ревматических заболеваний, нарушения кровообращения в ногах или неправильного обмена веществ. Все меры по лечению направляются на ликвидацию воспалительного процесса. Действенными средствами будут физиопроцедуры, массажи стоп, упражнения ногами и пассивная ортопедическая разгрузка. Среди эффективных средств — пружинящие подпяточники или комбинированные ортопедические стельки. Последние распределяют нагрузку на стопу, снижают ударную волну при ходьбе и уменьшают боль. С целью профилактики болезни нужно делать зарядку, не перегружать мышцы стоп длительными нагрузками и подбирать удобную обувь.
Никогда не забывайте о том, что предотвратить болезнь гораздо легче и менее затратно, чем бороться с ней.
Как лечить?
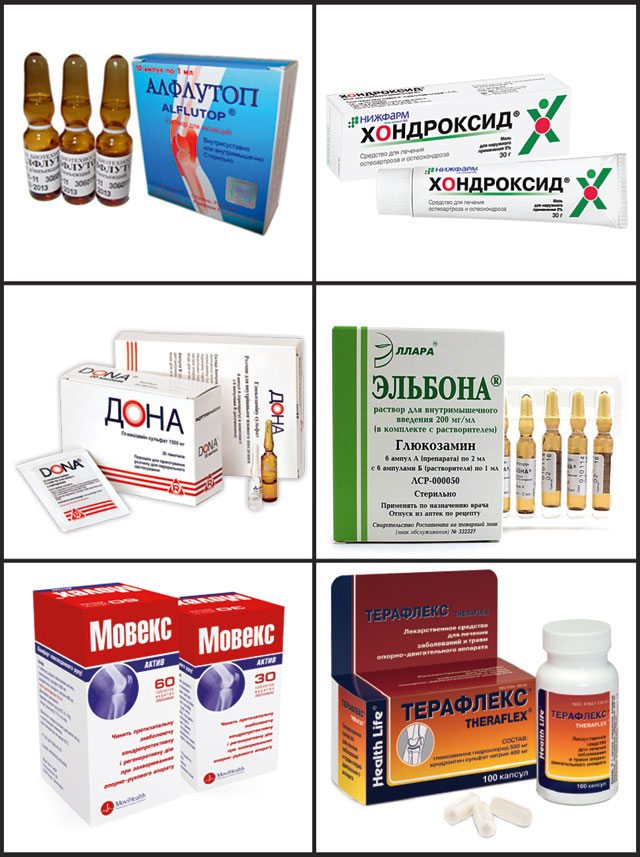
Если стопа опухла и болит – требуется проведение лечения. Каким методом будет выполняться терапия, зависит от конкретной патологии.
Медикаменты
При борьбе с заболеваниями, вызывающими болевые ощущения в ступне, применяют следующие типы препаратов:
- Обезболивающие средства, купирующие сильную боль.
- Противовоспалительные медикаменты, подавляющие воспаление, снимающие припухлость, уменьшающие болезненность.
- Хондропротекторы, восстанавливающие пораженные хрящевые ткани суставов.
- Антибиотики, уничтожающие патогенную микрофлору.
Также врачи рекомендуют прием витаминно-минеральных комплексов для повышения работы иммунной системы, укрепления организма.
Народная медицина
В качестве вспомогательной терапии разрешается использовать методы нетрадиционной медицины, устраняющие боль в ногах. Перед их применением нужно посоветоваться с лечащим врачом.
Если болит верхняя часть ступни, можно попробовать следующее средство: литром холодной воды залить измельченную головку чеснока и мякоти лимона. Дать настояться в течение 2 дней. Затем пропитывать хлопчатобумажную салфетку в полученном настое и прикладывать к пораженному месту. Держать, пока ткань не станет теплой.
Для устранения боли проводят ножные ванночки. Хорошо помогает в этом каштановый отвар. 500 г измельченных каштанов требуется залить 3 литрами кипятка, поставить на огонь на полчаса, после чего настоять в течение такого же времени. Держать ступни в отваре не менее 15 минут.
Влияние на характер и сексуальность
Переходим к самому интересному. Разберемся, как связаны греческая стопа и характер человека. Считается, что такая ступня наделяет своего владельца лидерскими качествами. Такие люди, как правило, активны, отважны и изобретательны. И чем длиннее второй палец, тем острее проявляются задатки лидера
Здесь важно не перегнуть палку, т. к
есть опасность превратиться в тирана, не считающегося с интересами окружающих.
Естественно, что свои лидерские качества такие люди переносят и на семью. Недаром в Индии свекрови настороженно относились к невесткам, если второй палец у них был слишком длинным, — очень уж высок риск, что сынок превратится в подкаблучника. Греческая стопа у женщин говорит о том, что в семье они главные. Считается, однако, что женщины с таким строением ног неудачливы и доставляют окружающим много хлопот.
Что касается сексуальной жизни, очевидно, что несовпадение сексуальных конституций является проблемой, которая влечет за собой и другие противоречия, не менее серьезные. Оказалось, что у людей с длинным большим пальцем самое слабое либидо. На втором месте те, у кого длина первого и второго пальца примерно одинакова. Ну и чемпионами принято считать тех, чей второй палец выдается над большим на 3-10 мм. Конечно, нельзя выбирать партнера основываясь только на этом признаке. Но он отчасти сможет помочь вам найти человека со схожей конституцией.
Профилактика болей в стопе
К профилактическим мероприятиям относится соблюдение простых правил здорового образа жизни:
- регулярно заниматься спортом. Идеальны для этих целей бег, катание на велосипеде, лыжах, плаванье, спортивная ходьба. Начинать занятия нужно с минимальных нагрузок, постепенно увеличивая их интенсивность. Использовать спортивную обувь или ортопедические стельки. Разминать стопы, особенно перед предстоящими тренировками;
- носить только удобную обувь из качественных материалов, обеспечивающих естественный уровень амортизации. Ни в коем случае не стоит носить слишком узкую или излишне свободную обувь, которая может привести к серьезным деформациям стопы. Женщинам не нужно «увлекаться» обувью на высоких каблуках, по возможности сократить время ее ношения;
- выполнять самомассаж стоп. Для этого подойдут элементарные разминания ступней пальцами рук, перекатывание теннисного мячика с носка на пятку. В теплое время года можно чаще ходить босиком по траве, песку, а в холодное – по ортопедическим массажным коврикам;
- контролировать свой вес. Лишние килограммы повышают нагрузку на стопы;
- придерживаться здорового питания. Исключить из рациона вредные блюда (острое, жирное, соленое, копченое, сладости, кофе, алкоголь). Включить в меню продукты, обогащенные витаминами и микроэлементами, которые необходимы для функционирования организма;
- устраивать себе отдых при малейшем дискомфорте и незначительной боли в области стоп. Для этого нужно принять горизонтальное положение и приподнять ноги, подложив под них валик или подушку. Уйдет напряжение, расслабятся мышцы нижних конечностей, нормализуется кровоток;
- не заниматься самолечением при регулярных болях в области стоп. Если тягостные ощущения стали постоянными, необходимо срочно обращаться за помощью. Только специалист определит причину дискомфорта и, возможно, предупредит развитие серьезных патологий.
Все существующие болезни стоп приводят к ограничению подвижности и появлению болей. В запущенных случаях патологии стопы становятся причиной инвалидности. Поэтому нужно приложить максимум усилий, чтобы не допустить их развития. Соблюдая простые профилактические меры, можно избежать возможных нарушений и сохранить здоровье многих других органов.
Как узнать о своем происхождении
Наверняка, вы уже внимательно разглядели свои ноги и определили свой тип стопы. Однако это вовсе не значит, что ваши предки были греками или египтянами. Если вы действительно хотите узнать о себе больше, то в этом поможет генетика.
Генетический тест Атлас позволит пролить свет на истоки вашего происхождения и расскажет:
- Как мигрировали ваши предки на протяжении 100 000 лет.
- К какой гаплогруппе вы принадлежите
- С каким известным человеком у вас общий предок.
- Сколько неандертальских генов в вашей ДНК.
- Какой у вас популяционный состав.
Кроме этого результаты включают информацию о рисках развития многофакторных заболеваний и статусе носительства наследственных, о спортивных травмах, особенностях метаболизма, и индивидуальных чертах, например, склонности к бессоннице.
На Генетический тест Атлас действует скидка 33%. Закажите его на нашем сайте, а мы организуем бесконтактную доставку по указанному адресу.
- Aigbogun, E, O et al. Morton’s Toe: Prevalence and Inheritance Pattern among Nigerians, 2019
- Callaway, E. UK Mapped Out By Genetic Ancestry, 2015
- NHS. Ingrown Toenail, 2018
- Ogawa, R and Hyakusoku, H. Does Egyptian Foot Present an Increased Risk of Ingrown Toenail, 2006.
- Science Daily. Egyptian Toe Tests Show They’re Likely to Be the World’s Oldest Prosthetics, 2012
- Vounotrypidis, P and Noutsou, P. The Greek Foot: Is It a Myth or Reality? An Epidemiological Study in Greece and Connections to Past and Modern Global History, 2015
- Kulthanan T et al., A study of footprints in athletes and non-athletic people, 2005
- MIT Technology Review, 2019
Суставы
Подвижность нижней части ноги обеспечивают суставы, расположенные между косточками стопы:
- Голеностопный образован таранной костью и костями голени. Соединяет стопу и голень, имеет блоковидную форму. Голеностоп надежно укреплен связками, обеспечивает сгибание и разгибание подошвенной и тыльной стороны стопы.
- Подтаранный образован пяточной и таранной костями. Имеет цилиндрическую, немного спиралевидную форму. Организует повороты стопы внутрь и наружу. Сустав окружен тонкой капсулой и небольшими связками.
- Таранно-пяточно-ладьевидный сустав расположен между таранной и пяточной костями, сочленен головкой таранной, пяточной и ладьевидной костями. Имеет шаровидную форму. Вместе с подтаранным суставом образуют комбинацию движений с осью вращения, проходящей через головку таранной косточки и пяточного бугра. Так происходит пронация и супинация стопы с объемом движений 55°.
- Клиноладьевидный сустав — сложное малоподвижное соединение, имеющее плоскую форму. Образован ладьевидной, кубовидной и тремя клиновидными косточками.
- Предплюсне-плюсневые суставы расположены между костями предплюсны и плюсны. Мелкие, преимущественно плоской формы, с ограниченной подвижностью.
- Плюсне-фаланговые суставы образованы головками плюсневых костей и основаниями проксимальных фаланг пальцев. Шаровидной формы, с небольшой подвижностью и возможностью сгибания и разгибания пальцев.
- Межфаланговые суставы расположены между фалангами пальцев. Имеют блоковидную форму, с боков укреплены коллатеральными связками.

Формы синдрома полой стопы
В литературе описаны три основных типа синдрома полой стопы: «pescavovarus», «pescalcaneocavus» и «истинная» pescavus. Эти три типа могут быть различены по своей этиологии, клиническим признакам, результатам радиологических исследований.
- Pes cavovarus или полая приведенная стопа, наиболее распространённая форма полой стопы, наблюдается преимущественно при нейромышечных расстройствах наподобие БШМТ и в случаях, когда этиологию установить не удаётся, обычно обозначается термином «идиопатическая». Для pes cavovarus характерна повёрнутая кнаружи пяточная кость, плантарно согнутая первая плюсневая кость и скручивание пальцев. Радиологическое исследование, проводимое при вызванной БШМТ полой стопе, обычно показывает плантарно согнутое положение носка относительно пятки.
- Pes calcaneocavus или пяточно-полая стопа обычно проявляется при параличе трицепса голени, вызванном полиомиелитом. В данном случае характерна дорсально согнутая пяточная кость и плантарно согнутый носок. Радиологические снимки демонстрируют большой таранно-пяточный угол.
- «Истинная» pes cavus характеризуется отсутствием дорсального сгибания или повернутой кнаружи пяточной кости, а также слишком высоким продольным сводом ввиду плантарного сгибания носка относительно пятки. Сочетание любых из этих признаков образует так называемую «комбинированную» полую стопу, которая затем либо сохраняет подвижность, либо теряет её.
Кроме того, выделяют четыре типа синдрома полой стопы в соответствии с положением наивысшей точки продольного свода: передний (носочный), плюсневый, задний и комбинированный.
Пяточная шпора

Нередко люди сталкиваются с такой проблемой, как появление острой боли в области пятки при опоре на нее. Такая боль является главным симптомом пяточной шпоры — болезни, при которой происходит формирование костного нароста в нижней части пяточной кости вследствие отложения солей кальция. Однако болевые ощущения обусловлены не наличием шпоры, а воспалением тканей, окружающих пяточную кость.
Костный нарост образовуется в качестве компенсаторной реакции на повреждение связок или мышц в месте их прикрепления к пяточной кости. Основной причиной появления пяточной шпоры является подошвенный фасциит (воспаление подошвенной фасции), но не исключены и другие: плоскостопие, заболевания позвоночника и суставов, травмы пятки, бег по твердой поверхности, избыточные нагрузки, лишний вес, нарушение походки и ношение неудобной обуви.
Все меры по борьбе с болезнью направляются на устранение ее причины — снятие воспаления. Также необходимы занятия лечебной гимнастикой, массажи, физиопроцедуры, соблюдение щадящего режима для ног, ношение специальных ортопедических подпяточников и стелек. Действие последних заключается в облегчении боли благодаря их мягкой текстуре в области проекции пяточной кости и способности поглощать ударную волну при ходьбе. Также они помогают правильно распределить нагрузку на стопу, что гораздо снижает риск дополнительной травматизации плантарной фасции.
С целью профилактики пяточной шпоры, нужно предотвратить развитие предшествующих болезней, не перегружать связки и мышцы стоп длительными нагрузками, подбирать удобную обувь и желательно носить ортопедические стельки или подпяточники.
Как видите, процесс лечения этой болезни занимает немало труда и времени, поэтому старайтесь не забывать об элементарных мерах ее предупрждения.
Частые болезни стоп
День за днем человек нагружает стопу, не замечая особо внимания на это. В результате чего могут возникнуть травмы, которые в свою очередь приводят к воспалительному процессу и деформации.
Ниже представлены наиболее частые заболевания стоп:
- Артроз. Чаще всего заболевание характерно для женщин среднего возраста. Примерно сорок-пятьдесят лет. Но исключение есть всегда. Заболевание может возникнуть и раньше. От заболевания больше всего страдает большой палец, а точнее, его плюсне-фаланговый сустав. В некоторых случаях болезнь можно перепутать с подагрой по причине схожей локализации. Однако эти заболевания абсолютно разные. Различают несколько причин возникновения артроза:
- Травмы стопы, которые были раньше;
- Генетическая предрасположенность;
- Особенности строения стоп;
- Плоскостопие;
- Лишний вес;
- Чрезмерная нагрузка стопы;
- Заболевания эндокринной системы.
Заболевание имеет три стадии. Они очень медленно протекают, но имеют значительный прогресс. С каждой стадией боль усиливается.
Лечение заболевания необходимо начать на первой стадии. Это повлияет на замедление процесса развития болезни
- Артрит. Основные причины возникновения артрита:
- Инфекционные болезни;
- Аллергия;
- Состояние после травмы;
- Системные заболевания;
- Заболевания эндокринной системы.
При артрите можно увидеть следующую клиническую картину: боли в пораженных местах, отеки, покраснение кожи над воспаленным участком, признаки общей интоксикации, изменение стопы, и потеря некоторых ее функций.
Для лечения необходимо выявить причину возникновения заболевания. Назначать лечение должен исключительно врач. Если заняться самолечением, можно перевести заболевание в хроническую форму, то есть деформацию суставов стопы
- Деформации стопы. Это означает, что в стопе произошли изменения. То есть изменилась форма стопы. Различают некоторые виды деформации стопы:
- Плоскостопие. Заболевание может быть как врожденным, так и приобретённым. Врожденное, то есть возникло в результате генетических особенностей. Приобретенное плоскостопие возникает в результате излишних нагрузок на стопу, перенесенного рахита, травм, излишнего веса, ношения неудобной обуви;
- Косолапость. Заболевание часто встречается. Оно является врождённым, в некоторых случаях может быть приобретенным. Например, в результате порезов, параличей, травм скелета нижних конечностей. При этом заболевании стопа укорочена и имеет положение в виде супинации.
Помимо этих деформаций есть и другие, но они встречаются крайне редко.
- Молоткообразный палец. Заболевание характеризуется формой пальца в виде молотка. Возникает болезнь как следствие тесной обуви. В основном заболевание отмечается на втором пальце. Для лечения необходимо использовать лечебную физкультуру, массаж. На поздних стадиях заболевания можно прибегнуть к хирургическому вмешательству.
Это далеко не все заболевания стоп. Их большое множество. Например, опухоли, травмы и тому подобные заболевания. Из этого следует, что при наличии хоть одного подозрительного симптома следует обратиться к специалисту.
Искривления пальцев ног

Искривление пальцев ног — это патология, при которой пальцы ног приобретают неестественную форму. Это не только эстетическая проблема, но и причина возникновения болей, судорог, язв и хронических заболеваний суставов стоп.
Основными причинами развития искривлений пальцев являются нарушения мышечного баланса и отклонения в строении костей стоп. Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Развитию деформации пальцев способствует ношение неудобной обуви (с тонким носком или высокими каблуками), травмы, болезни суставов, нервно-мышечные заболевания, лишний вес и сахарный диабет. Исходя из этого, основными консервативными способами борьбы с проблемой является ношение ортопедической обуви, оздоровительная физкультура, массажи и физиотерапия.
Если вовремя не обратиться с специалисту, деформация пальцев может стать фиксированной и единственным способом избавления от нее будет оперативное вмешательство.
Заболевания суставов стопы ног
Нижние конечности подвергаются нагрузкам ежедневно, даже если человек ведет не самый активный образ жизни, поэтому травматизация суставов ног (в особенности стоп, принимающих вес тела) происходит с особой частотой. Сопровождается она деформацией и воспалением, приводит к ограничению двигательной активности, увеличивающейся по мере прогрессирования заболевания. Определить, почему болят суставы стопы, способен только врач на основании проведенной диагностики (рентген, МРТ, КТ), но самыми частыми являются:
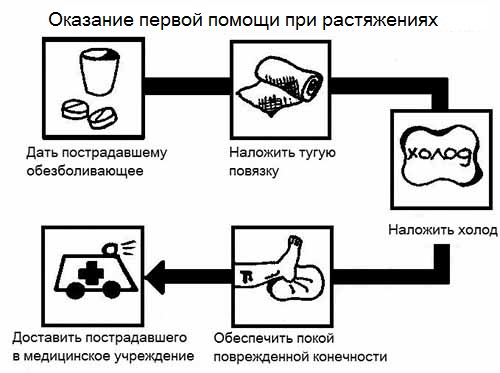
- Растяжение – травмирование не суставов, а связок, которое происходит ввиду повышенной нагрузки на них. Преимущественно от этой проблемы страдают спортсмены. Боль в стопе наблюдается у голеностопного сустава, усиливается во время ходьбы, ограничение движения среднее. При слабом растяжении присутствует только дискомфорт с болезненностью при попытках переноса веса на ногу. Поврежденная зона может отечь, нередко на ней наблюдается обширная гематома.
- Вывих – нарушение конфигурации сустава посредством выхода содержимого суставной капсулы наружу. Болевой синдром острый, препятствует движению полностью. Управлять суставом невозможно, стопа остается зафиксирована в том положении, которое получила на момент повреждения. Без помощи специалиста проблему не решить.
- Перелом – нарушение целостности кости, преимущественно ввиду воздействия на нее ударной силы. Боль острая, резкая, приводит к полной невозможности движения. Стопа деформируется, отекает. Могут наблюдаться гематомы, покраснение кожи (гиперемия). Определить перелом и его характер (открытый, закрытый, со смещением) можно только посредством рентгена.
- Артроз – дегенеративный процесс в хрящевой ткани суставов, постепенно затрагивающий соседние мягкие ткани и кости. На фоне постепенного уплотнения капсулы сочленения происходит уменьшение амплитуды движения сустава. Боль при артрозе стоп ноющая, в состоянии покоя ослабевает. При ходьбе ощущается хруст суставов.
- Артрит – воспалительный процесс суставов, который не поддается полной остановке. Спровоцировать артрит могут травмы, инфекции, диабет, подагра, сифилис. Не исключена аллергическая природа. Болевой синдром присутствует только в периоды обострения, но проявляет себя с такой силой, что человек неспособен двигаться.
- Бурсит – воспаление суставов стопы в области околосуставных сумок, преимущественно возникающее ввиду избыточных нагрузок на ноги (с высокой частотой диагностируется у спортсменов). Затрагивает преимущественно голеностоп, при вращении которого боль усиливается.
- Лигаментит – воспалительный процесс в связках стопы, который спровоцирован травмой (может развиться на фоне перелома, вывиха или растяжения), либо инфекционным заболеванием.
- Лигаментоз – редкая (относительно перечисленных выше проблем) патология, затрагивающая связочный аппарат стоп и носящая дегенеративно-дистрофический характер. Характеризуется разрастанием волокнистой хрящевой ткани, из которой состоят связки, и последующим ее кальцифицированием.
- Остеопороз – распространенная системная патология, затрагивающая весь опорно-двигательный аппарат. Характеризуется повышением ломкости костей за счет изменений в костной ткани, частым травмированием суставов (вплоть до переломов от минимальной нагрузки).

Боль в суставе ноги у стопы могут вызывать не только приобретенные заболевания, но и некоторые патологии, подразумевающие деформацию ступни. Сюда относят плоскостопие, развивающееся на фоне ношения неправильно подобранной обуви, ожирения или остеопороза, полую стопу, косолапость, являющуюся преимущественно врожденной проблемой. Последняя характеризуется укорочением ступни и подвывихом в области голеностопа.
Диагностика конской стопы
Для выявления заболевания необходимо проведения комплексного обследования, включающего в себя следующие мероприятия:
- Беседа с пациентом для сбора жалоб и анамнеза,
- Визуальный осмотр нижних конечностей и позвоночника,
- Оценка биомеханики стопы и подвижности голеностопного сустава (в положении лежа пациент сгибает исследуемую ногу в колене и пытается поднимать и опускать стопу с максимально возможной амплитудой),
- МРТ позвоночника (рентген и КТ чаще всего неэффективны),
- Дополнительные обследования при необходимости (УЗИ, анализ мочи и крови, ДНК-диагностика для исключения наследственного фактора).

Вместо заключения
Следует обратить внимание на тот факт, что площадь опоры вертикально стоящего человеческого тела ограничена именно наружным краем стоп. Чем шире раздвинуты стопы, тем больше площадь опоры и, в соответствии с законами физики, устойчивее равновесие человеческого тела
Любое перемещение в пространстве (ходьба, бег) начинается с потери равновесия (поступательное движение тела вперед – падение) и последующего создания новой площади опоры (переставление ноги). Стопа при этом – и опора, и двигатель, т. к. производит отталкивание тела от земли.
Авторы: Ольга Гурова, кандидат биологических наук, старший научный сотрудник, доцент кафедры анатомии человека РУДН; Игорь Пономарев
Мышцы
Движение стопы обеспечивают мышцы, расположенные на костях голени и тыльной поверхности и подошве ноги. Ha подошве расположено три группы мышц, отвечающих за подвижность большого пальца, мизинца и движения всех пальцев ноги:
- Внутренняя: мышца, отводящая большой палец, мышца, приводящая большой палец, и короткий сгибатель большого пальца. Эти мышцы берут начало от плюсневых и предплюсневых косточек, крепятся к основанию проксимальной фаланги большого пальца.
- Наружная группа: мышца, отводящая мизинец, и короткий сгибатель мизинца. Крепятся к проксимальной фаланге пятого пальца.
- Средняя группа: короткий сгибатель пальцев (крепится к средним фалангам 2-5 пальцев), квадратная мышца подошвы (крепится к сухожилию длинного сгибателя пальцев), червеобразные мышцы, тыльные и подошвенные межкостные мышцы, которые направлены к проксимальным фалангам 2-5 пальцев. Эти мышцы берут начало на костях предплюсны и плюсны на подошве стопы. Червеобразные мышцы берут начало от сухожилий длинного сгибателя пальцев. Все перечисленные мышцы сгибают, разводят и сводят пальцы стопы.
На тыльной стороне расположено две мышцы — короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Эти мышцы берут начало от наружной и внутренней поверхности пяточной кости и крепятся к проксимальным фалангам пальцев. Функция: разгибают пальцы стопы. Остальные берут свое начало от костей голени.
Строение стопы разделяет мышцы на группы:
- Передняя: длинный разгибатель большого пальца и передняя большеберцовая мышца. Участвуют в разгибании большого пальца, подъеме наружного края стопы и отведения ее в бок.
- Латеральная: короткая и длинная малоберцовая мышцы. Обеспечивают пронацию, отводят и сгибают ступню.
- Задняя: ахиллово сухожилие, длинный сгибатель пальцев, задняя большеберцовая мышца, длинный сгибатель большого пальца стопы. Обеспечивают движения голеностопного сустава, супинацию, сгибание и приведение.