Фибрилляция предсердий: диагностика и особенности лечения
Содержание:
Причины ТП
У здоровых людей, не имеющих сердечных заболеваний, симптомы мерцания или трепетания предсердий почти не возникают или возникают очень редко на фоне травматических или серьезных стрессовых факторов.
Обычно наличие трепетания связано с уже имеющимися органическими патологиями миокарда. Перечислим основные заболевания, при которых наиболее вероятно развитие пароксизма ТП:
- ИБС. Очень распространена среди лиц пожилого возраста, случаи трепетания предсердий при ишемической болезни имеют место в 0,8%. Если развивается острый инфаркт, частота выявленных случаев ТП возрастает до 5,3%. Причиной пароксизма ТП при ИБС является хроническая гипоксия миокарда, вызывающая сбои в проводящей системе. В ключе ишемической болезни стоит рассматривать и атеросклеротический кардиосклероз. На его долю выпадает до 24% случаев ТП. Аналогична частота пароксизмов и при диффузном, и при постинфарктном кардиосклерозе.
- Миокардит и перикардит. Воспалительные процессы в сердечной мышце даже на фоне адекватной терапии редко проходят бесследно. В результате воспаления вначале повреждаются ткани мышцы, на этом фоне страдает и проводящая система.
- Ревматизм. Является абсолютным лидером по риску развития пароксизма трепетания предсердий. На его долю приходится до 69% случаев. Наиболее вероятны приступы при наличии митрального стеноза.
- Кардиомиопатии также провоцируют наличие ТП из-за повреждения кардиомиоцитов.
- Кардиомиодистрофия является причиной ТП в результате разрушения и перерождения ткани миокарда, которое приводит к нарушению проводимости.
- Алкогольные интоксикации, вследствие которых развивается алкогольная кардиопатия, являются причиной пароксизмальной ТП в 20% случаев.
- СССУ провоцирует 14% случаев ТП.
- Артериальная гипертензия. На поздних стадиях болезни миокард «включает» компенсаторные механизмы – ткани сердечной мышцы гипертрофируются. Импульс не достигает новых участков ткани, развивается патологический тип его передачи.
- Гипертиреоз, тиреотоксикоз являются причиной ТП в 3%. Избыток тиреоидных гормонов вызывает дистрофию миокарда.
- ХОБЛ, эмфизема, легочное сердце характеризуются нарушением гемодинамическими нарушениями и дефектами иннервации миокарда.
- Сахарный диабет является причиной ТП из-за серьезных метаболических нарушений в миокарде.
-
Операции на сердце.
- Сердечная недостаточность.
- Врожденные и приобретенные пороки.
- Интоксикация «Дигоксином».
Приведенный перечень будет неполным, если не упомянуть о пациентах с WPW-синдромом. При этом заболевании в миокарде присутствует еще один пучок Кента, способствующий дополнительному возбуждению миокарда. Частота пароксизмов при синдроме Вольфа-Паркинсона-Уайта составляет около 0,5%. Частота возникновения фибрилляции при этом выше и определена в 4% случаев.
Клинические рекомендации для пациентов с трепетанием предсердий распространяются и на организацию режима: исключение вредных привычек, стрессов, высоких нагрузок, переутомления.
Лечение
Если есть такая возможность, нужно устранить причину, спровоцировавшую трепетание. При лечении последствий исходной болезни-провокатора нельзя с уверенностью сказать, что наше заболевание не напомнит о себе вновь. Поэтому одновременно с коррекцией уже имеющихся нарушений мы лечим и новое заболевание.
Сердечные гликозиды. Наиболее распространенный в этой группе препарат – Дигоксин. Само собой, дозировку и кратность применения будет назначать кардиолог или врач-терапевт, ведь самому нельзя поставить себе диагноз, оценить тяжесть заболевания и выяснить нужность тех или иных лекарств. Эта группа препаратов нормализует кровообращение и усиливает сердечную деятельность. Также хорошо себя зарекомендовали Строфантин и Коргликон.
Бета-адреноблокаторы. Улучшают тонус сердечной мышцы, в нужной дозировке снижают частоту сердечных сокращений, предупреждают аритмию, повторные инфаркты миокарда и нередко назначаются при комплексном лечении артериальной гипертонии. Пример бета-адреноблокаторов: Атенолол, Бисопролол, Пропранолол. Это международные названия, в аптеке перечисленные препараты могут называться иначе.
Антагонисты кальция. Обладают сосудорасширяющим эффектом. К ним относятся Верапамил и Дилтиазем.
Лечение
Тактика лечения зависит от стабильности гемодинамики (наличия достаточного кровоснабжения жизненно важных органов):
- при нарушении кровообращения проводят электрическую кардиоверсию и катетерную абляцию;
- при стабильных показателях деятельности сердечно-сосудистой системы есть два пути:
- купирование пароксизмальной атаки: кардиоверсия, предсердная стимуляция, фармакологическая терапия;
- предотвращение осложнений.
Медикаментозное лечение
Антиаритмические препараты должны не только замедлять частоту предсердных сокращений, но и ухудшать атриовентрикулярную проводимость. Это необходимо для более эффективного влияния на работу желудочков, отвечающих за сердечный выброс.
Особенно важны препараты, влияющие на атриовентрикулярный узел, при наличии дополнительных проводящих путей между предсердиями и желудочками.
Медикаментозное лечение трепетания предсердий
| Группа | Представители | Условия использования | Особенности | Эффект |
|---|---|---|---|---|
| Антагонисты кальция | «Дилтиазем», «Верапамил» | Сниженная пропускная способность атриовентрикулярного (АВ) узла: на два сокращения предсердий — одно желудочков (и меньше) | Используются для предотвращения и купирования пароксизма | Торможение генерации импульсов в синусовом узле, уменьшение работы миокарда. Замедление АВ-проводимости (что приводит к дополнительному снижению частоты сокращений желудочков) |
| Адреноблокаторы | «Атенолол», «Тимолол», «Бисопролол», «Пропранолол», «Метопролол», «Пиндолол» | |||
| Сердечные гликозиды | «Дигоксин» | Эффективность возрастает в комбинации с β-адреноблокаторами. Противопоказан при наличии дополнительных проводящих путей между миокардом желудочков и предсердий | Способствует переходу ТП в фибрилляцию предсердий (ФП), которая лучше поддаётся лечению | |
| Антикоагулянты | Ацетилсалициловая кислота, «Фениндион», «Аценкумар», «Варфарин» | Под контролем показателя международного нормализованного отношения | Показаны, если ТП длится больше двух дней. За 3 недели до и 4 после проведения кардиоверсии | Снижение свёртываемости крови, профилактика осложнений тромбоэмболического характера |
Радикальное лечение
Согласно действующему руководству по лечению ТП, при неэффективности попыток медикаментозной коррекции используются следующие методы:
| Метод | Условия использования | Суть | Особенности | Применение |
|---|---|---|---|---|
| Чреспищеводная стимуляция сердца | При типичном ТП | Сердцу навязывается новый ритм сокращений извне | В 65—70 % случаев нормализует сердечный ритм, при неудаче трансформирует ТП в ФП. Результативность возрастает на фоне приёма «Новокаинамида» и «Пропафенона» | Неотложная помощь во время приступа или в плановом порядке |
| Электрическая кардиоверсия | Рекомендуется применять как можно раньше | Перезапуск СА узла с помощью одиночного внешнего импульса | Эффективнее действия медикаментов. На фоне приёма лекарственных средств результативность возрастает | Прекращение пароксизма ТП |
| Оперативное лечение | Возможен для всех пациентов с ТП | Абляция (прижигание) кавотрикуспидального перешейка. Механическое прерывание патологического пути циркуляции возбуждения в миокарде | У 50—80 % пациентов обеспечивает стойкий эффект без поддерживающей терапии | При персистирующей ТП и его рецидивах |
Терапия
Лечение трепетания предсердий заключается в восстановлении синусового ритма, предупреждении приступов (пароксизмов) и контроле частоты сокращений сердца. Но полного излечения не получится, так как комплекс лекарств дает только временное облегчение.
Для лечения сложных приступов, которые пациент плохо переносит, могут применить электроимпульсивную терапию. При этом небольшой разряд электрического тока восстанавливает сердечный ритм. Но бывают случаи когда разряд совпадает с нарушенной фазой цикла, и тогда может развиться фибрилляция желудочков. Для этого нужен разряд больше, тогда это не так опасно.
Предсердная электрокардиостимуляция – это методика, которая применяется при блокаде и для пациентов, которые принимали сердечные гликозиды.
Проводится она через пищевод. Пациентам с синдромом брикардии-тахикардии часто имплантируют электростимулятор. Он нужен для того чтобы купировать аритмию или же для профилактики возникновения ярко выраженных пароксизмов.
Заменить электрокардиостимулятор при фибрилляции и трепетании можно антиаритмическими препаратами 1А класса, которые обладают холинолитическим свойством. Например, это Дизопирамид, Хинидин, Новокаинамид.
Медикаментозная терапия заключается в приеме бета-блокаторов, также нужны блокаторы кальциевых каналов. В комплексе могут назначаться калийсодержащие препараты и сердечные гликозиды.
Важным аспектом лечения трепетания предсердий является прием антиаритмических препаратов. Если нет органических поражений миокарда, то назначают антиаритмические препараты разных классов (1А, 1С, 3). Могут назначаться несколько препаратов из разных групп.
Используются такие антиаритмические препараты:
- Хинидин;
- Пропафенон;
- Дизопирамид;
- Аллапинин;
- Флекаинид;
- Соталол.
Эти лекарства назначаются как при лечении, так и при профилактике фибрилляции и трепетания. А сердечные гликозиды в противорецидивной терапии применяются редко, например при синдроме Вольфа-Паркинсона-Уайта иногда могут усложнять аритмию.
Чтобы предупредить образование тромбоэмболии назначаются антикоагулянтные препараты. При такой патологии наиболее эффективно вводить антикоагулянты внутривенно или подкожно.
Эти препараты также принимают при тиреотоксикозе, гипертонической болезни, ревматических пороках сердца. В послеоперационный период при установленном имплантате клапана сердца также назначают коагулянты, в качестве профилактики возникновения трепетания предсердий.
Тромбоэмболия может возникнуть при затяжном приступе, купировать его нужно не позже 48 часов. Если этого не произошло, то назначается прием непрямых коагулянтов на протяжении 1 месяца. А также параллельно (до или после) может применяться электрическая кардиоверсия.
Также важно в этот период принимать антигипоксанты и антиоксиданты, они нужны для лучшего кровообращения. Во время лечения антиаритмическими средствами специалисты наблюдают за QRS, а именно за его шириной и интервалом QT
Так как важно, чтобы ширина этого комплекса не увеличивалась больше чем на 150%, а интервал не должен увеличиваться до 500 мс
Во время лечения антиаритмическими средствами специалисты наблюдают за QRS, а именно за его шириной и интервалом QT
Так как важно, чтобы ширина этого комплекса не увеличивалась больше чем на 150%, а интервал не должен увеличиваться до 500 мс
Для этого может вводиться внутривенно или же возможен пероральный прием Дилтиазем, Верапамил и бета-адреноблокаторов, а также возможно внутривенное введение сердечных гликозидов. Возможен прием антиаритмиков группы 1А, при блокаде проведения импульса в АВ узле.
К немедикаментозным методам лечения является катетерная абляция и модификация предсердно-желудочкового узла.
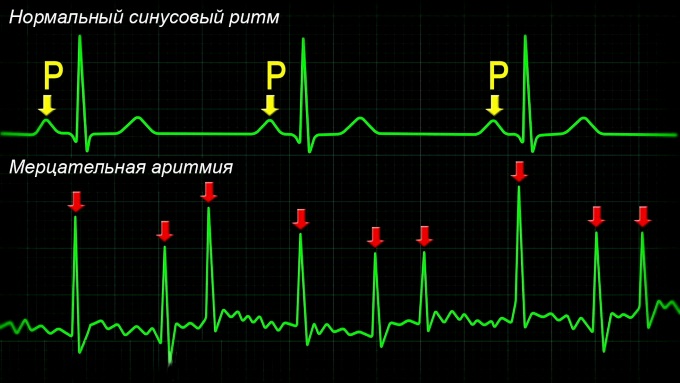
Как и почему появляется фибрилляция предсердий?
 Фибрилляция миокарда, трепетание предсердий имеют схожие механизмы появления, но и ряд отличий. Под первым термином понимают разновидность тахиаритмий по наджелудочковому типу. В этот момент сердечные сокращения становятся хаотичными, и частота при подсчете достигает 350-750 ударов в минуту. Представленная особенность исключает возможность ритмичной работы предсердий при мерцательной аритмии.
Фибрилляция миокарда, трепетание предсердий имеют схожие механизмы появления, но и ряд отличий. Под первым термином понимают разновидность тахиаритмий по наджелудочковому типу. В этот момент сердечные сокращения становятся хаотичными, и частота при подсчете достигает 350-750 ударов в минуту. Представленная особенность исключает возможность ритмичной работы предсердий при мерцательной аритмии.
Фибрилляция предсердий
В зависимости от классификации, фибрилляция разделяется на несколько форм. Механизмы развития могут иметь некоторые отличия друг от друга. К ним относят следующие:
- спровоцированные определенным заболеванием;
- фибрилляция предсердий покоя, постоянная форма;
- гиперадренергический;
- калийдефицитный;
- гемодинамический.
Постоянная форма фибрилляции предсердий (или пароксизмальная) становится проявлением ряда заболеваний. У многих пациентов обнаруживают чаще всего митральный стеноз, тиреотоксикоз или атеросклероз. Расширяется круг больных аритмией при дистрофическом процессе в миокарде алкогольного характера, сахарном диабете и гормональном дисбалансе.
Пароксизмальная аритмия встречается у пациентов, находящихся в горизонтальном положении. Во время сна они часто пробуждаются от неприятных симптомов. Она может появляться при резком повороте туловища, когда человек лежит. Механизм возникновения таких нарушений связан с выраженными рефлекторными влияниями на миокард блуждающего нерва.
Под их воздействием проводимость нервных импульсов в предсердиях замедляется. По этой причине с них и начинается фибрилляция. Описанная форма нарушений сердечного ритма способна самостоятельно нормализоваться. Это объясняется снижением со временем воздействия со стороны нерва на мышцу.
https://youtube.com/watch?v=IUrvNv3H89M
Гиперадренергические пароксизмы встречаются чаще тех, которые описаны выше. Они появляются в утренние часы и при физических и эмоциональных нагрузках. Последний, хронический вариант аритмии называют гемодинамическим.
Его относят к застойным формам патологии, что связано с наличием препятствия для нормального сокращения миокарда. Постепенно предсердия начинают расширяться. Ведущее место среди причин занимают следующие:
- слабость стенки левого желудочка;
- сужение просвета отверстий между полостями в сердце;
- недостаточность функции клапанного аппарата;
- обратный ток крови (регургитация) в предсердия;
- опухолевидные образования в полостях;
- тромбообразование;
- травма грудной клетки.
Во многих случаях фибрилляция становится проявлением заболевания. По этой причине, перед тем как начать лечение, нужно установить ее происхождение.
Трепетание характеризуется сердечными сокращениями до 350 в минуту. Данную форму называют наджелудочковой или «флаттерой» миокарда предсердия. Тахиаритмия отличается от описанной выше наличием правильного ритма у большинства заболевших.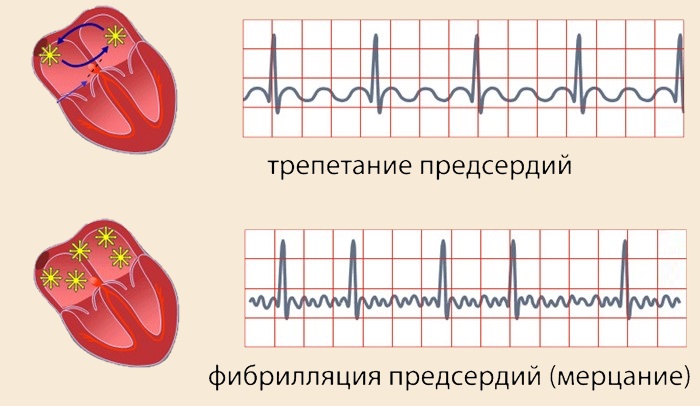
Встречаются люди с особенностями такого заболевания. У них нормальные синусовые сокращения чередуются с эпизодами возникновения трепетания. Ритм называется перманентный. Такой вариант патологии сердца имеет следующую этиологию (причины):
- ИБС (ишемическая болезнь сердца);
- пороки ревматического происхождения;
- перикардит;
- миокардит;
- артериальная гипертензия;
- после операции при пороках или шунтирования;
- эмфизема легких.
Тахисистолический ритм возникает у больных с сахарным диабетом, недостаточным уровнем калия в крови, при интоксикации препаратами и алкоголем. Основой патогенеза (механизма развития) является повторное многократное возбуждение в миокарде. Пароксизм объясняется циркуляцией таких импульсов большое количество раз.
К провоцирующим факторам относят эпизоды мерцания и эктрасистол. Частота сокращений в предсердиях увеличивается до 350 ударов в минуту.
https://youtube.com/watch?v=Xh-Dk1b-48A
В отличие от них желудочки такое не могут. Это объясняется отсутствием возможности для водителя ритма к высокой пропускной способности. По этой причине они сокращаются не более 150 в минуту. Перманентная форма фибрилляции предсердий характеризуется блоками, что и объясняет такие различия между полостями сердца.
Классификация по длительности эпизода
В зависимости от длительности, различают следующие виды фибрилляции предсердий:
- Впервые выявленная. Такая форма диагностируется в том случае, если проявления отклонения выявляют впервые, вне зависимости от выраженности или наличия клинической картины. Приступ продолжается 10-15 минут.
- Пароксизмальная. Нарушение сердечного ритма является возвратным и прекращается самопроизвольно. Обычно приступ длится двое суток и менее. Указанная разновидность фибрилляции предсердий не характеризуется продолжительностью эпизодов и не превышает семи дней. Чаще всего явление наблюдается 1-2 дня, однако его минимальная длительность составляет 3 минуты. При этой форме, как и при предыдущей, существует вероятность спонтанного восстановления сердечного ритма.
- Персистирующая. Данный вид фибрилляции отличается продолжительностью: приступ может продолжаться более 7 дней подряд. При длительно персистирующих формах симптоматика отклонений наблюдается более двенадцати месяцев.
- Постоянная. Эта форма аритмии существует в течение продолжительного времени. Клиническая картина постоянной ФП определяется периодами возвращающихся приступов. Постоянный вид фибрилляции предсердий является особенной: в этом случае восстановить ритм не представляется возможным. Проводятся мероприятия по контролю над показателями частоты сердечных сокращений.

Причины и симптомы трепетания
Такую патологию сердца могут вызвать некоторые факторы, которыми в основном являются заболевания сердца, внутренних органов и неправильный образ жизни:
- ишемия сердца;
- частое образование тромбов;
- атеросклероз (наличие холестериновых бляшек в сосудах);
- употребление алкоголя, некоторых фармакологических препаратов;
- операбельное вмешательство;
- патологическое изменение камер сердца (увеличение, уменьшение);
- заболевания щитовидной железы;
- нарушение в работе дыхательной системы (легочная эмболия, эмфизема и другие);
- инфаркты миокарда, порок сердца;
- хронические заболевания;
- патологии сердечно-сосудистой системы при внутриутробном развитии;
- частые беспокойства и нервное напряжение.
Большее влияние на появление болезни оказывают нарушения функций сердечно-сосудистой системы (это все патологии сердца), а также несоблюдение здорового образа жизни и наличие избыточной массы тела.
Трепетание предсердий имеет симптомы, которые могут указывать на нарушение функции сердца и его патологию. Но зачастую они не вполне заметны, поэтому болезнь протекает без каких-либо признаков.
Некоторые симптомы все же могут проявляться у больных, это:
- частое сердцебиение;
- одышка, нехватка воздуха при физических нагрузках;
- переживание, беспокойство;
- обмороки;
- стенокардия;
- головокружение;
- недомогание, усталость, апатическое состояние;
- ярко выраженная аритмия;
- сердечная недостаточность;
- синкопальное состояние;
- снижение физической активности, работоспособности;
- болевые ощущения в области груди.
У некоторых людей наличие симптомов можно увидеть только при диагностике или плановом медицинском обследовании сердца.
Симптомы
 Трепетание предсердий возникает внезапно и сопровождается головокружением, общей слабостью, ощущением сердцебиения, снижением артериального давления, стенокардическими болями в сердце.
Трепетание предсердий возникает внезапно и сопровождается головокружением, общей слабостью, ощущением сердцебиения, снижением артериального давления, стенокардическими болями в сердце.
Выраженность и характер клинических проявлений ТП зависит от частоты сокращений сердца и первопричины, провоцирующей тахиаритмию. Если коэффициент проведения составляет от 2:1 до 4:1, то возникающее состояние переносится лучше, чем мерцание, так как сокращение желудочков в таких случаях остается упорядоченным. Особенно коварно ТП, которое приводит к непредсказуемо резкому и значительному учащению частоты сердечных сокращений.
При впервые появляющемся ТП у больного возникают следующие симптомы:
- внезапное сердцебиение;
- ощущение выраженной общей слабости;
- дискомфорт и сдавление в области сердца;
- снижение толерантности к физической нагрузке;
- одышка;
- стенокардические приступы;
- совпадающая с ритмом предсердий ритмичная и частая (превышающая артериальный пульс в 2 раза и более) пульсация вен шеи;
- головокружение;
- снижение артериального давления.
Частота приступов ТП может варьировать от одного в год до нескольких эпизодов в день. Трепетания предсердий могут провоцироваться жаркой погодой, физической или эмоциональной нагрузкой, обильным потреблением жидкости, приемом алкогольных напитков или нарушением работы кишечника. Нередко приступы ТП сопровождаются предобморочными состояниями и обмороками.
ТП всегда требует обращения к врачу, так как даже бессимптомное течение этого состояния может приводить к развитию опасных осложнений. Вызванное этой тахиаритмией гемодинамическое расстройство приводит к систолической дисфункции сердца, из-за которой происходит дилатация (расширение) его камер и развивается сердечная недостаточность.
Как и почему появляется трепетание предсердий?
Трепетание предсердий – это вариант суправентрикулярной тахикардии, то есть очаг возбуждения появляется в предсердиях, вызывая их слишком частые сокращения.
Причины трепетания предсердий довольно разнообразны, но всегда в основе лежит органическое повреждение сердечной ткани, то есть изменение самой анатомической структуры органа. С этим можно связать более высокую частоту патологии у пожилых лиц, в то время как у молодых аритмии больше носят функциональный и дисметаболический характер.
Среди заболеваний, сопровождающихся ТП, можно отметить:
- Клапанные пороки сердца;
- Ишемическую болезнь в виде диффузного кардиосклероза, постинфарктного рубца или острого инфаркта миокарда;
- Кардиомиопатии и миокардиодистрофии;
- Воспалительные процессы в эндо- и миокарде;
- Артериальную гипертензию, особенно, с сильной гипертрофией стенки левого желудочка.
Нередки случаи трепетания предсердий у больных с легочной патологией – хроническими обструктивными заболеваниями (бронхит, астма, эмфизема), тромбоэмболиями в системе легочной артерии. Предрасполагает к этому явлению расширение правых отделов сердца вследствие повышения давления в легочной артерии на фоне склероза паренхимы и сосудов легких.
После кардиохирургических операций в первую неделю высок риск этого типа нарушения ритма. Его диагностируют после коррекции врожденных пороков, аорто-коронарного шунтирования.
Факторами риска ТП считают сахарный диабет, нарушения электролитного обмена, избыток гормональной функции щитовидной железы, различные интоксикации (лекарствами, алкоголем).
Как правило, причина трепетания предсердий ясна, но случается, что аритмия настигает практически здорового человека, тогда речь идет об идиопатической форме ТП. Нельзя исключить роль и наследственного фактора.
В основе механизма появления трепетания предсердий – многократно повторяющееся возбуждение волокон предсердий по типу macro-re-entry (импульс как бы ходит по кругу, вовлекая в сокращение те волокна, которые уже сокращались и должны быть в этот момент расслаблены). “Повторный вход” импульса и возбуждение кардиомиоцитов свойственен именно структурным повреждениям (рубец, некроз, очаг воспаления), когда создается препятствие для нормального распространения импульса по волокнам сердца.
Возникнув в предсердии и вызвав повторяющееся сокращение его волокон, импульс все же достигает предсердно-желудочкового (АВ) узла, но так как последний не может проводить столь частые импульсы, то возникает частичная блокада – до желудочков доходит самое большее – половина предсердных импульсов.
Ритм сохраняется регулярным, а соотношение количества сокращений предсердий и желудочков пропорциональны в зависимости от числа проведенных к желудочковому миокарду импульсов (2:1, 3:1 и т. д.). Если к желудочкам доходит половина импульсов, то у пациента будет тахикардия до 150 ударов в минуту.
трепетание предсердий, переходящее от 5:1 к 4:1
Очень опасно, когда все предсердные импульсы доходят-таки до желудочков, и соотношение систол всех отделов сердца становится 1:1. В этом случае частота ритма достигает 250-300, резко нарушается гемодинамика, пациент теряет сознание и появляются признаки острой сердечной недостаточности.
ТП может самопроизвольно перейти в фибрилляцию предсердий, для которой не характерен регулярный ритм и четкое соотношение числа желудочковых сокращений к предсердным.
В кардиологии выделяют две разновидности трепетания предсердий:
типичное и обратное типичное ТП
- Типичную;
- Атипичную.
При типичном варианте синдрома ТП волна возбуждения идет по правому предсердию, частота систол достигает 340 в минуту. В 90% случаев сокращение происходит вокруг трехстворчатого клапана против часовой стрелки, у остальных больных – по часовой.
При атипичной форме ТП волна возбуждения миокарда проходит не по типичному кругу, затрагивая перешеек между устьем полых вен и трехстворчатым клапаном, а по правому или левому предсердию, вызывая сокращения до 340-440 в минуту. Эту форму нельзя купировать чреспищеводной кардиостимуляцией.
Лечение
Целями лечения ТП являются контроль за частотой сердечных сокращений, восстановление нормального синусового ритма и предотвращение будущих подобных эпизодов, могущих привести к инфаркту или инсульту.
В зависимости от тяжести состояния больному могут предложить как терапевтическое, так и хирургическое лечение (редко).
Лекарственная терапия
Для предотвращения будущих эпизодов наджелудочковой тахикардии больным назначается ежедневное лечение посредством приёма определенных препаратов, которые помогают сохранить сердце здоровым.
В основном для борьбы с наджелудочковой тахикардией, применяются антиаритмические препараты (бета-блокаторы и блокаторы кальциевых каналов), при помощи которых возможно преобразовывать трепетание предсердий в нормальный синусовый ритм, уменьшать частоту и продолжительность эпизодов флаттеры, а также предотвращать будущие приступы трепетания. Ряд антиаритмических препаратов не мал, но чаще всего врачи назначают «Анаприлин», «Метопролол» и «Бисопролол».
Фотогалерея антиаритмических препаратов
Для недопущения развития инсульта обязателен приём антикоагулянтов – лекарств, созданных для предотвращения инсульта. То есть, если у человека наблюдается застойная сердечная недостаточность и болезнь митрального клапана, имеются все основания предположить, что в какой-то момент может развиться инсульт мозга. Поэтому людям с постоянной фибрилляцией предсердий назначают разжижающие кровь препараты: «Варфарин», «Гепарин» и т.д.
Фотогалерея антикоагулянтов
В случаях, когда риск развития инсульта допускается, но он очень низок, обходятся назначением аспирина.
Однако не следует забывать, что аспирин может вызвать желудочное, кишечное, геморроидальное и другие виды кровотечений, а также способствовать развитию язвы желудка.
Инструментальное лечение – кардиоверсия-дефибрилляция
Данная техника предполагает использование электрического тока, посредством которого сердце «шокируется» и тем самым возвращается в нормальный синусовый ритм.
Для выполнения процедуры применяют специальное устройство – дефибриллятор. Когда сеанс проводится планово, в стационаре, то, из-за болезненности процедуры, всё проходит под мягким общим наркозом.
В 90% случаев кардиоверсия-дефибрилляция отлично действует, и ритм сердца восстанавливается. Однако 10% больных сообщают, что через некоторое время после процедуры аритмия возвращается.
Ещё одним минусом кардио-дефибрилляции является опасность инсульта. Поэтому, когда есть такая возможность, врачи предпочитают за некоторое время до процедуры провести курс лечения препаратами, разжижающими кровь.
Хирургическое лечение – катетерная абляция
Преимуществом катетерной абляции является её малоинвазивность.
Суть процедуры состоит в следующем – сначала точно устанавливают место аритмогенного очага, а затем вводят туда катетер – это позволяет разрушить аномальный путь и обеспечивает равномерный поток электрических импульсов.
Катетарная абляция практически всегда проходит без осложнений, но иногда бывает неэффективной.
Домашнее лечение
Людям с диагнозом «трепетание предсердий» следует принимать лекарства, предписанные врачом – это единственное лечение, которого они должны придерживаться.
Никаких стимуляторов, лекарственных трав и пищевых добавок без консультации с лечащим врачом пить нельзя, поскольку такая «самодеятельность» может закончиться фибрилляцией предсердий и смертью больного.
Сопутствующие симптомы
Клиническая картина зависит от частоты сокращений и причин, спровоцировавших отклонение. Иногда патология протекает без интенсивной сторонней симптоматики. Пациенты чувствует трепыхание предсердий но одновременно никаких признаков болезни не возникает. Ритм сердцебиения достигает 120 уд/мин или превышает его.
К возможным сопутствующим симптомам относятся:
- Дискомфорт в области груди. Связан с тем, что на фоне усиленной фибрилляции снижается объем перекачиваемой сердцем крови. Обычно дискомфорт выражен слабо, но может носить затяжной либо постоянный характер.
- Одышка. По причине ухудшения работы сердца нарушается общая циркуляция крови в организме. В мозг попадает меньше кислорода, вследствие чего активизируется работа легких. Возникает ощущение нехватки воздуха, и пациент начинает дышать намного быстрее, чтобы восполнить недостаток. Одновременно из-за нехватки кислорода в мышечных тканях появляется слабость. Возможно потемнение в глазах и кратковременные обмороки.
- Кашель. При затяжных формах трепыхания возникает недостаточность желудочков. Из-за этого кровь в достаточном количестве попадает в легкие, но слабо откачивает из органов дыхания. Это приводит к ухудшению газообменного процесса, основным признаком которого выступает интенсивный кашель. Поначалу симптом беспокоит только после нагрузок, но в дальнейшем проявляется без сопутствующих условий.
- Рост давления. Гипертензия выступает не только как причина, но и как симптом трепыхания сердца. Из-за нарушения выброса крови артерии могут суживаться и возникает их спазм. В результате этого давление увеличивается и пациент испытывает характерные для этого отклонения симптомы: головокружение, общее недомогание, тахикардию, слабость.
- Онемение рук. Возникает вследствие ухудшения циркуляции крови. По аналогичной причине может диагностироваться отек нижних конечностей. Такое проявление, возникающие с другими перечисленными симптомами, является тревожным сигналом, указывающим на то что патологический процесс прогрессирует и несет серьезную угрозу.
- Боли, отдающие в лопатку. Распространенный кардиологический синдром, напрямую связанные с нарушением электрической проводимостью тканей сердца. У пациента возникают умеренные либо сильные боли, интенсивность которых возрастает при движении рукой (как правило левой). У больных возникают затруднения при вороте корпуса и шеи. Такая боль может также указывать на приступ стенокардии.
На трепыхание предсердий могут указывать и другие проявления. В случае затяжных приступов пациенты нередко испытывают слабость, становятся вялыми, сонливыми. Кожа при этом бледнеет. Из-за повышенной нагрузки на определенные участки сердца и нарушении циркуляции крови появляется дрожь в руках. Сон и аппетит больного ухудшает, возникает чувство тревоги и беспокойства.
Осложнения
Самым серьёзным осложнением, помимо фибрилляции предсердий, которое может вызвать трепетание предсердий, является инсульт.
Развитие инсульта, на фоне наджелудочковой тахикардии происходит следующим образом – из-за трепетания предсердий сердце не может должным образом перекачивать крови, и она начинает перемещаться по кровеносному руслу медленней, чем обычно. При таком раскладе увеличивается вероятность образования сгустка крови, которой, попав в сердце, может расслоиться на более маленькие сгустки, которые, в свою очередь, кровь понесёт к мозгу. Если подобное происходит, то появляется большая вероятность блокировки одного из кровеносных сосудов мозга, а это чревато инсультом.
Другим серьезным осложнением трепетания предсердий является сердечная недостаточность. Механизм развития сердечной недостаточности следующий – длительная тахикардия ослабляет сердечную мышцу, чем ухудшает её насосную функцию. А сердечная недостаточность – это именно то состояние, когда сердце не может перекачивать достаточное количество крови, проходящей по кровеносным сосудам больного.
Трепетание предсердий, которое вызвано каким-либо заболеванием, не сопровождающимся серьезным повреждением сердца (например, пневмонией лёгких), обычно после лечения основной патологии проходит и никогда не повторяется вновь. Для тех же, у кого наблюдается любая болезнь сердца, трепетание предсердий может оказаться опасным состоянием, поэтому сердечники при малейшем подозрении ТП должны обратиться к кардиологу.
Прогноз и профилактика
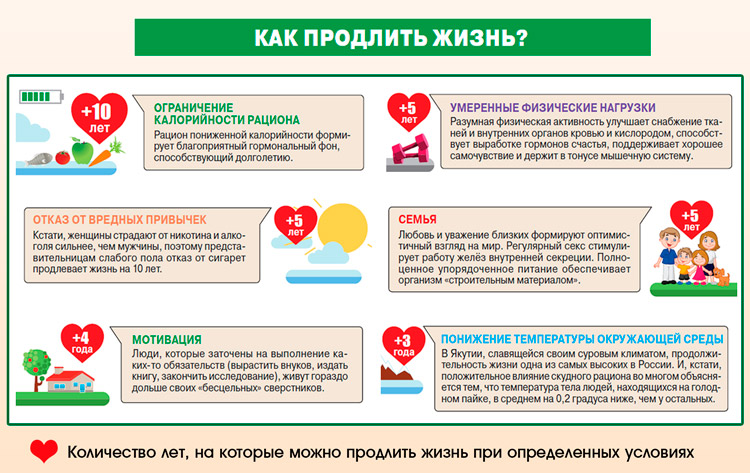 Трепетание предсердий достаточно стойко сопротивляется антиаритмическим медикаментам и имеет склонность к рецидивам, которые часто перерастают в мерцательную форму аритмии. При длительном течении сбоя повышается вероятность развития опасных для жизни осложнений. Улучшить прогноз можно, посещая кардиолога, выполняя его рекомендации и соблюдая правила профилактики, составленные национальными институтами здравоохранения. Они приведены ниже:
Трепетание предсердий достаточно стойко сопротивляется антиаритмическим медикаментам и имеет склонность к рецидивам, которые часто перерастают в мерцательную форму аритмии. При длительном течении сбоя повышается вероятность развития опасных для жизни осложнений. Улучшить прогноз можно, посещая кардиолога, выполняя его рекомендации и соблюдая правила профилактики, составленные национальными институтами здравоохранения. Они приведены ниже:
- заниматься лечением первичных патологий;
- избегать стрессовых ситуаций;
- заниматься спортом в умеренном темпе;
- отказаться от вредных привычек;
- прекратить употреблять кофеин и энергетики;
- избегать физических и умственных перегрузок;
- принимать назначенные медикаменты;
- регулярно проходить необходимые обследования;
- полноценно высыпаться (не менее 7-8 часов в сутки).
Следовательно, трепетание предсердий является опасной формой аритмии, которая может усугубиться и вызвать осложнения. Заниматься лечением необходимо при обнаружении ее первых признаков, чтобы избежать хирургического вмешательства. Если соблюдать все рекомендации врача, принимать назначенные медикаменты и регулярно обследоваться, то можно улучшить качество жизни и не допустить опасных последствий.
https://youtube.com/watch?v=htRZp7UQ-JM
Выводы
ТП обусловлено циркуляцией импульсов по патологическим проводящим путям миокарда. Возникает нарушение регуляции деятельности желудочков, страдает насосная функция сердца. Это является подоплёкой характерной клинической картины.
Исследование пульса неинформативно. Для постановки диагноза необходимо провести электрокардиографию. ЭКГ-заключение является показанием для симптоматической медикаментозной или электроимпульсной терапии. Если ТП склонна персистировать, методом выбора станет оперативное разрушение патологических проводящих путей.
Для подготовки материала использовались следующие источники информации.
{SOURCE}