Что такое тромбы и когда они отрываются
Содержание:
Хирургическое лечение
 Оперативному лечению подлежат случаи флотирующих тромбозов, т. е. таких, при которых существует большая вероятность отрыва тромба, а также полная закупорка просвета сосудов. В практике хирургического лечения тромбированных вен применяют:
Оперативному лечению подлежат случаи флотирующих тромбозов, т. е. таких, при которых существует большая вероятность отрыва тромба, а также полная закупорка просвета сосудов. В практике хирургического лечения тромбированных вен применяют:
Кава-фильтр. Устанавливается в нижней полой вене для улавливания оторвавшихся тромбов или их фрагментов и служит профилактикой закупорки сосудов;
Пликация нижней полой вены. Стенку пораженного сосуда прошивают металлическими скрепками;
Катетер Фогарти. Применяется для удаления слабо зафиксированных тромбов в течение первых пяти дней после образования сгустка;
Тромбэктомия. Операция по удалению тромбов на ранних стадиях развития. При переходе тромбоза в тромбофлебит тромбэктомия противопоказана.
Симптомы поверхностного тромбофлебита нижних конечностей
О начинающемся воспалительном процессе в венах могут свидетельствовать первые признаки, которые необходимо вовремя распознать:
- появление отечности нижних конечностей;
- боли в икроножных мышцах при обычной нагрузке;
- ощущение дискомфорта и тяжести ног;
- участки покраснения на коже ног.
К сожалению, большинство заболевших обращаются к врачам только тогда, когда болезнь начинает прогрессировать. Обычно это выражается в развитии острого процесса тромбофлебита, либо перехода заболевания в хроническое течение со стадиями обострения.
Острый тромбофлебит поверхностных вен нижних конечностей характеризуется внезапным началом (казалось бы, без определенной причины). В редких случаях болезнь начинается в результате травмы ноги, что обязательно отмечает больной. Также может наблюдаться связь с вирусными инфекциями, употреблением пероральных контрацептивных препаратов и пр. Чаще всего острый тромбофлебит бывает связан с варикозным расширением вен.
В большинстве случаев пациенты сразу обращают внимание на наружные признаки патологии, так как общее состояние может быть не нарушено. Больные отмечают появление боли вдоль пораженного венозного сосуда, невозможность полноценно ходить
Кожа над веной заметно краснеет, местная температура повышается, что указывает на развитие воспалительной реакции.
Если попытаться прощупать пораженную вену, то можно обнаружить уплотненный, шнурообразный тяж: прикосновение к нему вызывает сильные болевые ощущения. При поражении варикозных вен узлы также уплотняются и могут зрительно увеличиться в объеме. В зоне поражения может сформироваться воспалительный отек (при тромбофлебите глубоких вен его обычно нет).
Общая клиническая картина может быть представлена повышением температуры до субфебрильных цифр, ощущением дискомфорта.
Хроническая форма тромбофлебита характеризуется продолжительным течением, с регулярными обострениями. Рецидив (обострение) представляет собой клинику острого тромбофлебита, а в период стихания процесса симптомы могут исчезать практически полностью.
Повторяющиеся воспалительные процессы в разных по локализации венах называются мигрирующим тромбофлебитом. Такой нестабильный флебит требует тщательной диагностики, так как иногда он наблюдается на фоне онкологических болезней.
При прогрессировании острой или хронической формы патология может расширять свое присутствие вдоль большой поверхностной вены до паховой области. Такое развитие заболевания определяется как восходящий тромбофлебит поверхностных вен нижних конечностей. Аналогичная ситуация может случиться и в подвздошном венозном сосуде, что представляет непосредственную угрозу открепления кусочка тромба и возникновения тромбоэмболии легочной артерии.
Кроме этого, выделяют септический гнойный тромбофлебит, возникающий с присоединением инфекции (как результат травм или системных инфекционных заболеваний). Септическое воспаление может привести к абсцессам, флегмонам и сепсису.
Последствия и осложнения тромбофлебитов поверхностных вен
Осложнения при поверхностных тромбофлебитах развиваются не так уж часто. Конечно, наибольшую опасность представляет отрыв части тромба и следствие такого отрыва – тромбоэмболия. Однако, врачи отмечают, что воспалительный процесс, характерный для поверхностного поражения, способствует «прилипанию» тромба к сосудистой стенке, что сводит возможность его открепления и попадания в кровяное русло к минимуму (чего не скажешь о поражении глубоких вен, для которого воспаление не характерно). Помимо этого, поверхностно расположенные сосуды не подвергаются воздействию мышц, так как расположены ближе к кожным покровам. Это благоприятствует спокойному положению тромба, без смещений и сжатий.
Несмотря на возможное благоприятное течение болезни, нужно быть очень внимательным к её проявлениям. Если признаки патологии не проходят и даже прогрессируют, то необходимо обязательно проконсультироваться с врачом. Должны насторожить такие симптомы, как высокая температура, бледность и отечность кожных покровов ног, общий озноб. При отсутствии лечения (или при недостаточном лечении) могут развиться трофические нарушения, которые будут проявляться в виде кожной сыпи, экземы, абсцессов и флегмон. Воспалительный процесс может затронуть лимфатическую систему, нервные волокна, соматические органы. Иногда развивается общее септическое состояние.
Осложнения вследствие варикоза
При варикозе распространенными осложнениями считаются флебит, тромбоз и тромбофлебит.
Тромбоз является следствием развития тромбофлебита. Тромбофлебит — это образование сгустков крови в венах с их последующим воспалением.
Поскольку тромбоз возникает, в основном, в икроножной мышце, то наиболее ярко выраженными его признаками являются резко появившаяся отечность лодыжки и кажущееся расширение икроножных мышц.
Нередки случаи, когда болит одна нога при поражении тромбозом другой. По статистике тромбоз чаще поражает левую ногу.
Протекание болезни и ее опасность
Под тромбозом подразумеваются процесс, вследствие которого внутри кровеносного сосуда свертывается кровь, из-за чего нарушается кровоток. При тромбозе вен, в их полости образуются тромбы или кровяные сгустки, которые затрудняют нормальное движение крови.
Образование тромба на стенке вены вызывает воспаление, что приводит к созданию других тромбов.
Тяжелые формы тромбоза, при которых перекрываются глубокие вены и крупнейшие коллатеральные ветви приводят к флегмазии. Признаком флегмазии считается отек всей конечности с нарушением микроциркуляции в тканях.
Самым тяжелым осложнением тромбоза вен считается венозная гангрена, при ней необходима ампутация ноги.
Тромбоз нижних конечностей может протекать без каких-либо симптомов. Так бывает при частичном перекрытии тромбом просвета вены и не вызывающего внезапной проблемы с оттоком.
Эти тромбы довольно опасны, поскольку могут попасть в легкие. Это грозит тромбоэмболией легочной артерии (ТЭЛА).
Следует понимать, что при осмотре врач может только предположить у пациента тромбоз вен. А точный диагноз можно выяснить лишь после ультразвукового исследования сосудов.
Причины развития болезни
Причины заболевания идентичны общим факторам образования тромбофлебита. Чтобы понять специфику тромбоза глубоких вен, необходимо хотя бы поверхностно понимать строение венозной системы.
Кровь из нижних конечностей протекает через две венозные системы — глубокую систему и поверхностную. Обе взаимосвязаны с прямыми и непрямыми перфорирующими венами. Соединительные вены способны обеспечить только односторонний кровоток из поверхностной системы в глубокую. Кроме этого, вены нижних конечностей оснащены специальными клапанами. При отсутствии патологических процессов клапаны обеспечивают однонаправленный поток крови и препятствуют ее обратному оттоку.
Общие факторы риска развития тромбофлебита глубоких вен включают в себя:
- травмирование конечностей с последующим длительным нахождением в неподвижном состоянии;
- беременность, при которой основное давление приходится на нижнюю часть туловища;
- состояния после обширных хирургических вмешательств на ноги;
- хроническая венозная недостаточность;
- гипергомоцистеинемия.
Следует также отметить, что тромбоз глубоких вен может быть первым проявлением ранее неизвестного для пациента злокачественного заболевания.
Глубокий тромбофлебит
Причины патологии
Пусковой механизм патологии – нарушение целостности сосудистых стенок, повышенная свертываемость крови. Этому предшествуют некоторые заболевания и провоцирующие факторы. Причины следующие:
- врожденные и наследственные сердечно-сосудистые патологии (несостоятельность венозных стенок, дисфункция клапанов, варикозное расширение вен);
- опухолевые новообразования (усиливают свертываемость крови, сгущают ее, что приводит к образованию тромбов);
- гормональный дисбаланс (сбой работы эндогенных и экзогенных желез, нарушение гормонального фона при беременности, заболевания, требующие гормонотерапии);
- травмы, вызывающие обильные кровопотери и операции (увеличивается образование тканевого тромбопластина);
- параличи ног, парезы (мышечная неподвижность и атрофия замедляют кровоток);
- серьезные инфекционные заболевания (гнойные процессы, сильные ожоги, воспаления легких, септические состояния) провоцируют выделение токсинов, которые приводят к образованию тромботических масс.

Факторы риска тромбообразования
Тромбоз одинаково поражает как пожилых людей, так и молодых. Главным провокатором болезни выступает малоподвижный образ жизни и возраст после 40 лет. Медицина выделяет несколько факторов, повышающих риск развития патологии. К ним относятся:
- лишний вес (вырабатывается большое количество женских гормонов, повышающих адгезию клеток крови);
- пожилой возраст;
- вредные привычки (курение, алкоголизм, наркозависимость) увеличивают вязкость тромбоцитов;
- дефицит жидкости в организме;
- прием препаратов, повышающих свертываемость крови;
- вынужденный постельный режим;
- послеродовой период;
- роды (наибольший риск после кесарево сечения);
- профессиональная деятельность (сидячая работа приводит к застойным процессам и образованию тромбов);
- высокие и частые физические нагрузки (часто риску подвергаются спортсмены, занимающиеся тяжелыми видами спорта);
- ношение тугой одежды (способствует передавливанию вен).
У молодых людей, подвергающиеся риску по профессиональным причинам, образованные сгустки могут сами по себе рассасываться.
Этому благоприятствует механизм саморегуляции, но тромб разрушается не всегда. Отмечаются ситуации, когда он поднимается вверх по кровеносной системе. Отсутствие своевременного лечения ведет к серьезным проблемам.

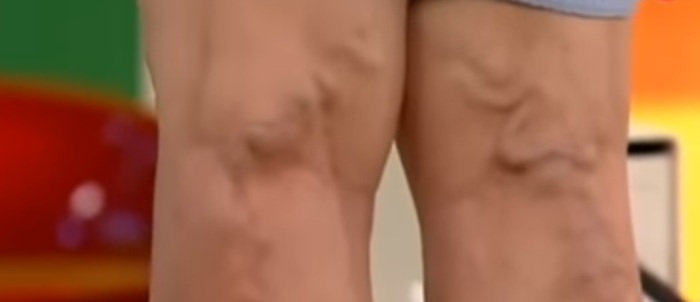
Поверхностный тромбофлебит нижних конечностей
Данное патологическое заболевание характеризуется воспалением стенки поверхностной вены, располагающейся под кожей на глубине двух-трёх сантиметров, обусловленной наличием инфекционного очага и образованием тромба в просвете венозного сосуда. Довольно часто это заболевание относится к осложнению варикоза нижних конечностей.
Поверхностный тромбофлебит нижних конечностей считается полиэтиологическим заболеванием, на процессы образования которого влияет нарушенная целостность стенки вены с присоединением инфекционных агентов. В данном случае эти инфекции могут попадать на венозную стенку из воспалённых окружающих тканей или распространяться по лимфатическим, а также кровеносным сосудам.
Поверхностному тромбофлебиту нижних конечностей способствуют различные хронические воспалительные очаги в организме (пневмонии, туберкулёз, кариес, рожистое воспаление, тонзиллит, грипп). Кроме того, значительную роль в развитии поверхностного тромбофлебита нижних конечностей играют застойные процессы в крови, нарушенный физический и химический состав крови и гиперкоагуляция.
Также имеется несколько предрасполагающих факторов, которые провоцируют развитие тромбофлебита поверхностных вен на нижних конечностях. Среди них можно выделить: инфекционную патологию, поражения травматического характера, операции, злокачественные новообразования, аллергические процессы, внутривенные инъекции, период беременности, оральные контрацептивы, ожирение.
Это заболевание классифицируется на инфекционный тип (после родов, абортов, тифа, операций и при процессах гнойного характера) и асептический (при варикозе, мигрирующем флебите, после травмы и сдавления, при заболеваниях С.С.С.).
Поверхностный тромбофлебит нижних конечностей может протекать в гнойной форме, негнойной, острой, подострой и хронической.
При остром течении заболевания патологический процесс начинается внезапно в сопровождении субфебрилитета. Появляются боли по ходу поражённой вены, усиливающиеся в момент совершения движений конечности. Иногда возникает отёчность. При пальпации обнаруживают плотные, болезненные узлы с гиперемированной над ними кожей. Заболевание может протекать от двух недель до месяца.
Подострое течение характеризуется незначительными отёками и ноющими болями. Температура не поднимается, инфильтраты и уплотнения почти безболезненны, а кожа становится фиолетового оттенка, а иногда даже чёрного. Патологический процесс длится до нескольких месяцев.
Поверхностный тромбофлебит нижних конечностей хронически протекает при варикозе и проявляется утомлениями во время ходьбы. При пальпации прощупывается тяж плотного характера с некоторыми узлами. На поражённых ногах образуется отёчность, спадающая ночью и появляющаяся днём. Длительно протекающий процесс характеризуется трофическими расстройствами. А при неадекватной терапии развиваются осложнения в виде дерматитов, экзем, абсцессов, флегмон, тромбоэмболий соматических органов, сепсиса, ишемических невритов, лимфаденитов.
В диагностировании поверхностного тромбофлебита нижних конечностей не существует определённых затруднений. На основании симптоматической картины выявляют локализацию поражённого участка вены, распространённость, длительность и степень его воспаления. Для подтверждения диагноза применяют некоторые методы обследования, такие как реовазографию, которая определяет состояние вен и их наполнение; доплеграфию и ангиосканирование, позволяющее рассмотреть сосудистую структуру, кровоток, его скорость и диаметр русла сосуда.
Основным методом лечения поверхностного тромбофлебита нижних конечностей считается консервативное, а при его неэффективности прибегают и к оперативному вмешательству. В первом случае применяются препараты антиагрегационного действия (Трентал, Троксевазин, Курантил); противовоспалительного свойства (Ортофен, Реопирин, Ибупрофен, Бутадион); гипосенсибилизирующего (Супрастин, Тавегил); антибиотики, антикоагулянты, эластичные бинты, Гепариновую мазь.
Хирургический метод включает проведение операции по Троянову-Тренделленбургу и кроссэктомию. Радикальным оперативным вмешательством считается флебэктомия, направленная на предупреждение или устранение эмболии, а также первопричины заболевания.
Причины тромбоэмболии легочной артерии
- застой крови в венах – чем медленнее она течет, тем выше вероятность образования тромба;
- повышение свертываемости крови;
- воспаление венозной стенки – это также способствует формированию тромбов.
Но есть много факторов, каждый из которых повышает вероятность этого состояния:
| Нарушение | Причины |
| Застой крови в венах |
|
| Длительное пребывание в обездвиженном состоянии – при этом нарушается работа сердечно-сосудистой системы, возникает венозный застой, повышается риск образования тромбов и ТЭЛА. |
|
| Повышение свертываемости крови |
|
| Повышение вязкости крови, в результате чего нарушается кровоток и повышается риск образования тромбов. |
|
| Повреждение сосудистой стенки |
|
Тромбоз лечение
Успех лечения тромбоза напрямую зависит от ранней диагностики, правильной оценки тяжести состояния пациента и выбора целесообразного в каждой конкретной ситуации метода терапии. В зависимости от степени обтурации тех или иных сосудов, а также от наличия сопутствующей патологии, венозный тромбоз, а также тромбоз артерий лечится амбулаторное под постоянным контролем флеболога или же в условиях стационара сосудистого профиля.
Основными направлениями терапии тромбоза является: применение консервативных методов лечения или хирургических операций при наличии определенного спектра показаний. Применение любого метода лечения направлено на остановку распространения тромбоза, предотвращение тромбоэмболических осложнений, предупреждение трофических нарушений и восстановление проходимости сосуда.
Основу консервативного лечения тромбоза составляет применение лекарственных средств направленных на улучшение реологических свойств крови, а также нормализующих нормальный ток крови по сосудам. Самой эффективной группой препаратов в отношении нормализации функции свертывания крови являются антикоагулянты прямого и непрямого действия (Эноксапарин 0,2 мл подкожно, Варфарин в суточной дозе 10 мг/кг).
Главной целью назначения антикоагулянтной терапии является профилактика возникновения «флотирующих тромбов» в просвете сосуда, которые являются главными провокаторами возникновения такого опасного для жизни пациента состояния, как тромбоэмболия легочной артерии. Обязательным условием при назначении препаратов антикоагулянтного действия является контроль показателей коагулограммы и учет возможных побочных реакций от применения этих лекарственных средств.
К группе препаратов, улучшающих реологию крови, относятся: Клопидогрел в суточной дозе 75 мг, Пентоксифиллин в максимальной суточной дозе 600 мг. Препаратами, улучшающими микроциркуляцию крови, являются флебоактивные лекарственные средства (Детралекс 500 мг в сутки перорально, Эскузан по 15 капель 3 раза в сутки).
С целью предотвращения воспалительных изменений сосудистой стенки в зоне поражения всем больным тромбозом рекомендовано применение противовоспалительной терапии (Диклофенак 75 мг 2 раза в сутки внутримышечно, Кетопрофен в суточной дозе 900 мг).
В ситуации, когда у больного имеется риск возникновения септического состояния, целесообразно назначение антибактериальных средств широкого спектра действия в инъекционной форме.
Лечение
Больным с острым тромбозом показана госпитализация в стационар и соблюдение постельного режима с приподнятым положением ног. Нижние конечности при поражении вен следует замотать эластичным бинтом. Благодаря компрессионному эффекту он уменьшает симптомы тромбоза и предотвращает развитие осложнений.
Консервативное лечение всегда начинается с диетотерапии. Больным рекомендуют употреблять много овощей и фруктов. В ежедневном меню должны присутствовать блюда из постного мяса, рыбы, злаков, бобовых, молочнокислых продуктов. Из рациона необходимо исключить соленые, острые, жирные продукты и блюда из них.
Медикаментозная терапия
При легкой степени заболевания больным назначают лекарственные препараты, разжижающие кровь: антикоагулянты, фибринолитики, тромболитики, дезагреганты.
- В стационаре пациентам вводят внутривенно препараты гепарина. Это вещество природного происхождения предотвращает дальнейший рост тромба и разжижает кровь. «Варфарин» – препарат, понижающий свертываемость крови и уменьшающий риск развития тромбоэмболии. Его назначают после семидневного лечения гепарином. Подобную терапию проводят в течение полугода под контролем коагулограммы.
- Тромболитическая и фибринолитическая терапия направлена на растворение тромба. Больным назначают препараты – «Фибринолизин», «Стрептокиназа», «Тромбовазим», «Плазминоген».
- Дезагреганты блокируют биохимические реакции, приводящие к образованию тромбоцитарных агрегатов, и предупреждают развитие инфарктов и инсультов. К лекарствам данной группы относятся: «Аспирин», «Курантил», «Плавикс».
- Препараты, снижающие уровень ЛПНП: статины – «Левостатин», Флувастатин»; фибраты – «Фенофибрат», «Ципрофибрат».
- Гипотензивные средства – «Нифедипин», «Фенигидин».
- Никотиновая кислота – «Ниацин», «Ниацинамид», «Ниацевит».
- Для уменьшения имеющегося воспаления используют глюкокортикоиды и нестероидные противовоспалительные средства: «Дексаметазон», «Дипроспан», «Диклоберл», «Мелбек», «Олфен».
- Для уменьшения симптомов назначают спазмолитики, анестетики, витамины С и В.
Хирургическое лечение
Застарелые тромбы плохо поддаются лекарственной терапии. Тяжелые формы тромбоза требуют проведения хирургического лечения. Сосудистый хирург принимает решение о необходимости и способе оперативного вмешательства.
Показаниями к операции являются: флотирующий и окклюзирующий тромбоз, высокий риск развития некроза, гангрены или отрыва тромба.
Способы проведения операции:
установка кава-фильтра для профилактики тромбоэмболии, опасной закупоркой легочной артерии
- Тромбэктомия – удаление тромба;
- Перевязывание вены;
- Прошивание сосуда;
- Накладывание артериовенозного шунта;
- Стентирование в пораженном сегменте.
Установка кава-фильтра над сгустком позволяет предотвратить его перемещение по кровотоку. Подобная «ловушка» защищает человека от мигрирующих частичек тромба. Кава-фильтр обычно устанавливают на несколько лет, а иногда – на всю жизнь.
При тромбозе кавернозного синуса показано его дренирование с последующим назначением ударных доз антибиотиков и глюкокортикоидов: «Оксациллина», «Нафциллина», «Дексаметазона».
Современным и безопасным методом лечения патологии является лазеротерапия, позволяющая достигнуть стойкого гипокоагуляционного эффекта и защитить больного от опасных последствий.
Народная медицина
Средства народной медицины могут лишь дополнять основное традиционное лечение, но не использоваться самостоятельно.
-
Спиртовые настойки для приема внутрь и для наружного применения из белой акации, каланхоэ, корня лапчатки.
- Лечебные ножные ванны с добавлением отвара коры дуба и ивы.
- Отвар из крапивы для приема внутрь.
- Компрессы на пораженное место с использованием отвара шалфея, череды, ромашки.
- Компрессы со спиртовой настойкой рябины.
- Кашица из полыни и простокваши от отеков и боли.
- Прополис и мед — натуральные продукты, оказывающие благоприятный эффект при тромбозе сосудов. Их используют для приготовления отваров, настоек, мазей.
Классификация тромбоза и его формы
Классификация тромбоза осуществляется по нескольким системам, но разделение данного заболевания на виды производится в первую очередь по видам поражаемых им сосудов. Тромбоз разделяют на две формы:
- венозный тромбоз;
- артериальный тромбоз.
Каждая форма в свою очередь подразделяется на несколько подвидов.
Венозный тромбоз
Самым часто встречаемым в медицинской практике видом тромбоза является венозный тромбоз. При наличии этой патологии у больного, как правило, наблюдается сворачивание крови, сопровождающееся появлением сгустков в просвете вен.
Тромбоз глубоких вен
Тромбоз глубоких вен — это образование тромбов внутри глубоких вен. Чаще всего от тромбоза глубоких вен страдают вены на ногах, например, бедренная вена.
Типичными признаками тромбоза глубоких вен являются:
- покраснение пораженного участка;
- отёк пораженного участка;
- боль в районе пораженного участка.
Тромбоз поверхностных вен
При тромбозе поверхностных вен чаще всего поражаются вены, расположенные непосредственно под кожей на ногах. Также могут поражаться поверхностные вены в паху или на руках.
Тромбоз воротной вены
Тромбоз воротной вены является одной из форм венозного тромбоза. Этот вид венозного тромбоза может привести к повышенному давлению и уменьшению притока крови к печени. Тромбоз воротной вены чаще всего имеет патологическую природу, например:
- панкреатит;
- цирроз;
- дивертикулит;
- холангиокарцинома.
Тромбоз почечных вен
Тромбоз почечной вены заключается в обструкции почечной вены тромбом. Снижение проходимости почечных вен приводит к снижению оттока из почки.
Тромбоз яремной вены
Распространёнными причинами возникновения тромбоза яремной вены являются:
- инфекция;
- внутривенное употребление наркотиков;
- злокачественный процесс.
А сам тромбоз яремной вены может спровоцировать различные осложнения, например:
- сепсис;
- лёгочная эмболия;
- отёк диска зрительного нерва.
Синдром Бадда-Киари
Синдром Бадда-Киари заключается в блокировании тромбом печёночной вены (иногда нижней полой вены). Этот вид венозного тромбоза может сопровождаться болью в животе, асцитом и гепатомегалией.
Синдром Педжета-Шрёттера
Синдром Педжета-Шрёттера — это острый тромбоз глубоких вен плеча. Обычно возникает из-за тромба в подключичной или подмышечной венах в результате интенсивных упражнений. Синдром Педжета-Шрёттера часто возникает у здоровых молодых людей, чаще у мужчин.
Тромбоз сосудов венозного синуса головного мозга
Тромбоз сосудов венозного синуса головного мозга является по своей сути редкой формой инсульта. Он возникает возникает вследствие закупорки венозных синусов твёрдой оболочки мозга тромбом.
Артериальный тромбоз
Артериальный тромбоз это формирование тромба в артерии. Если артериальный тромбоз сопровождается атеросклеротическими бляшками, его называют атеротромбозом.
Распространённой причиной возникновения артериального тромбоза является нарушение кровотока из-за фибрилляции предсердий. А сам артериальный тромбоз является основной причиной артериальной эмболии, что потенциально угрожает инфарктом любому органу.
Тромботический инсульт
При тромботическом инсульте тромб обычно формируется вокруг атеросклеротических бляшек. Чем медленнее закупоривается артерия, тем медленнее происходит развитие симптоматических тромботических инсультов.
Тромботический инсульт делят на две категории:
- нарушения в больших сосудах (поражаются крупные артерии, например, сонная артерия, артериальный круг большого мозга);
- нарушения в мелких сосудах (поражаются ветви виллизиева круга).
Инфаркт миокарда
Довольно часто причиной инфаркта миокарда является обструкция тромбом коронарной артерии. В выявления такого факта необходимо проводить тромболитическую терапию.