Уреаплазмоз у женщин
Содержание:
- Как лечить уреаплазму у женщин: схема лечения
- Заражение уреаплазмозом: возбудитель
- Как уреаплазмы вызывают болезни?
- Диагностика
- Что такое уреаплазма
- Чем опасен уреаплазмоз у женщин
- Лечение уреаплазмы у женщин: показания
- Методы лечения уреаплазмоза у женщин
- Опасность
- Способы лечения уреаплазмоза
- Посев на уреаплазму с чувствительностью к антибиотикам
Как лечить уреаплазму у женщин: схема лечения
Прежде всего, при терапии заболевания назначается щадящая диета (исключить острые, соленые, жирные и жареные блюда, алкоголь) и налагается запрет на половые контакты в период лечения. Кроме этого, лечение должно быть назначено не только женщине, но и ее партнеру.
Это могут быть препараты группы тетрациклина (доксициклин), макролидов (азитромицин, джозамицин), фторхинолонов (ципролет, ципрофлоксацин). Препараты назначаются перорально в таблетках. Курс антибиотиков составляет 7-10 дней.
- Начинать лучше с тех, к которым также восприимчивы хламидии, микоплазмы и возбудители гонореи – с группы макролидов. Мидекамицин, джозамицин практически не имеют побочных эффектов и отлично переносятся пациентами. Азитромицин, кларитромицин проникают сквозь клеточные оболочки и уничтожают внутриклеточных паразитов (нейссерии, хламидии), не распадаются в кислой среде желудка. Джозамицин, эритромицин пригодны для лечения беременных на малых сроках (в I триместре).
После прохождения схемы лечения необходим прием препаратов, которые нормализуют флору кишечника (линекс, бификол, бифидумбактерин).
Местное лечение уреаплазмы у женщин сводится к использованию вагинальных и ректальных свечей.
- Генферон – это свечи, оказывающие активное антибактериальное, противовирусное действие и положительно влияющие на состояние системного и местного иммунитета. Суппозитории Генферон используют дважды в день в течение 10 суток. В тех случаях, когда уреаплазмоз носит хронический характер, продолжительность терапии может быть увеличена.
- Гексикон – это суппозитории, содержащие антисептическое вещество хлоргексина биглюконат. Препарат активно уничтожает уреаплазму, не оказывая при этом негативного влияния на естественную влагалищную микрофлору. Для борьбы с уреаплазмозом достаточно использовать одну свечу в день в течение недели.
Если не лечить уреаплазмоз, то возникают серьезные осложнения. Хроническая форма не проявляется клиническими симптомами, но при ней наблюдаются серьезные последствия:
- бесплодие у женщины;
- воспаление мочевого пузыря (цистит);
- пиелонефрит при заносе инфекции по мочевым путям вверх;
- вагиноз – дисбаланс бактериальной флоры влагалища;
- нарушение менструального цикла;
- воспаление яичников;
- аднексит – воспаление придатков шейки матки.
Поэтому женщине при обнаружении первых симптомов не следует долго думать, как лечить уреаплазму, а идти на прием к специалисту.
(Visited 46 501 times, 1 visits today)
Заражение уреаплазмозом: возбудитель
Уреаплазмоз вызывают несколько видов патогенных бактерий. В их числе Ureaplasma urealyticum и parvum. Это самые мелкие из свободноживущих микроорганизмов. Размер их не превышает 0,3-0,8 мкм. Они лишены клеточной стенки.
Уреаплазмы имеют лишь цитоплазматическую мембрану. Сами они паразитируют на мембранах человеческих клеток. Прикрепляясь к ним, бактерии могут длительное время персистировать в организме. По причине отсутствия клеточной стенки возбудитель уреаплазмоза не чувствителен ко многим антибиотикам, в том числе к пенициллинам.
Форма бактерий – кокковидная, нитевидная или палочковидная. Окраска по Грамму – отрицательная.
Уреаплазмоз – пути передачи и способы заражения
Чаще всего заболевание передается половым путем. Любой сексуальный контакт может приводить к тому, что у человека развивается уреаплазмоз.
Способы заражения, за исключением незащищенных половых актов, очень редки.
К ним относятся:
- контактно-бытовой путь;
- вертикальный путь.
При половых контактах, во время которых передается уреаплазмоз, пути заражения включают:
- генитально-оральный контакт;
- генитально-анальный контакт;
- межгенитальный контакт (обычный секс с пенетрацией полового члена во влагалище).
Уреаплазмы не слишком устойчивы во внешней среде. Они не образуют спор и капсул. Легко погибают под действием антисептиков. Тем не менее, на предметах гигиены уреаплазмы способны существовать в течение нескольких часов. Особенно если сохраняется достаточная влажность. Поэтому передача инфекции контактно-бытовым путем пусть и редко, но случается.
Это возможно при использовании совместных:
- полотенец;
- мыла;
- мочалок;
- нижнего белья.
Механизм заражения реализуется следующим образом:
- С выделениями возбудитель из организма больного человека (обычно из уретры) попадает на предметы личной гигиены или одежду.
- Здоровый человек использует этот предмет в течение короткого времени (обычно – несколько минут).
- Например, он идет в душ и берет то же самое полотенце, которым пользовался больной.
- Оставшиеся на предмете гигиены выделения контактируют со слизистой оболочкой половых органов человека.
Зафиксированы случаи передачи инфекции от родителей к детям при нарушении правил ухода за ними.
Механизм передачи:
- Один из родителей (обычно мать) прикасается к гениталиям.
- Она не моет руки.
- В течение короткого промежутка времени женщина прикасается к гениталиям ребенка (во время смены подгузников, гигиенических процедур и т.д.).
Очень редко наблюдается передача инфекции вертикальным путем. Это происходит внутриутробно или во время родов.
Можно ли заразиться уреаплазмозом через оральный секс?
Многих пациентов интересует, можно ли заниматься оральным сексом при уреаплазмозе. Заниматься им можно – риск заражения минимальный. И даже если передача инфекции произойдет, уреаплазмы быстро погибнут. Но надо понимать, что уреаплазмоз орально тоже передается.
Мужчина может заразить женщину, а женщина – мужчину. Микроорганизмы проникают из гениталий в глотку и миндалины. Когда уреаплазмоз передается орально, он вызывает фарингит, реже – тонзиллит.
Обычно он имеет легкое клиническое течение.
Уреаплазмы не приспособлены для жизни в глотке, поэтому они не могут её колонизировать. Если произошла передача уреаплазмоза при оральном сексе, бактерии быстро погибают – в течение 1-2 недель.
Обычно никаких симптомов фарингита нет. Только при объективном исследовании может обнаруживаться покраснение и зернистость задней стенки глотки. Иногда пациент жалуется на сухость в горле. Болевой синдром встречается крайне редко.
Как уреаплазмы вызывают болезни?
Микроорганизмы Ureaplasma прикрепляются к внешней стороне как реснитчатых, так и не ресничных эпителиальных клеток мочеполового тракта, вызывая поражение. Повреждение клеток может проходить либо прямым разрушением (например, выделяющейся перекисью водорода), либо опосредованным воздействием (могут вызвать иммунно-опосредованное повреждение тракта мочеполовой системы).
Вклад каждого из механизмов в развитие заболевания до сих пор неизвестен. Вероятно, в борьбе с инфекциями генитальной уреаплазмы важна реакция как клеточной, так и гуморальной иммунной системы. Когда происходит их сбой – развивается заболевание, но точные механизмы не совсем понятны.

Уреаплазма
Диагностика
Основные способы диагностирования уреаплазмы у женщин:
Микроскопический метод.
Данный метод диагностирования уреаплазмозы является наиболее простым и дешевым. Однако, если в организме содержится малое количество микроорганизмов, то метод не может обещать стопроцентного результата.
Иммуноферментный метод.
Подразумевает данный метод установление антител уреаплазменной инфекции. Не совсем эффективный метод по выявлению уреаплазмы из-за ряда сложностей. Далеко не всегда уреаплазма сопровождается реакцией иммунитета. Тем более антитела могут сохраняться в теле излеченного организма еще в течение долгого времени после полного излечения.
Культуральный метод.
Для реализации этого метода диагностирования нахождения уреаплазмы в организме женщины делается посев на питательную среду. В среду добавляется специальный индикатор, который способен определить наличие болезни в организме. Также метод позволяет определить устойчивость организма к антибиотикам.
Данный метод является почти самым эффективным для определения уреаплазмоза женщины. Однако, реакция может появиться не только в случае заражения исключительно этим микроорганизмом. Поэтому лучше всего к такому способу прибегать в том случае, если проводится проверка именно на это заболевание. И то точный результат не обещается.
Метод ПЦР.
И, наконец, самый эффективный и действенный метод. Здесь происходит анализ генетического материала пациента. Буквально за 6 часов такая диагностика позволяет получить почти абсолютно точный результат. Более того, есть возможность установить наличие в организме как живых, так и уже отмерших микроорганизмов.
Для этого анализа пациенту необходимо сдать любую жидкость: моча, слюна или кровь. Однако, в большинстве случаев врачи используют соскоб со влагалища.
За 2 часа до сдачи анализов нельзя мочиться, а также за сутки до диагностирования нельзя принимать любые лекарственные препараты. В случае с соскобом у женщин, его необходимо делать до начала менструации или через несколько дней после того, как она закончилась.
Дифференциальная диагностика признаков уреаплазмы у женщин
| Признаки уреаплазмоза у женщин | Влагалищный кандидоз или молочница | Трихомониаз | Бактериальный вагиноз | Уреаплазмоз |
| Запах выделений | Кисловато-сладковатый запах | Зловонный запах рыбы | Неприятный рыбий запах | Естественный или несколько аммиачный |
| Характер выделений | Густые, молочные, творожистые | Обильные, желто-зеленые | Жидкие, серо-белые, возможно пенистые | Мутные, беловатые |
| Ощущения | Жжение, зуд, дискомфорт, постоянная боль, а также мочеиспускания во время полового акта | Сильный внутренний и наружный зуд, нарушение процесса моче вывода | Зуд, дискомфорт, особенно во время полового акта | Боль внизу живота, дискомфорт при половом акте, зуд и жжение. |
Что такое уреаплазма
Род бактерий, принадлежащих семейству Mycoplasmataceae и порядку микоплазм (одноклеточные микроорганизмы, являющиеся самыми простыми из самостоятельно воспроизводящихся) – такое определение в официальной медицине дают уреаплазме. Чуть более полувека назад (в 1954 г.) бактерию Ureaplasma urealyticum выделили у пациента, страдающего от негонококкового уретрита (воспаления мочеиспускательного канала). Некоторые характеристики данного микроорганизма:
- Уреаплазма – это мелкие (0,3 микрон в диаметре) внутриклеточные паразиты, условно-патогенная флора, которой характерна патологическая активность (первичное появление и обострение заболевания, находящегося в хронической форме) только при появлении определенных факторов, среди которых аборт, снижение иммунитета, установленная внутриматочная спираль, переохлаждение.
- Врачи выдвигают предположения о связи активности бактерии Ureaplasma urealyticum с невынашиванием беременности, преждевременным родоразрешением, но гипотезы пока не получили подтверждения.
- В отличие от остальных микоплазм, уреаплазмы имеют собственную функцию в организме человека: они расщепляют мочевину до аммиака.
- Согласно данным 2015-ого года, род Ureaplasma имеет 7 видов бактерий, среди которых клинически важными (по частоте поражений женского организма) являются Ureaplasma urealyticum (со слабо выраженной мембраной, внедряется в слизистые мочевыводящих путей) и Ureaplasma parvum (провоцирует образование камней, присутствует на гениталиях у лиц обоих полов).
Заболевание, которое вызывает данный микроорганизм, носит название «уреаплазмоз» (одна из разновидностей микоплазмоза). Его диагностировали у некоторых женщин, страдающих бесплодием и хроническими проблемами урогенитальной сферы, но при этом уреаплазмоз не попал в актуальную Международную классификацию болезней (МКБ-10). Проявление патологической активности уреаплазмы может приводить к поражению шейки матки, предстательной железы, уретры (мочеиспускательный канал), и может сопровождаться следующими заболеваниями:
- аднексит (воспалительный процесс в придатках);
- кольпит;
- цервицит;
- эрозия шейки матки;
- эндометрит;
- пиелонефрит;
- вагинит;
- гонорея;
- хламидиоз.
Механизм развития заболевания
В основе патогенеза уреаплазмоза лежат адгезивно-инвазивные свойства (способность к преодолению мембранного барьера и прикреплению или сцеплению с поверхностью) и ферментообразующие. Благодаря им бактерия, которая попала в мочеполовые органы:
- Цепляется за находящийся на слизистой цилиндрический эпителий (крепится к его клеткам).
- Сливается с клеточной оболочкой и за счет этого получает возможность проникновения в цитоплазму: внутреннюю жидкую среду клетки.
- Начинает процесс размножения и продуцирования фермента, обладающего способностью расщеплять иммуноглобулин А.
На фоне происходящего (снижения числа иммуноглобулинов конкретной группы) защитные силы организма снижаются, иммунный ответ на деятельность инфекционных агентов слабеет. Если активность уреаплазмы, получившей патогенный статус, низкая, болезнь протекает бессимптомно, воспалительный процесс вялотекущий, деструктивные изменения минимальны. При высокой активности бактерии (на фоне сопутствующих факторов) проявляется симптоматика уреаплазмоза, поскольку:
- повышается тканевая проницаемость;
- усиливается сосудистая реакция;
- начинают разрушаться эпителиальные клетки.
Надо ли лечить уреаплазму
Враждебность микроорганизма для здорового человека (когда уреаплазма у женщин носит условно-патогенный характер) в современной медицине продолжает обсуждаться. Врачи обнаруживают бактерию у 60% взрослых, не имеющих патологических процессов в организме, и у 30% новорожденных, но она способна годами находиться в неопасном состоянии. Если микрофлора влагалища и мочевыделительных путей в норме, это является достаточным защитным барьером, предотвращающим воспаление. Если же проявилась симптоматика уреаплазмоза, требуется озаботиться вопросом лечения.
Чем опасен уреаплазмоз у женщин
Простое наличие условно-патогенной бактерии в организме не является причиной для опасений, но осевшие на стенках влагалища, матки, мочевого пузыря микроорганизмы способны активироваться в любой момент, когда появится один из описанных выше факторов. Итогом станет развитие заболевания, которое при отсутствии своевременного и правильного лечения перерастет в хроническую форму. Рецидивы начнутся на фоне:
- простуды;
- переохлаждения;
- сторонних воспалительных процессов;
- стрессовых ситуаций;
- активного употребления алкоголя;
- тяжелых физических нагрузок;
- иных причин снижения иммунитета.
Основное последствие – общее ухудшение состояния женщины, на фоне которого может повыситься температура тела, но опасным уреаплазмоз становится не из-за этого. На фоне хронического воспалительного процесса, вызванного уреаплазмами, в организме (преимущественно в репродуктивной системе и мочевыделительной) развиваются сопутствующие заболевания и патологии:
- воспалительный процесс в почках (пиелонефрит);
- боли во время полового акта;
- воспалительный процесс в мочевом пузыре (цистит);
- формирование спаек в маточных трубах;
- воспалительные процессы в суставах;
- сужение уретры (мочеиспускательного канала);
- воспалительный процесс на стенках матки (эндометрит), в придатках или на иных ее участках;
- появление конкрементов в почках или мочевом пузыре;
- воспаление влагалища (кольпит);
- нарушение менструального цикла;
- бесплодие (ввиду перманентного воспалительного процесса, одинаково возможно у женщин и мужчин – последние получают инфекцию при половом акте от больной женщины).
Уреаплазменная инфекция при беременности
Женщине, которая планирует родить ребенка, гинекологи советуют обязательно пройти обследование на наличие уреплазмы, поскольку во время беременности риск ее активизации особенно высок. Даже незначительное количество данных бактерий, находящихся в условно-патогенном состоянии, может привести к развитию уреаплазмоза – ввиду колебаний гормонального фона, естественного снижения иммунитета. Причин для обследования и лечения до беременности несколько:
- В 1-ом триместре запрещено применять антибиотики (являются единственным сильным лекарством против уреаплазмы), поскольку такая терапия негативно скажется на развитии плода. Как итог, начнется активное развитие болезни, которая для малыша особенно опасна непосредственно в первые недели – со 2-ого триместра он менее уязвим.
- Сильное воспаление, сопряженное с аутоиммунными процессами в эндометрии, может выступить причиной возникновения первичной плацентарной и вторичной фетоплацентарной недостаточности: состояний, при которых происходят морфофункциональные нарушения в плаценте. Итогом становятся проблемы развития плода (с повышением риска образования аномалий), вплоть до появления заболеваний в перинатальном периоде.
- Самым страшным последствием уреаплазмоза у вынашивающей ребенка женщины на любом сроке являются не только преждевременные роды, но и прерывание беременности ввиду выкидыша.

Лечение уреаплазмы у женщин: показания
Не всех женщин с уреаплазмами в половых органах необходимо лечить специальными антибактериальными препаратами. Для назначения такого лечения необходимы доказательства того, что именно этот микроорганизм стал причиной патологического процесса. Сделать такое заключение гинеколог может в следующих ситуациях:
- Если женщина длительное время не может забеременеть и не удается выявить причин этого бесплодия, а анализы на уреаплазмоз дают положительный результат.
- Если у пациентки с воспалительным процессом в половых органах обнаружили уреаплазмы.
- Если у женщины с уреаплазмозом были выкидыши, и она снова планирует беременность. Кроме того, лечение может быть назначено в рамках подготовки к беременности и тем пациенткам, которые ранее не имели проблем с вынашиванием ребенка, но у них оказался позитивным результат ПЦР на уреаплазмы (антибактериальная терапия в таких ситуациях проводится для профилактики развития осложнений беременности).
Параллельно необходимо обследовать и пролечить полового партнера во избежание повторного инфицирования. Особенно актуальна эта рекомендация для пар, страдающих бесплодием, поскольку существуют данные, что уреаплазма проникает внутрь сперматозоида и делает его нежизнеспособным. Помимо этого, уреаплазмоз может стать причиной простатита и других проблем с мужским здоровьем, влияющих на плодовитость.
Методы лечения уреаплазмоза у женщин
Лечение уреаплазмоза – это процесс длительный, требующий от больной терпения и настойчивости, поскольку за один короткий курс медикаментозной терапии ликвидировать уреаплазмы невозможно
Кроме того, очень важно чтобы женщина придерживалась рекомендаций врача относительно питания и образа жизни
Пациенткам с уреаплазмозом гинекологи обычно назначают комплексное лечение, включающее:
- Антибактериальную терапию.
- Санацию влагалища.
- Иммуностимулирующие препараты.
- Ферментные средства, обладающие противовоспалительным действием.
- Восстановление нормальной микрофлоры путем применения специальных лекарств (пробиотиков) внутрь и место.
- Витаминотерапию.
- Физиотерапевтические процедуры. Из физиотерапевтических процедур при уреаплазмозе гинекологи предпочтение отдают магнитотерапии, электрофорезу. Хорошее эффективностью обладает также внутривенное лазерное облучение крови, грязелечение и гинекологический массаж.
Антибактериальные препараты подбирают, опираясь на результаты определения чувствительности выделенных уреаплазм к антибиотикам. Чаще всего больным назначают средства из группы макролидов, тетрациклинов или фторхинолонов. Если же гинеколог будет выбирать препараты в слепую, высока вероятность того, что лечение окажется малоэффективным, уреаплазмы выживут и станут нечувствительными к использованным лекарствам. Санацию влагалища проводят комплексными препаратами (их применяют обычно в форме вагинальных свечей), включающими антибиотик и противогрибковые вещества.
Важным звеном лечения уреаплазмоза является иммуностимулирующая терапия и восстановление нормальной микрофлоры половых органов, поскольку то, что у женщины уреаплазмы вызвали развитие воспалительного процесса, явно свидетельствует о том, что есть снижение напряженности иммунитета и дисбактериоз влагалища. В качестве иммуностимулирующих средств для лечения гинекологических заболеваний применяют препараты интерферона (например, Генферон) или стимуляторы синтеза эндогенного интерферона (например, Циклоферон).
Что касается пробиотиков, то их назначают внутрь (таких препаратов существует масса) и вагинально (например, Вагилак). В схему лечения также может входить противовоспалительный ферментный препарат Вобэнзим и поливитаминные комплексы.
Понятно, что все перечисленные препараты больным не назначают одновременно. Существуют специально разработанные схемы лечения, которые подбираются для каждой пациентки индивидуально (в зависимости от клинической ситуации и результатов анализов). Женщина должна обязательно соблюдать не только дозировку, но и последовательность приема лекарственных средств (например, 3 дня один препарат, с 4 по 10 день – другой и т.д.), иначе лечение будет малоэффективным.
Опасность
Уреаплазмоз может протекать годами, при этом не нанося никакого вреда состоянию ее здоровья. Однако часто в ассоциации с прочими бактериями уреаплазмы становятся причиной:
- рецидивирующей молочницы;
- патологий шейки матки (включая дисплазию);
- воспалений органов области малого таза;
- неспецифического воспалительного процесса во влагалище.
Активный воспалительный процесс у женщины может стать причиной бесплодия из-за возникновения патологических форм и гибели яйцеклетки при прохождении половых путей. Забеременеть в таком случае возможно только после прохождения курса лечения.
Как протекает
- Циститы, уретриты. Воспаление мочевого пузыря и уретры сопровождается зудом, жжением в зоне отверстия мочеиспускательного канала, частым и болезненным мочеиспусканием. Уретрит и хронический цистит зачастую ассоциируются именно с уреаплазмой.
- Вагинозы, вагиниты. Данные микроорганизмы могут быть причиной баквагиноза и дисбиоза. При этом у женщин появляются жалобы на «рыбный» запах и обильное выделение слизи. Кроме того, могут отмечаться неспецифические кольпиты (с зеленоватыми, желтыми необильными выделениями) или рецидивы молочницы.
- Цервициты. Это воспалительный процесс, протекающий на поверхности шейки матки и в ее канале, в особенности на фоне эктопии или эрозии. Уреаплазмы совместно с хламидиями, ВПГ (вирусом простого герпеса) I и II типов и ВПЧ (вирусом папилломы человека) могут вызвать злокачественное перерождение клеток и дисплазию шейки матки.
- Эндометрит. Отмечается при активации инфекции в полости матки после проведения диагностических процедур (гистероскопия или выскабливание), а также после прерываний беременности или родов.
- Аднекситы. Как и прочие условные патогены, уреаплазмы могут вызывать воспаление придатков на фоне иммунодефицита. Однако они не становятся причиной таких серьезных последствий, как, например, хламидии (могут привести к бесплодию).
Способы лечения уреаплазмоза
Единого метода лечения уреаплазмоза не существует. Его нужно вырабатывать совместно с врачом, подбирая способы индивидуально для каждой пациентки.
В общем случае, используются антибактериальные препараты местного и общего действия. То есть они могут назначаться в виде таблеток или свечей. Для острых стадий заболеваний этого может быть достаточно. Правда, иногда приходится пропивать курс препаратов повторно. Это все делается под контролем врача.
Если же болезнь приняла хронический вид, могут потребоваться еще несколько видов препаратов:
- иммуномодуляторы;
- противогрибковые средства;
- витамины.
Иногда врачи назначают больным уреаплазмозом пациенткам специальные диеты, подразумевающие отказ от копченого, жирного, соленого типа продуктов. В ряде ситуаций им противопоказана сексуальная жизнь на определенный период времени. Алкоголь и сигареты на период лечения, как правило, находятся под запретом.
В большинстве случаев срок лечения болезни не превышает 3 недель.
Методы лечения могут быть отличаться для пациентов с различными историями болезни. Уреаплазмоз может протекать на фоне сопутствующих заболеваний:
- эндометрита,
- кольпита,
- уретрита и других воспалительных и инфекционных болезней.
В хроническую стадию он переходит через два месяца после начала развития болезни.
При этом точкой отсчета может стать не попадание уреаплазмы в организм, а начало быстрого размножения этого вида бактерий.
Знание схем и методов лечения уреаплазмоза – не повод пытаться справиться с болезнью самостоятельно. Выбирать их стоит под руководством лечащего врача. Скорее всего, неизбежными будут три стадии лечения.
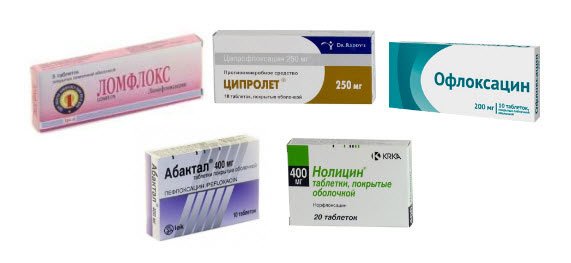
- Антибактериальное лечение препаратами группы фторхинолонов, тетрациклина, макролидов. Конкретные виды таблеток, свечей или эмульсий подбирает врач с учетом устойчивости штамма бактерий к разным видам препаратов. Степень устойчивости микроорганизмов определяется после сдачи анализов. Таблетки оказывают общее воздействие на организм, в качестве местных средств могут быть рекомендованы вагинальные или ректальные свечи. В рамках этой же группы методов находятся препараты, которые восстанавливают микрофлору кишечника после курса антибиотиков.
- Повторное прохождение курса антибактериальных препаратов при необходимости.
- Восстановление иммунитета при помощи иммуностимуляторов или иммуномодуляторов. Этот тип препаратов тоже должен подбирать врач.
Основное лечение должно быть проведено под строгим контролем врача. Но параллельно или после него можно провести общеукрепляющие действия при помощи чаев. Для этого можно применять травы, известные антисептическими свойствами, к ним относятся календула, шалфей или ромашка.
Стандартный способ приготовления напитка требует 1 чайной ложки сухой травы и стакан кипятка.
Курс лечения требует до 10 процедур. Он помогает слегка уменьшить воспаление в мочеполовой сфере и предотвратить развитие инфекции по восходящему типу.
Если вы выбрали для себя траву, которая обладает мочегонным свойством, то лучше использовать ее после того, как закончите прием курс препаратов. В ином случае, необходимой концентрации действующего вещества можно не достичь. И придется проходить курс повторно.
Посев на уреаплазму с чувствительностью к антибиотикам
Бакпосев – ещё один способ диагностики уреаплазмы уреалитикум у женщин.
В широкой практике он не применяется.
Суть метода состоит в том, что материал помещается на питательную среду.
На ней вырастают колонии.
Их идентифицируют по внешнему виду, способности расщеплять мочевину или аргинин.
Проводится также определение чувствительности к антибиотикам.
 В большинстве случаев уреаплазмы чувствительны к:
В большинстве случаев уреаплазмы чувствительны к:
- доксициклину;
- эритромицину;
- джозамицину;
- азитромицину;
- левофлоксацину;
- доксициклину.
Хотя к любому из этих препаратов может быть резистентность.
Она бывает первичной и вторичной.
Первичная – это когда женщина заражается уже резистентной флорой.
Вторичная – когда бактерия становится нечувствительной к антибиотику уже после инфицирования.
Обычно это происходит по причине самолечения.
Для преодоления антибиотикорезистентности используются различные способы.
Один из них – назначение посева на уреаплазмы.
Если инфекция не поддается терапии, делают культуральное исследование с определением чувствительности к антибиотикам.
После этого выдаются результаты, и врач знает уже через несколько дней, к каким препаратам уреаплазма не имеет чувствительности.
Из схемы терапии эти лекарственные средства исключаются.
Назначаются только те, которые могут воздействовать на данную бактерию.
Такая схема терапии с высокой вероятностью приводит к успеху.