Симптомы и лечение юношеского артрита с системным началом
Содержание:
Классификация артрита у детей
В зависимости от причины возникновения выделяют несколько видов заболевания:
- Вирусный артрит появляется после того, как ребенок переболел какой-либо вирусной инфекцией (краснуха, грипп). Чаще всего поражаются суставы нижних конечностей.
- Инфекционный (или реактивный) артрит больше всего распространен у детей до 6 лет. Он вызывается патогенными бактериями и поражает чаще всего тазобедренный сустав. Попадание вредоносных бактерий в сустав происходит с током крови; также спровоцировать развитие болезни может травмирование сустава.
- Ювенильный ревматоидный артрит развивается в результате сбоя в работе иммунной системы. Он протекает тяжелее остальных и имеет более серьезные последствия. Он сопровождается деформацией суставов, могут быть затронуты внутренние органы (сердце, печень). Прогноз такой формы чаще всего неблагоприятный.
- Псориатический артрит предшествует появлению псориаза или развивается на его фоне.
Если поражен один сустав (тазобедренный), диагностируется моноартрит, при поражении двух и более суставов – полиартрит.
В детском возрасте иногда диагностируют нервно-артритический диатез, его также называют подагрическим артритом. По происхождению заболевание можно было бы отнести к психосоматическим, поскольку нарушение обмена веществ происходит из-за повышенной нервной возбудимости. Причиной, по которой данную патологию относят к артриту, является поражение суставов (в основном тазобедренных).
В младенческом возрасте у детей с диатезом болезнь малозаметна. В большей степени она выражена в школьный период
При подозрении на артрит родителям стоит обратить внимание на следующие изменения у ребенка:
- нервное перевозбуждение, которое может выражаться в пугливости, плохом сне, чрезмерном беспокойстве;
- повышение температуры без явных причин;
- плохой аппетит и недостаток мышечной массы;
- энурез.
В возрасте от 1 до 5 лет чаще всего им болеют девочки. Он отличается быстротой деформации, присутствует асимметричный характер затрагиваемых суставов, параллельно диагностируются глазные заболевания (иридоциклит).
В возрасте 8-15 лет данная патология больше всего распространена у мальчиков.
Согласно Международной классификации болезней 10 пересмотра, выделяется несколько видов артрита у подростков:
- Юношеский ювенильный ревматоидный артрит с положительным или отрицательным показателем ревматоидного фактора.
- Юношеский ювенильный артрит с системным началом.
- Полиартрит серонегативный.
- Пауциартикулярный юношеский ювенильный артрит.
- Юношеский артрит неустановленный.
- Другие виды артрита.
Международные организации, занимающиеся проблемами ревматоидного артрита, выделяют также другие классы заболевания. Международная лига ревматологических ассоциаций классифицирует его таким образом:
- Ювенильный идиопатический артрит.
- Системный.
- Полиартикулярный с положительным и отрицательным ревматоидным фактором.
- Юношеский олигоартикулярный, юношеский пауциартикулярный артрит с системным началом.
- Персистирующий.
- Прогрессирующий.
- Псориатический.
- Энтезитный.
- Другие виды.
Согласно классификации Европейской лиги против ревматизма, выделяются такие виды:
- Ювенильный хронический артрит.
- Системный.
- Полиартикулярный.
- ЮРА.
- Олигоартикулярный.
- Ювенильный псориатический артрит.
- Ювенильный анкилозирующий спондилоартрит.
Все перечисленные виды артрита имеют схожие признаки течения болезни и отличия — в причинах происхождения и исходе заболевания. К примеру, признаки ревматического артрита коленного сустава у детей 6 лет могут проявляться по-разному. Для правильной диагностики был выделен ряд критериев, которые будут описаны ниже.
Причины и факторы риска в развитии заболевания
Логично знать, как избежать подобной болезни, но человечество ещё не выработало решения. Долгие годы лучшие врачи пытались определить этиологию заболевания, но пока всё строится на бездоказательных догадках. Часто рассматривают некую совокупность факторов внешней среды. Описаны ситуации, когда у ребёнка развивались симптомы на фоне переохлаждения и различных инфекций. Фактором риска считается травма сустава. В особенности, если ребёнок не получал адекватного лечения.
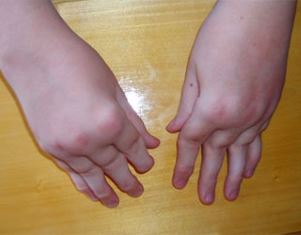 Есть и генетическая предрасположенность. Речь идёт, прежде всего, о наличии в семье больных, страдающих ревматическими заболеваниями. При этом не стоит связывать риск заболевания у ребёнка при наличии артрита у пожилого человека. Имеется в виду именно нестандартный случай ревматизма, зафиксированный в детском или зрелом возрасте.
Есть и генетическая предрасположенность. Речь идёт, прежде всего, о наличии в семье больных, страдающих ревматическими заболеваниями. При этом не стоит связывать риск заболевания у ребёнка при наличии артрита у пожилого человека. Имеется в виду именно нестандартный случай ревматизма, зафиксированный в детском или зрелом возрасте.
В большинстве случаев врачи называют в качестве главной причины неадекватный ответ иммунной системы. Суть в том, что организм у малышей ещё совсем не зрелый, и иммунная система может дать сбой под воздействием вышеуказанных факторов риска.
Важно знать, что болезнь чаще угрожает девочкам. У них ревматоидный артрит встречается в два раза чаще, нежели у мальчиков
Профилактика и прогноз
Прогноз ювенильного артрита при разумном и своевременном лечении благоприятен, однако даже после комплексного курса пациенту необходимо продолжить длительное реабилитационное восстановление. На протяжении дальнейшей жизни эта болезнь может часто напоминать о себе неприятными симптомами. Чтобы снизить риски рецидивов, выздоравливающему ребёнку необходимо соблюдать все профилактические рекомендации лечащего доктора.
Профилактика ювенильного артрита:
- избегать переохлаждения и перегрева на солнце;
- по возможности избегать контактов с инфицированными людьми;
- не менять климатическую зону проживания;
- отказаться от вакцинации;
- вести здоровый образ жизни;
- в приоритет поставить лечебную физкультуру и полезный рацион;
- нельзя принимать стимулирующие препараты для иммунной системы.
Соблюдая все назначения доктора, пациент сможет быстро восстановиться после болезни и навсегда избавиться от мучительных симптомов, доводящих человека до инвалидности.
Диагностика и терапевтические мероприятия
Дифференцировать недуг от других болезней позволяет проведение многочисленных диагностических мероприятий. В качестве наиболее информативных используют лабораторные и клинические исследования, а также инструментальные обследования, позволяющие на самой ранней стадии развития болезни обнаружить изменения в тканях суставов, поражённых воспалительным процессом.
В первую очередь врач старается выявить клинические признаки наличия заболевания. В их число входят:
- Болезненность и ограничение подвижности (контрактура) суставов.
- Продолжительность болезни, превышающая 3-4 месяца.
- Появление признаков воспаления на втором (симметричном) суставе спустя 2-3 месяца после поражения первого и появления чётких симптомов болезни.
- Жидкость, скопившаяся в поражённом суставе.
- Скованность после пробуждения по утрам.
- Воспаление связок.
- Симметричное расположение поражённых болезнью суставов.
- Изменение внешнего вида конечности, вызванное атрофией мышц.
- Нарушение остроты зрения, болезненность при попытке смотреть на яркий свет. Ощущение песка в глазах.
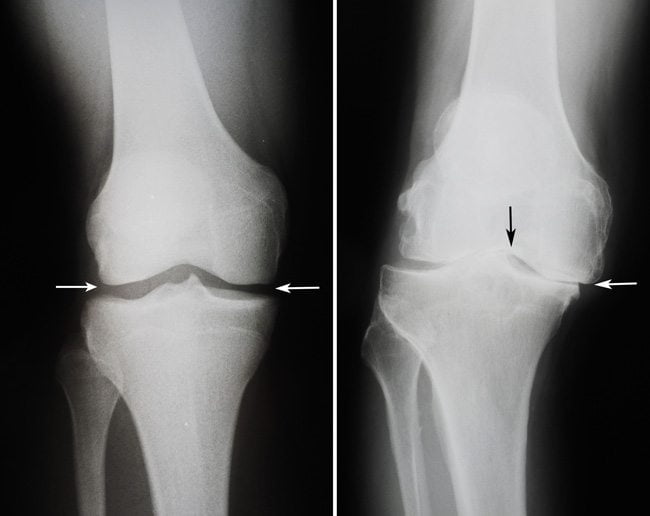
Клинические признаки развивающегося ювенильного ревматоидного артрита не являются основанием для постановки точного диагноза. По рекомендации лечащего врача больному проводят рентгени ряд лабораторных исследований.
На рентгеновском снимке будет видно сужение суставной щели, заметно снижение уровня плотности костной ткани, изменение (разрушение) суставной поверхности. Помимо этого, врач замечает отставание в росте некоторых костей, а в шейном отделе позвоночника обнаруживаются некоторые специфические изменения.
В качестве дополнительного, но не менее информативного метода диагностики проводят лабораторные исследования крови. По их результатам можносказать о наличии в крови ревматоидного фактора (РФ+), хотя для некоторых форм заболевания характерно отсутствие данного показателя. Речь идёт о серонегативномювенильном ревматоидном артрите (РФ-).
Подтвердить или обнаружить поражение внутренних органов помогут:
- электрокардиография;
- ультразвуковое исследование (УЗИ) внутренних органов;
- иммунологическое исследование;
- обследование на возможность развития вирусных и бактериальных инфекций.
Каким будет лечение, определяет лечащий врач, который изучил результаты проведённых обследований. В качестве эффективной терапии используют самые современные препараты, с помощью которых можно добиться:
- Купирования воспалительного процесса.
- Подавления болевого синдрома.
- Сохранения подвижности и предотвращения распространения контрактуры поражённого сустава.
С помощью эффективной адекватной терапии врачам удаётся предотвратить инвалидность, сохранить и повысить качество жизни маленького пациента
Важно и то, что, учитывая все особенности детского организма, специалисты подбирают такие лекарственные препараты, которые способны гарантировать не только излечение, но и отсутствие побочных явлений после проведённых терапевтических мероприятий
Терапия ювенильного ревматоидного артрита невозможна без использования:
- НПВП (нестероидных противовоспалительных препаратов).
- Иммуномодуляторов.
- Гормональных средств.
Какие именно лекарства потребуются в каждом отдельном случае, решает только лечащий врач, имеющий возможность учесть при назначении индивидуальные особенности организма, наличие аллергических реакций и сопутствующих заболеваний, возраст пациента, стадию развитию недуга и степень его опасности.
Детям младшего возраста назначают нестероидные противовоспалительные средства, которые обладают избирательным действием. Это значит, что лекарственный препарат способен купировать развитие воспалительного процесса, не оказывая негативного действия на органы пищеварительного тракта.
Риск обострения ювенильного ревматоидного артрита, к сожалению, может сохраняться долгие годы. Для профилактики таких обострений следует избегать переохлаждений, инсоляций, смен климатического пояса, контактов с больными, страдающими инфекционными заболеваниями, а также прекратить принимать иммуностимуляторы, как и делать профилактические прививки.
Народное лечение
Альтернативная медицина помогает справиться с патологией на первичных этапах развития, включается в общие терапевтические процедуры. Признаки ювенильного артрита купируют:
- Отваром ивовой коры – в небольшую ёмкость насыпают столовую ложку растительного сырья, заливают кипятком, держат на плите 20 минут. После фильтрации лекарство употребляют дважды в день, один месяц. Он может послужить основой для примочек и компрессов, которые накладывают на больные суставы.
- Отваром лаврового листа – маленькую ложку предварительно измельчённого сырья заливают стакан кипятка, варят 10 минут. Готовое вещество переливают в термос, выдерживают 12 часов, употребляют по трети чашки три раза в день, до еды.
- Медовой мазью – 150 мл натурального продукта смешивают с 200 мл сока чёрной редьки, половиной стакана водки, 15 г поваренной соли. Готовое средство втирается в проблемные участки до получения стойкого результата.
Отвар лаврового листа — один из вариантов народного лечения
Симптоматика
Проявление юношеского ревматоидного артрита зависит от формы болезни. Различают суставные и внесуставные проявления. При серонегативной и ранних этапах суставной формы симптомы выражены слабо, диагностика затруднительна
Но для успешного лечения и уменьшения риска развития осложнений важно обнаружить болезнь как можно раньше
Родителей должны насторожить такие симптомы:
- утренняя скованность, зажатость суставов длящиеся продолжительное время, неспособность легко и быстро встать после сна, потребность размять суставы, чтобы начать активно двигаться;
- появление припухлости сустава (у младенцев визуально обнаружить сложно, диагностировать поможет осмотр кожного покрова в этом месте – на ощупь она натянутая, горячая, покрасневшая);
- болезненность при движении и в покое, ночные боли, деформации сустава, что отражается на походке ребенка, возможности совершать привычные действия;
- затрудненность движений сгибания и разгибания;
- быстрая утомляемость, малоподвижность, наблюдаются щадящие больную конечность движения, ребенок часто плачет, становится раздражительным и капризным, теряет в весе;
- вечерние скачки температуры – до 38-39 градусов и выше;
- нарушение сердечного ритма, кровяного давления, жалобы на боль в сердце, затрудненность дыхания, кашель, обнаружение при пальпации увеличения лимфатических узлов;
- синюшность кожи, появление ревматоидных узелков – подвижных безболезненных уплотнений 0,5-2,5 см размера, подкожных или надкостных, мелких темно-красных или коричневых участков некроза тканей около ногтей;
- зудящая аллергического характера сыпь, воспаление слизистой глаз, покраснение глазных белков.
Тяжелым формам присвоены отдельные названия:
- Синдром Стилла – проявляется устойчивым повышением температуры в пределах 37-38 градусов, свидетельствующим о вялотекущем воспалении или фебрильной температурой, достигающей 38-39 градусов, говорящей об остром воспалительном процессе. Симптомами также являются: изменение формы или увеличение лимфатических узлов, селезенки или печени, воспаление радужки глаз, серозных оболочек суставов и других полостей, красные высыпания на коже похожие на ожог от крапивы.
- Субсепсис аллергический Висслера-Фанкони – симптомокомплекс, характеризующийся: температурой 38-39 градусов, удерживающейся в течение недель и месяцев; одновременное высыпание на коже различных морфологических элементов – эритемы, папул, везикул; воспалительные процессы в серозных оболочках внутренних органов, сердце, легочной ткани; суставные и боли в области живота. Сопровождается симптомами интоксикации – тошнотой, ознобом, аритмией, головокружением, повышенным потоотделением.
Объектом поражения ювенильного ревматоидного артрита у детей обычно являются крупные суставы – голеностопные, лучезапястные, коленные, но иногда бывают случаи, когда с самого начала болезни поражаются и мелкие суставы конечностей. Для ювенильного ревматоидного артрита, типично поражение шейного отдела позвоночника. Суставы становятся болезненными и отекают. Постепенно повышается температура тела и может достигать 38-39 градусов. Нередко на кожном покрове может проявиться полиморфная сыпь аллергического происхождения, увеличивается в размерах печень, селезенка и лимфатические узлы. Общий анализ крови может диагностировать анемию.
При остром начале заболевания свойственно тяжелая форма болезни. Эта форма обычно наблюдается у детей дошкольного возраста и начального школьного возраста, также может возникнуть у детей подросткового возраста.
Подострое начало артрита ювенильного характеризуется менее выраженными симптомами. Артрит ювенильный, как правило, начинает поражение с одного сустава – голеностопного или коленного. С распуханием сустава нарушается его функция иногда даже без болезненных ощущений. У ребенка может измениться походка , а ребенок до двух лет может и вовсе перестать ходить.
При подостром начале болезни поражению подвергается не только 1 сустав, но и несколько – сразу от двух до четырех. Такую форму заболевания называют олигоартикулярный артрит. Боли в пораженных суставах могут быть умеренными так же, как и экссудативные изменения. В процесс болезни могут быть вовлечены, например два коленных и один голеностопный суставы и наоборот. Отсутствует повышение температуры тела. Такая форма заболевания протекает более легко, обострения бывают менее частыми.
Диагностика болезни на ранней стадии
На ранних этапах болезни очень сложно добиться от врачей постановки правильного диагноза. Ситуация осложняется тем фактом, что заболевание встречается очень редко. Родители зачастую и предположить не могут о существовании подобного недуга, а врачи стараются долгое время исключить более распространённые диагнозы.
Существует ряд клинических признаков, после которых грамотный врач может поставить верный диагноз:
- Артрит продолжается больше трёх месяцев;
- Скованность суставов по утрам;
- Поражение глаз;
- Своеобразные ревматоидные узелки;
- Нарушение роста костей;
- Деформация шейного отдела.
Это только малая часть от десятков различных признаков, по которым доктор определяет диагноз. Естественно потребуется провести большое количество исследований. В первую очередь, больного направляют на ультразвук и рентген с целью изучения поражённого сустава.
Сдаётся общий и биохимический анализ крови. Полагается после подозрения на подобный диагноз сделать компьютерную томографию органов грудной полости и пройти процедуру пункции костного мозга. Костный мозг забирают через грудину, прокалывая тело на уровне 3 ребра. Во время процедуры больной должен находиться на спине.
Принцип лечения
Лечение ювенильного артрита нельзя откладывать
При ревматоидном артрите у детей лечение необходимо начинать незамедлительно, в противном случае существует риск развития тяжелых осложнений.
Симптомы и лечение ревматоидного артрита у детей зависят от формы заболевания и его течения. Терапия включает:
- медикаментозное лечение,
- изменение питания,
- изменение образа жизни,
- немедикаментозное лечение.
Точные рекомендации при ревматоидном артрите у детей предоставит врач, на основании комплексного обследования.
Медикаментозное лечение
Медикаментозная терапия начинается сразу же после постановки диагноза. Лечение проводится исключительно в стационаре. Терапия осуществляется с помощью следующих лекарств:
- нестероидные противовоспалительные средства,
- глюкокортикостероиды,
- иммунодепрессанты.
Нестероидные противовоспалительные препараты, такие как Диклофенак и Ибупрофен, принимаются в виде таблеток. Их цель – купирование болевого синдрома и уменьшение воспалительной реакции в суставах. Точные дозировки и длительность терапии зависят от возраста и веса ребенка, а также клинического течения заболевания.
При остром артрите практикуется терапия глюкокортикостероидами. Они вводятся непосредственно в капсулу воспаленного сустава
Такие препараты быстро снимают воспаление и отек, избавляют от боли и возвращают нормальную двигательную активность, но требуют соблюдения осторожности, так как небезопасны для детского организма
Базисная терапия артрита проводится с помощью препаратов метотрексат и сульфасалазин. Курс терапии этими средствами позволяет снизить потребность в симптоматическом лечении.
Ревматоидный артрит у детей лечится длительно, терапия должна быть согласована с врачом, при необходимости, лечение корректируется и дополняется. После купирования острого воспаления принимаются меры по нормализации двигательной активности.
Немедикаментозная терапия
Немедикаментозное лечение включает:
- ЛФК,
- фонофорез,
- УФО,
- лазеротерапию,
- мануальную терапию,
- грязелечение.
Все эти методы направлены на нормализацию обменных процессов в суставах и помогают восстановить двигательную функцию конечностей. Точные рекомендации по физиотерапии зависят от особенностей течения заболевания у конкретного ребенка.
Помимо физиотерапии, необходимо ежедневно выполнять упражнения из лечебной физкультуры. Такая гимнастика может проводится как в специализированном медицинском учреждении, так и самостоятельно в домашних условиях.
Изменение образа жизни
Лечение артрита у детей требует комплексного подхода. Помимо медикаментозной и физиотерапии, важную роль в лечении играет образ жизни пациента. Необходимо скорректировать рацион так, чтобы минимизировать потребление пищевых аллергенов. Ограничения также распространяются на соль, кондитерские изделия, копчености и соленья, животные жиры и белки. Основу рациона должна составлять легкая растительная пища, каши, кисломолочные продукты.
При артрите у детей дополнительно рекомендованы витаминно-минеральные комплексы, которые следует принимать для профилактики обострения. Прием иммуностимуляторов при этом крайне нежелателен, так как препараты этой группы могут спровоцировать внеочередное обострение.
Ребенку важно ограничить нагрузку на суставы. Следует избегать длительного пребывания на солнце и беречься от переохлаждения
При этом иммобилизация больных суставов также крайне нежелательна. Нагрузка на суставы ограничивается ЛФК и ежедневной гимнастикой.
Лечение артрита у детей
Проводится комплексная, поэтапная терапия с одновременным использованием нескольких консервативных методов. Во время рецидивов детям показан щадящий двигательный режим. Стабилизировать суставные структурные, ослабить боли помогает ношение эластичных бандажей. В особо тяжелых случаях требуется наложение гипсовой лангетки или фиксация жестким ортезом.
Фармакологические препараты
Цели медикаментозного лечения — купирование воспаления, снижение выраженности болевого синдрома, по возможности устранение причины развития артрита. В терапии инфекционного поражения суставов используются антибиотики из групп макролидов, тетрациклинов, полусинтетических пенициллинов, цефалоспоринов. В зависимости от вида артрита могут быть назначены миорелаксанты, препараты с витаминами группы B, хондропротекторы, мази и гели с согревающим действием.
Нестероидные противовоспалительные средства (НПВС)
НПВС — препараты первого выбора в лечении артритов. Они оказывают выраженное обезболивающее, противовоспалительное, противоотечное действие, снижают местную и общую температуру тела. НПВС в форме таблеток и инъекций (Диклофенак, Мовалис, Кеторолак, Лорноксикам) применяются только при остром течении патологического процесса.
Из-за их выраженных побочных проявлений ревматологи предпочитают назначать мази и гели, при выборе которых обязательно учитывается возраст ребенка.
Глюкокортикостероиды
Несмотря на мощное противовоспалительное и анальгетическое действие, эти синтетические аналоги гормонов, вырабатываемых надпочечниками, применяются в терапии у детей только при острой необходимости. Обычно это происходит при обострениях ревматоидного, реактивного артрита, болезни Бехтерева, когда даже инъекции НПВС оказались неэффективны. Чаще всего в лечебные схемы включаются Дипроспан, Триамцинолон, Дексаметазон для внутрисуставного или периартикулярного введения.
Иммуноподавляющая терапия
Иммунодепрессанты востребованы в лечении артритов, развитие которых было спровоцировано агрессией иммунной системы к собственным клеткам организма. В качестве иммуносупрессоров используются глюкокортикостероиды, Сульфасалазин, Метотрексат, Лефлуномид. Эти препараты также оказывают противовоспалительное и обезболивающее действие, устраняют даже выраженную отечность, замедляют разрушение суставных структур.
Массаж
Массаж в терапии артритов у детей выполняется только специалистом с медицинским образованием, предварительно ознакомившимся с результатами диагностики. Во время сеанса он воздействует только на мышцы, не затрагивая костные и хрящевые структуры. В результате поглаживаний, растираний, разминаний, мягких вибрирующих движений расслабляются спазмированные мышцы, улучшается кровоснабжение тканей питательными веществами. Классический массаж рекомендован не только для устранения болезненности, но и в качестве профилактики обострений. 15-20 сеансов 2-3 раза в год позволяют значительно продлить ремиссию.
Физиотерапия
Проведение физиотерапевтических мероприятий способствует ослаблению болей и воспаления, повышению объема движений и восприимчивости организма ребенка к медикаментозному лечению. Чаще всего используются магнитотерапия, лазеротерапия, ультрафиолетовое облучение, УВЧ-терапия, ультразвук. После купирования воспалительного процесса назначаются аппликации с парафином или озокеритом.
Хирургические операции
Показаниями к хирургическому лечению становятся необратимые деформации костей, образующих сустав, неэффективность консервативной терапии на протяжении нескольких месяцев, быстрое прогрессирование патологии. В большинстве случаев проведение операции требуется при тяжелом течении ревматоидного артрита. Восстановить утраченные функции сустава помогает артропластика или его замена эндопротезом с дальнейшей длительной (до 6 месяцев) реабилитацией.
Средства, приготовленные по рецептам народной медицины, не используются в лечении любого вида артрита у детей и подростков из-за высокого риска развития местных или системных аллергических реакций. К тому же ни одно из них не способно подавлять воспалительные процессы, устранять даже умеренные боли.
Симптомы заболевания
- боль, ночью или на рассвете проявляющаяся особенно сильно;
- отечность в воспаленной области;
- изменение формы сустава;
- ограничение подвижности;
- повышение температуры в области воспаления;
- сухой хруст при любом движении.
Дегенеративно-дистрофические изменения в сочленении становятся причиной разрушения хрящей и костной ткани, а также сужения суставных просветов. Кроме перечисленного выше, для ювенильного артрита характерны следующие внесуставные симптомы:
- существенное повышение температуры тела в утреннее время;
- озноб;
- усиление болевых ощущений в сочленениях;
- высыпания на кожном покрове в области суставов, на лице и всех частях тела, которая становится более заметной при сильном скачке температуры;
- снижение температуры сопровождается обильным потоотделением;
- лихорадка.
Иногда болезнь входит в особо опасную фазу, при которой у детей начинаются такие осложнения :
- Поражение сердца с такой клинической картиной: боли в грудной клетке, в месте расположения сердца; ощущение нехватки воздуха; боли в верхней части живота; бледность; синюшность носогубного треугольника и губ; посинение пальцев на руках; отечность голеней и стоп.
- Поражение легких с такими симптомами: затрудненное дыхание; кашель.
- Поражение брюшной полости заявляет о себе болями в животе.
- Увеличение и болезненность лимфатических узлов.
- Увеличение печени, селезенки.
- Поражение органов зрения, которое может привести к абсолютной слепоте или глаукоме, заявляет о себе следующими признаками: слезоточивость; светобоязнь; покрасневшие глаза; деформация контура зрачка; снижение зрения.
- При длительном и прогрессирующем заболевании начинается задержка роста или остеопороз. Остеопороз приводит к ломкости костей, снижая их плотность. У детей начинаются боли в костях. Иногда это становится причиной компрессионного перелома позвоночника.
Родителям следует внимательно относиться к самочувствию подрастающего поколения. Своевременная вакцинация и регулярные плановые обследования помогут обнаружить ювенильный артрит в начальной стадии.
Это станет лучшей профилактикой от всевозможных осложнений, что существенно снизит риск развития инвалидности у детей.

Немедикаментозное лечение
В лечении юношеского ревматоидного артрита большую роль играют:
- Режим.
- Диета.
- ЛФК.
- Ортопедическая коррекция.
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Диета предпочтительна белковая. Для профилактики остеопороза ребенку нужно давать больше продуктов, богатых кальцием, витамином Д.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).